Congreso Nacional SERAM Málaga 2022: Informe radiológico: ¿qué y cómo?
Más datosLa gran cantidad de imágenes y la complejidad de los hallazgos en los estudios de TC de los pacientes politraumatizados hacen necesario un informe estructurado. Este permite al radiólogo evaluar de una manera ordenada y sistemática todos los hallazgos radiológicos y al clínico distinguir aquellos que pueden condicionar el enfoque terapéutico de los pacientes. En este artículo proponemos un informe radiológico dividido en 3 partes: una lectura primaria encaminada a describir los hallazgos que puedan poner en compromiso la vida del paciente; una lectura secundaria, mucho más detallada en la que, los hallazgos se estructuran según regiones anatómicas y cuya descripción se adapta a las distintas clasificaciones médico-quirúrgicas utilizadas habitualmente en el manejo del trauma; y una lectura terciaria encaminada a mejorar la calidad del informe radiológico.
The large number of images and the complexity of the findings in CT studies of patients with multiple trauma make structured reports necessary. Structured reports enable radiologists to evaluate all the radiological and clinical findings in an orderly and systematic way and to highlight those that can be important for determining the treatment approach. This article proposes a three-part radiology report: a first part to describe life-threatening findings; a much-more detailed second part describing the findings according to anatomic regions, in which the report should be adapted to the different medical/surgical classifications normally used in managing trauma; and a third part that aims to improve the quality of the report.
El desarrollo de nuevos protocolos en el manejo del paciente politraumatizado, en el que la tendencia en pacientes graves es realizar una TC de cuerpo entero, aumenta de manera considerable el número de imágenes radiológicas que han de revisarse y la complejidad de los informes. Es necesario, por lo tanto, que las revisiones radiológicas y los informes se realicen de la manera más estructurada posible con el fin de minimizar las lesiones no percibidas o erróneamente interpretadas.
El informe radiológico del enfermo politraumatizado se divide en 3 partes: la revisión primaria, realizada a pie de máquina y generalmente verbal, en la que deben informarse las lesiones que ponen en peligro la vida del paciente; la revisión secundaria, donde se analizan todas las imágenes radiológicas elaborándose un informe detallado de todas las lesiones existentes, y la revisión terciaria, realizada por otros profesionales ajenos a las anteriores revisiones, cuyo objetivo es detectar lesiones que hayan podido pasar desapercibidas o que se hayan interpretado de una manera errónea.
Todos estos informes deben tener una estructura definida y ordenada que facilite al equipo que maneja a estos pacientes tomar las decisiones más adecuadas.
Protocolo de estudio del enfermo politraumatizadoActualmente no existe evidencia de cuál es el mejor protocolo de estudio para el paciente politraumatizado1, si bien se han alcanzado varios consensos, siendo el más actualizado el de la European Society of Emergency Radiology (ESER). En este, con el fin de reducir la dosis de radiación sin perder la calidad en los estudios, los pacientes con traumatismo grave atendidos en el Servicio de Urgencias son divididos por el equipo de atención inicial en 2grupos: no politraumatizados y politraumatizados2.
En los primeros se aconseja realizar una TC selectiva de las regiones anatómicas donde se sospeche que puedan existir daños.
El segundo grupo se subdivide en aquellos pacientes que puedan presentar lesiones potencialmente letales o hemodinámicamente inestables y aquellos que no. La gran diferencia es que en los primeros prevalece realizar un estudio lo más rápido posible, mientras en los segundos a costa de ampliar el tiempo de estudio, se puede reducir significativamente la dosis de radiación sin empeorar la calidad.
El protocolo de TC de cuerpo completo en un paciente politraumatizado grave debería incluir3: una TC de cráneo sin contraste intravenoso (CIV), una TC cervical sin CIV que puede incluir también el macizo facial y una TC toracoabdominopélvica con CIV en al menos 2fases, preferiblemente arterial y venosa. No hay evidencia de que una TC toracoabdominopélvica previa sin CIV aporte mayores beneficios que los estudios con CIV en el paciente politraumatizado, por lo que su realización no está justificada4.
Si existe sospecha de lesión de troncos supraaórticos (TSA), estos podrían incluirse ampliando la fase arterial toracoabdominopélvica, lo mismo si existe sospecha de lesión vascular en miembros superiores e inferiores.
El estudio de la vía urinaria está indicado en casos de hematuria, especialmente si acompaña a una fractura de pelvis, traumatismo penetrante pélvico, sangrado por uretra, vagina, disuria o hematoma local5. En estos pacientes habrá que valorar realizar una fase excretora o una cisto-TC.
Informe estructurado en la lectura primariaLa primera lectura se realiza durante la obtención de las imágenes de TC. Se centra en diagnosticar aquellas lesiones que comprometan la vida del paciente y precisen de una intervención inmediata.
El Royal College of Radiologists recomienda una lectura sistemática siguiendo el esquema ABCDE6:
- –
Vía aérea: intubación, obstrucción de la vía aérea.
- –
Respiración: neumotórax, derrame pleural-hemotórax, posición de tubos de drenaje torácico, más de 3 fracturas costales.
- –
Circulación: sangrado activo, traumatismo vascular (disección, obstrucción, seudoaneurisma).
- –
Situación neurológica: hemorragia intracraneal/edema, hipertensión intracraneal grave, lesiones en columna vertebral.
- –
Otros hallazgos que requieran intervención quirúrgica o procedimiento intervencionista de urgencia: perforación de víscera hueca, rotura intraperitoneal de vejiga, evisceración, trauma pélvico con sangrado activo.
Aunque algunos autores proponen un informe escrito7, el informe de la primera lectura muy frecuentemente es oral y debe realizarse durante los primeros minutos después de la realización de la TC8 (aproximadamente en 10-15min). El objetivo principal es que tras la primera lectura el equipo de atención al paciente politraumatizado pueda decidir las medidas terapéuticas adecuadas para preservar la vida del paciente6.
Informe estructurado de la lectura secundariaDurante la lectura secundaria se realizará un informe escrito y detallado de las distintas lesiones visualizando las imágenes con distintas ventanas y realizando reconstrucciones multiplanares, maximum intensity projection (MIP), volumétricas, etc. Se estima que debería realizarse en un tiempo aproximado de 1h, de tal manera que cualquier hallazgo importante, especialmente si difiere de la lectura primaria, debe ser comunicado inmediatamente al equipo de atención al paciente politraumatizado6.
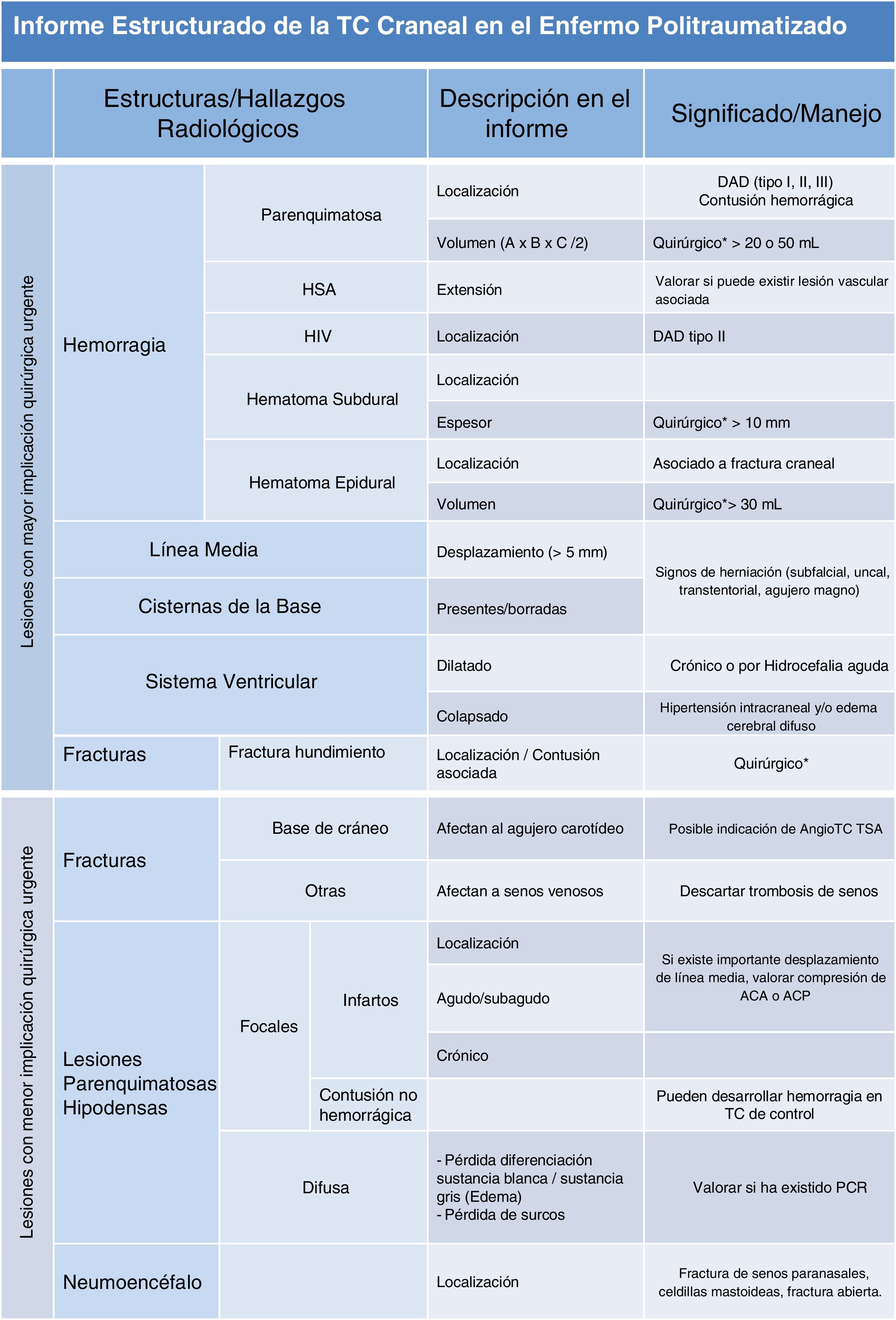
Informe de la TC craneal (tabla 1)El informe debe centrarse en describir aquellas lesiones que puedan requerir una reparación quirúrgica cuyo fin es evitar el deterioro de los pacientes. Los principales hallazgos a describir son9:
- –
Desviación de la línea media: en algunas guías un desplazamiento >5mm es considerado como el límite para indicar una intervención quirúrgica.
- –
Volumen de las lesiones mediante la medición de los 3 diámetros ortogonales mediante la sencilla fórmula propuesta por Kwak et al.10 A× B×C/2. Aunque no existe consenso, 50ml es el límite para evacuar los hematomas lobares y 30ml en los subdurales.
- –
Grosor del hematoma: asociado a un desplazamiento significativo de la línea media, un grosor >10mm en hematomas subdurales es considerado como límite para su evacuación.
- –
Signos de compresión cisternal y herniación cerebral (desplazamiento subfalciano del cíngulo, de amígdalas cerebelosas por el agujero magno o del uncus temporal sobre el tentorio; efecto de masa sobre el tronco del encéfalo, obliteración de las cisternas de la base y del iv ventrículo, o hidrocefalia aguda).
- –
Hemorragia intracraneal: especialmente en la fosa posterior cuando asocie efecto de masa sobre el iv ventrículo.
- –
Fractura/hundimiento craneal.
Tabla 1.Tabla resumen del informe estructurado de la TC craneal en el enfermo politraumatizado
En el apartado correspondiente a la TC craneal se describen los principales hallazgos radiológicos a tener en cuenta en el informe dividiéndolos en aquellos que tienen mayor implicación en el manejo quirúrgico del paciente. ACA: arteria cerebral anterior; ACC; arteria carótida común; ACE: arteria carótida externa; ACI: arteria carótida interna; ACP: arte-ria cerebral posterior; angio-TC TSA: angio-TC de troncos supraaórticos; DAD: dãno axonal difuso; ECM: esternocleidomastoideo; HIV:hemorragia intraventricular; HSA: hemorragia subaracnoidea; MIP: maximum intensity projection; PCR: parada cardiorrespiratoria. A)No existe nivel I de evidencia, por lo que puede depender de cada centro, del desplazamiento acompañante de línea media y de la puntuación en la escala de Glasgow del paciente.
Es necesario también describir el estado de otras estructuras y la existencia de otras lesiones que también tienen impacto en el pronóstico y tratamiento de los enfermos:
- –
Sistema ventricular: dilatado o colapsado.
- –
Neumoencéfalo: su presencia puede estar asociada a fractura de celdillas mastoideas o senos paranasales.
- –
Fracturas de la base de cráneo que atraviesen el agujero carotídeo.
- –
Hemorragias asociadas a lesión axonal difusa: subcorticales (tipo i), intraventricular y en cuerpo calloso (tipo ii) o en tronco del encéfalo (tipo iii).
- –
Senos venosos: la presencia de burbujas aéreas en el interior de un seno o la proximidad este a una fractura ha de ponernos en alerta ante una posible trombosis.
El principal objetivo de la angio-TC de TSA es descartar lesiones vasculares que requieran medidas inmediatas como en caso de trombosis, seudoaneurismas o lesiones con sangrado activo. La valoración de estructuras venosas y viscerales está limitada al tratarse de una fase puramente arterial.
Informe estructurado de la TC de columnaLa columna debe de ser estudiada con técnicas de reconstrucción multiplanar en planos ortogonales y oblicuos (tabla 2), con ventana de hueso y de partes blandas, ya que en el caso de las fracturas agudas pueden acompañarse de hematomas perivertebrales que nos ayudarán a localizarlas.
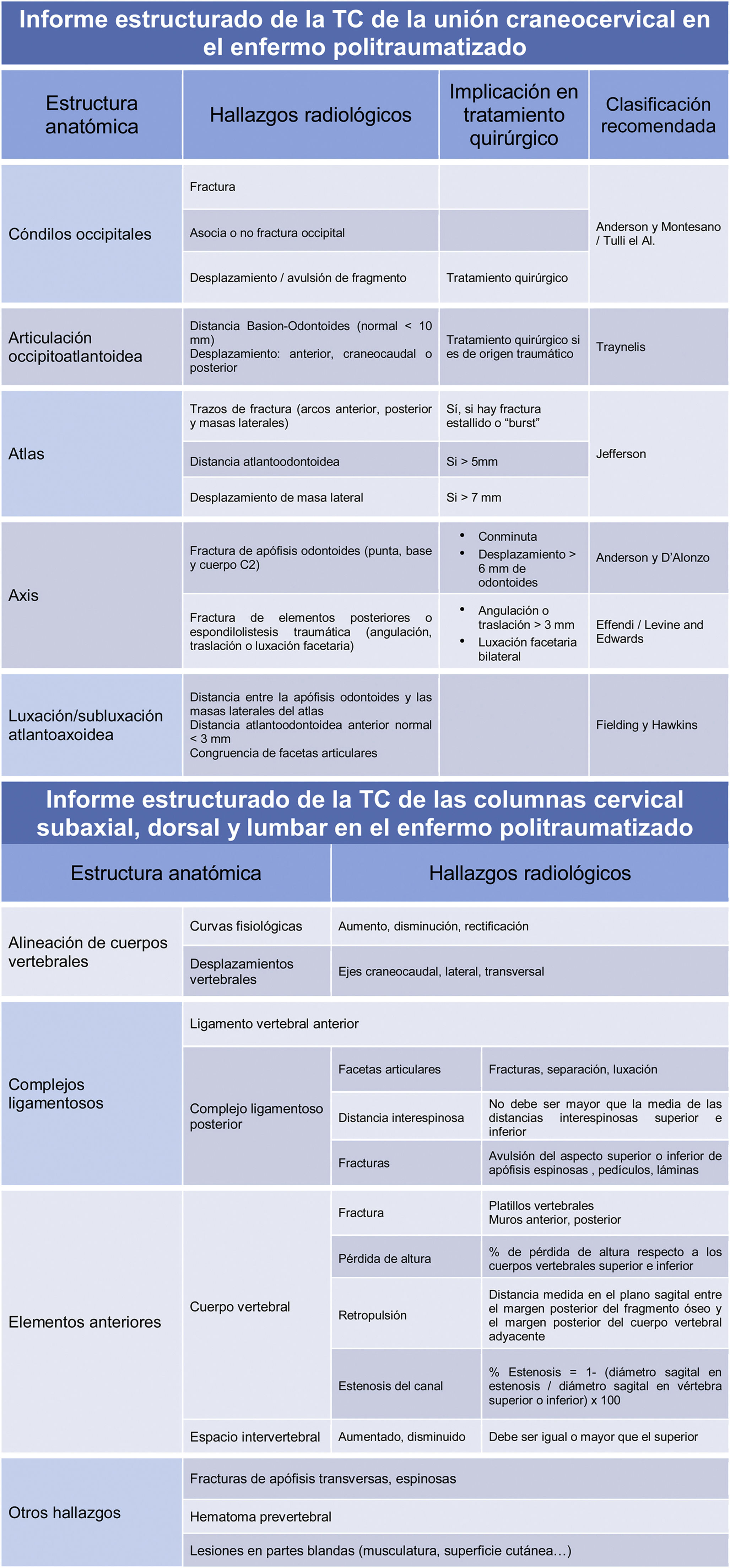
Informe estructurado de la TC de columna dividido en unión craneocervical y columna subaxial
En el apartado de unión craneocervical se propone un informe estructurado en el que revisan cada uno de los elementos anatómicos destacando los puntos clave que pueden inclinar la actitud terapéutica hacia un tratamiento quirúrgico. También se propone la clasificación más aceptada según la literatura. En el apartado de columna cervical subaxial, dorsal y lumbar se propone un informe estructurado combinando los hallazgos radiológicos que recomiendan evaluar las 2principales clasificaciones utilizadas: TLICS y AO Spine. Cada uno de los ítems debe evaluarse de manera individual en cada vértebra. El esquema de lectura sigue el algoritmo propuesto en la clasificación AO Spine que trata de identificar las lesiones por orden de gravedad.
Una manera práctica de abordar el informe de la columna traumática es dividiéndola en 2bloques: uno que incluya la unión craneocervical (occipital-C1-C2) y otro que incluya la columna cervical subaxial y la toracolumbar.
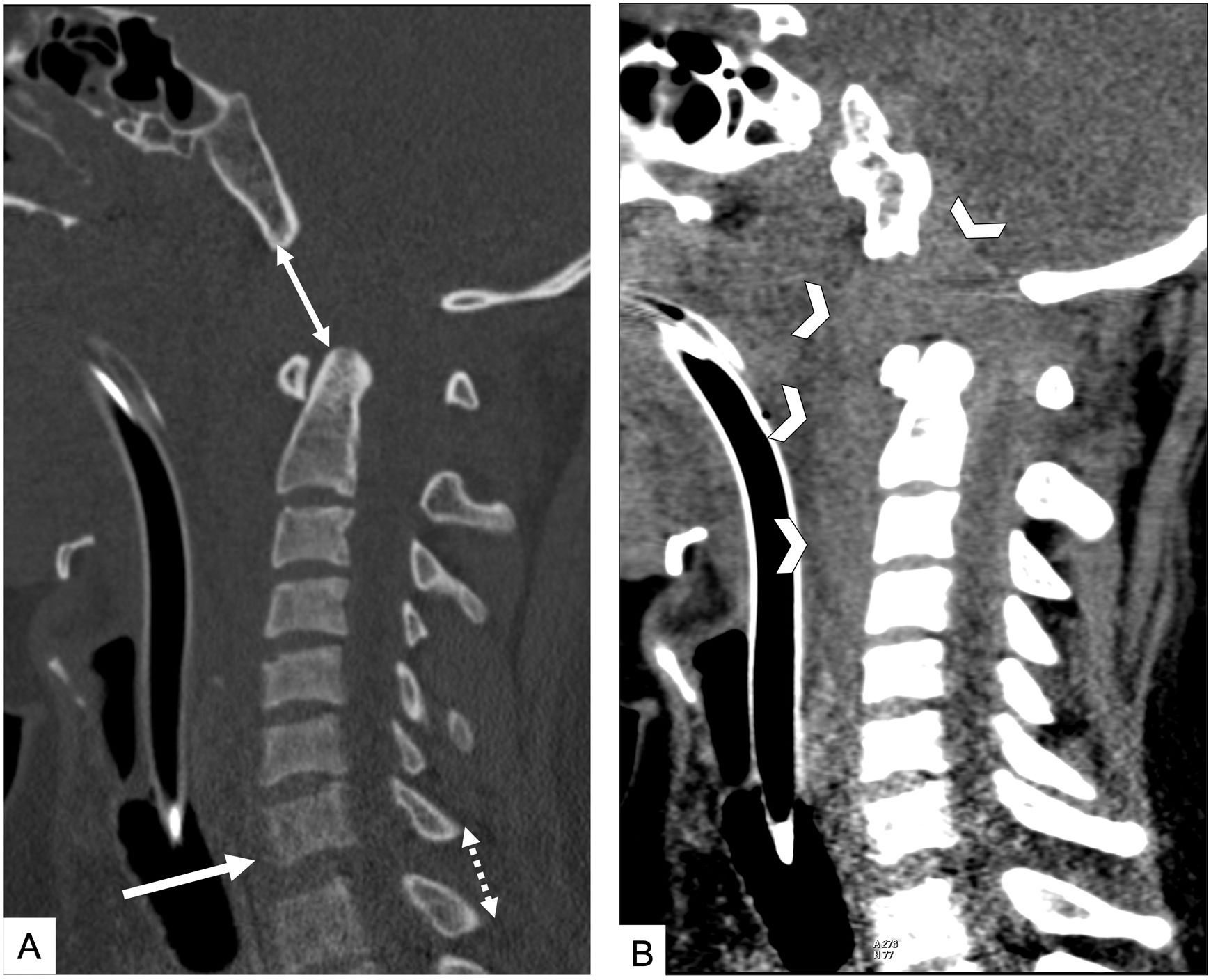
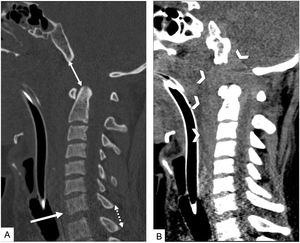
La unión craneocervical incluye múltiples elementos que deben ser valorados de manera individual: cóndilos occipitales, alineación occipitoatloidea, C1, C2 y alineación atlantoaxoidea. La medición de determinadas distancias y la utilización de clasificaciones estandarizadas facilitan el diagnóstico y la planificación del tratamiento (fig. 1).
Valoración de la alineación de la columna en una TC cervical sin CIV en paciente atropellado. Reconstrucciones sagitales. A) Ventana de hueso. Aumento de la distancia basión-apófisis odontoides con desplazamiento anterior y en el eje craneocaudal de la base del cráneo sobre la columna o tipo i y ii de la clasificación de Traynelis (doble flecha). Retrolistesis traumática de C7 sobre D1 (flecha). El aumento del espacio interespinoso (doble flecha punteada) sugiere lesión del complejo ligamentario posterior. B) Ventana de partes blandas. El extenso hematoma prevertebral (cabezas de flecha) con extensión intrarraquídea sugiere lesión de la columna cervical. En algunos pacientes puede ser el único signo de lesión vertebral.
En el informe de las columnas cervical subaxial y toracolumbar es importante tener en cuenta alguna de las clasificaciones internacionales, siendo la AO Spine Thoracolumbar Classification System la más actualizada. Este informe no debe centrarse en definir el grado exacto de lesión, sino que debe incluir los hallazgos radiológicos más relevantes que, junto con la situación neurológica y otros hallazgos clínicos, son los que finalmente clasificarán la fractura8.
Una manera práctica y fácil es seguir el algoritmo propuesto por la clasificación AO Spine donde se evalúa por orden: la alineación de la columna, la integridad de los complejos ligamentosos anterior y posterior (elementos posteriores), los cuerpos vertebrales y resto de elementos vertebrales (apófisis).
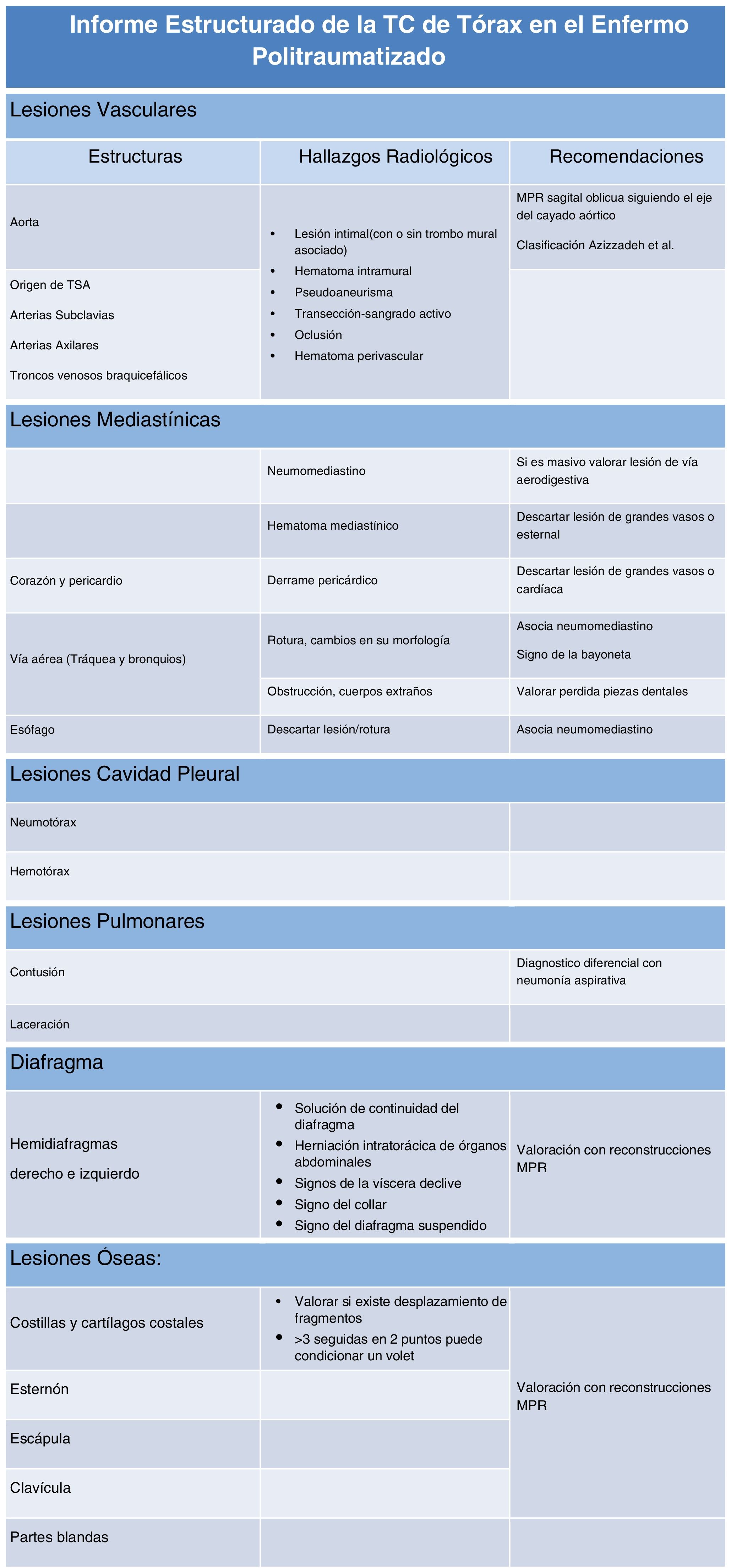
Informe estructurado de la TC torácica (tabla 3)Deben revisarse todas las estructuras torácicas utilizando ventanas de mediastino, pulmón y hueso, y realizar reconstrucciones sagitales y coronales para valorar la aorta, el diafragma, el esternón y la columna vertebral.
Informe estructurado de la TC de tórax en el enfermo politraumatizado
Para sistematizar la lectura se divide el tórax en estructuras vasculares, mediastínicas, cavidad pleural, pulmonares, diafragma y lesiones óseas. Las lesiones vertebrales pueden ser descritas con el resto de columna lumbar o también en el informe del tórax.
MPR: multiplanar reformation; TSA: troncos supraaórticos; VCS: vena cava superior.
Contusiones pulmonares: opacidades en vidrio deslustrado o consolidaciones parcheadas no segmentarias. Pueden ser difíciles de diagnosticar si coexisten con atelectasia o neumonía aspirativa.
Laceración pulmonar: cavidad redondeada de pared fina con contenido aéreo (neumatocele) o sangre (hematocele). Suelen estar rodeadas de áreas de contusión. Implica rotura del parénquima pulmonar.
Otras lesiones como la hernia o la torsión pulmonar son poco frecuentes.
Lesiones traumáticas pleuralesNeumotórax y hemotórax. Por defecto, la presencia de derrame pleural en el contexto del traumatismo torácico debe considerarse hemotórax.
Lesiones traumáticas de la caja torácica (costillas, esternón, escápulas, clavículas y partes blandas)Es importante determinar la posibilidad de tórax inestable o volet costal; aunque su diagnóstico es clínico, radiológicamente se sugiere por: presencia de fracturas en 3 o más costillas consecutivas en 2o más puntos, fracturas costales contiguas asociadas a fractura esternal o costocondral o más de 5 fracturas costales aisladas contiguas11.
Las fracturas de las 3 primeras costillas pueden asociarse a lesión vascular, de la vía aérea y del plexo braquial; la luxación esternoclavicular posterior puede asociar traumatismo mediastínico (vasos, tráquea, esófago), y las fracturas esternales desplazadas y la disociación manubrio-esternal se asocian a lesiones aórticas, cardíacas y espinales.
Rotura diafragmáticaEl diafragma debe revisarse con reconstrucciones MPR sagitales y coronales. La rotura diafragmática en muchos casos requiere reparación quirúrgica. En el traumatismo cerrado suelen ser grandes y afectar al diafragma izquierdo, mientras que en el traumatismo penetrante suelen ser más pequeñas, periféricas y con frecuencia múltiples.
Es importante describir si existe o no herniación de contenido abdominal, generalmente estómago y colon en lado izquierdo e hígado en el derecho.
Son signos de lesión diafragmática: la solución de continuidad del diafragma y la herniación intratorácica de órganos abdominales y de la víscera declive, el signo del collar y del diafragma suspendido12.
Lesiones traqueobronquialesLa rotura de la vía aérea es poco frecuente. En el traumatismo cerrado suele ocurrir en la tráquea distal o en los bronquios principales, próximos a la carina y en el traumatismo penetrante o por impacto directo suele afectar a la tráquea cervical. El signo directo de rotura es el defecto en la pared de la vía aérea con fuga de aire alrededor (signo de la bayoneta)13. Otros hallazgos relativamente específicos son el signo del pulmón caído y la presencia de neumotórax persistente pese a la adecuada colocación de tubo de tórax. Hallazgos menos específicos, aunque deben alertar, son el neumomediastino y el enfisema subcutáneo, especialmente si son abundantes.
También se debe valorar la ocupación traqueobronquial, que puede ser por aspiración o incluso por piezas dentales en pacientes con traumatismo facial.
Lesiones aórticasEl 90% ocurre en el istmo aórtico (segmento de aorta descendente localizado entre la salida de la arteria subclavia izquierda y el ligamento arterioso), por lo que es necesario valorar la aorta con reconstrucciones sagitales oblicuas siguiendo el eje del cayado aórtico. La clasificación más extendida es la de Azizzadeh et al.14.
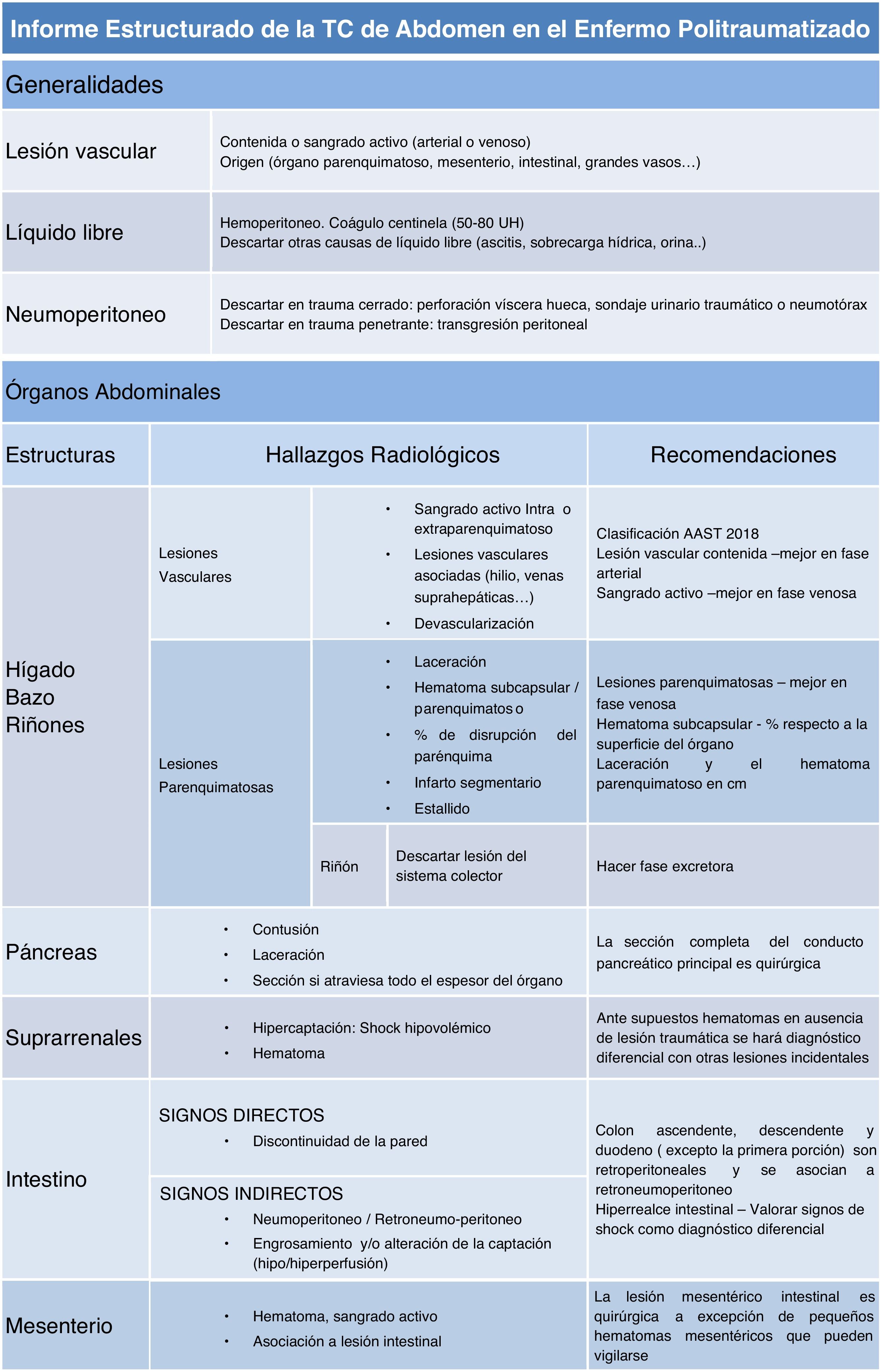
Informe estructurado de la TC de abdomen (tabla 4)Tal y como se hizo en la lectura primaria, aquí también es prioritario detectar neumoperitoneo, lesiones vasculares o hemorragia abdominal e intentar determinar su origen.
Informe estructurado de la TC de abdomen en el enfermo politraumatizado
Es importante comenzar el informe con aquellos hallazgos que predicen lesiones graves como el neumoperitoneo, el líquido libre y las lesiones vasculares. Posteriormente, todos los órganos abdominales deben ser revisados de manera ordenada. Es recomendable consultar las clasificaciones de la AAST para que el informe sea de mayor utilidad de cara a plantear un tratamiento quirúrgico o conservador. La valoración del esqueleto axial (columna y pelvis) puede hacerse por separado y requiere realizar reconstrucciones multiplanares de cara a tratamiento ortopédico.
a El sangrado activo arterial es un criterio de embolización en pacientes inestables.
b La rotura intraperitoneal de la vejiga constituye una indicación de cirugía urgente.
Para evaluar las lesiones de bazo, hígado y riñón, la clasificación recomendada es la de la Asociación Americana para la Cirugía del Trauma (AAST), que establece una escala de lesiones de órganos dividida en 5 grados, de menor a mayor gravedad. La última actualización es la del 2018 e incluye como novedad las lesiones vasculares, cuya gravedad es independiente del daño parenquimatoso15.
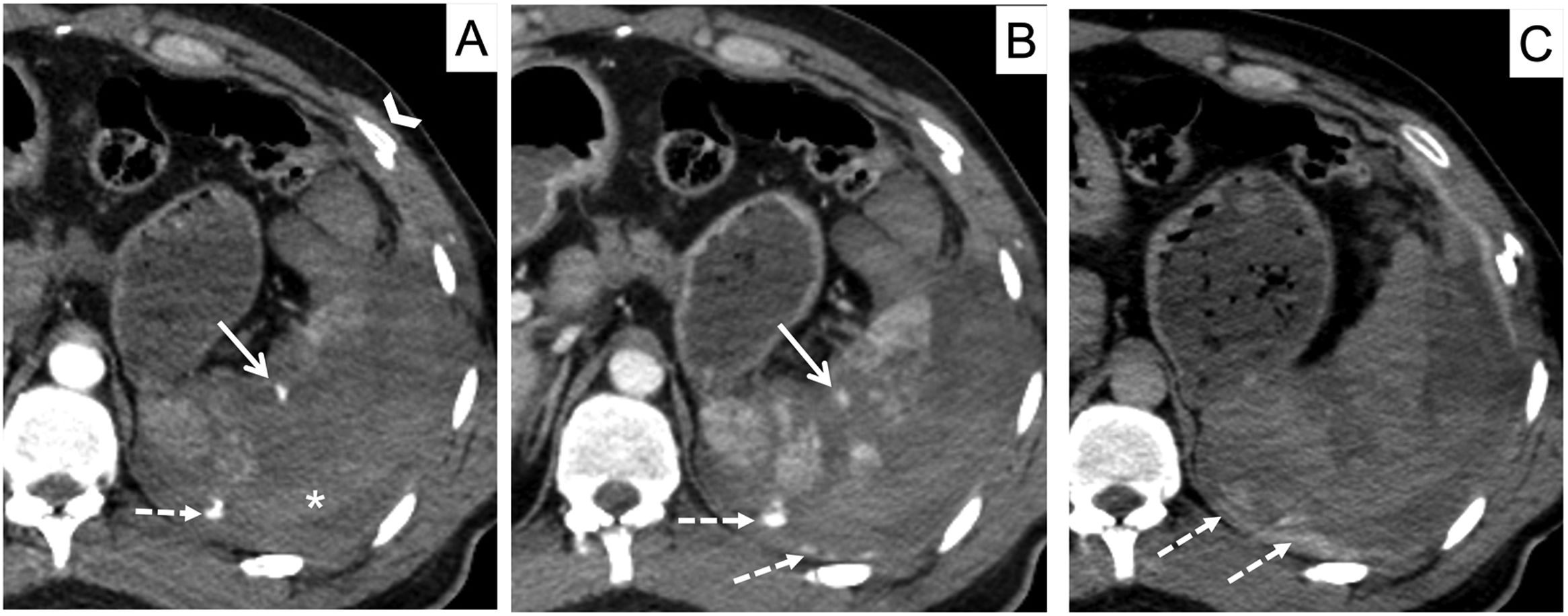
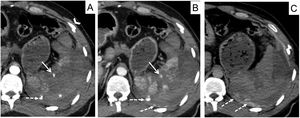
Lesiones vascularesLas lesiones vasculares por sí solas definen grados altos en la clasificación AAST15 (fig. 2). Para su evaluación son necesarias imágenes en 2fases: arterial y venosa. La fase tardía puede ser también de utilidad.
Cortes axiales de TC abdominopélvico en fases arterial, venosa y tardía, en paciente con trauma abdominal cerrado. A) Fase arterial. B) Fase venosa. C) Fase tardía. Lesión vascular contenida (flecha continua): lesión hiperdensa en fase arterial que disminuye su atenuación en fase venosa y desaparece en fase tardía. Sangrado activo al peritoneo (flecha discontinua): lesión hiperdensa en fase arterial que aumenta su atenuación y su tamaño en fases venosa y tardía, por sí solo constituye un grado v en la clasificación AAST. El parénquima esplénico debe valorarse en la fase venosa; muestra un estallido esplénico rodeado de hemoperitoneo y de coágulo centinela (asterisco). También existen fracturas costales (cabeza de flecha).
Las lesiones vasculares contenidas (seudoaneurisma/fístula arteriovenosa) se comportan como focos hiperatenuantes en fase arterial, que disminuyen de atenuación o desaparecen en fase portal o tardía.
El sangrado activo se identifica como un foco extravascular de CIV que aumenta de tamaño o atenuación en la fase venosa o tardía (figs. 2 y 3).
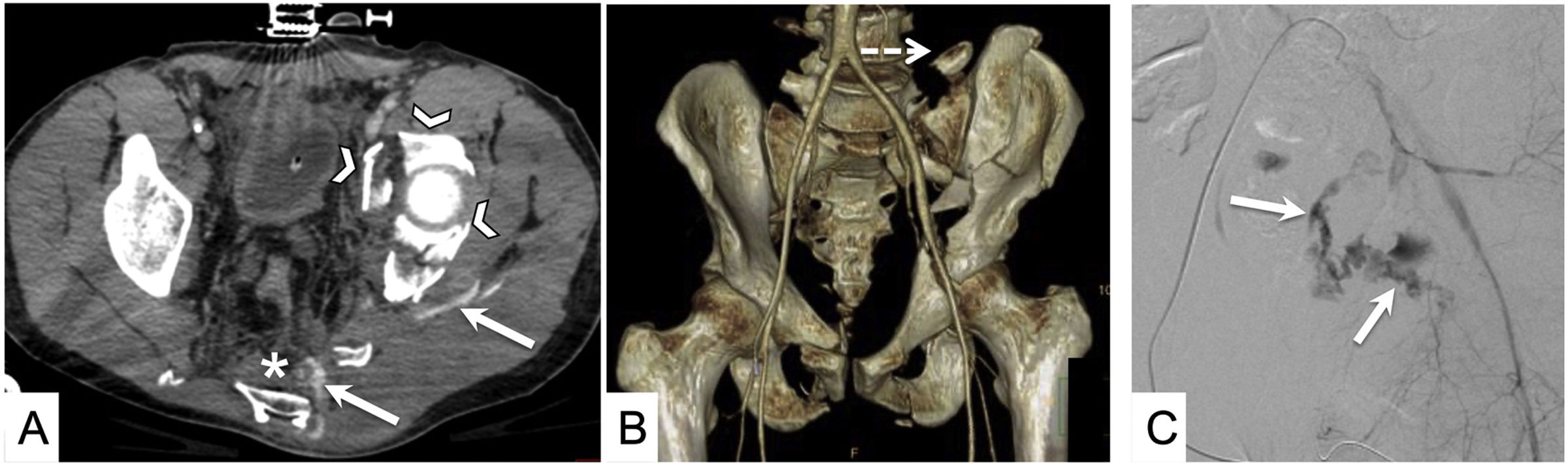
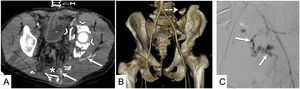
Accidente de tráfico con traumatismo pélvico grave. A) TC de pelvis en fase venosa. Pelvis con múltiples fragmentos (cabezas de flecha) y con focos de sangrado activo (flechas) y hematoma extraperitoneal (asterisco). B) Las reconstrucciones volumétricas pueden ser de ayuda a la hora de describir y clasificar las fracturas del anillo pélvico. La rotura de las apófisis transversas de L5 (flecha punteada) tiene importancia a la hora de fijar quirúrgicamente la pelvis. C) Arteriografía a través de arteria femoral derecha. Se confirma un gran foco de sangrado activo (flechas).
En la clasificación AAST es importante determinar si el sangrado activo es hacia el interior del órgano o hacia el exterior, lo que aumentaría el grado.
Lesiones hepatoesplénicasDebe describirse la existencia de los siguientes hallazgos16:
- –
Laceraciones: hipodensidades lineales o ramificadas. Se mide su longitud en centímetros y su profundidad respecto a la cápsula.
- –
Hematoma subcapsular: colección que se ajusta al contorno del órgano deformando su morfología. Se mide en porcentaje según el área de superficie que afecta.
- –
Hematoma parenquimatoso: lesión hipodensa ovoide o redonda. Se mide en centímetros.
- –
Infarto: área sin realce de aspecto poligonal con bordes bien definidos.
- –
Estallido: aplicable al bazo. Rotura completa por combinación de laceraciones y hematomas grandes.
- –
Disrupción parenquimatosa: aplicable al hígado. Combinación de laceraciones y hematomas en un lóbulo. Se mide en porcentaje del lóbulo afectado.
- –
Lesión de venas cava inferior y suprahepáticas.
Las lesiones de vesícula biliar son raras y deben sospecharse si hay líquido perivesicular o pared irregular o discontinua.
El manejo de las lesiones hepatoesplénicas suele ser conservador, con angiografía/embolización de las lesiones vasculares, quedando el manejo quirúrgico para pacientes inestables hemodinámicamente.
Lesiones renalesAl igual que el traumatismo hepatoesplénico, debemos describir la presencia de lesiones vasculares, contusiones, laceraciones, hematomas subcapsulares o perirrenales e infartos17.
Para descartar lesión del sistema excretor ha de realizarse una fase excretora a los 5-10min con dosis baja de radiación. Es importante distinguir si es una lesión completa o no valorando la opacificación del uréter distal.
Lesiones suprarrenalesPueden objetivarse hematomas asociados a otras lesiones en órganos próximos. Ante lesiones aisladas habrá que hacer diagnóstico diferencial con incidentalomas.
El hiperrealce bilateral y simétrico es típico del shock hipovolémico.
Lesiones pancreáticasLas contusiones, las laceraciones o las fracturas pueden pasar desapercibidas y ser más evidentes en las TC de control. Es importante descartar la posibilidad de lesión duodenal asociada. La sospecha de rotura de conducto pancreático es motivo de intervención quirúrgica18.
Lesiones mesentérico-intestinalesLas lesiones mesentérico-intestinales son difíciles de diagnosticar. Además de los signos clásicos, es útil identificar lesiones asociadas, como los estigmas de cinturón de seguridad o la fractura de Chance, que orientan el diagnóstico de lesión mesentérico-intestinal19.
El neumoperitoneo es un signo directo importante, pero hay que descartar otras causas, como la perforación vesical en enfermos sondados, el gas arrastrado desde el exterior en el traumatismo penetrante o por una rotura diafragmática.
El colon ascendente y descendente y el duodeno (excepto la primera porción) son retroperitoneales y en lugar de neumoperitoneo asocian retroneumoperitoneo.
El tratamiento de las lesiones mesentérico-intestinales suele ser quirúrgico, salvo pequeños hematomas mesentéricos sin lesión intestinal, pero deben vigilarse estrechamente.
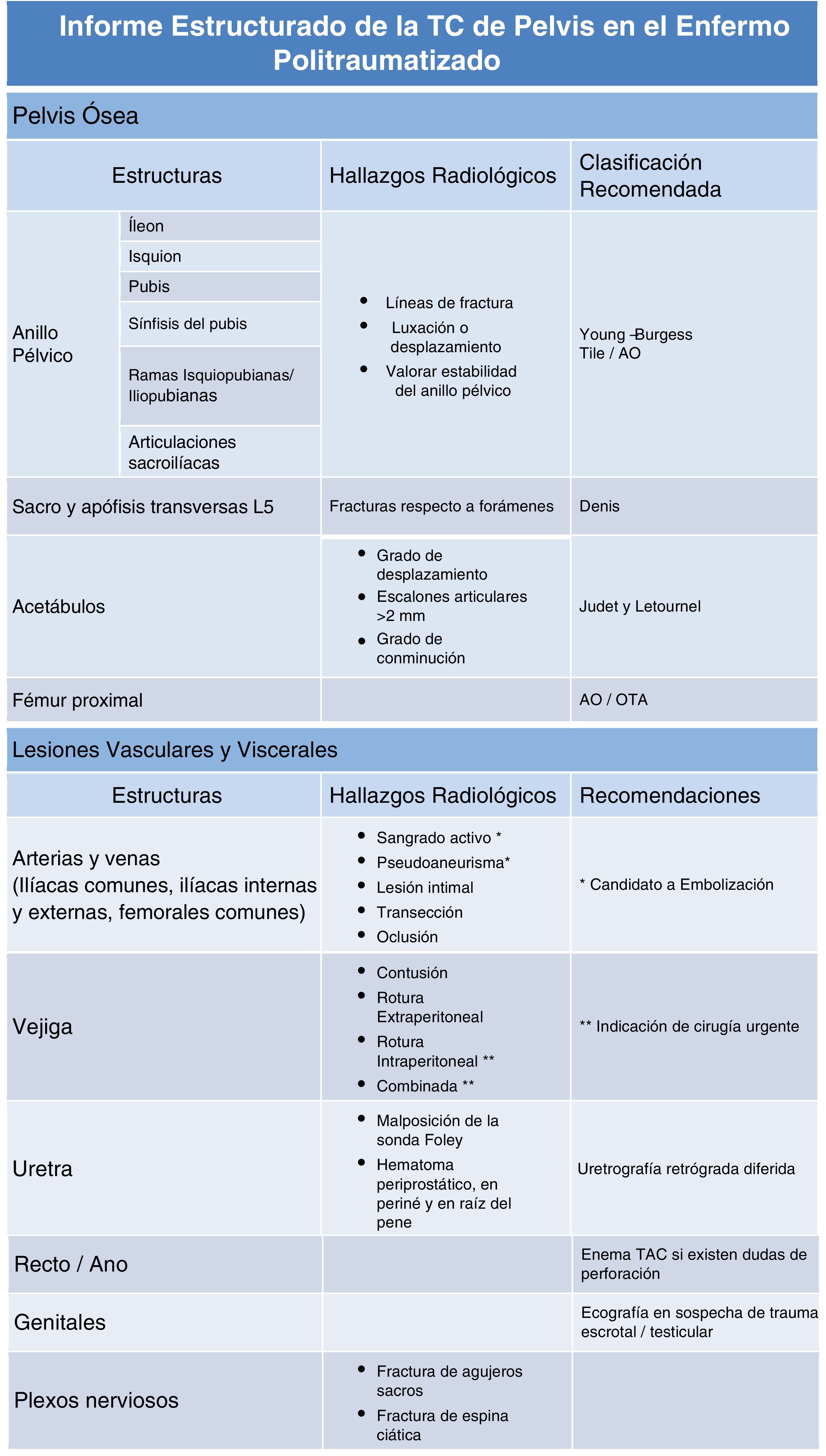
Informe estructurado de la TC de pelvis (tabla 5)Lesiones de la pelvis óseaLas fracturas del anillo pélvico son un indicador de gravedad, ya que ocurren en traumatismos de alta energía y tienen una alta morbimortalidad, siendo la hemorragia la principal causa.
La valoración de la pelvis ósea puede dividirse en 3 partes:
- 1.
Integridad del anillo pélvico: deben describirse el número y la localización de las fracturas de tal manera que independientemente de la clasificación que se utilice se pueda determinar la estabilidad (cuando no se afecta el anillo pélvico o solo hay una línea de fractura) o la inestabilidad de la pelvis (2 o más líneas de fractura que delimitan al menos un fragmento óseo libre que pueda desplazarse horizontal o verticalmente)20 (fig. 3). Las 2clasificaciones más utilizadas para la valoración del traumatismo pélvico son la de Young-Burgess y la de Tile/AO.
- 2.
Fracturas del sacro: debe describirse si hay afectación o no de los forámenes y del canal sacro. Suele utilizarse la clasificación de Denis.
- 3.
Fracturas del acetábulo: es necesario describir la afectación de las paredes acetabulares y de columnas anterior y posterior. La clasificación más empleada es la de Judet y Letournel.
Ocurre más comúnmente en las fracturas pélvicas complejas y puede ser de origen arterial, que suele requerir embolización o cirugía, o de origen venoso (venas mayores, plexos venosos o fracturas óseas), que generalmente responde a la fijación externa. Para diferenciar entre ambos tipos, hemos de tener al menos 2fases diferentes, arterial y venosa.
Lesiones vesicales y uretralesFrecuentemente asociadas a traumatismo pélvico con afectación del pubis. En caso de sospecha clínica o radiológica, es aconsejable valorar con cisto-TC simultáneamente a la fase excretora. Es importante determinar si la rotura es intraperitoneal (10-20%), extraperitoneal (80-90%) o combinada (5%), ya que el manejo es quirúrgico en las intraperitoneales.
La lesión uretral es más frecuente en varones. Los hallazgos de TC que pueden indicar lesión de la uretra son: mal posición de la sonda Foley respecto a la próstata y hematoma periprostático, en el periné o en la raíz del pene.
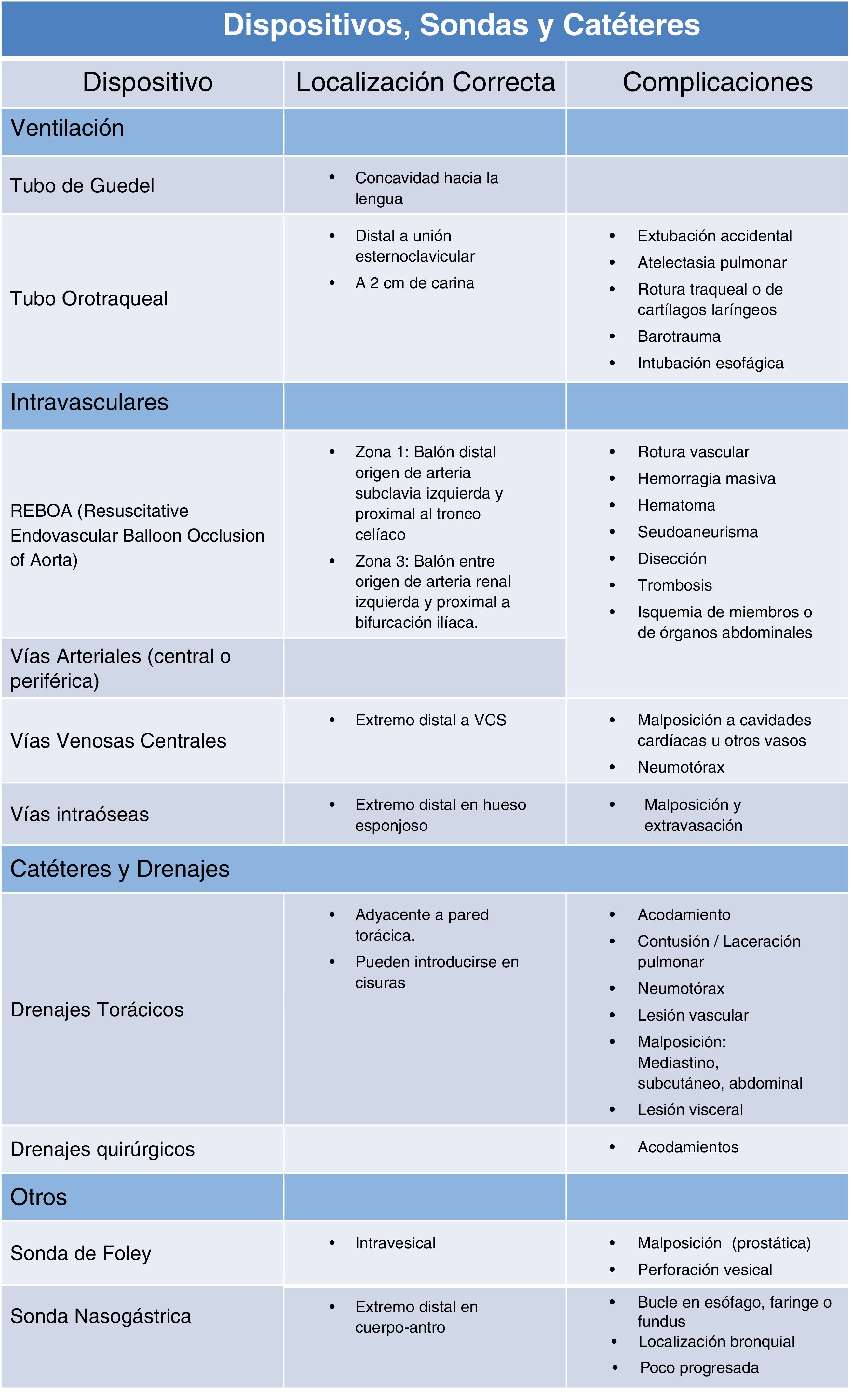
Dispositivos y catéteresFrecuentemente, los pacientes politraumatizados presentan gran variedad de dispositivos, catéteres, vías y sondas. Todos ellos deben ser descritos para valorar su adecuada posición y posibles complicaciones derivadas de su implantación (tabla 6).
Descripción de los dispositivos, sondas y catéteres que más frecuentemente se observan en el enfermo politraumatizado
Es muy importante conocerlos de antemano para facilitar el trabajo de identificación. La malposición de dispositivos debe ser notificada inmediatamente al equipo de atención inicial, ya que puede influir de manera muy negativa en la evolución de los pacientes.
VCI: vena cava inferior; VCS: vena cava superior.
Puede ser útil que su valoración se realice de manera conjunta durante la lectura secundaria en un apartado diferente al resto de hallazgos radiológicos.
Informe estructurado en la lectura terciariaCon el fin de detectar lesiones ocultas o infradiagnosticadas, muchos autores recomiendan realizar una lectura terciaria2. Para evitar sesgos de información debería realizarse por un equipo diferente del que elaboró las lecturas primaria y secundaria, y que no haya revisado previamente estos informes.
Recomendamos una evaluación sistemática similar a la llevada a cabo en la lectura secundaria y emitir un informe radiológico en el que se indiquen según su localización:
– Lesiones ocultas o no diagnosticadas.
– Reinterpretación de hallazgos radiológicos ya descritos.
– Hallazgos no traumáticos no descritos.
Cualquier hallazgo radiológico que pueda tener relevancia debe ser comunicado inmediatamente al equipo responsable del paciente.
ConclusiónLa complejidad del estudio radiológico del enfermo politraumatizado pone en evidencia la necesidad de un informe estructurado que sistematice la interpretación de los hallazgos radiológicos y su redacción.
En la lectura primaria han de buscarse las lesiones graves que ponen en peligro la vida del paciente según el esquema ABCDE.
En la lectura secundaria se realizará una búsqueda sistemática por regiones anatómicas describiendo la semiología radiológica en función de las clasificaciones médico-quirúrgicas más utilizadas, apoyándose en las reconstrucciones necesarias. El objetivo del informe es que, tras la lectura, el equipo de atención al paciente politraumatizado conozca el impacto de las lesiones y las medidas terapéuticas a tomar.
Por último, dada la complejidad de estos informes, proponemos que se realice una lectura terciaria que mejore la calidad del informe radiológico.
Autoría- 1.
Responsable de la integridad del estudio: LIS.
- 2.
Concepción del estudio: LIS, EMC y SBN.
- 3.
Diseño del estudio: LIS, EMC y SBN.
- 4.
Obtención de los datos: LIS, EMC y SBN.
- 5.
Análisis e interpretación de los datos: LIS, EMC y SBN.
- 6.
Tratamiento estadístico: no procede.
- 7.
Búsqueda bibliográfica: LIS, EMC y SBN.
- 8.
Redacción del trabajo: LIS, EMC y SBN.
- 9.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: LIS, EMC y SBN.
Los autores declaran no tener ningún conflicto de intereses.