Describir las características neurorradiológicas de una serie de astrocitomas corticales de alto grado de malignidad en su fase inicial de desarrollo y su patrón de crecimiento durante un corto período de tiempo.
Material y métodosEstudio observacional retrospectivo de los hallazgos neurorradiológicos de 6 pacientes que, tras una primera crisis epiléptica, mostraron lesiones focales corticales supratentoriales que fueron seguidas clínico-radiológicamente durante un corto período de tiempo, tras el cual se estableció el diagnóstico de astrocitoma de alto grado de malignidad,
ResultadosEn los estudios de resonancia magnética (RM) de todos los pacientes se constató una pequeña lesión cortical hiperintensa en secuencias T2 con realce leve o moderado con la administración de contraste (en 5 de ellos). En los 6 pacientes se llevó a cabo un seguimiento radiológico en los 6 primeros meses tras el examen inicial (media: 79 días), que reveló un marcado crecimiento de las lesiones. Tras esta segunda RM, los pacientes fueron sometidos a cirugía citorreductora, y se estableció el diagnóstico histológico de astrocitomas de alto grado (glioblastoma en 5 pacientes y oligoastrocitoma anaplásico en uno).
ConclusiónLos astrocitomas de alto grado de malignidad de origen cortical supratentorial en estadios iniciales pueden presentarse en los estudios neurorradiológicos de forma atípica. La presencia de una lesión cortical con realce leve o moderado tras la administración de contraste en un paciente que ha presentado una primera crisis epiléptica debería incluir en su diagnóstico diferencial los astrocitomas de alto grado de malignidad.
To describe the neuroradiological characteristics of a series of high grade cortical astrocytomas in the initial phase of development and their pattern of growth during a short time period.
Material and methodsThis was a retrospective observational study of the neuroradiological findings in six patients diagnosed with high grade astrocytoma. All presented with a new onset epileptic seizure and focal supratentorial cortical lesions. The diagnosis was established after a short period of clinical and radiological follow-up.
ResultsMagnetic resonance imaging (MRI) detected a small cortical lesion that was hyperintense in T2-weighted sequences in all six patients. This lesion showed slight or moderate enhancement after the administration of a contrast agent in five patients. All six patients underwent follow-up MRI within six months of the initial MRI examination (mean 79 days). Follow-up MRI showed marked growth of the lesions in all cases, and the histological diagnosis of high grade astrocytoma (glioblastoma in five patients and anaplastic oligoastrocytoma in one) was established after surgical debulking.
ConclusionHigh grade astrocytomas originating in the supratentorial cortex can have an atypical neuroradiological presentation in the early stages. High grade astrocytoma should be included in the differential diagnosis of a cortical lesion that enhances slightly or moderately after the administration of contrast material in a patient with a new onset epileptic seizure.
Los tumores primarios del sistema nervioso central representan en el 2-3% de todas las neoplasias, con una incidencia anual de 15 pacientes por 100.000 habitantes1,2. De entre éstos, son los tumores astrocitarios de alto grado de malignidad (AAG), junto con los meningiomas, los más frecuentes3.
El pronóstico de los AAG sigue siendo desafortunado, con una mediana de supervivencia de 12,2 a 18,2 meses en los glioblastomas4 y una supervivencia media de 41 meses en los astrocitomas anaplásicos5. Las características radiológicas de los AAG son relativamente típicas, si bien en estadios iniciales los estudios radiológicos pueden ser normales o mostrar alteraciones atípicas6–8, lo que dificulta su diagnóstico diferencial con lesiones no tumorales o astrocitomas de bajo grado de malignidad (ABG).
El objeto de este estudio es analizar las características radiológicas de una serie de AAG corticales en su fase inicial de desarrollo y su patrón de crecimiento durante un corto período de tiempo.
Material y métodosA partir de la base de datos del archivo docente (período 2001-2010) de nuestro centro se identificaron 6 pacientes con diagnóstico histológico de AAG, y en los que un estudio de resonancia magnética (RM) realizado pocos días después del inicio del primer síntoma clínico atribuible al mismo mostraba lesiones corticales no características de este tipo de tumores. Los 6 pacientes (4 varones) con una edad media de 51 años (45-79 años), fueron admitidos en el hospital por presentar una primera crisis epiléptica de inicio focal, parcial simple en tres casos, parcial compleja en uno y parcial compleja secundariamente generalizada en los otros dos. En todos los casos se practicó un examen de tomografía computarizada (TC) cerebral sin contraste (dentro de las primeras 24 horas tras el inicio de los síntomas) que no detectó alteraciones, y posteriormente (dentro de los 6 días tras el inicio de los síntomas) un estudio de RM cerebral. El protocolo de estudio incluyó secuencias ponderadas en T2 obtenidas con técnicas de eco de espín rápidas y/o FLAIR, y secuencias de difusión con valores de b de 0 y 1.000mm2/s. El mapa de coeficiente de difusión aparente se obtuvo en todos los casos. En 5 pacientes se obtuvieron asimismo secuencias ponderadas en T1 tras la administración de contraste paramagnético (dosis de 0,1 mmol/kg). En tres de los pacientes se realizó un estudio de perfusión cerebral con técnica de primer paso de contraste (en un paciente) o de «arterial spin labeling» en los otros dos. En un paciente se obtuvo un estudio de espectroscopia de protón con técnica de vóxel único y tiempo de eco largo.
En todos los pacientes se realizó un estudio de RM de seguimiento con una media de 79 días tras el primer estudio (intervalo: 28-179 días), período en el que no se realizó ningún tratamiento que no fuera sintomático. Este estudio incluía secuencias ponderadas en T2 obtenidas con técnicas de eco de espín rápidas y/o FLAIR, y secuencias ponderadas en T1 tras la administración de gadolinio. Tras la RM de seguimiento, los pacientes fueron sometidos a cirugía citorreductora, obteniéndose el diagnóstico histológico de AAG.
En los estudios de RM se analizaron las características de las lesiones (localización, realce con contraste, señal en difusión), así como las alteraciones en el flujo o volumen sanguíneo cerebral en las secuencias de perfusión. También se calculó a partir de las variaciones en el diámetro máximo (en milímetros) de la lesión (excluyendo el edema perilesional) y el intervalo de tiempo (en semanas) entre la obtención de los dos estudios de RM, el índice de crecimiento tumoral (IGR) en cada uno de los pacientes (IGR=diferencia de diámetros máximos entre los dos estudios/intervalo de tiempo en semanas). Además se calculó el porcentaje de crecimiento de cada una de las lesiones en base a la siguiente fórmula (B-A/A × 100) (A=diámetro máximo inicial; B=diámetro máximo en el seguimiento).
El estudio fue aprobado por el comité ético del hospital y en todos los pacientes se obtuvo un consentimiento informado para la realización de los estudios radiológicos.
ResultadosLos hallazgos demográficos, clínicos y radiológicos iniciales de los pacientes incluidos en el estudio se resumen en la tabla 1.
Características demográficas, clínicas y radiológicas
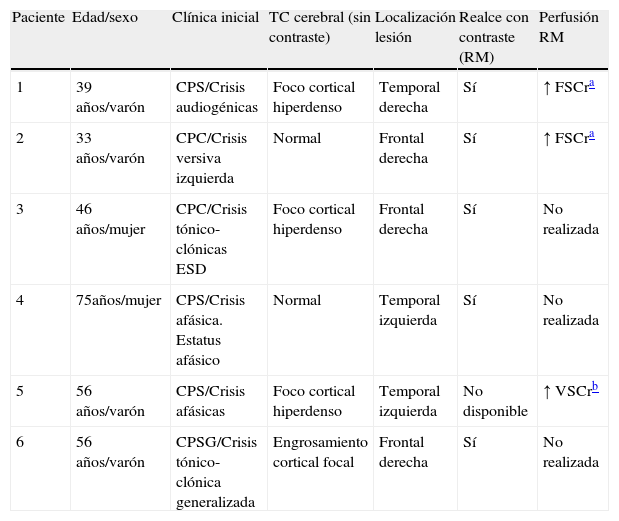
| Paciente | Edad/sexo | Clínica inicial | TC cerebral (sin contraste) | Localización lesión | Realce con contraste (RM) | Perfusión RM |
| 1 | 39 años/varón | CPS/Crisis audiogénicas | Foco cortical hiperdenso | Temporal derecha | Sí | ↑ FSCra |
| 2 | 33 años/varón | CPC/Crisis versiva izquierda | Normal | Frontal derecha | Sí | ↑ FSCra |
| 3 | 46 años/mujer | CPC/Crisis tónico-clónicas ESD | Foco cortical hiperdenso | Frontal derecha | Sí | No realizada |
| 4 | 75años/mujer | CPS/Crisis afásica. Estatus afásico | Normal | Temporal izquierda | Sí | No realizada |
| 5 | 56 años/varón | CPS/Crisis afásicas | Foco cortical hiperdenso | Temporal izquierda | No disponible | ↑ VSCrb |
| 6 | 56 años/varón | CPSG/Crisis tónico-clónica generalizada | Engrosamiento cortical focal | Frontal derecha | Sí | No realizada |
CPS:crisis parcial simple; CPC:crisis parcial compleja; CPSG:crisis parcial secundariamente generalizada; ESD:extremidad superior derecha; FSCr:flujo sanguíneo cerebral relativo; RM: resonancia magnética; VSCr:volumen sanguíneo cerebral relativo.
En todos los casos el examen de TC inicial fue interpretado como normal, si bien un análisis retrospectivo del mismo identificó alteraciones en 4 de ellos, tres en forma de una leve hiperdensidad focal cortical (figs. 1A, 3A y 4A) y el cuarto en forma de un discreto engrosamiento cortical focal.
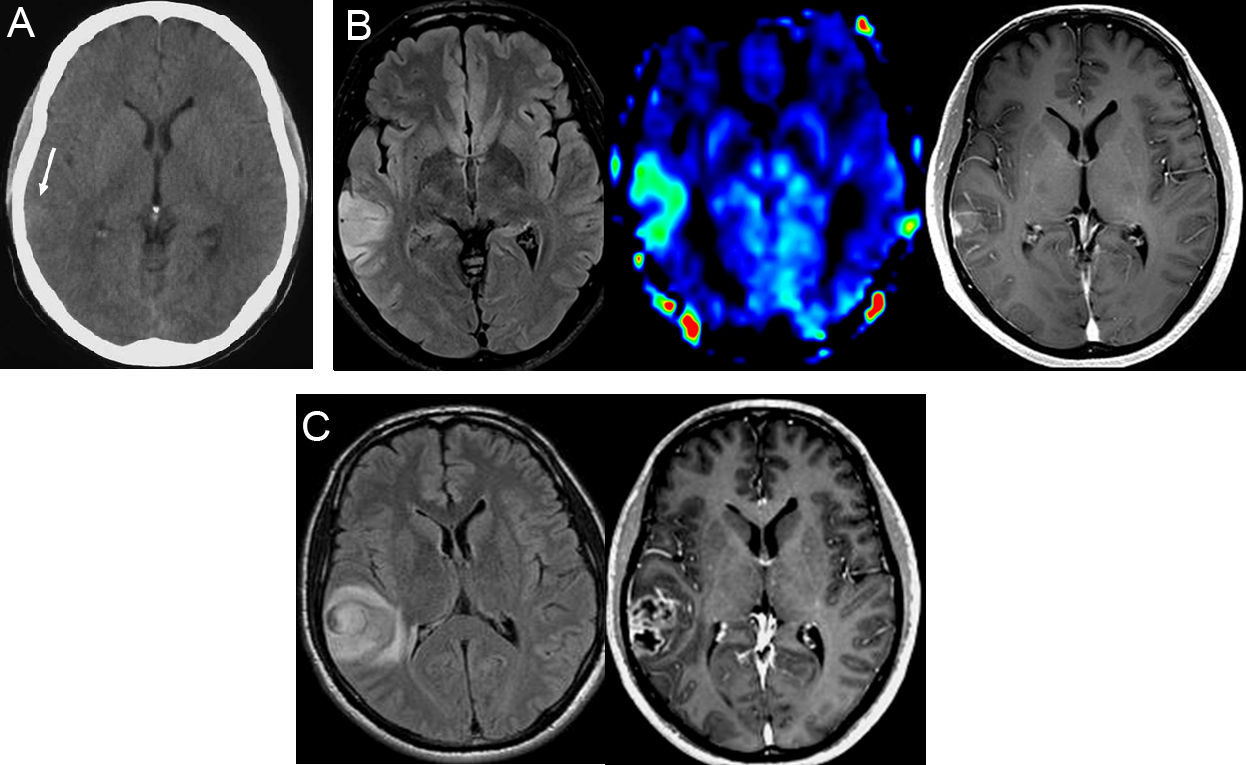
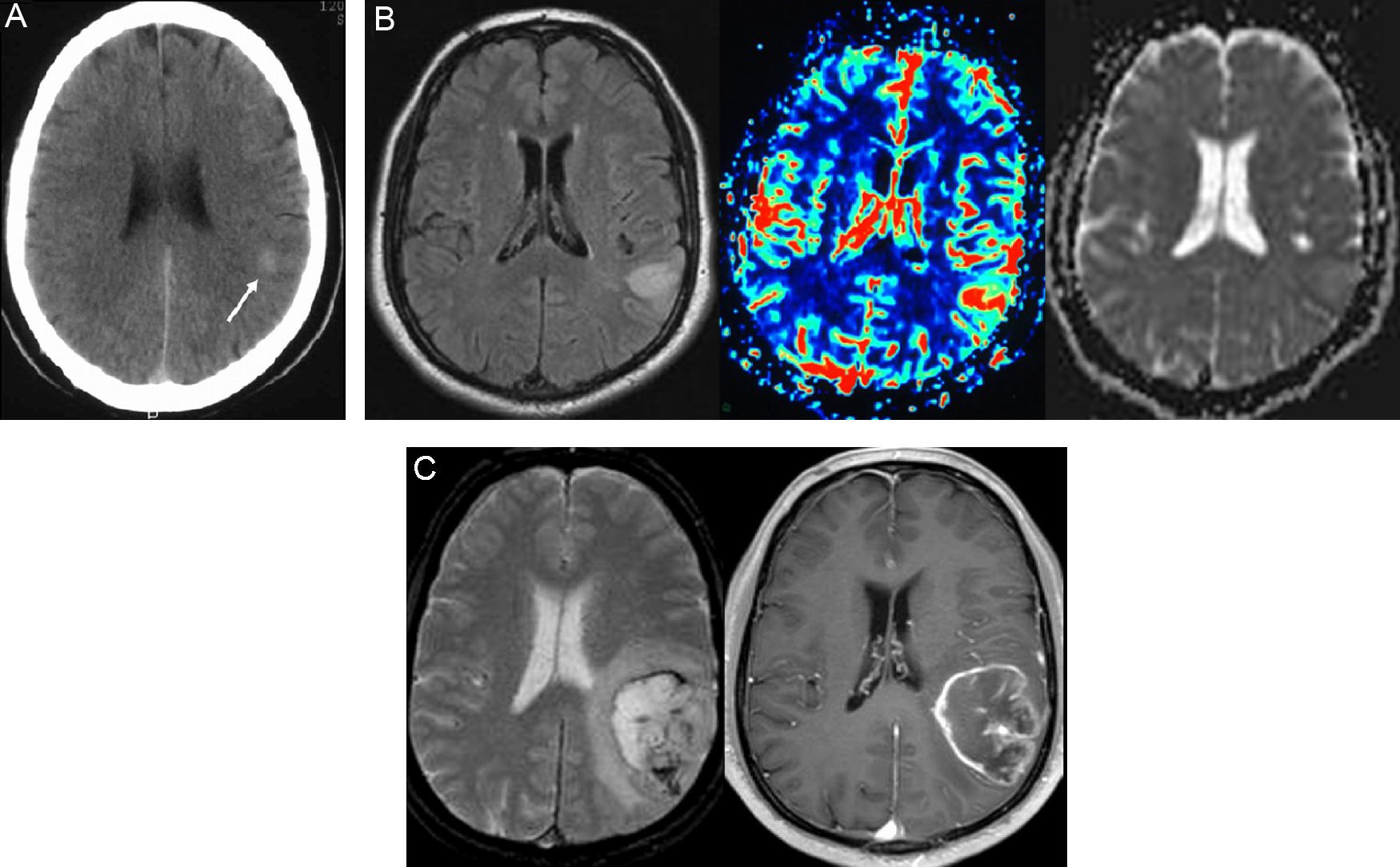
Paciente número 1. Varón de 39 años de edad que acude al hospital por presentar una crisis epiléptica parcial simple audiogénica. A) Una TC cerebral de urgencias sin contraste fue interpretada inicialmente como normal, si bien su análisis retrospectivo muestra una muy tenue hiperdensidad focal en el córtex temporal derecho (flecha). B) RM cerebral realizada 48 horas después del episodio comicial con secuencias ponderadas en T2 FLAIR (izquierda), de perfusión con técnica de «arterial spin labeling» (centro), y T1 con contraste (derecha). Se observa una lesión cortical focal situada en la circunvolución temporal media derecha, con un incremento del flujo sanguíneo cerebral en la secuencia de perfusión y un realce parcial tras la administración intravenosa de contraste. C) RM cerebral con secuencias ponderadas en T2 FLAIR (izquierda) y T1 con contraste (derecha) realizada 81 días más tarde, que muestra un marcado crecimiento de la lesión (IGR=2,3mm/semana) y signos característicos de un glioma de alto grado, con edema perilesional y necrosis central. El diagnóstico histológico fue de glioblastoma.
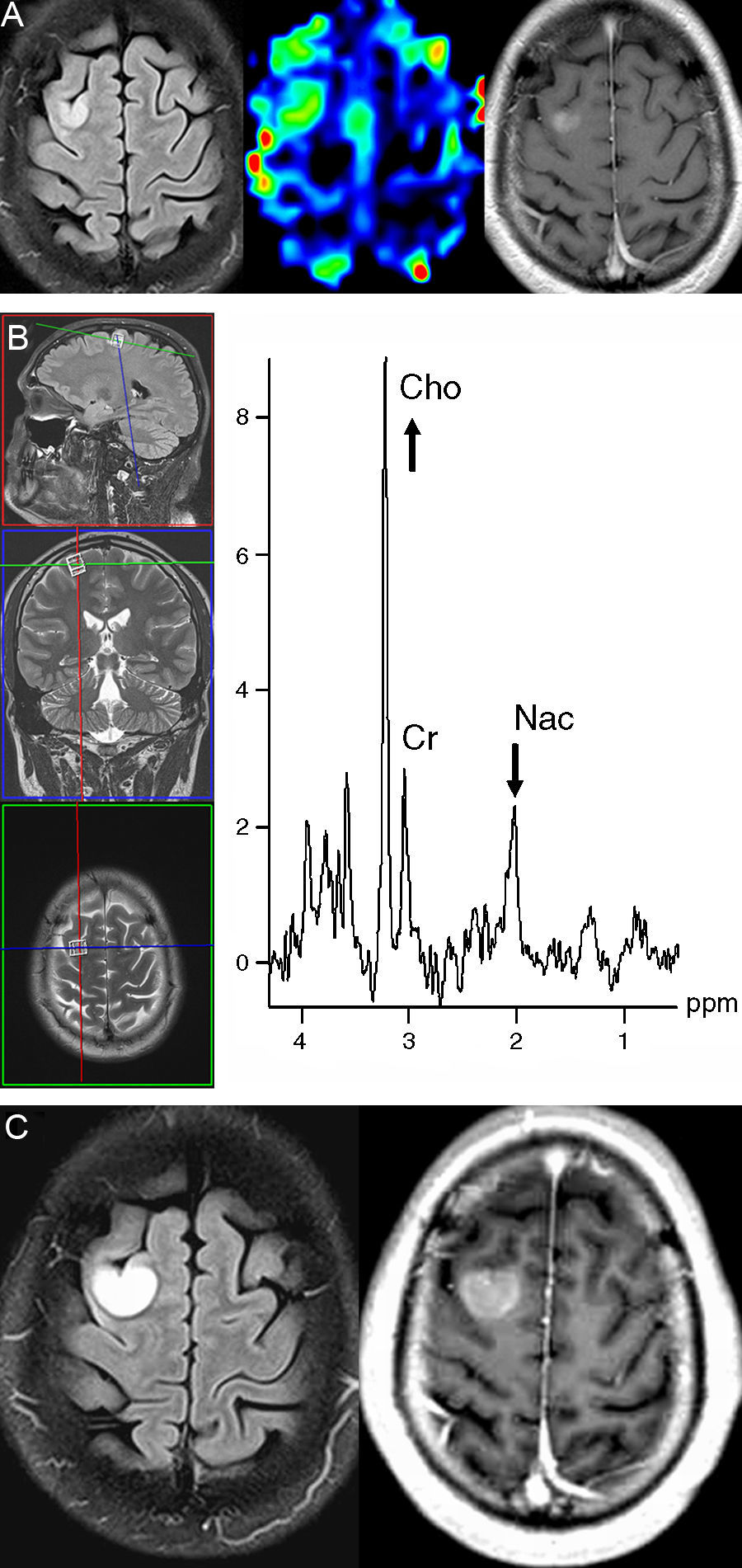
Paciente número 2. Varón de 33 años de edad, que acude a urgencias por presentar una crisis parcial secundariamente generalizada. A) RM cerebral realizada 48 horas después de la crisis epiléptica con secuencias ponderadas en T2 FLAIR (izquierda), de perfusión con técnica de «arterial spin labeling» (centro), y T1 con contraste (derecha). Se observa una lesión cortical focal adyacente al surco frontal superior derecho, con un incremento del flujo sanguíneo cerebral en la secuencia de perfusión y un leve realce homogéneo tras la administración intravenosa de contraste. B) Espectroscopia de protón (técnica de vóxel único y tiempo de eco largo). La lesión muestra un marcado incremento de la colina (Cho), que se asocia a una disminución de los compuestos que contienen grupos N-acetil (Nac). (Cr: creatina). C) RM cerebral con secuencias ponderadas en T2 FLAIR (izquierda) y T1 con contraste (derecha) realizada 28 días más tarde, que pone de manifiesto un marcado crecimiento de la lesión (IGR=2,0mm/semana), pero sin aparición de necrosis o edema perilesional. El diagnóstico histológico fue de oligoastrocitoma anaplásico.
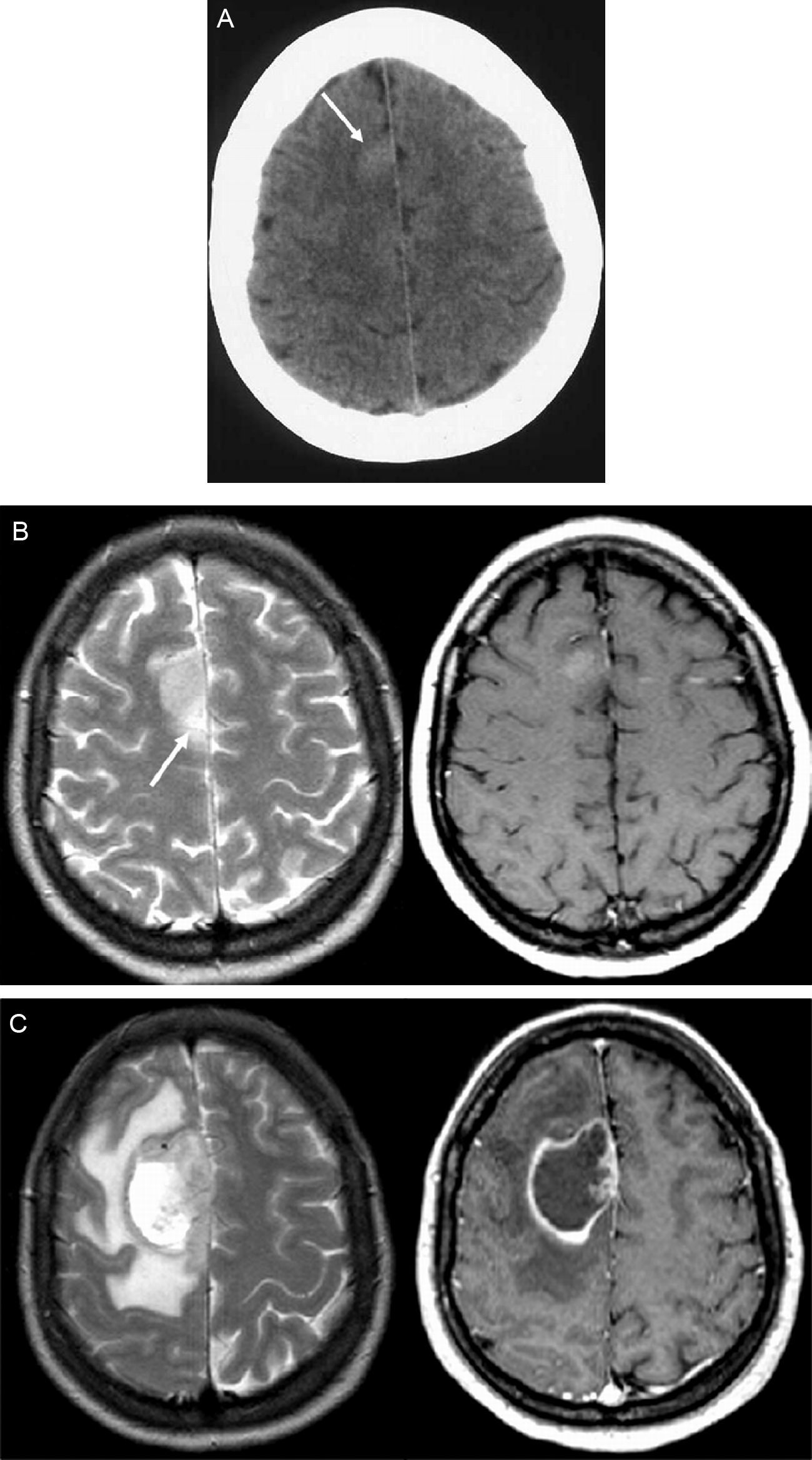
Paciente número 3. Mujer de 46 años de edad, que acude a urgencias por presentar una crisis parcial motora simple. A) TC cerebral de urgencias sin contraste interpretada inicialmente como normal, aunque un análisis retrospectivo demuestra una leve hiperdensidad cortical frontal parasagital derecha (flecha). B) RM cerebral con secuencias ponderadas en T2 (izquierda) y T1 con contraste (derecha) realizada 6 días después de la crisis epiléptica con secuencias ponderadas en T2 y T1 con contraste. Se observa una lesión focal situada en el córtex parasagital del lóbulo frontal derecho con realce leve tras la administración del contraste intravenoso. Nótese el leve edema perilesional en la imagen ponderada en T2 (flecha). C) RM cerebral de control con secuencias ponderadas en T2 y T1 con contraste realizado 36 días más tarde, muestra un marcado crecimiento de la lesión (IGR=7,6mm/semana) y signos característicos de un glioma de alto grado, con extenso edema perilesional y necrosis central. El diagnóstico histológico fue de glioblastoma.
Las RM iniciales mostraron pequeñas lesiones corticales, hiperintensas en secuencias T2 en relación con el córtex adyacente, de localización frontal en tres casos (figs. 2 y 4) y temporal en los otros tres (figs. 1 y 3), con un diámetro máximo medio de 11mm (intervalo: 9-15mm) y sin restricción en la difusión. En los 5 pacientes en los que se obtuvieron secuencias T1 tras la administración de contraste paramagnético se identificó un realce leve a moderado y homogéneo en el seno de la lesión. En un único paciente se observó una mínima reacción edematosa perilesional (paciente 3) (fig. 2B), pero en ninguno necrosis. En los tres pacientes con estudio de perfusión cerebral, se detectó visualmente un incremento relativo del flujo (figs. 1B y 4A) o volumen sanguíneo cerebral (fig. 3B).
Paciente número 5. Varón de 56 años de edad, que acude a urgencias por presentar una crisis afásica. A) TC cerebral sin contraste realizada 4 horas después del inicio de la clínica y que fue interpretada inicialmente como normal, si bien retrospectivamente se observa una leve hiperdensidad cortical temporal posterior izquierda (flecha). B) RM cerebral con secuencias ponderadas en T2 FLAIR (izquierda), de perfusión con técnica de «primer paso» (centro), y difusión (mapa de coeficiente aparente de difusión) (derecha) realizada una hora tras la obtención de la TC. Se observa una lesión focal situada en el córtex temporal izquierdo con incremento del volumen sanguíneo cerebral, y leve hiperseñal en el mapa de coeficiente aparente de difusión que indica un aumento de la difusibilidad lesional. C) RM cerebral de control con secuencias ponderadas en T2 y T1 con contraste realizado 102 días más tarde, que muestra un marcado crecimiento de la lesión (IGR=2,5mm/semana) y signos característicos de un glioma de alto grado, con extenso edema perilesional, focos hemorrágicos y necrosis central. El diagnóstico histológico fue de glioblastoma.
En uno de los pacientes (paciente 2) se practicó un estudio de espectroscopia de vóxel único con un equipo de 3,0 T que mostró un incremento en el pico de colina asociado a una disminución del pico de los compuestos que contienen grupos N-acetil, que sugería el diagnóstico de tumor de alto grado de malignidad (Fig. 4B).
El seguimiento radiológico mediante RM cerebral se practicó con una media de 79 días tras el primer estudio de RM (intervalo: 28-179 días). Durante este período únicamente un paciente (paciente 3) presentó recurrencia de los síntomas. Estos estudios mostraron un crecimiento medio lesional del 246% (intervalo 61-380%; IGR medio de 3,3mm/semana [intervalo 0,9-7,6mm/semana]), alcanzando un diámetro máximo medio de 37,5mm (intervalo de 21-48mm). Las características evolutivas de los pacientes quedan reflejadas en la tabla 2.
Características evolutivas de las lesiones
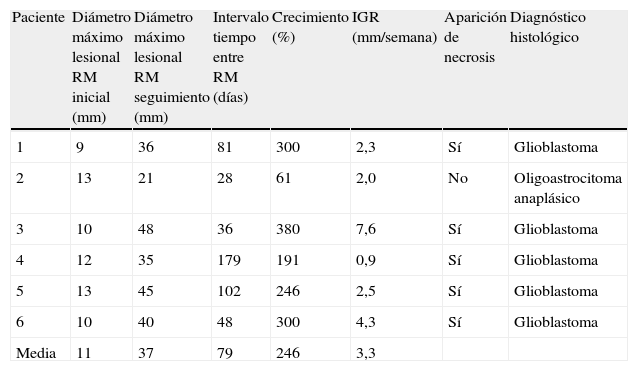
| Paciente | Diámetro máximo lesional RM inicial (mm) | Diámetro máximo lesional RM seguimiento (mm) | Intervalo tiempo entre RM (días) | Crecimiento (%) | IGR (mm/semana) | Aparición de necrosis | Diagnóstico histológico |
| 1 | 9 | 36 | 81 | 300 | 2,3 | Sí | Glioblastoma |
| 2 | 13 | 21 | 28 | 61 | 2,0 | No | Oligoastrocitoma anaplásico |
| 3 | 10 | 48 | 36 | 380 | 7,6 | Sí | Glioblastoma |
| 4 | 12 | 35 | 179 | 191 | 0,9 | Sí | Glioblastoma |
| 5 | 13 | 45 | 102 | 246 | 2,5 | Sí | Glioblastoma |
| 6 | 10 | 40 | 48 | 300 | 4,3 | Sí | Glioblastoma |
| Media | 11 | 37 | 79 | 246 | 3,3 |
IGR: índice de crecimiento tumoral; RM: resonancia magnética.
En 5 de los pacientes las lesiones presentaron las características radiológicas típicas de un glioblastoma (necrosis central y edema perilesional) (figs. 1C, 2C y 3C). En un paciente (paciente 2) la lesión mostró las mismas características iniciales, pero con un aumento de tamaño del 61% y un IGR de 2mm/semana (fig. 4C). Tras este segundo estudio de RM todos los pacientes fueron sometidos a cirugía citorreductora, obteniendo un diagnóstico histológico de glioblastoma en 5 pacientes y de oligoastrocitoma anaplásico en el sexto (paciente 2).
DiscusiónLa presentación radiológica de los AAG, en su fase inicial de desarrollo, puede adoptar características atípicas. En base a nuestra experiencia, que coincide con otras series publicadas7,8, la identificación de lesiones focales corticales con un discreto/moderado realce con el contraste, debe incluir dentro de las posibilidades diagnósticas los AAG, especialmente en pacientes que han presentado una primera crisis epiléptica. En tres de los casos presentados en esta serie, además del realce con el contraste se identificó un incremento del flujo/volumen sanguíneo cerebral en el estudio de perfusión por RM, hallazgo que también apoya el diagnóstico de un tumor de alto grado de malignidad9, si bien esta hiperperfusión también podría ser secundaria a la propia crisis epiléptica, ya que la hiperactividad eléctrica puede producir cambios hemodinámicos que incrementan el flujo sanguíneo cerebral10.
Las características por RM de los AAG son bien conocidas, e incluyen la identificación de lesiones focales, habitualmente solitarias, iso o hipointensas en secuencias T1 e hiperintensas en secuencias T2, de márgenes irregulares y mal definidos, con efecto de masa, edema vasogénico perilesional, e intenso realce con el contraste intravenoso, y, en el caso de los glioblastomas, con necrosis central. En lesiones con estas características, el diagnóstico de AAG se realiza neurorradiológicamente con una elevada especificidad. Sin embargo, en ocasiones los hallazgos no son característicos. Así, entre el 14 y el 45% de astrocitomas supratentoriales sin realce con el contraste corresponden a AAG11,12 y el 9% de AAG (especialmente los astrocitomas anaplásicos) no muestran realce con el contraste6. De la misma forma, los AAG en sus fases iniciales del desarrollo pueden manifestarse en forma de lesiones focales de pequeño tamaño sin necrosis ni edema perilesional7,8, pudiendo simular lesiones menos agresivas.
La presentación clínica de los pacientes de nuestra serie fue en forma de crisis epilépticas, las cuales se han asociado con mayor frecuencia al debut de los ABG, frente a los AAG que lo hacen con hipertensión intracraneal o déficit neurológicos focales13. La localización cortical de las lesiones incluidas en este estudio sería la causa de esta presentación clínica, facilitando su detección por RM en la fase más inicial de su desarrollo.
El diagnóstico diferencial en estos pacientes incluye además de los AAG, los ABG, las displasias corticales, la isquemia aguda o el edema cortical secundario a la propia crisis epiléptica. La presencia de un realce en la lesión tras la administración de contraste es un hallazgo infrecuente en los ABG14, así como en las displasias corticales focales, aunque éstas pueden presentarlo cuando se asocian a tumores como el disembrioplástico neuroepitelial o el ganglioglioma15. Asimismo, la ausencia de restricción en la secuencia de difusión descarta el infarto agudo16. El edema cortical postcrítico puede en ocasiones mostrar un engrosamiento reversible cortical focal, generalmente asociado a una moderada restricción en la difusión, si bien no es frecuente que estas lesiones muestren realce con el contraste17.
En nuestra serie el hallazgo determinante para establecer el diagnóstico radiológico de un AAG fue la demostración de un rápido crecimiento de la lesión. Diversos estudios en la literatura que han analizado el crecimiento de los ABG infiltrantes, han mostrado que estos tumores lo hacen de forma lenta pero continua, antes de su transformación a gliomas de alto grado, con un IGR medio de 4mm/año18,19. Desgraciadamente no existen factores que permitan predecir el momento en que estos ABG infiltrantes se transforman a AAG, siendo el crecimiento lesional a lo largo de un período de 6 meses el hallazgo radiológico más sensible para detectarlo18. Existen escasos datos sobre el crecimiento de los AAG dentro de su historia natural. Así, Woodward et al. realizaron el seguimiento de un glioblastoma no tratado durante un año, lo que le permitió establecer un IGR de 30mm/año19, si bien los datos de nuestra serie indican que el IGR puede llegar a ser 5 veces superior.
El estudio con espectroscopia podría ayudar a caracterizar mejor estas lesiones, ya que un marcado incremento de la colina asociado a una disminución de los compuestos que contienen grupos N-acetil, tal como se observó en uno de los casos presentados, ayudaría a sospechar el diagnóstico de un AAG20. Sin embargo, el pequeño tamaño de las lesiones y su localización cortical dificulta la obtención de estos estudios.
Este estudio tiene algunas limitaciones derivadas de su carácter retrospectivo que no permite identificar posibles lesiones corticales de características clínico-radiológicas similares pero de diferente evolución y diagnóstico histopatológico. De este modo, no puede establecerse la prevalencia con la que los AAG se presentan neurorradiológicamente en forma de lesiones corticales atípicas, ni permite analizar la especificidad de estos hallazgos. En todo caso la conclusión que puede extraerse de este estudio es que los AAG pueden presentarse en forma de lesiones corticales sin las características propias de los AAG, probablemente reflejando una fase inicial de su desarrollo.
Una lesión cortical con un realce leve o moderado con el contraste en RM, en un paciente que ha presentado una primera crisis epiléptica, debería incluir en su diagnóstico diferencial el AAG. En el caso de que ante este tipo de lesiones se decida adoptar una actitud expectante, es recomendable que los estudios neurorradiológicos de seguimiento se efectúen con un intervalo de tiempo corto (pocas semanas), ya que su rápido índice de crecimiento permitirá detectar la progresión lesional, dato de gran valor para sugerir el diagnóstico de un AAG y por tanto indicar una cirugía citorreductora urgente.
Autoría- 1.
Responsable de la integridad del estudio: MS, ARC, MT.
- 2.
Concepción del estudio: ARC, CA, MS.
- 3.
Diseño del estudio: ARC, MS.
- 4.
Obtención de los datos: CA, SS, ARG.
- 5.
Análisis e interpretación de los datos: ARC, MS, MT.
- 6.
Búsqueda bibliográfica: MS, ARC.
- 7.
Redacción del trabajo: MS, ARC.
- 8.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: ARG, SS, CA, MT.
- 9.
Aprobación de la versión final: MS, ARG, ARC, SS, CA, MT.
- 10.
Todos los autores han leído la versión final del manuscrito y han dado su aprobación.
Los autores declaran no tener ningún conflicto de intereses.