En numerosas Conferencias Consenso sobre prevención, diagnóstico y tratamiento de la osteoporosis se establece que ya desde la infancia y la juventud, tener una adecuada ingesta de calcio y de vitamina D es crucial para el desarrollo óptimo del pico de masa ósea y para preservar la misma a través de la vida.
La osteoporosis se define actualmente como un trastorno esquelético caracterizado por una alteración de la resistencia ósea que predispone a un aumento del riesgo de fractura. Así, el objetivo primordial de la prevención y tratamiento de la osteoporosis es la reducción del número de fracturas. Chapuy en un estudio aleatorio controlado a largo plazo durante tres años, con placebo, comprobó en mujeres ancianas que la administración de suplementos de 800 UI de vitamina D3 y calcio al día, disminuyó de forma significativa la frecuencia de fracturas de cadera y de otras fracturas no vertebrales, al mismo tiempo que contrarrestó el hiperparatiroidismo secundario1. Recientemente Trivedi también ha descrito una disminución del riesgo de todo tipo de fractura en población sana mayor de 65 años que había recibido suplementos de 100.000 UI de vitamina D3 sin calcio cada 4 meses durante 5 años2.
Algunos autores encuentran relación entre la concentración sérica de calcidiol (que es el metabolito de la vitamina D considerado como el mejor índice para evaluar la reserva de vitamina D) y la densidad mineral ósea (DMO)3,4.
El valor óptimo de calcidiol sérico no está definido. Hablamos de deficiencia, que es lo tradicionalmente conocido, por debajo de 10 ng/ml, pero consideramos también la insuficiencia cuando la concentración de calcidiol sérico es inferior a 20 ng/ml5 o a 15 ng/ml3,6, basado en estudios que demuestran que por debajo de este nivel se produce un aumento de la hormona paratiroidea (PTH) o hiperparatiroidismo secundario.
La prevalencia de deficiencia de vitamina D es elevada en el anciano, objetivándose en el estudio Seneca que casi la mitad de las ancianas europeas presentaban deficiencia de vitamina D en época de mínima irradiación solar7. Lo más sorprendente de dicho estudio fue el hecho de que la deficiencia de vitamina D fuera mucho más frecuente en países mediterráneos que en los nórdicos, lo que también se observó en otros estudios realizados en poblaciones mas jóvenes8, lo que podría deberse a la diferente política sanitaria de administración de suplementos de vitamina D en estos países.
Actualmente nos encontramos con un debate abierto sobre la necesidad de administrar suplementos de vitamina D, y en concreto sobre su indicación a determinados grupos de población, y sobre cuál sería la pauta de administración más óptima.
La hipótesis de esta Tesis Doctoral fue el valorar si un posible déficit de vitamina D en nuestra población senil y posmenopáusica pudiera conllevar la necesidad de administrar suplementos de vitamina D para así compensar sus fuentes naturales insuficientes y/o para optimizar la fisiología ósea.
Por ello nuestros objetivos fueron:
1. Estudiar la influencia de la vitamina D en la osteoporosis complicada del anciano, evaluando las concentraciones de los metabolitos de la vitamina D (calcidiol y calcitriol) y de la PTH en ancianos con fractura de cadera y sin ella, pertenecientes al área V sanitaria de Madrid.
2. Evaluar los niveles de calcidiol sérico en mujeres posmenopáusicas con una DMO disminuida y su posible influencia en el desarrollo de osteopenia y osteoporosis posmenopáusica.
3. Valorar la prevalencia de deficiencia de vitamina D en mujeres posmenopáusicas pertenecientes a una consulta reumatológica del área V sanitaria de Madrid, y su relación con la DMO.
4. Comprobar si la deficiencia de vitamina D encontrada en mujeres posmenopáusicas y en ancianos con fractura de cadera revierte tras la administración de suplementos de vitamina D, evaluando la eficacia de pautas diferentes de administración.
Realizamos 4 protocolos de estudio9-12, obteniendo las siguientes conclusiones:
1. La población anciana estudiada perteneciente al área V de Madrid presenta una prevalencia muy alta de insuficiencia y de deficiencia de vitamina D, niveles disminuidos de calcitriol e hiperparatiroidismo secundario.
2. Los ancianos con fractura de cadera tienen una mayor insuficiencia (una prevalencia del 100%) y una mayor deficiencia de vitamina D (91%) que los ancianos sin fractura de su misma edad (90% de insuficiencia y el 70% de deficiencia), no dependiente de PTH.
3. Asimismo en la otra población de riesgo de osteoporosis estudiada, la población posmenopáusica de consultas ambulatorias perteneciente al área V de Madrid, observamos una prevalencia alta de disminución de niveles séricos de calcidiol: un 64% de mujeres posmenopáusicas con insuficiencia de vitamina D y un 36% con deficiencia de vitamina D.
4. La mujer posmenopáusica con una densidad ósea disminuida presenta niveles de calcidiol menores que la mujer con densidad ósea normal.
5. En las mujeres posmenopáusicas existe una correlación positiva entre las concentraciones séricas de calcidiol y la DMO en columna lumbar, ampliándose dicha correlación a la cadera en las mujeres mayores de 60 años.
6. En la población posmenopáusica objetivamos que cuando el calcidiol sérico es inferior a 15 ng/ml, existe una relación positiva entre calcidiol y DMO en cadera no dependiente de PTH.
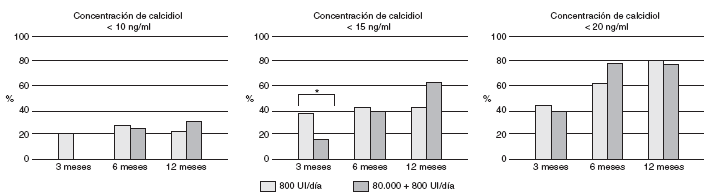
7. Aunque las dos pautas de administración de suplementos de vitamina D diaria en mujeres posmemopáusicas deficientes en dicha vitamina utilizadas en el estudio aumentan los niveles séricos de calcidiol, únicamente la prescripción con una dosis de choque de 80.000 UI de calcidiol seguida de 800 UI de vitamina D3, consigue durante tres meses superar la deficiencia de vitamina D en la totalidad de las mujeres, por lo que sería recomendable la administración de dosis elevada con pauta cíclica de vitamina D en las poblaciones deficientes en esta vitamina (fig. 1).
Fig. 1. Porcentaje de la población de mujeres postmenopáusicas que presentan concentraciones de calcidiol inferiores a 10 ng/ml, 15 ng/ml y 20 ng/ml a los 3, 6 y 12 meses de recibir dos pautas de administración de suplementos de vitamina D. *p < 0,05 entre las dos pautas de administración de suplementos de vitamina D.
8. De todo ello se concluye que parece ser necesario el adoptar políticas sanitarias de administración de suplementos de vitamina D en las poblaciones de riesgo para el desarrollo de la osteoporosis como es la población posmenopáusica.