Los estudios epidemiológicos sobre osteoporosis del varón se han visto limitados, por un lado, como consecuencia de la falta de consenso en los criterios para definir la osteoporosis densitométrica y, por otro, a que la osteoporosis ha sido evaluada clásicamente en la mujer.
Los objetivos de este trabajo fueron determinar la prevalencia e incidencia de fractura osteoporótica y estudiar la evolución de la densidad mineral ósea y valorar su poder predictivo diagnóstico en osteoporosis a través de su comparación con los estudios de fractura.
En este estudio participaron 308 hombres mayores de 50 años a los que se les realizó una evaluación radiológica de columna dorso-lumbar, así como una evaluación densitométrica de cadera y columna lumbar. Dicha cohorte fue evaluada longitudinalmente para conocer los cambios en masa ósea, así como la incidencia de fractura osteoporótica.
La fractura vertebral mostró una prevalencia global de un 21%, y su incidencia fue cinco veces superior a la de fractura de Colles, y casi 8 veces superior a la de fractura de cadera, costilla o húmero.
La prevalencia de osteoporosis y osteopenia densitométrica fue de un 9% y 54% respectivamente, sin observarse un incremento significativo con la edad. Los cambios de densidad mineral ósea a nivel lumbar se asociaron de forma independiente con la fractura vertebral.
En resumen, la fractura vertebral no sólo mostró una elevada prevalencia en el hombre, sino que de las fracturas osteoporóticas fue la que presentó una mayor incidencia. Dos de cada tres hombres mayores de 50 años presentarían osteoporosis u osteopenia densitométrica. A pesar de las limitaciones que ofrece la densidad mineral ósea, en el hombre podría ser un importante predictor de fractura osteoporótica.
PALABRAS CLAVE:osteoporosis, varón, densitometría.
Osteoporotic studies conducted exclusively in men have been limited by the discrepancies in the definition of densitometric osteoporosis and also due to the fact that osteoporosis has traditionally only been associated with women.
The aims of this study were to analyse in men the prevalence and incidence of osteoporotic fracture and also the evolution of bone mineral density and its capacity to predict osteoporosis by comparing it with fracture studies.
Men aged 50 and over randomly selected from the Oviedo municipal register (n=308) underwent two lateral radiographs of the dorsal and lumbar spine and a dual X-ray absorptiometry (DXA) study at lumbar spine and hip. In the 4th year of the follow-up period, participants were invited to repeat the same tests carried out in the study of prevalence to evaluate both the evolution of bone mineral density and the incidence of osteoporotic fracture.
Vertebral fracture showed a prevalence of 21%. Vertebral fracture showed an incidence 5 times higher than Colles, rib or humerus fractures. The prevalence of densitometric osteoporosis and osteopenia was 9% and 54% respectively, with a slight increase with age. Osteoporotic prevalent fracture was only independently associated with the rate of change in lumbar spine BMD.
In summary, there was a high prevalence of vertebral fractures in men and furthermore, this was the osteoporotic fracture with the highest incidence. A total of 2 out of 3 men over 50 had densitometric osteoporosis or osteopenia. Despite the limitations of densitometry, it could be an important determinant of osteoporotic fracture in men.
KEY WORDS: osteoporosis, men, densitometry.
INTRODUCCIÓN
Aunque históricamente la osteoporosis había sido reconocida sólo tras la aparición de fracturas con expresión clínica, el desarrollo de las técnicas de medición de masa ósea ha permitido definir la osteoporosis en términos de contenido o densidad mineral ósea (DMO). A partir de entonces el concepto de osteoporosis ha evolucionado. En la actualidad la definimos como una «enfermedad sistémica del esqueleto caracterizada por una masa ósea baja y una alteración estructural del tejido óseo, que determina una disminución en la resistencia ósea con un incremento consecuente de la fragilidad y susceptibilidad a las fracturas»1,2. En la práctica clínica, el diagnóstico se basa en la determinación de una baja masa ósea y/o la presencia de fracturas por fragilidad, y así continuará hasta que se pueda disponer de técnicas que permitan evaluar la resistencia ósea in vivo.
Un grupo de expertos de la Organización Mundial de la Salud (OMS) definió como osteoporosis densitométrica a una DMO igual o inferior a -2,5 desviaciones estándar (DE) por debajo del pico de masa ósea (T-score), y dicha definición se circunscribió a mujeres caucasianas posmenopáusicas3. Por tanto, su aplicación como regla diagnóstica en hombres, niños y otros grupos étnicos no está precisada4,5. Existen por ello discrepancias en relación con el empleo de estos criterios de la OMS en el varón y no se establece un acuerdo sobre qué valores de referencia se deben utilizar, aquellos derivados del pico de masa ósea específicos para el hombre o los ya aceptados para la mujer6,7.
Esta falta de definición ha hecho que siga teniendo una mayor aceptación la definición clínica de osteoporosis basada en cambios visibles y medibles radiológicamente en lugar de utilizar los criterios densitométricos. Como ejemplo todos los estudios epidemiológicos recientes han basado el diagnóstico de osteoporosis en el estudio de prevalencia y/o incidencia de fracturas no traumáticas, en particular fracturas de cadera, vertebrales y de antebrazo distal o Colles8. Sin embargo, a pesar de que la fractura vertebral es una de las fracturas osteoporóticas más frecuentes, este tipo de diagnóstico tiene muchas limitaciones debido a los problemas de indefinición que conlleva el diagnóstico de fractura vertebral, en la que no contamos con la ayuda de una línea definida de fractura y en la que frecuentemente no existe sintomatología aguda9.
Esta suma de circunstancias ha hecho difícil la realización de estudios en hombres al no contar debido a las razones expuestas con el soporte diagnóstico adecuado que ofrece la densitometría.
Con objeto de esclarecer algunas de estas incógnitas el presente trabajo realizado en población masculina mayor de 50 años se marcó dos objetivos: 1) estudiar la prevalencia e incidencia de las fracturas osteoporóticas vertebrales y no vertebrales; 2) estudiar la evolución de DMO y valorar su poder predictivo diagnóstico en osteoporosis a través de su comparación con los estudios de fractura.
SUJETOS Y MÉTODOS
Se reclutaron de forma aleatoria (padrón municipal de Oviedo) 308 hombres mayores de 50 años10,11. El protocolo inicial fue diseñado para conocer la prevalencia de fractura vertebral e incluía la realización de un cuestionario sobre factores de riesgo relacionados con la osteoporosis, dos radiografías laterales de columna dorsal y lumbar, así como un estudio densitométrico a nivel de columna lumbar y cadera (primer estudio transversal)11,12. Todos los individuos incluidos completaron el cuestionario, las medidas antropométricas y dos radiografías laterales de columna dorsal y lumbar (sólo dos no realizaron las radiografías). El número de personas que realizó el estudio densitométrico fue de 229 y el resto no pudo realizar densitometría por problemas técnicos y/o por razones de operatividad del Servicio.
Tras la realización del estudio se siguió prospectivamente a esta cohorte durante 8 años. Durante ese tiempo se administraron cuatro cuestionarios postales separados entre sí al menos por un año. Estos cuestionarios contenían preguntas relativas a la existencia y el número de caídas, presencia o no de fractura y, en caso afirmativo, en qué centro médico había sido atendido el paciente. Además, en caso de haber existido una fractura, el paciente debía marcar en un dibujo del cuerpo humano el lugar de su esqueleto donde se había producido la misma.
En el cuarto año de seguimiento (entre el segundo y el tercer cuestionario), los participantes que habían contestado al menos a uno de los dos cuestionarios previos fueron invitados a repetir las mismas pruebas realizadas en el primer estudio transversal (segundo estudio transversal). A este segundo estudio transversal acudieron 191 sujetos.
RADIOGRAFIAS Y EVALUACION RADIOLOGICA DE FRACTURA VERTEBRAL
La evaluación radiológica se realizó mediante dos radiografías laterales: una de columna dorsal que abarcase desde la cuarta vértebra dorsal (D4) hasta la undécima (D11), centrada en la séptima vértebra (D7), y otra de columna lumbar, que abarcase desde la undécima vértebra dorsal (D11) hasta la primera sacra, centrada en la segunda lumbar (L2).
La realización de las radiografías siguió una metodología estandarizada tanto en posicionamiento de las personas, dimensiones y sensibilidad de la placa, distancia foco-placa, voltaje, tiempo de exposición y tamaño de foco entre otras. Para la evaluación de la prevalencia de fractura vertebral se utilizó una lectura radiológica cualitativa estandarizada o semicuantitativa realizada de forma independiente por dos expertos.
La evaluación semicuantitativa de las radiografías se realizó siguiendo la clasificación de Genant et al13 de forma ciega para la edad por uno de los autores del trabajo. Todas las vértebras de D4 a L4 inclusive fueron catalogadas como normales (grado 0), dudosas (grado 0,5) o fracturadas (fractura grado I, cuando la reducción en las alturas anterior, media o posterior es de un 20% a un 25%; Grado II, reducción en cualquiera de las alturas de un 25% a un 40% y Grado III, reducción en alguna de las alturas y en el área de al menos un 40%). La reducción porcentual de la altura vertebral se obtuvo de la comparación con la altura posterior en el caso de la fractura en cuña o bicóncava, o con la vértebra adyacente en el caso de aplastamiento vertebral.
Se consideró que una persona tenía fractura vertebral osteoporótica cuando presentaba al menos un acuñamiento, biconcavidad y/o aplastamiento de grado I de Genant o superior.
En el segundo estudio transversal (estudio de incidencia) el diagnóstico de nuevas fracturas vertebrales con lectura radiológica cualitativa se realizó con el mismo procedimiento sin conocer las condiciones clínicas de los sujetos evaluados. Se definió como nueva fractura o fractura incidente la existencia de una reducción evidente a la inspección visual, de cualquiera de las alturas de la vértebra y cuerpo vertebral respecto a la radiografía del primer estudio transversal. En caso de no coincidencia de ambos lectores se definió la fractura por consenso tras revisión conjunta.
La reproducibilidad interobservador (coeficiente Cohen Kappa) de los dos lectores al definir fractura prevalente e incidente fue de 0,73 y 0,82 respectivamente, cifras que indican una buena reproducibilidad. De los 191 participantes en el segundo estudio transversal (estudio de incidencia), 156 aceptaron repetir el estudio radiológico de columna dorsal y lumbar.
DEFINICION DE LAS OTRAS FRACTURAS OSTEOPOROTICAS
El estudio de la prevalencia del resto de fracturas osteoporóticas se realizó a través de las respuestas de los participantes en el primer corte transversal, considerando fractura osteoporótica la producida con una edad superior a los 40 años. La evaluación de la incidencia de las fracturas osteoporóticas no vertebrales se realizó a través de las respuestas de los participantes en los cuatro seguimientos postales mediante confirmación radiográfica. Sólo se recurrió al informe médico cuando no existió la posibilidad de obtener la radiografía. Además, todas las fracturas incluidas en este estudio se produjeron por trauma leve o moderado de forma espontánea o desde una altura máxima igual o inferior a la de la posición erguida.
INCIDENCIA DE FRACTURA
La incidencia se calculó como densidad de incidencia, donde el numerador es el número de nuevos eventos producidos durante el período estudiado y el denominador es la suma del número de años que cada persona de forma individual contribuye al período de seguimiento, período que también se conoce como tiempo en riesgo14.
En muchas ocasiones, como ocurre con el seguimiento prospectivo de la fractura vertebral, no se conoce el tiempo en riesgo de cada individuo. El valor total de tiempo en riesgo puede calcularse de manera satisfactoria multiplicando la media del tamaño de las poblaciones al comienzo y al final del estudio por la duración del período de observación14. La incidencia de fracturas tanto vertebrales como no vertebrales se expresó como número de casos por 100.000 personas-año.
EVALUACION DENSITOMÉTRICA
La DMO fue medida con densitómetro DXA Hologic® QDR-1000 (Hologic Inc., Waltham, MA). En todos los casos se analizaron la columna lumbar anteroposterior (L2-L4), el cuello femoral derecho y la cadera total derecha. Todos los estudios densitométricos fueron realizados siguiendo un protocolo previamente establecido y todas las densitometrías fueron analizadas por uno de los autores del trabajo. Para la evaluación de la DMO a nivel lumbar se excluyeron aquellos individuos con importantes cambios degenerativos. Los coeficientes de variación para la medida de la columna lumbar y de la cadera fueron de 1,2% y de 1,9% respectivamente15. Se siguió un control de calidad diario con fantoma de columna lumbar con el que se obtuvo un coeficiente de variación de 0,0±0,1%15. Para definir osteoporosis densitométrica se utilizaron los mismos criterios que la OMS publicó para el diagnóstico de osteoporosis en la mujer. Para considerar osteoporosis y osteopenia a nivel de columna lumbar, se consideró una DMO menor de -2,5 T-score y una DMO entre -2,5 y -1 T-score respectivamente, y se utilizó debido a su homogeneidad, el pico de masa ósea de la mujer del estudio de normalidad en población española16. No se usó el pico de masa ósea del varón debido a su elevada desviación típica, que hubiese implicado requerir para el diagnóstico de osteoporosis en el hombre niveles de DMO lumbar inferiores a la mujer. Por el contrario, a nivel de cuello femoral y de cadera total, se consideró una DMO menor de -2,5 T-score y una DMO entre -2,5 y -1 T-score respectivamente, utilizando el pico de masa ósea del hombre del estudio de normalidad en población española16, y aquí se siguieron las recomendaciones de la Sociedad Internacional de Densitometría Clínica7, las que en cuello femoral parecen más adecuadas que los publicados en el estudio prospectivo Europeo17.
Al cuarto año de seguimiento se determinó la DMO en los mismos segmentos estudiados en el primer corte transversal utilizando el porcentaje de cambio de DMO entre los dos estudios transversales como método para evaluar las pérdidas o las ganancias de DMO en el tiempo. Para realizar este análisis, se excluyeron aquellos pacientes que hubieran recibido tratamientos para la osteoporosis en el período comprendido entre los dos cortes transversales.
ANALISIS ESTADISTICO
El tratamiento y el análisis de los datos se ha realizado mediante soporte informático, y se han utilizado los programas SPSS 8.0 y Epi Info 6.02.
La prevalencia de fractura vertebral por grupos de edad se presenta como porcentaje con su intervalo de confianza del 95%. Los valores de prevalencia de personas fracturadas se presentan como porcentaje de individuos con fractura vertebral de acuerdo a grupos de edad. La prevalencia poblacional de fractura vertebral y de osteoporosis densitométrica en mayores de 50 años se calculó mediante estandarización indirecta por edad ajustada a la distribución de edad de la población de Oviedo censada en 1996.
Se examinó la asociación entre cambios de DMO a los cuatro años y fractura mediante análisis de regresión logística ajustado por edad.
RESULTADOS
La figura 1 muestra la prevalencia de fractura vertebral que aumenta con la edad y que llega a ser de un tercio de la población en los mayores de 75 años. La prevalencia media de fracturas vertebrales en varones mayores de 50 años tras estandarización indirecta a la población de Oviedo del año 1996 fue del 21,1%.
Fig. 1. Prevalencia de fractura vertebral según la definición de Genant, según grupos de edad. Se representa la proporción con el intervalo de confianza del 95%.
En el caso de la fractura vertebral, pese al incremento observado, la edad no se asoció de forma independiente con la fractura. En líneas generales, se observó que cada década incrementó en un 20% el riesgo de fractura. La prevalencia de fracturas osteoporóticas no vertebrales fue de sólo un 4,2%.
La densidad de incidencia de las fracturas osteoporóticas se muestra en la figura 2. La fractura vertebral fue la de mayor incidencia, casi 8 veces superior a la de cadera y 5 veces superior a la de Colles. Dentro del grupo de otras fracturas, destacaron la fractura de costilla y húmero, con valores de incidencia idénticos a los de cadera (98 fracturados por cada 100.000 personas-año).
Fig. 2. Densidad de incidencia de fractura vertebral, cadera, Colles y otras en hombres del municipio de Oviedo. Se muestra la proporción así como el intervalo de confianza del 95%.
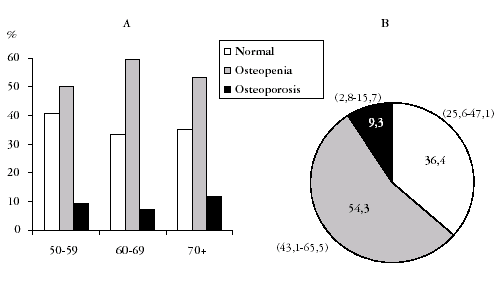
No se observó un incremento significativo del número de hombres osteoporóticos con la edad, oscilando entre 9,3% entre los 50-59 años hasta el 11,7% en los mayores de 70 años (figs. 3A y 3B). La prevalencia de osteopenia fue elevada en todas las edades y siempre fue más frecuente que la prevalencia de normalidad (figs. 3A y 3B).
Fig. 3. A) Prevalencia de normalidad, osteopenia y osteoporosis densitométrica en columna lumbar y/o cuello femoral y/o cadera total en la muestra analizada de acuerdo con los criterios de la OMS. B) Prevalencia de normalidad, osteopenia y osteoporosis ajustada a la edad (padrón municipal de 1996). Intervalo de confianza al 95% en paréntesis.
Si se comparan los valores de cadera total, cuello de fémur y columna lumbar, se observan grandes diferencias en el porcentaje de hombres osteoporóticos, ya que éste es casi imperceptible en cadera total (fig. 4). Sin embargo, fue muy similar en cuello femoral y columna lumbar en todas las edades. En conjunto, el porcentaje de osteoporosis a nivel lumbar fue del 4,8%, y en cuello femoral del 4,4%. La mayor proporción de pacientes con osteopenia se obtuvo a nivel de cuello de fémur (50,7%). Si aplicamos a nuestros resultados los criterios de la OMS, concluiríamos que los normales serían un 65,5% en columna lumbar, un 62,5% en cadera total y un 45% en cuello de fémur.
Fig. 4. Porcentaje de osteoporosis (DMO < 2,5T respecto al pico de masa ósea de la población adulta joven de España) a nivel de cadera total, cuello femoral, columna lumbar o en cualquiera de los tres, según grupos de edad.
En relación con los cambios observados en la DMO en los cuatro años que separaron los dos estudios sólo se observaron descensos mínimos y en ninguna de las regiones estudiadas se dio un cambio significativo de la DMO (columna lumbar 0,76%; cuello femoral 0,51% y cadera total -0,30%). Sin embargo, cuando se estudian de forma separada los casos de fractura vertebral del primer estudio (prevalencia), se observaron descensos discretos pero significativos de la DMO, comparados con los no fracturados (-1,4% respecto a 1,2%, p=0,037).
La regresión logística ajustada por edad confirmó este hallazgo y se comprobó que los cambios en DMO a nivel lumbar se asociaron de forma independiente con la fractura vertebral (riesgo relativo 1,12; intervalo de confianza al 95%= 1,02-1,24).
A diferencia de lo ocurrido a nivel lumbar, los cambios en DMO a nivel de cuello de fémur y de cadera total no se asociaron con la fractura vertebral prevalente. Sin embargo, los cambios en DMO a nivel de cadera total, pero no a nivel de cuello de fémur, se asociaron con fractura prevalente no vertebral (-0,17% en no fracturados respecto a 2,61% en fracturados, p=0,029). La regresión logística, tras ajuste por edad, mostró que los cambios en DMO a nivel de cadera total no se asociaron de forma independiente con la fractura no vertebral osteoporótica (riesgo relativo 1,12; intervalo de confianza al 95%= 0,95-1,32). La edad fue la variable que se asoció de forma independiente con la fractura.
DISCUSIÓN
Antes del inicio detallado de esta discusión es importante destacar que este estudio epidemiológico es el primero realizado en España con una cohorte representativa (1% de la población masculina mayor de 50 años), seguida prospectivamente durante 8 años.
Varias consideraciones avalan la conveniencia de esta cohorte para realizar este estudio epidemiológico: el porcentaje de participación en el primer estudio transversal fue del 46,5%18, dentro de las cifras más altas de la Europa mediterránea y similar a la de la media europea del estudio EVOS12. Los resultados de participación de los cuatro cuestionarios postales que siguieron al primer estudio transversal excluyendo fallecimientos, direcciones incorrectas y bajas del padrón municipal mostraron participaciones medias por encima del 80%, cifras elevadas para un estudio longitudinal de 8 años de duración. En el último cuestionario postal se observó un discreto descenso en el porcentaje de respuesta que podríamos atribuirlo al envejecimiento de la cohorte, y a una lógica y justificada "fatiga" en estudios prospectivos con varios años de seguimiento.
La prevalencia de fracturas vertebrales fue sólo discretamente superior en la mujer que en el hombre (25,4% respecto a 21,1%)19. Estudios recientes en hombres, con algunas diferencias metodológicas con el nuestro, también han mostrado tanto en población americana20, como en asiática21, una prevalencia de fractura vertebral en varones similar e incluso superior a la nuestra, con una proporción de varones fracturados mayor que en la mujer en el período anterior a los 60 años, y también se ha observado un menor incremento de las fracturas con la edad, tal como hemos visto en nuestra población. Este hecho sugiere que muchas de las fracturas prevalentes en hombres podrían estar en relación con una mayor sobrecarga mecánica (muchas veces laboral) más que con una reducción de la cantidad de hueso u osteoporosis10,20. Este hecho parece comprobarse en la nula incidencia de nuevas fracturas vertebrales observadas en nuestro estudio en menores de 65 años.
La incidencia de fracturas osteoporóticas observada en los hombres fue muy inferior a la de las mujeres de esta misma cohorte, excluyendo la fractura vertebral que solamente dobla en incidencia la mujer al hombre22. Nuestros valores de incidencia de fractura vertebral fueron muy similares a los descritos en toda la población del estudio EVOS-EPOS (680 fracturados por 100.000 personas-año por 741 fracturados/100.000 personas-año en nuestro caso)23.
En las fracturas no vertebrales nuestros resultados fueron muy similares al conjunto de resultados del estudio EVOS-EPOS. La fractura de cadera fue cinco veces menor en los hombres que en las mujeres22, resultados comparables con el estudio EVOS-EPOS (80 fracturados/100.000 personas-año por 98 fracturados/100.000 personas-año en nuestra cohorte)24.
Para las fracturas de Colles y húmero nuestros valores fueron similares a los del estudio EVOS-EPOS. En dicho estudio la incidencia de fracturas de Colles y húmero fueron de 170 y 70 fracturados/100.000 personas-año respectivamente por 148 y 98 fracturados/100.000 personas-año respectivamente en nuestro grupo de hombres24, 25.
La prevalencia de osteoporosis densitométrica en hombres de esta cohorte fue cuatro veces inferior a la descrita en mujeres de la misma cohorte8. No obstante, en alguno de los segmentos analizados, en concreto en cadera, nuestros resultados son similares a los descritos por otras poblaciones caucasianas de hombres26. Si se comparan estos resultados con el estudio español de normalidad densitométrica27, los valores de osteoporosis y su progresión con la edad son similares, pero en nuestro estudio se observa una tendencia a un mayor porcentaje de osteoporosis, sobre todo en cuello femoral a los 50-59 años; no obstante, nuestro estudio fue realizado en población no seleccionada mientras que el anteriormente citado se realizó en población en la que se habían descartado alteraciones del metabolismo óseo o mal estado de salud en general27. De cualquier modo, es importante destacar la elevada prevalencia de osteopenia densitométrica, sobre todo en cuello femoral, donde uno de cada dos hombres mayores de 60 años entraba en esta categoría; resultados similares se obtuvieron, pese al sesgo en la selección, en el estudio español de normalidad antes referido27.
A diferencia de las mujeres, en nuestra cohorte de hombres no existe un marcado incremento de la osteoporosis densitométrica con la edad, tal vez indicando que el punto de inflexión que ocurre en la mujer tras la menopausia debido a las alteraciones hormonales no se manifiestan en la población masculina, lo que explicaría también en parte el escaso cambio de DMO con los años, excepto en los que presentaban fractura vertebral prevalente. No obstante, no debemos olvidar que en todo estudio transversal puede existir un sesgo poblacional derivado de una mayor salud general y ósea de los que sobreviven por encima de los 70-80 años.
De la comparación de los datos de fractura y los densitométricos se observa que los individuos con osteoporosis densitométrica fueron escasos, sobre todo en el caso de la cadera total, demostrando que los criterios diagnósticos establecidos por la OMS son difíciles de aplicar al hombre5-7,17. Si bien éstos son de utilidad en determinadas circunstancias, no parecen adecuados para todas las técnicas y áreas esqueléticas. Como indicador de baja masa ósea, los resultados de nuestro estudio indican que, con independencia de la edad, existe una relación entre los cambios en masa ósea a nivel de columna lumbar y fractura vertebral prevalente. Estos datos estarían de acuerdo con lo observado en otros estudios epidemiológicos que, por distintas vías de estudio, concluyen que en el hombre la fractura vertebral prevalente y la DMO son factores predictores de fracturas17,22.
A otros niveles óseos, si bien no se pudo demostrar una clara asociación entre los cambios en DMO a nivel de cadera total y la presencia de fracturas osteoporóticas no vertebrales, la tendencia observada con el escaso número de sujetos con fractura (n=7) podría indicar a este nivel su utilidad diagnóstica para las fracturas periféricas en el varón.
En resumen, la fractura vertebral es muy prevalente especialmente en menores de 65 años, y además es la fractura osteoporótica con mayor incidencia, seguida por la fractura de Colles y en menor medida por la de cadera. Por contra, la prevalencia de osteoporosis densitométrica en hombres no es frecuente en población mayor de 50 años. Los cambios en masa ósea a nivel lumbar medidos con DMO se asociaron de forma independiente con la fractura vertebral prevalente sugiriendo que, aunque la DMO tiene evidentes limitaciones, en los hombres puede ser un importante predictor de fractura osteoporótica.
AGRADECIMIENTOS
Este trabajo ha recibido el premio de Investigación SEIOMM/MSD 2003 al Mejor Trabajo sobre Osteoporosis del varón 2003, entregado en el IX Congreso de la SEIOMM. Maspalomas, Las Palmas de Gran Canaria, noviembre 2003.
Los trabajos sobre epidemiología de las fracturas vertebrales han recibido a lo largo de los últimos cinco años apoyo del Fondo de Investigaciones Sanitarias (FIS 91/0329, 94/1901-E), EVOS y EPOS (BIOMED 91-95), FICYT y Fundación Renal Iñigo Álvarez de Toledo.