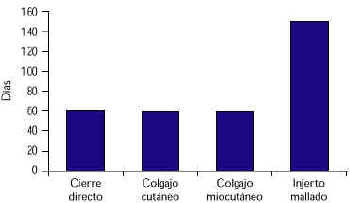
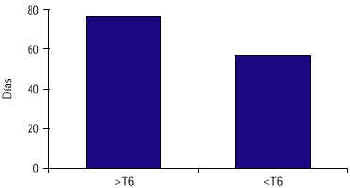
array:18 [ "pii" => "13004952" "issn" => "00487120" "estado" => "S300" "fechaPublicacion" => "1999-08-01" "documento" => "article" "crossmark" => 0 "subdocumento" => "fla" "cita" => "Rehabilitacion. 1999;33:316-20" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:2 [ "total" => 3665 "formatos" => array:3 [ "EPUB" => 7 "HTML" => 3623 "PDF" => 35 ] ] "itemSiguiente" => array:15 [ "pii" => "13004955" "issn" => "00487120" "estado" => "S300" "fechaPublicacion" => "1999-08-01" "documento" => "article" "crossmark" => 0 "subdocumento" => "fla" "cita" => "Rehabilitacion. 1999;33:321-6" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:2 [ "total" => 3684 "formatos" => array:3 [ "EPUB" => 9 "HTML" => 3604 "PDF" => 71 ] ] "es" => array:8 [ "idiomaDefecto" => true "titulo" => "Capsaicina tópica en el síndrome de dolor postmastectomía" "tieneTextoCompleto" => "es" "paginas" => array:1 [ 0 => array:2 [ "paginaInicial" => "321" "paginaFinal" => "326" ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "TOPICAL CAPSAICIN IN THE POST-MASTECTOMY PAIN SYNDROME" ] ] "contieneTextoCompleto" => array:1 [ "es" => true ] "resumenGrafico" => array:2 [ "original" => 0 "multimedia" => array:6 [ "identificador" => "fig1" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "figura" => array:1 [ 0 => array:4 [ "imagen" => "120v33n5-13004955fig01.jpg" "Alto" => 285 "Ancho" => 350 "Tamanyo" => 16347 ] ] ] ] "autores" => array:1 [ 0 => array:2 [ "autoresLista" => "M. Lecuona Navea, M. A. Higelmo Benavides, C. Ayala Ortueta" "autores" => array:3 [ 0 => array:2 [ "Iniciales" => "M." "apellidos" => "Lecuona Navea" ] 1 => array:2 [ "Iniciales" => "M. A." "apellidos" => "Higelmo Benavides" ] 2 => array:2 [ "Iniciales" => "C." "apellidos" => "Ayala Ortueta" ] ] ] ] ] "idiomaDefecto" => "es" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/13004955?idApp=UINPBA00004N" "url" => "/00487120/0000003300000005/v0_201307311700/13004955/v0_201307311700/es/main.assets" ] "itemAnterior" => array:15 [ "pii" => "13004943" "issn" => "00487120" "estado" => "S300" "fechaPublicacion" => "1999-08-01" "documento" => "article" "crossmark" => 0 "subdocumento" => "fla" "cita" => "Rehabilitacion. 1999;33:310-5" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:2 [ "total" => 2388 "formatos" => array:3 [ "EPUB" => 8 "HTML" => 2364 "PDF" => 16 ] ] "es" => array:7 [ "idiomaDefecto" => true "titulo" => "Perfil del paciente hemipléjico ingresado en un Servicio de Rehabilitación candidato a intervención social precoz" "tieneTextoCompleto" => "es" "paginas" => array:1 [ 0 => array:2 [ "paginaInicial" => "310" "paginaFinal" => "315" ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "PROFILE OF THE HEMIPLEGIC PATIENT HOSPITALIZED IN THE REHABILITATION SERVICE WHO IS A CANDIDATE FOR EARLY SOCIAL INTERVENTION" ] ] "contieneTextoCompleto" => array:1 [ "es" => true ] "autores" => array:1 [ 0 => array:2 [ "autoresLista" => "S. Torres Fernández, E. Marco Navarro, E. Duarte Oller, F. Orient López, F. Escalada Recto" "autores" => array:5 [ 0 => array:2 [ "Iniciales" => "S." "apellidos" => "Torres Fernández" ] 1 => array:2 [ "Iniciales" => "E." "apellidos" => "Marco Navarro" ] 2 => array:2 [ "Iniciales" => "E." "apellidos" => "Duarte Oller" ] 3 => array:2 [ "Iniciales" => "F." "apellidos" => "Orient López" ] 4 => array:2 [ "Iniciales" => "F." "apellidos" => "Escalada Recto" ] ] ] ] ] "idiomaDefecto" => "es" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/13004943?idApp=UINPBA00004N" "url" => "/00487120/0000003300000005/v0_201307311700/13004943/v0_201307311700/es/main.assets" ] "es" => array:11 [ "idiomaDefecto" => true "titulo" => "Tratamiento quirúrgico de úlceras por presión en lesión medular espinal. Estudio descriptivo" "tieneTextoCompleto" => true "paginas" => array:1 [ 0 => array:2 [ "paginaInicial" => "316" "paginaFinal" => "320" ] ] "autores" => array:1 [ 0 => array:2 [ "autoresLista" => "A. Fuster Puigdomenech, S. Moraleda Pérez, J. Fernández Delgado, M. Martínez Moreno" "autores" => array:4 [ 0 => array:2 [ "Iniciales" => "A." "apellidos" => "Fuster Puigdomenech" ] 1 => array:2 [ "Iniciales" => "S." "apellidos" => "Moraleda Pérez" ] 2 => array:2 [ "Iniciales" => "J." "apellidos" => "Fernández Delgado" ] 3 => array:2 [ "Iniciales" => "M." "apellidos" => "Martínez Moreno" ] ] ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "SURGICAL TREATMENT OF BEDSORES IN SPINAL CORD LESIONS: DESCRIPTIVE STUDY" ] ] "resumenGrafico" => array:2 [ "original" => 0 "multimedia" => array:6 [ "identificador" => "fig1" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "figura" => array:1 [ 0 => array:4 [ "imagen" => "120v33n5-13004952fig01.jpg" "Alto" => 203 "Ancho" => 350 "Tamanyo" => 7662 ] ] ] ] "textoCompleto" => "<p class="elsevierStylePara"><span class="elsevierStyleBold">ORIGINAL</span></p><hr></hr><p class="elsevierStylePara"><span class="elsevierStyleBold">Tratamiento quirúrgico de úlceras por presión en lesión medular espinal. Estudio descriptivo</span></p><p class="elsevierStylePara">FUSTER PUIGDOMENECH, A.*, MORALEDA PÉREZ, S.**, FERNANDEZ DELGADO, J.*** y MARTINEZ MORENO, M.**</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">Hospital Universitario La Paz. *Médico Interno Residente de Rehabilitación. **F.E.A. Servicio de Rehabilitación.</span><span class="elsevierStyleItalic">***F.E.A. Servicio de Cirugía Plástica. Madrid.</span></p><p class="elsevierStylePara"><span class="elsevierStyleItalic">Correspondencia:</span><br></br> Ana Fuster Puigdomenech<br></br> C/ Benito Gutiérrez, 29 - 4º D<br></br> 28008 Madrid</p><hr></hr><p class="elsevierStylePara"><span class="elsevierStyleBold">Resumen.--</span><span class="elsevierStyleItalic">Objetivo:</span> Valorar los resultados de los distintos tipos de cirugía aplicados en el tratamiento de las úlceras por presión (UPP) en lesionados medulares.</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">Pacientes y método:</span> Se han estudiado 73 pacientes con lesión medular de diversa etiología con UPP tratadas de forma quirúrgica, ingresados en nuestro hospital durante el período de 1989 a 1996. Las variables estudiadas fueron: datos sociodemográficos; nivel lesional, etiología y tiempo de evolución de la lesión medular, localización y grado de la UPP, tipo de cirugía realizada, complicaciones, necesidad de reintervención y tipo de la misma y tiempo de resolución. Se utilizó el paquete estadístico EPI-INFO versión 6 para realizar el estudio descriptivo y las posibles relaciones entre las distintas variables analizadas.</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">Resultados:</span> Las lesiones medulares más frecuentes fueron la tetraplejía y la paraplejía por debajo de T6, siendo la etiología fundamentalmente traumática. La localización más frecuente de las UPP fue la isquiática, seguida de la sacra con un grado IV (según la escala de Enis y Sarmiento). El tipo de cirugía más empleado fue el cierre directo, seguido del colgajo miocutáneo. La reintervención fue necesaria en el 8% de los casos. Resultó significativo que el nivel medular por debajo de T6 presentaba un tiempo de recuperación más rápido. Sin embargo, el injerto mallado fue la técnica quirúrgica que mostró un peor resultado ya que alargaba dicho período. El colgajo miocutáneo, resultó ser la técnica más eficaz, no siendo este resultado estadísticamente significativo.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Palabras clave: <span class="elsevierStyleItalic">Lesión medular espinal. Úlcera por presión. Tratamiento quirúrgico.</span></span></p><p class="elsevierStylePara"><span class="elsevierStyleBold">SURGICAL TREATMENT OF BEDSORES IN SPINAL CORD LESIONS: DESCRIPTIVE STUDY</span></p><p class="elsevierStylePara"><span class="elsevierStyleBold">Summary.--</span><span class="elsevierStyleItalic">Objective:</span> Evaluate the results of the different types of surgery applied in the treatment of bedsores (BS) in patients with spinal cord lesions.</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">Patients and methods:</span> 73 patients with spinal cord lesions having a BS etiology who were treated surgically and were hospitalized in our hospital in a period ranging from 1989 to 1996 were studied. The variables studied were: sociodemographic data, lesion level, etiology and evolution time of the spinal cord lesion, BS localization and grade, type of surgery performed, complications, need for new surgery and type of surgery and time of resolution. The statistical program EPI-INFO version 6 was used for the descriptive study and the possible relationships between the different variables were analyzed.</p><p class="elsevierStylePara"><span class="elsevierStyleItalic">Results:</span> The most frequent spinal cord lesions were tetraplegia and paraplegia under T6, the etiology being fundamentally traumatic. The most frequent localization of the BS weas ischiatic, followed by sacral grade IV (according to the Enis and Sarmiento scale). The type of surgery used most was the direct closure, followed by myocutaneous flap. New surgery was required in 8% of the cases. It was significant that the spinal cord level below T6 presented a faster recovery time. However, the mesh graft was the surgical technique showing the worst result since it lengthened the recovery time. This myocutaneous flap was the most efficacious technique, but this result was not statistically significant.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">Key words: <span class="elsevierStyleItalic">Spinal cord lesion. Bedsore. Surgical treatment.</span></span></p><hr></hr><p class="elsevierStylePara"><span class="elsevierStyleBold">INTRODUCCIÓN</span></p><p class="elsevierStylePara">Las úlceras por presión (UPP) constituyen una de las complicaciones más frecuentes tras una lesión medular. Representan un 11 % de los pacientes readmitidos en una unidad de lesionados medulares, localizándose con mayor frecuencia en sacro, isquion, trocánter, talones y tobillos (1,2). El paciente con lesión medular tiene un gran riesgo de rotura tisular debido a factores como la movilidad reducida y la anestesia por debajo de la lesión (3). Las UPP constituyen una de las causas más frecuentes de retraso en la rápida rehabilitación del lesionado medular (1).</p><p class="elsevierStylePara">El término UPP es el más adecuado ya que expresa el principal factor etiológico implicado en su desarrollo (3-6). Otro factor es la alteración vasomotora, que afecta a la microcirculación, sobre todo en áreas de prominencia ósea, siendo ésta la principal causa de isquemia que conduce al desarrollo de UPP (7-9) o produciendo compromiso de la integridad del soporte sanguíneo y linfático (1, 3). También se han implicado en su aparición la pérdida de colágeno, la reducción del contenido de aminoácidos (6) y los factores psicológicos (10).</p><p class="elsevierStylePara">El tratamiento de las UPP debe ser, habitualmente, conservador, siendo fundamental en cualquier programa de rehabilitación la educación del paciente para prevenir su desarrollo mediante la higiene y vigilancia de áreas susceptibles, así como la obligatoriedad de realizar cambios posturales cada cortos períodos (1). Sin embargo, existen ocasiones en las que la propia entidad de la UPP va a requerir tratamiento quirúrgico de entrada (11). La cirugía debe ser radical, agresiva, con capacidad de extirpar todo el tejido afecto y la cobertura con un colgajo viable (12, 13).</p><p class="elsevierStylePara">De Vivo et al. (14) han demostrado que los pacientes no tratados desde el primer momento en una unidad de lesionados medulares tienen mayor riesgo de desarrollar UPP, y que el desarrollo temprano de las mismas después de la lesión favorece la aparición de otras nuevas. De aquí la importancia de un adecuado traslado a una unidad especializada desde el primer momento.</p><p class="elsevierStylePara">Se han utilizado diversos procedimientos quirúrgicos. El cierre directo por planos ha sido muy empleado, aunque en la actualidad ha quedado relegado a UPP de pequeño tamaño y sólo en determinadas ocasiones, debido a la incorporación de los colgajos (15). Los tipos de colgajos han evolucionado con el tiempo, desde el colgajo dermograso convencional (16) hasta los colgajos musculares y musculocutáneos que han revolucionado su tratamiento (2, 17-19). En el momento actual se considera que el procedimiento ideal tras una correcta escisión debe asegurar un suficiente «relleno y almohadillado» preservando otras opciones quirúrgicas de reserva sin comprometer sus pedículos vasculares (12).</p><p class="elsevierStylePara">El objetivo de este trabajo es valorar los resultados de los distintos tipos de cirugía evaluando qué técnica es la más eficaz en la resolución de las UPP valorando para ello los siguientes parámetros: no reintervención y menor tiempo de curación.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">PACIENTES Y MÉTODO</span></p><p class="elsevierStylePara">Se incluyeron en el estudio 73 pacientes de ambos sexos, con edad menor de 65 años y con lesión medular de etiología médica y/o traumática, ingresados en nuestro hospital durante el período de 1989 a 1996 que presentaran una o varias UPP tratadas quirúrgicamente y en los que se pudieran conocer todos los datos necesarios para el objetivo de este trabajo. Las variables estudiadas fueron: edad (en el momento del tratamiento quirúrgico), sexo, nivel lesional, etiología de la lesión, evolución de la misma en años en el momento del tratamiento quirúrgico, localización y grado de la UPP (sacra, isquiática, trocantérea, otras), tipo de cirugía (cierre directo, colgajo cutáneo, colgajo miocutáneo, injerto mallado) considerando el desbridamiento del lecho ulceroso común a todos los tipos, complicaciones (dehiscencia, infección, pérdida y sangrado del colgajo), con o sin necesidad de reintervención, y tiempo de curación, considerando como tal el momento en el cual no se requería ninguna evaluación por parte del médico de la cicatriz residual. El grado de la UPP se valoró según la escala de Enis y Sarmiento (tabla 1). El protocolo quirúrgico y rehabilitador queda reflejado en la tabla 2.</p><table><tr><td colspan="2"><p class="elsevierStylePara"><span class="elsevierStyleBold">TABLA 1.</span> Grados de la escala de Enis y Sarmiento.</p></td></tr><tr><td colspan="2"><hr></hr></td></tr><tr><td><span class="elsevierStyleItalic">I</span></td><td>Epidermis. Piel rosada que no cede a los treinta segundos de retirar la presión.</td></tr><tr><td><span class="elsevierStyleItalic">II</span></td><td>Epidermis y dermis superficial. Piel con solución de continuidad, vesículas y flictenas.</td></tr><tr><td><span class="elsevierStyleItalic">III</span></td><td>Dermis profunda e hipodermis. Cráter cubierto, tejido necrótico.</td></tr><tr><td><span class="elsevierStyleItalic">IV</span></td><td>Músculo, hueso. Lesiones con cavernas.</td></tr><tr><td colspan="2"><hr></hr></td></tr></table><p class="elsevierStylePara"> </p><table><tr><td colspan="2"><p class="elsevierStylePara"><span class="elsevierStyleBold">TABLA 2.</span> Protocolo quirúrgico y rehabilitador.</p></td></tr><tr><td colspan="2"><hr></hr></td></tr><tr><td colspan="2"><span class="elsevierStyleItalic">Protocolo prequirúrgico:</span></td></tr><tr><td></td><td>­ Aporte proteico en caso de hipoproteinemia.</td></tr><tr><td colspan="2"><span class="elsevierStyleItalic">Protocolo quirúrgico:</span></td></tr><tr><td></td><td>­ Escisión de los bordes de la herida.</td></tr><tr><td></td><td>­ Bursectomía completa.</td></tr><tr><td></td><td>­ Resección o abrasión de la prominencia ósea.</td></tr><tr><td></td><td>­ Hemostasia.</td></tr><tr><td></td><td>­ Cobertura con colgajo bien vascularizado.</td></tr><tr><td colspan="2"><span class="elsevierStyleItalic">Protocolo postquirúrgico:</span></td></tr><tr><td></td><td>­ Almohadillado importante con apósitos y Tensoplast<span class="elsevierStyleSup">®</span>.</td></tr><tr><td></td><td>­ Antibioticoterapia: tobramicina 100 mg/8 horas y cefazolina 1 g/8 horas, siete días, coincidiendo con el tiempo de permanencia del drenaje.</td></tr><tr><td></td><td>­ Mantenimiento del drenaje siete días mínimo.</td></tr><tr><td></td><td>­ Sutura monofilamento 14 días mínimo.</td></tr><tr><td colspan="2"><span class="elsevierStyleItalic">Tratamiento rehabilitador:</span></td></tr><tr><td></td><td>­ Intentar disminuir espasticidad.</td></tr><tr><td colspan="2"><hr></hr></td></tr><tr><td colspan="2">­ Evitar apoyo en la zona operada hasta retirar las suturas para, posteriormente, proceder a la incorporación gradual y asistida al apoyo de la zona operada mediante decúbito prono o cambios postulares según las características de cada paciente.</td></tr><tr><td colspan="2"><hr></hr></td></tr></table><p class="elsevierStylePara">Tras la recopilación de datos, se informatizaron utilizando una hoja de cálculo realizándose el estudio analítico y descriptivo mediante el paquete estadístico EPI-INFO versión 6, usándose tablas de contingencia mediante ji al cuadrado o test de Fisher para variables cualitativas; test de t-student, Anova o Kruskal-Wallis para cualitativas frente a cuantitativas y regresión lineal de Pearson para variables cuantitativas, cuando fue necesario.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">RESULTADOS</span></p><p class="elsevierStylePara">La edad media de la muestra fue de 38 años (rango de 12 a 65 años). De los 73 pacientes estudiados un 64% eran varones. Los niveles lesionales más frecuentes fueron la paraplejía por debajo de T6 (39%) y la tetraplejía (39%) seguida de la paraplejía por encima de T6 (22%). La etiología más frecuente fue traumática (65%). El tiempo medio de evolución fue de 12 años (mediana de siete años).</p><p class="elsevierStylePara">La localización de las UPP fue: isquiática (42%), sacra (40%), otras (12%) y trocantéreas (6%). El grado IV de UPP fue el más prevalente (71%), con 22% de grado III y 7% de grado II.</p><p class="elsevierStylePara">Los tipos de cirugía más usados fueron el cierre directo y el colgajo miocutáneo con un 40% cada uno, seguidos del colgajo cutáneo (15%) y del injerto mallado (5%). Sólo presentaron complicaciones un 33% de los casos, siendo la más frecuente la dehiscencia (69%), seguida de infección (19%), pérdida y sangrado (6% cada una). Aproximadamente un tercio de los pacientes (26%) precisó reintervención, sobre todo cierre directo (53%) seguido del colgajo miocutáneo y del colgajo cutáneo (26% y 21% respectivamente). Tras la reintervención se complicaron el 8%. El 5% de los pacientes precisó de una o más intervenciones, usándose el colgajo miocutáneo como solución final en el 75% de los casos. La media fue 67 días de curación, con rango de 15 a 300.</p><p class="elsevierStylePara">Se objetivó una relación estadísticamente significativa (p<0,05) entre el tipo de cirugía y el tiempo de alta, siendo destacable que el uso del injerto mallado prolongaba el tiempo de curación de la úlcera (Fig. 1). De igual forma, resulta estadísticamente significativo (p<0,05) que en el nivel de lesión por debajo de T6 la curación tras cirugía era más rápida que en el resto de los niveles estudiados.</p><p class="elsevierStylePara"><img src="120v33n5-13004952fig01.jpg"></img></p><p class="elsevierStylePara"><span class="elsevierStyleItalic">Fig. 1.--Relación del tiempo de alta con el tipo de cirugía.</span></p><p class="elsevierStylePara">La media de edad era mayor en los sujetos con colgajos miocutáneos (Fig. 2). Comparando la edad y la cirugía resulta estadísticamente significativo (p<0.05) que el colgajo miocutáneo se realizó en personas de edad más avanzada.</p><p class="elsevierStylePara"><img src="120v33n5-13004952fig02.jpg"></img></p><p class="elsevierStylePara"><span class="elsevierStyleItalic">Fig. 2.--Relación del tiempo de alta con el nivel de la lesión</span><span class="elsevierStyleItalic">medular (por encima: >T6, o por debajo: <T6).</span></p><p class="elsevierStylePara">Al analizar la localización de la UPP con la variable reintervención destacamos, sin alcanzar significación estadística, que las UPP de localización trocantérea no precisaron reintervención. El resto de las variables estudiadas no llegan a alcanzar niveles de significación estadística.</p><p class="elsevierStylePara"><span class="elsevierStyleBold">DISCUSIÓN</span></p><p class="elsevierStylePara">En este estudio, retrospectivo, nos encontramos con las dificultades propias del mismo, es decir en muchas ocasiones no disponemos de todos los datos necesarios para la inclusión en el estudio de mayor número de pacientes. Del mismo modo, este tipo de análisis nos obliga realizar un estudio puramente descriptivo. Aún así, nos permite conocer datos interesantes acerca de las distintas técnicas quirúrgicas efectuadas en los últimos años y averiguar cuál es el procedimiento más adecuado para la resolución de las UPP en lesionados medulares.</p><p class="elsevierStylePara">Según nuestro análisis descriptivo, el caso típico sería un varón de 38 años con lesión medular cervical o paraplejía por debajo de T6 de causa traumática, con una evolución de 12 años, que presenta una UPP isquiática o sacra grado IV, tratada mediante tallado de colgajo miocutáneo con alta probabilidad de cursar sin complicaciones y que cura en 67 días. No se han encontrado estudios similares al nuestro para establecer discusiones comparativas.</p><p class="elsevierStylePara">La curación tras cirugía en los niveles por debajo de T6 puede estar asociada a múltiples factores difíciles de explicar debiendo ser muy cautelosos con los datos. Para Bogie et al. (1), durante el shock medular hay una disminución del tono vascular que ocasiona que una menor presión pueda desarrollar una UPP, pero tras el shock este tono vuelve a la normalidad en sujetos por encima de T6. Sin embargo, en lesiones por debajo de T6 permanece disminuido o ausente. Asimismo, la presencia de espasticidad favorecería la microcirculación, constituyendo un factor protector (20). Algunos autores (1, 20) encuentran que las UPP son más frecuentes en parapléjicos, frente a otros (21, 23) que observan una mayor frecuencia en niveles cervicales y lesiones completas que en parapléjicos y lesiones incompletas.</p><p class="elsevierStylePara">El hecho de que en los colgajos miocutáneos la edad media sea mayor puede deberse a que los pacientes de más edad acuden con UPP de evolución más tórpida y requieren tratamientos quirúrgicos más agresivos.</p><p class="elsevierStylePara">Hay que reseñar que, actualmente, en nuestro medio no se usa el injerto mallado en estos pacientes, lo cual concuerda con nuestro resultado estadístico a favor de una evolución más prolongada y con la bibliografía consultada (7, 8, 12, 15). El colgajo miocutáneo es el más adecuado (22, 23), ya que es metabólicamente más activo que la piel aislada, y mucho más sensible a la presión. Sin embargo, en prominencias óseas normalmente no recubiertas se va a necrosar y será causa de reintervención si no realizamos un aplanamiento óseo de base. Yarkoni (4, 5) asegura que el colgajo miocutáneo es la cura definitiva de la UPP, siempre y cuando se acompañe de un programa rehabilitador enseñando los métodos de higiene y prevención de recurrencias (24). Esto concuerda con nuestra experiencia ya que los pacientes que no realizan en su domicilio las medidas higiénicas y posturales adecuadas tienen mayor índice de recurrencias, por lo cual, en el momento del alta hacemos especial hincapié en las medidas preventivas.</p><hr></hr><p class="elsevierStylePara"><span class="elsevierStyleBold">BIBLIOGRAFIA</span></p><p class="elsevierStylePara">1. Bogie KM, Nuseibech I, Bader DL. Early progressive changes in tissue viability in the seated spinal cord injured subject. Spinal Cord Injury. Clinical Outcomes from the Model Systems. Stover S.L, De Lisa J.A, Whiteneck G.G. Gaithesburg, Maryland: Aspen Publishers, Inc.; 1995.</p><p class="elsevierStylePara">2. Aggrawal A, Sangwan SS, Siwach RC, Batra KM. Gluteous maximus island flap for the repair of sacral pressure sores. Spinal Cord 1996;34:346-50.</p><p class="elsevierStylePara">3. Byrne DW, Salzberg CA. Major risk factors for pressure ulcers in the spinal cord disabled: a literature review. Spinal Cord 1996;34:255-63.</p><p class="elsevierStylePara">4. Yarkony GM, Heinemann AW. Pressure ulcers. Spinal Cord Injury 1995;100-19.</p><p class="elsevierStylePara">5. Yarkony GM. Pressure ulcers. A review. Arch Phys Med Rehabil 1994;75:908-17.</p><p class="elsevierStylePara">6. Rodríguez GP, Claus-Walter J. Biochemical changes <span class="elsevierStyleItalic">in situ</span> composition in spinal cord injury: a possible contribution to decubitus ulcers. Paraplegía 1988;26:302-9.</p><p class="elsevierStylePara">7. Shubert V, Shubert PA, Breit G, Intaglietta M. Analysis of arterial flowmotion in spinal cord injured and eldery subjects in an area at risk for the development of pressure sores. Paraplejía 1995;33:387-97.</p><p class="elsevierStylePara">8. Joseph JD, James MC, Nelson HG. Efficacy of operative care in pressure sore patients. Plast Reconstr Surg 1992;89:272-8.</p><p class="elsevierStylePara">9. Vidal J, Sarrias M. An Analysis of the diverse factors concerned with the develoment of pressure sores in spinal cord injured patients. Paraplejía 1991;29:261-7.</p><p class="elsevierStylePara">10. Herlporn A. Psychological factors in the causation of pressure sores. Case reports. Paraplejía 1991;29:137-9.</p><p class="elsevierStylePara">11. Kierney PC, Cardenas DD, Engrav LH, Grant JH, Rand RP. Limb-salvage in reconstruction of recalcitrant pressure sores using the inferiorly based rectus abdominis myocutaneous flap. Plast Reconstr Surg 1998;102:111-6.</p><p class="elsevierStylePara">12. Benito-Ruiz J, Baena-Montilla P, Mena-Yago A, Miguel I. Montanana-Vizcaíno J. A complicated trochanteric pressure sore: what is the best surgical management? Paraplejía 1993;31:119-24.</p><p class="elsevierStylePara">13. Foster RD, Anthony JP, Mathes SJ, Hoffman WY, Young D, Eshima I. Flap selection as a determinant of success in pressure sore coverage. Arch Surg 1997;132:868-73.</p><p class="elsevierStylePara">14. DeVivo M, Kartus PL, Stover SL, Fine PR. Benefits of early admission to an organized spinal cord injury care system. Paraplejía 1990;28:545-55.</p><p class="elsevierStylePara">15. Arregui J, Cannon B, Murray JE, O''Leary JJ Jr. Long term evaluation of ischiectomy in the treatment of pressure ulcers. Plast Reconstr Surg 1965;36:583-7.</p><p class="elsevierStylePara">16. Conway H, Griffith BH. Plastic surgery for closure of decubitus ulcers in patients with paraplejía; based in experience with 1000 cases. Am J Surg 1956;91:946-51.</p><p class="elsevierStylePara">17. Ger R, Levine SA. The management of decubitus ulcers by muscle transposition on eigth year review. Plast Reconstr Surg 1976;58:419-24.</p><p class="elsevierStylePara">18. Orticoechea M. The musculo-cutaneous flap method: an inmediate and heroic substitute for the method of delay. Br J Plast Surg 1972;25:106-10.</p><p class="elsevierStylePara">19. Colen SR. Pressure sores. En: McCarthy JG, ed. Plastic surgery. Vol. 6. The trunk and lower extremity. Filadelfia: Saunders; 1990. p. 3797-838.</p><p class="elsevierStylePara">20. Munro D. Care of the back following spinal cord injuries: A consideration of bedsores. N Eng J Med 1940; 223:391-8.</p><p class="elsevierStylePara">21. Richardson RR, Meyer PR. Prevalence and incidence of pressure sores in acute spinal cord injuries. Paraplejía 1981;18:235-47.</p><p class="elsevierStylePara">22. Daniel RK, Faibusoff B. Muscle coverage of pressure points: The role of myocutaneous flaps. Ann Plast Surg 1982;8:446-52.</p><p class="elsevierStylePara">23. Nola GT, Vistnes LM. Differential response of skin and muscle in the experimental production of pressure sores. Plast Reconstr Sug 1980;66:728-33.</p><p class="elsevierStylePara">24. Garber SL, Rintala DH, Rossi CD, Hart KA, Fuhrer MJ. Reported pressure ulcer prevention and management techniques by persons with spinal cord injury. Arch Phys Med Rehabil 1996;77:744-9.</p><p class="elsevierStylePara">25. Enis JE, Sarmiento A. The pathophysiology and management of pressure sores. Orthop Rev 1973;2:25-34.</p>" "tienePdf" => false "PalabrasClave" => array:1 [ "es" => array:1 [ 0 => array:4 [ "clase" => "keyword" "titulo" => "Palabras clave" "identificador" => "xpalclavsec230618" "palabras" => array:3 [ 0 => "Lesión medular espinal" 1 => "Úlcera por presión" 2 => "Tratamiento quirúrgico" ] ] ] ] "multimedia" => array:2 [ 0 => array:6 [ "identificador" => "fig1" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "figura" => array:1 [ 0 => array:4 [ "imagen" => "120v33n5-13004952fig01.jpg" "Alto" => 203 "Ancho" => 350 "Tamanyo" => 7662 ] ] ] 1 => array:6 [ "identificador" => "fig2" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "copyright" => "Elsevier España" "figura" => array:1 [ 0 => array:4 [ "imagen" => "120v33n5-13004952fig02.jpg" "Alto" => 188 "Ancho" => 350 "Tamanyo" => 5305 ] ] ] ] ] "idiomaDefecto" => "es" "url" => "/00487120/0000003300000005/v0_201307311700/13004952/v0_201307311700/es/main.assets" "Apartado" => array:4 [ "identificador" => "17272" "tipo" => "SECCION" "es" => array:2 [ "titulo" => "Originales" "idiomaDefecto" => true ] "idiomaDefecto" => "es" ] "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/13004952?idApp=UINPBA00004N" ]
Información de la revista
Vol. 33. Núm. 5.
Páginas 316-320 (agosto 1999)
Vol. 33. Núm. 5.
Páginas 316-320 (agosto 1999)
Tratamiento quirúrgico de úlceras por presión en lesión medular espinal. Estudio descriptivo
SURGICAL TREATMENT OF BEDSORES IN SPINAL CORD LESIONS: DESCRIPTIVE STUDY
Visitas
3658
A.. Fuster Puigdomenech, S.. Moraleda Pérez, J.. Fernández Delgado, M.. Martínez Moreno
Este artículo ha recibido
Información del artículo
Opciones para acceder a los textos completos de la publicación Rehabilitación
Suscriptor
Suscribirse
Contactar
Teléfono para suscripciones e incidencias
De lunes a viernes de 9h a 18h (GMT+1) excepto los meses de julio y agosto que será de 9 a 15h
Llamadas desde España
932 415 960
Llamadas desde fuera de España
+34 932 415 960
E-mail