Revisar los resultados operatorios de nuestros pacientes con rotura traumática de uretra posterior, tratados a través del abordaje perineal progresivo y realizar una breve revisión de la literatura.
Materiales y métodosFueron analizadas las historias médicas de 7 pacientes en edades comprendidas entre 2 y 12 años, con lesiones uretrales asociadas con fracturas pélvicas, producidas entre marzo de 2005 y enero de 2017. Después del diagnóstico de la lesión, se realizó cistostomía derivativa en los 7casos; en 2 de ellos con lesión rectal asociada se realizó, además, colostomía tipo Hartman en el momento de la derivación urinaria. La evaluación urológica preoperatoria para la uretroplastia definitiva incluyó uretrografía anterógrada y retrograda simultánea para determinar la separación entre los segmentos uretrales. Se decidió la reparación retardada de la uretra a través de abordaje perineal progresivo con un mínimo de 6 meses posterior al trauma.
ResultadosEl mecanismo de producción del trauma fue arrollamiento por vehículos a motor en 6 pacientes y aplastamiento por balancín petrolero en uno. La lesión uretral fue completa en todos. Tres presentaron complicaciones quirúrgicas; 2 estenosis uretrales que mejoraron con dilataciones y una fístula uretroperineal que cerró en forma espontánea sin consecuencias. Todos los pacientes se encuentran asintomáticos; ninguno ha requerido una nueva uretroplastia.
ComentariosNuestros hallazgos con la implementación de este abordaje terapéutico coinciden con lo reportado en la literatura.
ConclusionesEl abordaje perineal progresivo permite realizar la anastomosis uretral con resultados clínicos satisfactorios en la mayoría de los pacientes.
To evaluate the postoperative outcomes of our patients with posterior urethral traumatic rupture repaired by progressive perineal approach, and to conduct a brief review of the literature.
Materials and methodsThe clinical records of 7 patients aged between 2 to 12 years with urethral injuries due to pelvic fracture produced between March 2005 and January 2017, were reviewed. A suprapubic cystostomy for urinary drainage was constructed in the 7 patients immediately after diagnosis; two of them had concomitant rectum injuries thus a Hartmann's colostomy was also performed in them. The preliminary urologic appraisal for definite urethroplasty included a synchronous anterograde and retrograde cysto-urethrogram to determine separation of the urethral segments. The final selection of surgical procedure was delayed urethral repair by progressive perineal approach minimum 6 months after the trauma event.
ResultsThe mechanism of injury was, blunt trauma after being struck by a moving vehicle in 6 patients and a crash injury caused by an oil rocker in one patient. The urethral disruption was complete in all patients. Three patients developed surgical complications: 2 urethral strictures which improved with dilatation and one urethral-perineal fistula with spontaneous closure and no associated complications. All patients remain asymptomatic; no patient has required a redo urethroplasty.
CommentariesOur findings through the implementation of this therapeutic approach are consistent with those reported in the literature.
ConclusionsProgressive perineal access allows performing an anastomotic urethroplasty with good clinical outcomes in most patients.
La incidencia de las roturas uretrales se estima en uno de cada 2.000 niños admitidos por lesiones traumáticas y corresponden al 3,4% de los niños con trauma genitourinario1. La mayoría de las lesiones uretrales pediátricas son el resultado de fracturas pélvicas posteriores a traumas de alto impacto, de las cuales se complican más del 25%2. Aunque son más frecuentes en adultos, suelen ser de mayor gravedad en los niños3. En ellos tienden a ser completas, más proximales, con alta incidencia de estenosis e incontinencia urinaria4–6.
Reportes ortopédicos muestran que el mecanismo más común es el arrollamiento peatonal por vehículos a motor (71%) seguido de colisiones en vehículos del mismo tipo (24%)7,8. Las metas de la reparación quirúrgica uretral definitiva consisten en la realización de una amplia anastomosis libre de tensión. Existen varias alternativas en cuanto a la forma y el momento de realizar la cirugía uretral definitiva. En nuestros pacientes optamos por uretroplastia retardada 6 meses posteriores a la lesión practicada a través del abordaje perineal progresivo9, el cual comprende una serie de maniobras para movilizar los segmentos uretrales lo suficiente para lograr una anastomosis sin tensión en defectos mayores de 8cm. En cuanto a las complicaciones potenciales tanto por el trauma como por la uretroplastia, se describen la estenosis uretral, disfunción eréctil e incontinencia urinaria. Las postoperatorias se clasificaron de acuerdo con la propuesta de Clavien-Dindo10. El objetivo de la publicación es revisar las lesiones uretrales posteriores en nuestros pacientes y evaluar el alcance de la uretroplastia con el abordaje perineal progresivo.
Materiales y métodosEntre marzo de 2005 y enero de 2017 fueron intervenidos 7 pacientes con lesiones de uretra posterior secundarias a fracturas pélvicas, en edades comprendidas entre 2 y 12 años. El mecanismo de producción fue arrollamiento por vehículos a motor en 6 pacientes y aplastamiento por balancín petrolero en uno. La lesión fue sospechada ante la evidencia de fractura pélvica, imposibilidad para la micción, uretrorragia y palpación de globo vesical. Durante la fase aguda, se realizó cistostomía en los 7 pacientes y dos de ellos con perforación asociada de recto ameritaron además colostomía tipo Hartman. Se decidió un manejo conservador retardado con reparación quirúrgica definitiva de la uretra 6 meses posteriores al trauma. Dos de los 7 pacientes habían sido sometidos sin éxito a cirugías sobre la uretra. Entre estos, uno con lesión de recto, quien fue sometido a uretroplastia al momento del trauma a través de abordaje transrectal, que después de este procedimiento solo presentaba micciones a través del recto.
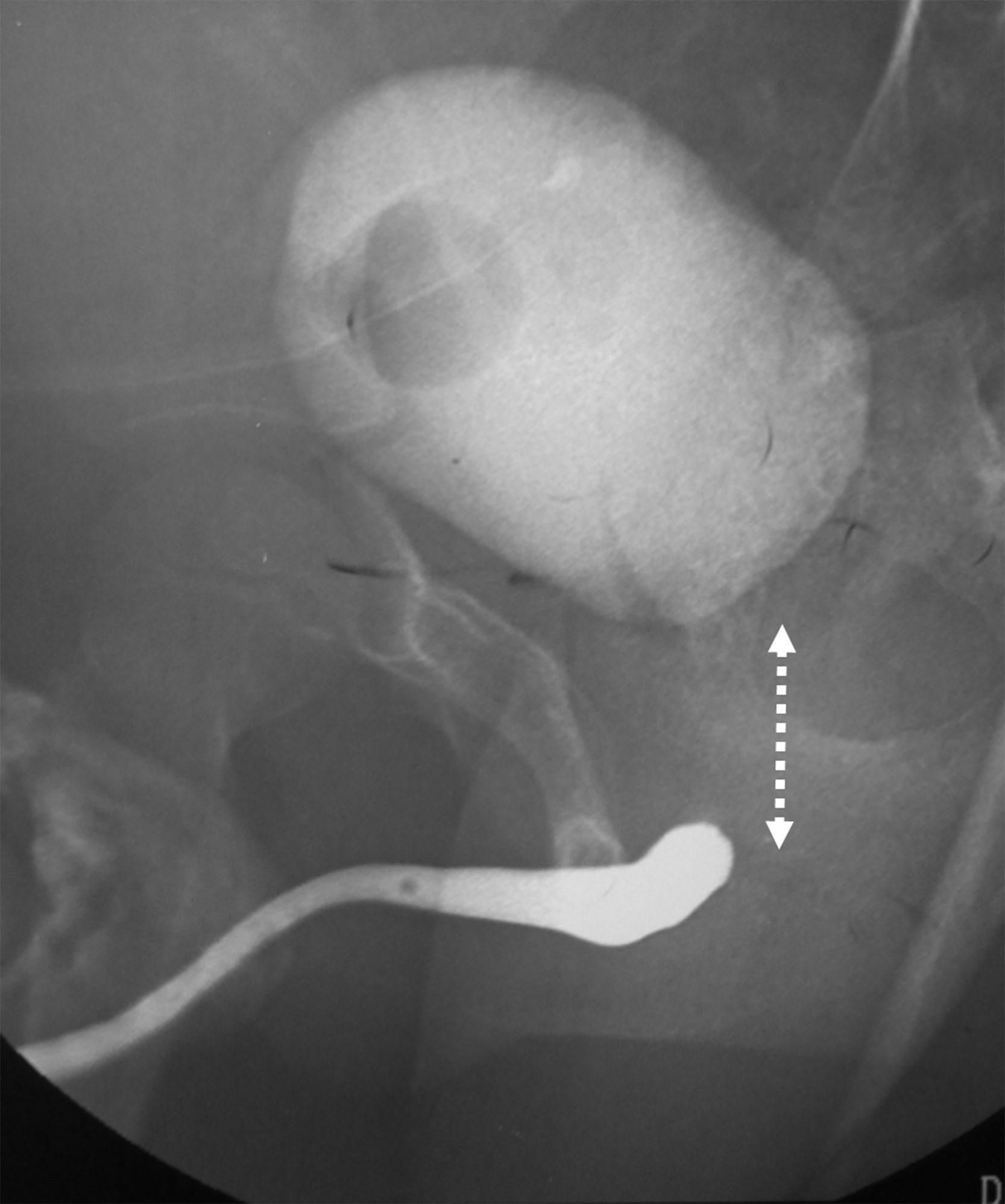
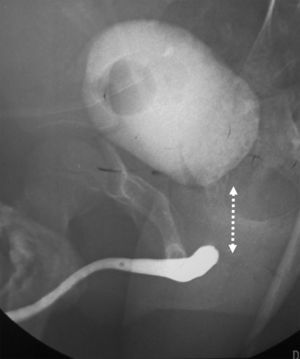
Como parte de la evaluación previa a la intervención quirúrgica, se midió la separación entre los extremos uretrales a través de uretrografía anterógrada y retrograda simultánea (fig. 1). En los pacientes en quienes no se plenificó el cuello vesical y/o la uretra posterior a través de la uretrografía, se practicó endoscopia a través de la cistostomía. Para la corrección definitiva de la lesión uretral con el paciente en posición de litotomía, fueron preparados periné y región subumbilical, ante la eventualidad de abordaje combinado abdominoperineal. Se incidió longitudinalmente el periné desde la implantación del escroto hasta el margen anal anterior sin comprometerlo, abordando por planos hasta exponer la uretra. Como parte del primer paso del abordaje perineal progresivo, se movilizó la uretra anterior circunferencialmente, en sentido proximal desde el punto de obliteración de la uretra, hasta aproximadamente el sitio de implantación del ligamento suspensorio del pene. En este mismo trayecto, los cuerpos cavernosos fueron separados en el plano medio avascular para recibir la uretra bulbar. En tres pacientes, fueron suficientes estas dos maniobras para realizar una anastomosis adecuada. En otros 3 casos se realizó además pubectomía inferior para redirigir la uretra y hacer el recorrido de esta más corto. En otro paciente, previamente sometido a uretroplastia, quien presentaba una amplia separación entre los segmentos uretrales, se practicó un abordaje combinado abdominoperineal alcanzando el espacio retropúbico a través de una incisión de Pfannestiel, se resecó la pared posterior e inferior del pubis, se separó la vejiga del recto y se desplazó el cuello vesical en sentido ventral y caudal hasta lograr una anastomosis uretral amplia y sin tensión.
Previo a la uretroplastia, la uretra proximal fue identificada por el paso de sonda metálica a través de la cistostomía suprapúbica. Se intentó exponer la próstata solo por su cara anterior para evitar lesiones en nervios erigentes. La fibrosis uretral fue resecada hasta realizar la anastomosis con tejido sano. Se evitó el uso excesivo del electrocauterio, en lo posible se realizó disección roma y diéresis con tijeras para no lesionar uretra, vasos, nervios y tejidos eréctiles, y así evitar los efectos de quemadura directa y/o diseminación de calor. Ambos extremos uretrales fueron espatulados previo a la anastomosis para ampliar su luz. Se empleó sutura PDS calibre 6-0, con 6 a 8 puntos separados en un solo plano, anudados hacia afuera de la luz uretral, iniciados por la cara dorsal. Posterior a ello fue introducido catéter de Foley de Silastic, el cual se mantuvo durante 21 días después de la cirugía. Se intentó disminuir la tensión sobre la anastomosis fijando la uretra bulbar a la fascia perineal vecina de ambos lados con sutura absorbible. El paciente con comunicación fistulosa entre el segmento uretral proximal y el recto fue también abordado a través del periné, sin interesar la pared anterior del anorrecto. El orificio fistuloso intestinal fue suturado en dos planos y fue interpuesto tejido sano vecino, entre este y la anastomosis uretral. Este paciente y otro, tenían un cálculo en el segmento uretral proximal; en ambos se realizó uretrolitolapaxia al momento de la uretroplastia. Otro paciente que tenía comunicación entre recto y uretra durante el trauma, cerró en forma espontánea, lo cual fue documentado previo a la uretroplastia a través de uretrografía y colon por enema.
Previo al retiro del catéter uretral fue realizada uretrografía para evidenciar la permeabilidad e indemnidad de la uretra. El catéter suprapúbico fue mantenido hasta garantizar la micción normal del paciente a través de la uretra. Se realizó endoscopia 3-4 semanas posterior al retiro del catéter uretral para evaluar la amplitud de la anastomosis. En 2 pacientes que presentaron manifestaciones clínicas de estenosis uretral (pujo miccional y disminución de calibre del chorro urinario), se realizó uretrografía retrograda al finalizar el esquema de dilataciones uretrales al 5.° y 6.° mes de la uretroplastia. En el que presentó fístula uretroperineal se realizó uretrografía al 2.° mes de la uretroplastia. La uretrografía mostró amplitud de la anastomosis en los tres pacientes.
ResultadosDesde marzo de 2005 hasta enero de 2017 fueron intervenidos 7 pacientes con lesiones de uretra posterior, en edades comprendidas entre 2 y 12 años, con promedio de 8,14 años DE±2,99 (tabla 1). Se logró la permeabilidad uretral en todos los pacientes. El tiempo transcurrido desde que se produjo el trauma hasta la reparación definitiva varió entre 7 y 18 meses. Se presentaron complicaciones posquirúrgicas en 3 de los 7 pacientes, 2 estenosis uretrales sintomáticas y una fístula uretroperineal, las cuales fueron clasificadas como IIIb según la clasificación de Clavien-Dindo. Los pacientes con estenosis fueron sometidos a esquemas de dilataciones uretrales (3 y 4 sesiones en 5 y 6 meses) hasta que desaparecieron los síntomas y se demostró mejoría radiológica. En el paciente que presentó una fístula uretroperineal, esta se evidenció al 6.o día de la uretroplastia y cerró espontáneamente 10 días después. La uretrografía ulterior demostró ausencia de fístula y anastomosis uretral amplia. Este niño presentó también epididimorquitis crónica y absceso testicular derecho 7 meses después a la uretroplastia; a los 8 años de seguimiento se encuentra asintomático. Otro paciente presentó infección urinaria febril que ameritó hospitalización para tratamiento médico. El seguimiento de los pacientes ha sido entre 5 y 146 meses, con promedio de 64,4 meses, DE±48,99. Ningún paciente ha requerido nueva uretroplastia y todos en la actualidad están libres de síntomas.
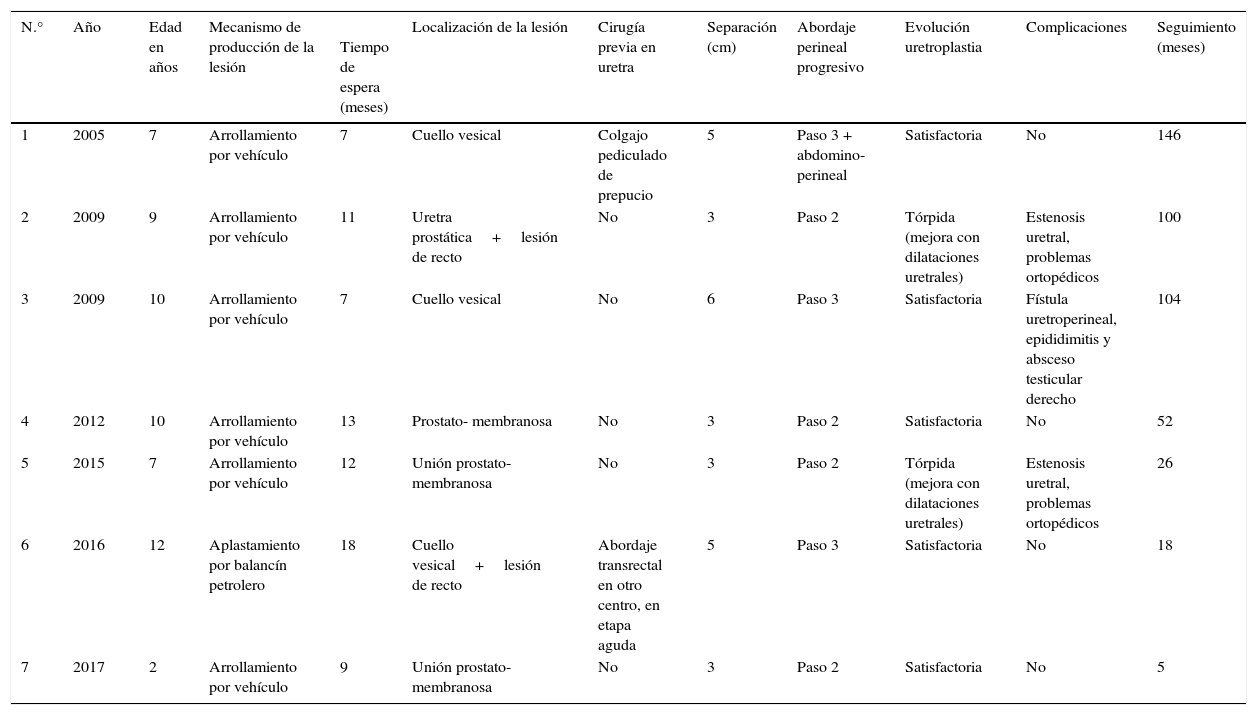
Pacientes operados por lesiones de uretra posterior secundarias a trauma pélvico
| N.° | Año | Edad en años | Mecanismo de producción de la lesión | Tiempo de espera (meses) | Localización de la lesión | Cirugía previa en uretra | Separación (cm) | Abordaje perineal progresivo | Evolución uretroplastia | Complicaciones | Seguimiento (meses) |
|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 2005 | 7 | Arrollamiento por vehículo | 7 | Cuello vesical | Colgajo pediculado de prepucio | 5 | Paso 3 + abdomino- perineal | Satisfactoria | No | 146 |
| 2 | 2009 | 9 | Arrollamiento por vehículo | 11 | Uretra prostática+lesión de recto | No | 3 | Paso 2 | Tórpida (mejora con dilataciones uretrales) | Estenosis uretral, problemas ortopédicos | 100 |
| 3 | 2009 | 10 | Arrollamiento por vehículo | 7 | Cuello vesical | No | 6 | Paso 3 | Satisfactoria | Fístula uretroperineal, epididimitis y absceso testicular derecho | 104 |
| 4 | 2012 | 10 | Arrollamiento por vehículo | 13 | Prostato- membranosa | No | 3 | Paso 2 | Satisfactoria | No | 52 |
| 5 | 2015 | 7 | Arrollamiento por vehículo | 12 | Unión prostato- membranosa | No | 3 | Paso 2 | Tórpida (mejora con dilataciones uretrales) | Estenosis uretral, problemas ortopédicos | 26 |
| 6 | 2016 | 12 | Aplastamiento por balancín petrolero | 18 | Cuello vesical+lesión de recto | Abordaje transrectal en otro centro, en etapa aguda | 5 | Paso 3 | Satisfactoria | No | 18 |
| 7 | 2017 | 2 | Arrollamiento por vehículo | 9 | Unión prostato- membranosa | No | 3 | Paso 2 | Satisfactoria | No | 5 |
Las lesiones de uretra posterior representan un reto significativo, agravadas más aún por injurias asociadas en otros órganos, distorsión pélvica y anatómica del tracto urinario inferior y por la inminente respuesta fibrótica a la extravasación urinaria. Debido a la relativa infrecuencia de lesiones uretrales posteriores infantiles existen controversias importantes en su manejo, por lo que las conductas por lo general resultan de principios extrapolados de las de los adultos. Desde el punto de vista clínico el signo distintivo de una lesión uretral es la incapacidad de orinar y la hematuria macroscópica y/o presencia de sangre en el meato uretral11. El examen físico con frecuencia revela globo vesical, mientras que un hematoma secundario en el triángulo perianal por entrada de sangre a las fosas isquiorrectales desde la pelvis, además de tono anal alterado, eventual presencia de espículas óseas en el recto y próstata alta, cabalgante o no palpable, o fácilmente desplazable al tacto rectal, traducen lesión uretral completa.
Las fracturas pélvicas por sí solas raras veces causan lesión uretral; usualmente lo provocan aquellas que producen disrupción del anillo pélvico. Estas lesiones suelen ser más severas en niños que en adultos4,12. Debido a consideraciones anatómicas en niños, como tejidos delicados en una pelvis inmadura, vejiga intraabdominal y próstata infantil blanda y poco desarrollada, con limitado efecto estabilizante sobre la uretra posterior, hacen a la uretra infantil más vulnerable en toda su extensión, incluyendo el cuello vesical13. La uretra posterior masculina incluye la porción prostática y la membranosa. Esta última atraviesa el piso pélvico y está rodeada por el esfínter uretral externo. La prostática se encuentra rodeada por la próstata, la cual está unida a la superficie posterior del pubis por los ligamentos puboprostáticos. Durante la fractura pélvica se producen movimientos cefálicos de los órganos pélvicos con estiramiento de la uretra membranosa y posible disrupción de los ligamentos puboprostáticos, que si son suficientemente severos, lesionarán la uretra en la unión bulbomembranosa y provocarán la rotura completa de los plexos venosos periprostáticos con formación de grandes hematomas que desplazan aún más la próstata en sentido cefálico y posterior2,5,14,15.
Con respecto al grado de lesión, la mayoría son completas. Webster et al.16 después de revisar varios artículos encontraron una incidencia promedio de 34% de lesiones parciales y 65% completas. Las parciales, después de confirmadas mediante uretrografía retrograda, tienen mejor resultado con el paso de un catéter uretral durante algunas semanas. Sin embargo, con frecuencia en pacientes con criterios clínicos para sospechar lesión en la uretra durante la urgencia, esta se cateteriza sin demostrar su continuidad, lo que puede agravar la injuria3. Esto ocurrió en 5 de 7 de nuestros pacientes, en quienes, además, fue inflado el balón de la sonda de Foley en la uretra lesionada.
No existe consenso en el manejo de lesiones completas de uretra posterior; varía entre reparación abierta primaria, realineamiento primario de los segmentos uretrales a través de un catéter o reparación retardada. La abierta inmediata presenta alto riesgo de sangrado y posible disrupción del efecto de taponaje creado por el hematoma pélvico15,17.
Algunos consideran que ante la presencia de hemorragia masiva con segmentos uretrales muy separados, es recomendable drenar el hematoma bajo la presunción de que se acercarían los segmentos uretrales y por ende la zona de estenosis se limitaría, la reacción fibrótica sería menos intensa y la uretroplastia futura se facilitaría18. Otros autores creen que el realineamiento endoscópico puede afrontar la mucosa de ambos segmentos y disminuir la extensión del defecto uretral y por ende facilita la uretroplastia futura en caso de ser necesaria12,15,17. Muchos urólogos coinciden en que la reparación retardada a partir del 6.° mes posterior al trauma, causa menos complicaciones y es más segura que una operación inmediata16,19–21. La mayor ventaja de este abordaje es su realización bajo condiciones controladas con el paciente recuperado de lesiones mayores asociadas. En este abordaje como manejo inicial propone realizar cistostomía y evaluar la lesión uretral después de estabilizar al paciente. Ante lesiones rectales asociadas debe realizarse una colostomía derivativa para prevenir la infección pélvica18. En todos nuestros pacientes se realizó este abordaje; en los dos con lesión rectal se practicó colostomía.
Previo a la uretroplastia definitiva, la evaluación estándar debe incluir radiografía convencional para observar grado de distorsión pélvica y detección de cálculos en vejiga y uretra proximal, y uretrografía anterógrada y retrograda simultánea, para evaluar la extensión del segmento comprometido, además del estado del cuello vesical. Cuando no se puede valorar cuello y uretra proximal a través de este método –pacientes que no relajan cuello vesical– la endoscopia proximal permite visualizar estas estructuras, además de eventual presencia de cálculos22,23. La mayoría de los defectos uretrales posteriores son cortos y usualmente resueltos a través de un abordaje perineal, sin embargo se requiere un abordaje progresivo perineal cuando la distancia prostatobulbar es mayor de 2-3cm. Este comprende una serie de maniobras con el fin de movilizar la uretra anterior lo suficiente para lograr la anastomosis sin tensión en defectos mayores de 8cm9,24,25.
Como paso inicial la uretra bulbar se moviliza circunferencialmente desde el punto de obliteración proximal hasta el ligamento suspensorio del pene. El paso siguiente consiste en separar los cuerpos cavernosos cerca de 5cm en el espacio avascular medial, para colocar la uretra entre estos. Como paso ulterior, cuando las dos maniobras anteriores no logran una anastomosis sin tensión, la pubectomía limitada (escisión del borde inferior del arco púbico) permite redirigir la uretra, acortando la distancia y mejorando en forma significativa el acceso y visibilidad para colocar las suturas. Si aún con esta maniobra no puede realizarse una anastomosis sin tensión, la uretra se dirige alrededor de la cara lateral del cuerpo cavernoso izquierdo a través del defecto óseo creado durante la pubectomía inferior26. Este abordaje estadiado requiere una uretra bulbar distal elástica y saludable; cualquier compromiso y/o injuria previa, o procedimientos quirúrgicos sobre esta, limita el abordaje perineal simple por insuficientes conexiones vasculares en el glande, causante de inadecuado flujo sanguíneo retrogrado27. El porcentaje de éxitos posterior a anastomosis término-terminal libre de tensión en centros especializados es mayor de 90%19,28,29, aunque el pronóstico no suele ser tan bueno ante las reintervenciones. En este sentido, Aggarwal et al.30 reportaron un 91% de éxitos con el abordaje perineal progresivo en casos primarios, pero solo un 41% en pacientes reintervenidos. Paradójicamente, las complicaciones en nuestros casos se presentaron en 2 de los 3 pacientes sin intervención previa. En aquellos con reparaciones fallidas, compromiso vesical o cicatrización extensa, puede ser necesario un abordaje combinado abdominoperineal con o sin pubectomía completa31. Aggarwal et al.30 prefirieron realizar el abordaje combinado abdominoperineal antes que la redirección supracrural a la pubectomía inferior cuando no lograron realizar la anastomosis sin tensión con los tres procedimientos previos. En uno de nuestros pacientes, en quien había fallado un procedimiento previo, preferimos realizar un abordaje abdominoperineal con pubectomía de la cara posterior e inferior del pubis, antes que el redireccionamiento crural. El abordaje sagital posterior transrectal se ha propuesto como alternativa al abordaje abdominal32. La meta definitiva en la corrección de lesiones uretrales asociadas con fractura pélvica, es evitar secuelas a largo plazo, a pesar de que datos actuales sugieren que las complicaciones tardías están más relacionadas con la injuria que con la cirugía. Entre las complicaciones más comunes incluyen estenosis uretral, incontinencia y disfunción eréctil9. La primera es la complicación más frecuente, ocurriendo hasta en el 25% de los pacientes33. La explicación más importante para la estenosis parece ser la movilización inadecuada de la uretra bulbar, que conduce a tensión en el sitio de la anastomosis y a falla de la misma23,34. La tensión sobre la anastomosis puede disminuirse con puntos de sutura que fijan la uretra bulbar cerca del sitio de la anastomosis a la fascia perineal con sutura absorbible de ambos lados29. Otra causa importante de estenosis es la inadecuada escisión de la cicatriz; esto tiene un efecto significativo independiente sobre el pronóstico de la cirugía35. Las reparaciones previas han sido subrayadas como responsables de fallas después de la uretroplastia, por lo que se debe garantizar a los pacientes una anastomosis amplia y sin tensión36. La disfunción eréctil es una complicación descrita entre 20-60% después de la rotura traumática de la uretra posterior37. Algunos creen que la incidencia probablemente sea mayor a la reportada y se ha estimado que ocurre hasta en un 72% de los pacientes38. Koraitim et al. estiman que la mitad de los niños con este tipo de lesión tendrán disfunción eréctil39. Onen et al. manifiestan que es difícil evaluarla en niños40. Al igual que estos autores, por razones técnicas y por el pudor del paciente no pudimos valorar objetivamente disfunción eréctil. En pacientes seleccionados con disfunción eréctil preoperatoria, el ultrasonido doppler se ha utilizado para definir la extensión del compromiso neurológico y/o vascular de base31. Otra complicación descrita es la fístula rectouretral, sospechada por la presencia de fecaluria o micción a través del recto. Estos se describen entre los casos más difíciles de tratar41,42. Puede deberse a la lesión inicial o ser secundaria al intento de reparación23. Dos de nuestros pacientes con lesión asociada de recto presentaron fístula rectouretral. Los principios de reparación de la fístula en lesiones uretrales secundarias a fracturas pélvicas son similares a las reparaciones de fístulas por otras causas e incluyen permeabilidad uretral distal, irrigación vascular adecuada y evitar la superposición de suturas entre la uretra y el recto23.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.