Describir la experiencia con la ventilación de alta frecuencia oscilatoria (VAFO) en recién nacidos, atendidos en la Unidad de Cuidado Intensivo Neonatal del Hospital de San José de Bogotá DC entre mayo de 2012 y mayo de 2014, y reportar la mejoría a las 6h de iniciada.
Materiales y métodosSerie de casos con recolección retrospectiva. Se analizaron datos demográficos, diagnóstico, parámetros clínicos y ventilatorios usados, su repuesta clínica y desenlaces.
ResultadosVeinticuatro neonatos requirieron VAFO. La edad gestacional promedio fue de 36,5±3,7 semanas. El principal diagnóstico fue hernia diafragmática congénita (n=15; 62%). Previo a la VAFO se usó la ventilación mecánica convencional en el 70%. Antes de la VAFO todos presentaban baja oximetría y en los que se reportaron gases arteriales (n=16) hubo un trastorno de oxigenación severo, con mejoría a las 6h de iniciada la VAFO, aumento de 36+ mmHg en la PaO2 y disminución de 8 puntos en el índice de oxigenación (n=9). La pCO2 tuvo un descenso de 11,5±3mmHg y el pH un aumento de 0,10±0,35. El 79% de los pacientes recibieron inotrópicos. La supervivencia fue del 29%, y el 100% requiró oxígeno complementario al egreso.
ConclusiónSe observó que la VAFO mejora los trastornos de oxigenación y el equilibrio ácido base en las primeras 6h de iniciada en pacientes con enfermedades pulmonares severas. El desenlace depende más de la enfermedad de base que aqueja al paciente y sus complicaciones.
To describe the experience with high frequency oscillatory ventilation (HFOV) in newborns admitted to the Neonatal Intensive Care Unit of San José Hospital, Bogota DC between May 2012 and May 2014, and report the improvement in the initial 6hours.
Materials and methodsA retrospective study based on a series of cases, in which an analysis was performed on the demographic data, diagnoses, clinical parameters and ventilators used, as well as the response and outcomes.
ResultsA total of 24 neonates, with a mean age of 36.5 (±3.7) weeks, required HFOV. The main diagnosis (15; 62%) was congenital diaphragmatic hernia. Conventional mechanical ventilation was used prior to HFOV in 70% of cases. Before HFOV, all of them had a low oxygen levels by oximetry and the arterial blood gases (n=16) showed a severe oxygenation disorder, which improved 6hours after starting on HFOV. The PaO2 increased by 36+ mmHg and there was a decrease of 8 points in the oxygenation index (n=9). The pCO2 decreased by 11.5±3mmHg and the pH increased by.10±.35. Inotropic drugs were administered to 79% of the patients. The survival rate was 29% and 100% required complementary oxygen at discharge.
ConclusionIt was observed that HFOV improved the oxygenation disorders and the acid-base balance in the first 6hours after being started in patients with severe lung diseases. The outcome depends more on the underlying disease suffered by the patient and its complications.
La VAFO es una estrategia ventilatoria que utiliza frecuencias respiratorias muy elevadas (300-1.500rpm [5-25Hz]) con volumen corriente igual o inferior al espacio muerto anatómico (1-2ml/kg)1. Este modo ventilatorio utiliza un diafragma impulsado de manera electromagnética que genera un patrón de presión sinusoidal dentro del circuito1. La amplitud de la onda de presión es proporcional al volumen respiratorio, y la presión media de la vía aérea (PMA) está dada por la velocidad y la resistencia del flujo, manteniéndose constante durante todo el ciclo respiratorio. En VAFO tanto la amplitud como la PMA se pueden modificar y programar de acuerdo con las condiciones clínicas del paciente2.
En cuanto al intercambio gaseoso, aún no se tiene claro el mecanismo, pero se han aceptado diferentes teorías como bulk flow, pendeluf, velocidades asimétricas, dispersión de Taylor y mezcla cardiogénica, con las cuales se logra un adecuado intercambio gaseoso, sin someterlo a grandes volúmenes que causen sobredistensión o por el contrario volúmenes bajos que generen atelectasias2,3. En VAFO la PMA elevada permite el reclutamiento alveolar, mejorando la ventilación-perfusión, muy útil en niños con insuficiencia respiratoria grave que necesitan una PMA adecuada para mantener una oxigenación apropiada4. En el ámbito neonatal la VAFO es un tipo de ventilación eficaz que se ha empleado en enfermedades pulmonares severas que conllevan una alta morbimortalidad en recién nacidos, alcanzando un intercambio gaseoso de forma segura, reduciendo la lesión pulmonar asociada con la ventilación a presión positiva5.
La VAFO se indica principalmente como tratamiento de rescate en los que fracasa la ventilación mecánica convencional (VMC), también en pacientes con síndrome de fuga de aire, en especial el enfisema intersticial pulmonar2. Las principales enfermedades reportadas que requieren el uso de la VAFO durante su evolución son el síndrome de aspiración de meconio, síndrome de dificultad respiratoria del recién nacido, hipertensión pulmonar persistente, síndrome de fuga de aire y malformaciones como la hernia diafragmática congénita (HDC), entre otras6.
En cuanto a la aplicación electiva de VAFO frente a la VMC, no hay evidencias claras de que la VAFO ofrezca ventajas importantes sobre la VMC como estrategia ventilatoria inicial en pacientes pretérmino con disfunción pulmonar aguda7. Una revisión Cochrane comparando la elección de VAFO inicial con la VMC, en donde se incluyeron 19 ensayos clínicos controlados, con un total de 4.096 pacientes, no reportó diferencias significativas en la mortalidad a los 28 a 30 días (RR. 1,09, IC 95%: 0,88 a 1,34), ni en la enfermedad pulmonar crónica (RR: 0,98, IC 95%: 0.88 a 1.10), ni en la hemorragia intraventricular (RR: 1,04, IC 95%: 0,95 a 1,14). Sin embargo, en la retinopatía del prematuro se encontró una disminución significativa en el grupo de la VAFO (RR: 0,81, IC 95%: 0,70 a 0,93)8.
El Hospital de San José, en su interés en brindar un servicio de alta complejidad a los pacientes neonatales ingresados en la Unidad de Cuidado Intensivo, introdujo la VAFO como una nueva modalidad ventilatoria desde mayo de 2012. Con el presente estudio se pretende describir la experiencia de su uso durante este periodo de tiempo identificando las indicaciones clínicas, el beneficio obtenido, las complicaciones asociadas con su uso y la mortalidad, entre otros.
Materiales y métodosSe realizó un estudio de serie de casos, con recolección retrospectiva de la información con base en datos primarios en la UCIN del Hospital de San José de Bogotá. Se seleccionaron todos los pacientes que requirieron VAFO entre mayo de 2012 y mayo de 2014. Se excluyeron los pacientes que al terminar la fecha de recolección continuaban en VAFO y los que fueron trasladados a otras unidades neonatales para continuar el manejo médico. Los datos fueron recolectados por residentes de pediatría, pediatras y neonatólogos de la unidad, se registraron en una ficha, después se creó una matriz de datos apilados en Microsoft Excel 2010 y se exportó al paquete estadístico de Stata 13® para su análisis. Se describieron las características de las pruebas de laboratorio y los parámetros ventilatorios. A las variables cuantitativas se les halló la media y desviación estándar; a las cualitativas las frecuencias absolutas y relativas. Se realizó una comparación de las variables clínicas y gasométricas antes y después de 6h de iniciada la VAFO por medio de prueba «t» para muestras pareadas. Esta investigación fue aprobada por el comité de ética e investigación de la Fundación Universitaria de Ciencias de la Salud como una investigación sin riesgo, por lo cual no se efectuó consentimiento informado.
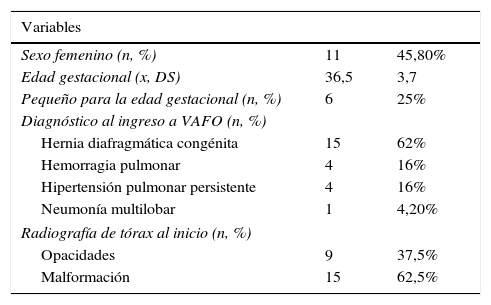
ResultadosDurante mayo de 2012 a mayo de 2014 requirieron VAFO 24 pacientes en la UCIN del Hospital San José, de los cuales 11 eran de sexo femenino y 13 de sexo masculino. La edad gestacional promedio fue 36,5±3,7 semanas; 6 pacientes eran pequeños para la edad gestacional y 4 prematuros extremos (<28 semanas de edad gestacional). El principal diagnóstico de ingreso a la VAFO fue la HDC en 62%, seguido de la hipertensión pulmonar persistente del recién nacido y la hemorragia pulmonar. El patrón radiológico observado con mayor frecuencia fue la presencia de malformaciones (tabla 1).
Características demográficas
| Variables | ||
|---|---|---|
| Sexo femenino (n, %) | 11 | 45,80% |
| Edad gestacional (x, DS) | 36,5 | 3,7 |
| Pequeño para la edad gestacional (n, %) | 6 | 25% |
| Diagnóstico al ingreso a VAFO (n, %) | ||
| Hernia diafragmática congénita | 15 | 62% |
| Hemorragia pulmonar | 4 | 16% |
| Hipertensión pulmonar persistente | 4 | 16% |
| Neumonía multilobar | 1 | 4,20% |
| Radiografía de tórax al inicio (n, %) | ||
| Opacidades | 9 | 37,5% |
| Malformación | 15 | 62,5% |
VAFO: ventilación de alta frecuencia oscilatoria.
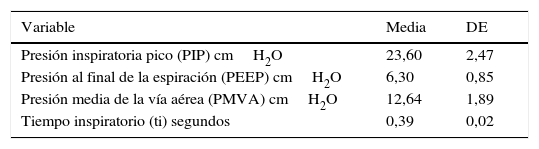
La ventilación mecánica convencional se usó como sistema ventilatorio inicial en el 70% de los pacientes antes del ingreso a la VAFO, el 30% restante inició VAFO desde su intubación. Los parámetros de la VMC antes del paso a VAFO están descritos en la tabla 2.
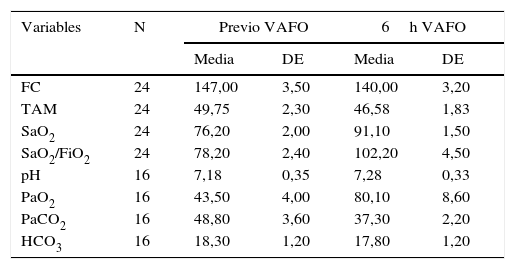
Seguimiento a las 6 horasEl 100% de los pacientes presentaba estabilidad hemodinámica antes y después de 6h de VAFO. Desde el punto de vista respiratorio el 100% de los pacientes presentó oximetría baja previa al ingreso de la VAFO con una relación de saturación de oxígeno en la hemoglobina de pulso/fracción inspirada de oxígeno (SaO2/FIO2) promedio de 78,2±2,4, mejorando a las 6h de iniciada la VAFO en promedio 102,2±4,5. En los pacientes que tenían gases arteriales previos a la VAFO (n=16) se encontró una PaO2 promedio de 43,5±4, con una mejoría significativa a las 6h de iniciada con un promedio de 80,1±8, ascenso de 36mmHg. El índice de oxigenación (n=9) promedio previo a la VAFO fue de 25±8 con mejoría a las 6h de iniciada con un promedio de 17±4, descenso de 8 puntos. De igual forma, los gases arteriales reportaron una acidosis respiratoria inicial en el 62% de los casos, con una presión arterial de dióxido de carbono promedio de 48,8±3,6, que mejora a las 6h de la VAFO. El bicarbonato no presentó diferencias, corroborando el compromiso respiratorio principalmente de estos pacientes (tabla 3).
Comparación pareada en variables de respuesta a VAFO
| Variables | N | Previo VAFO | 6h VAFO | ||
|---|---|---|---|---|---|
| Media | DE | Media | DE | ||
| FC | 24 | 147,00 | 3,50 | 140,00 | 3,20 |
| TAM | 24 | 49,75 | 2,30 | 46,58 | 1,83 |
| SaO2 | 24 | 76,20 | 2,00 | 91,10 | 1,50 |
| SaO2/FiO2 | 24 | 78,20 | 2,40 | 102,20 | 4,50 |
| pH | 16 | 7,18 | 0,35 | 7,28 | 0,33 |
| PaO2 | 16 | 43,50 | 4,00 | 80,10 | 8,60 |
| PaCO2 | 16 | 48,80 | 3,60 | 37,30 | 2,20 |
| HCO3 | 16 | 18,30 | 1,20 | 17,80 | 1,20 |
FC: frecuencia cardíaca; HCO3: bicarbonato; PaCO2: presión arterial de dióxido de carbono; PaO2: presión arterial de oxígeno; SaO2: saturación de oxígeno; TAM: tensión arterial media.
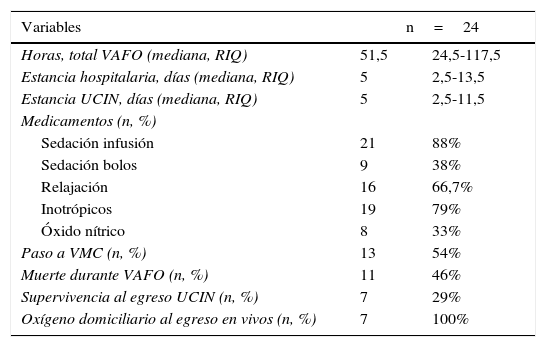
El tiempo total en horas en VAFO tuvo una mediana de 51,5h (RIQ: 24,5-117,5), la estancia hospitalaria tuvo una mediana de 5 días (RIQ: 2,5-13,5), al igual que en la UCIN 5 días (RIQ: 2,5-11,5). Durante el uso de la VAFO la mayoría de los pacientes requirieron inotrópico, recibieron sedación en infusión y en menor proporción infusión en bolos. El 66,7% recibió relajación (tabla 4). Trece pacientes pasaron nuevamente a ventilación convencional y 11 pacientes fallecieron durante la VAFO. La supervivencia final de la cohorte fue del 29%, de los cuales todos requirieron oxígeno complementario al egreso.
Desenlaces
| Variables | n=24 | |
|---|---|---|
| Horas, total VAFO (mediana, RIQ) | 51,5 | 24,5-117,5 |
| Estancia hospitalaria, días (mediana, RIQ) | 5 | 2,5-13,5 |
| Estancia UCIN, días (mediana, RIQ) | 5 | 2,5-11,5 |
| Medicamentos (n, %) | ||
| Sedación infusión | 21 | 88% |
| Sedación bolos | 9 | 38% |
| Relajación | 16 | 66,7% |
| Inotrópicos | 19 | 79% |
| Óxido nítrico | 8 | 33% |
| Paso a VMC (n, %) | 13 | 54% |
| Muerte durante VAFO (n, %) | 11 | 46% |
| Supervivencia al egreso UCIN (n, %) | 7 | 29% |
| Oxígeno domiciliario al egreso en vivos (n, %) | 7 | 100% |
UCIN: unidad de cuidado intensivo neonatal; VAFO: ventilación de alta frecuencia oscilatoria; VMC: ventilación mecánica convencional.
En la actualidad la VAFO se usa como una medida de rescate ante cuadros respiratorios severos que no logran mejoría, y en donde se sobrepasan los parámetros protectores de la VMC, entre otros2. En esta serie de casos se observó que todos los recién nacidos antes del ingreso a la VAFO presentaron un trastorno de oxigenación severo, independiente de su enfermedad, y que se convierte en el criterio para llevar a una estrategia ventilatoria protectora, que en nuestro caso es la VAFO.
Los datos arrojados muestran la mejoría del trastorno de oxigenación después de 6h de acoplarse a la VAFO, encontradas en la evolución de la SAFI, la PaO2 y el índice de oxigenación, así mismo un descenso de los niveles de CO2, logrando de esta forma una mejoría en el pH. Estos hallazgos también se encontraron en otros estudios como el realizado por Moniz et al. en 80 pacientes pediátricos en un periodo de 10 años, en donde hubo un descenso significativo de la PaCO2 a las 6h de iniciado la VAFO (p<0,001), un ascenso del pH (p<0,05) y un ascenso de la SAFI (p<0,05)9. Lo anterior demuestra la efectividad de la VAFO para la mejoría de los trastornos de oxigenación en los pacientes críticamente enfermos, en relación con procesos patológicos pulmonares graves.
El presente estudio mostró que el 70% de los pacientes que ingresaron a VAFO lo hicieron al fallar la VMC, pero el 30% restante fue directo a VAFO como primera estrategia ventilatoria, el 100% de estos por HDC. Estudios como el de Dorriere et al., en 82 recién nacidos con HDC a los cuales se les implementó la VAFO de forma temprana, y posponiendo la corrección quirúrgica hasta la estabilización hemodinámica y respiratoria, reportó una mejoría en la supervivencia en comparación con otras series reportadas10.
A pesar de la franca mejoría del trastorno de oxigenación en las primeras 6h de la VAFO en esta serie de casos, se encontró que algunos de ellos presentaron una evolución irregular, posiblemente secundaria a sus enfermedades de base, entre estas la prematuridad extrema, que se relacionó con la presencia de hemorragia pulmonar, con un desenlace fatal. En las diferentes series reportadas la mortalidad por hemorragia pulmonar varía entre el 33% y 75% de los casos, siendo más altas en los prematuros extremos11. Por otro lado, se encontró que los pacientes con HDC que desarrollaron una hipertensión pulmonar suprasistémica asociada con la severa hipoplasia pulmonar presentaron un desenlace fatal, como también lo reportaron Dorriere et al. en su estudio10.
En los sobrevivientes el 100% requirieron oxígeno complementario al egreso, siendo un indicador tardío de lesión pulmonar secundaria a su proceso patológico inicial. Diferentes estudios reportados no demuestran diferencias estadísticas en el requerimiento de oxígeno complementario más allá de los 28 días entre VAFO y VMC. Un estudio realizado por Singh et al. comparando la VAFO con VM modo SIMV en pacientes pretérmino con enfermedad de membrana hialina, en donde se incluyeron 150 pacientes, no reportaron diferencias estadísticamente significativas en el requerimiento de oxígeno complementario más allá de 28 días (p=0,37)12. Así mismo, la revisión de Cools et al. de 2015 también reporta la no existencia de diferencias estadísticamente significativas en el desarrollo de enfermedad pulmonar crónica entre la VAFO y la VMC, por ende en los requerimientos de oxígeno complementario más allá de 28 días8–13.
Con este estudio se observó que esta estrategia ventilatoria mejora el trastorno de oxigenación en las primeras 6h de iniciada, en los pacientes con enfermedad pulmonar severa que no respondieron al manejo convencional inicial. Sin embargo, el desenlace final depende de las enfermedades presentadas en los pacientes; en nuestro caso la hipoplasia pulmonar severa secundaria a la HDC y la prematuridad extremas, así como otras complicaciones asociadas con el manejo crónico e invasivo que exigen estas enfermedades.
La fortaleza del estudio es que permite retroalimentar los protocolos de manejo y la utilidad de nuevas tecnologías en la unidad neonatal, y sirve de base para futuras investigaciones. La limitación se debe a que el tipo de estudio no permite realizar asociaciones.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.