Introducción
La gestión de los servicios de salud se encuentra condicionada, en gran medida, por las características de los enfermos atendidos: edad, diagnóstico y tratamiento, entre otras. Medir dicha actividad ha sido una de las tareas más complejas para los gestores de salud, epidemiólogos clínicos y estadísticos, de tal forma que a lo largo de los años han sido muchos los indicadores creados para dicho fin.
En la actualidad la actividad de un hospital se mide con indicadores clásicos como número de egresos, días de camas ocupadas, promedio de días de estancia, tasa de letalidad por servicios, tasa de reingresos, etcétera. Se unen a estos indicadores clásicos otros que tienen en cuenta los casos atendidos, como son los derivados de los sistemas de clasificación de pacientes (SCP), siendo los grupos de diagnósticos relacionados (GDR) los que otorgan en la actualidad mayor fiabilidad 1-3.
Dentro del ámbito de la Epidemiología Clínica los GRD han servido para definir nuevos indicadores, que permiten comparar el funcionamiento global de un hospital o de un servicio, como son la estancia media ajustada por funcionamiento, la estancia media ajustada por casuística, el índice case mix o el índice funcional 4-9.
Si nos ocupamos de medir la actividad global de los servicios de un hospital, en la mayoría de los países europeos se analizan por servicios cada uno de los indicadores mencionados, pero éstos sólo permiten la comparación univariante clásica, entendiendo cada indicador como una variable. Esta forma de actuar no ofrece una visión global de la actividad por servicios, no da un modelo de relación funcional entre los indicadores e imposibilita obtener una clasificación de los servicios basada en sus actividades y en sus resultados, teniendo en un único valor numérico la información procedente de medir un conjunto de variables.
Nuestro grupo viene trabajando en la creación de índices de gestión mediante técnicas descriptivas multivariantes, que han dado lugar a la creación de índices mediante análisis de componentes principales (ACP) 10. Pero, siempre nos hemos preguntado si los indicadores generados en hospitales de nuestro medio serían capaces de mostrar un comportamiento similar en otros escenarios diferentes.
Por ello, en este trabajo se plantea como objetivo generar nuevos índices multivariantes de gestión de servicios hospitalarios acordes a la realidad nacional chilena, donde no están implantados los GDR ni existe información de case-mix.
Material y métodos
Se recopiló información durante el primer trimestre del año 2004 de los 24.345 egresos del Hospital Clínico de la Universidad de Chile 11 correspondientes al año 2003. Se desagregó la información de los servicios médicos y médico-quirúrgicos, desechando en esta etapa los primeros por no contar con la posibilidad de obtener indicadores objetivos de complejidad más allá de las tasas de letalidad y reingresos.
Respecto de los Servicios médico-quirúrgicos se desecharon los servicios de Neonatología y Cirugía Maxilofacial por no contar con actividad quirúrgica comparable al resto, y el servicio de emergencia por ser en muchas oportunidades un servicio de hospitalización transitorio. En los 9 Servicios médico-quirúrgicos restantes, a saber: Cardiovascular, Cirugía, Neurocirugía, Oftalmología, Otorrinolaringología, Traumatología, Urología, Ginecología y Obstetricia, se midieron las siguientes variables:
1. Número total de egresos en cada Servicio.
2. Tasa de letalidad, entendida como la tasa de pacientes con alta por fallecimiento por 1.000 egresos del Servicio correspondiente.
3. Número de reingresos, definido como todo aquel ingreso, por el mismo diagnóstico, en los 10 días posteriores al alta por cada 1.000 egresos.
4. Número de consultas externas, definido como la frecuencia absoluta de consultas ambulatorias por cada Servicio.
5. Número de días por camas ocupadas por Servicio para cada egreso.
6. Índice de complejidad quirúrgica, definido según la frecuencia de los códigos de derechos de pabellón de los servicios respectivos de acuerdo al arancel del Fondo Nacional de Salud de Chile (FONASA). Aceptamos que estos códigos son indicativos del nivel de complejidad del procedimiento quirúrgico efectuado, dando lugar a una escala creciente de complejidad, a través de una ponderación, que en el caso del Hospital Clínico de la Universidad de Chile alcanza un promedio de 3,62.
Se ha asumido que los códigos 1 y 2 representan una puntuación de complejidad 1, los códigos 3 y 4 de 2, los códigos 5 y 6 de 3, los códigos 7 y 8 de 4, los códigos 9 y 10 de 5, los códigos 11 y 12 de 6 y los códigos 13 y 14 de 7.
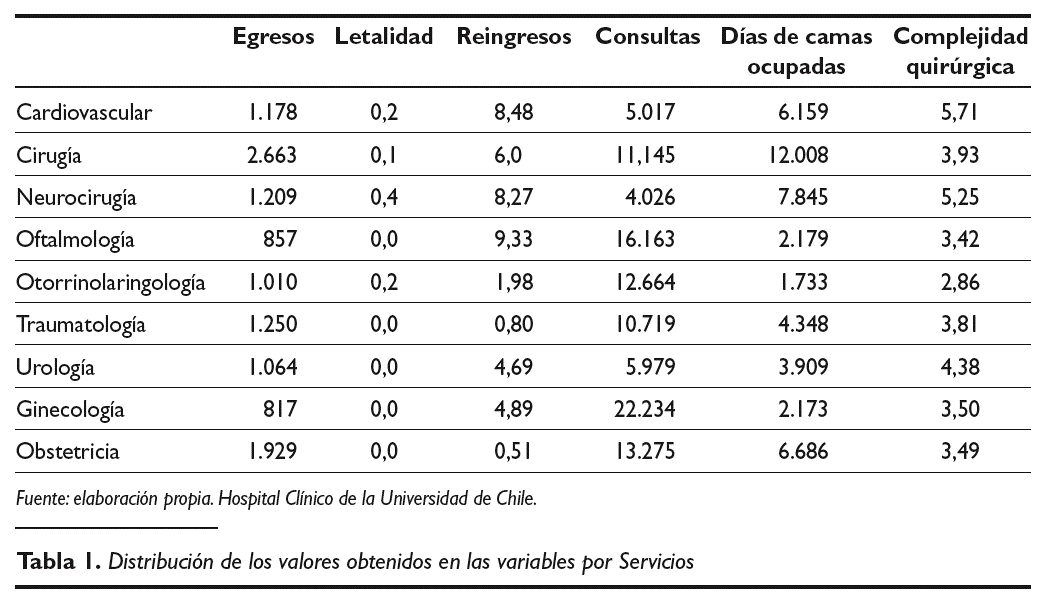
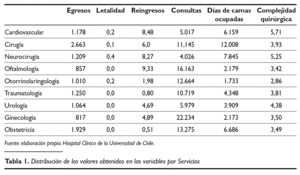
Los datos obtenidos (tabla 1), procedentes de medir las variables anteriores, han sido analizados mediante la técnica multivariante descriptiva de ACP.
El ACP es quizás la técnica de análisis multivariante más antigua. Su introducción se debe, como tantas veces en Estadística, a Pearson (1901) 12, pero su verdadero desarrollo y aplicabilidad se la debemos a Hotelling (1933) 13.
La idea central del ACP es conseguir la simplificación de un conjunto de datos, generalmente cuantitativos, procedentes de un conjunto de variables interrelacionadas. Este objetivo se alcanza obteniendo, a partir de combinaciones lineales de las variables originalmente medidas, un nuevo conjunto de igual número de variables, no correlacionadas, llamadas componentes principales (CP), en las cuales permanece la variabilidad presente en los datos originales, y que al ordenarlas decrecientemente por su varianza nos permiten explicar el fenómeno de estudio con las primeras CP 14-16.
Con ello conseguimos:
Sintetizar la información procedente de un volumen importante de datos recogidos en una investigación en particular.
Crear nuevos indicadores o índices, representados por las CP.
Utilizar el ACP como paso previo a otras técnicas 17.
Es necesario revisar los aspectos teóricos del ACP: supongamos que X es un vector de p variables aleatorias, definidas en una población, y que el vector X se mide en n individuos, generando una matriz de datos con n filas que representan los individuos en los que hemos medido las variables que representan las p columnas. Buscamos combinaciones lineales del tipo:
Yk = akl x1 + ... + akpxp = S akj xj, k = l,..., p,
donde akl,..., akp son constantes numéricas, de forma que las nuevas variables Yk o CP tengan varianza máxima en orden decreciente y sean incorreladas entre sí. Las CP {Y1, Y2,..., YP } se obtienen diagonalizando la matriz de covarianzas S o la de correlaciones R de las variables medidas originalmente, de forma que las constantes akl,..., akp se obtienen con las coordenadas de los vectores propios asociados a los valores propios de S o R, ordenados de forma decreciente, que representan las varianzas de las CP.
En definitiva, tras aplicar el ACP creamos unas nuevas variables, las CP. Pero además cada sujeto de la muestra, en nuestro caso los diferentes Servicios médico-quirúrgicos hospitalarios, obtiene una puntuación en cada una de las CP seleccionadas, que permite simplificar un problema frecuente en Epidemiología como el ordenamiento de sujetos cuando se tiene más de una medición de los mismos. Por otro lado, estas CP ayudan a desentrañar un modelo subyacente en el conjunto de datos iniciales, que logramos en el proceso de nombrarlas 14-17.
En nuestro estudio hemos partido de la diagonalización de la matriz de correlaciones, ya que la interpretación de los componentes o factores es más fácil cuando usamos variables estandarizadas 15,17. Los análisis se realizaron con los programas informáticos SAS y BMDP.
Resultados
La matriz inicial de datos representada por las puntuaciones obtenidas por los diferentes Servicios en las variables medidas se puede observar en la tabla 1.
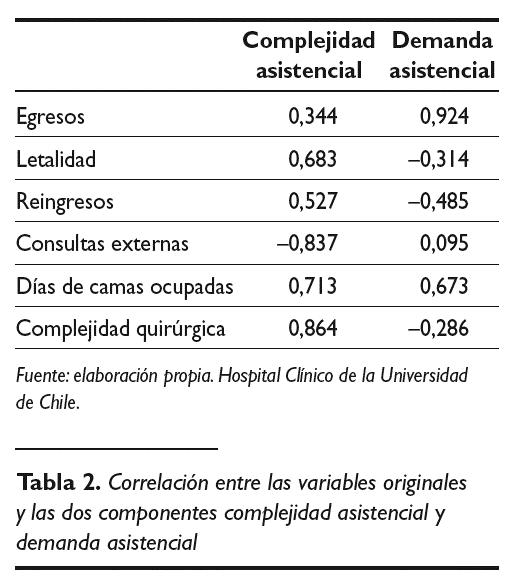
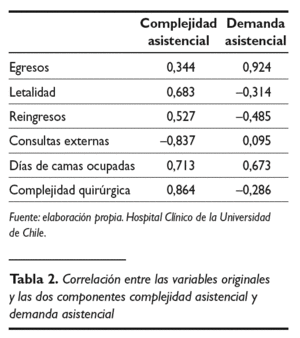
A continuación se obtuvo la matriz de correlaciones entre las variables, previa al proceso de diagonalización propio del ACP. Se seleccionaron las dos primeras componentes, que en conjunto explican el 75,92 % de la variabilidad inicial. Para poder entender el significado de ambas componentes es necesario estudiar la correlación entre las variables originalmente medidas y las CP seleccionadas, que especifica la intensidad de la contribución de cada variable en la componente seleccionada y nos ayuda a nombrarla, facilitando la interpretación del nuevo índice generado.
La matriz de correlaciones variables componentes (tabla 2), nos muestra que la correlación mayor de la primera componente se obtiene con la variable original complejidad quirúrgica (r = 0,86462), seguida de la obtenida con la variable días de camas ocupadas (r = 0,71317), tasa de letalidad (r = 0,68313), reingresos (r = 0,52785) y egresos (r = 0,34433). Se observa correlación negativa con número de consultas externas (r = 0,83744).
Pesan más, pues, en esta primera componente las variables relacionadas con aspectos de la dificultad asistencial, como la complejidad quirúrgica, mortalidad o reingresos. Se oponen en ella variables como las consultas externas, que denota una demanda asistencial de índole cuantitativa no necesariamente complicada.
La mayor correlación con la segunda componente se obtiene con la variable egresos (r = 0,92498), seguida por la obtenida con la variable días de camas ocupadas (r = 0,67308) y consultas externas (r = 0,09548). Se oponen en ella las variables reingresos (r = 0,48504), tasa de letalidad (r = 0,31414) y complejidad quirúrgica (r = 0,28676).
En esta segunda componente seleccionada pesan más las variables que señalan una mayor demanda cuantitativa de servicios, como los egresos, días de camas ocupadas o en menor medida las consultas externas, frente a las variables que denotan complejidad, cuya representación es la tasa de reingresos de un servicio, la tasa de letalidad y la complejidad quirúrgica, y que en este componente intervienen negativamente.
Por ello, hemos llamado a las componentes complejidad asistencial a la primera y demanda asistencial a la segunda.
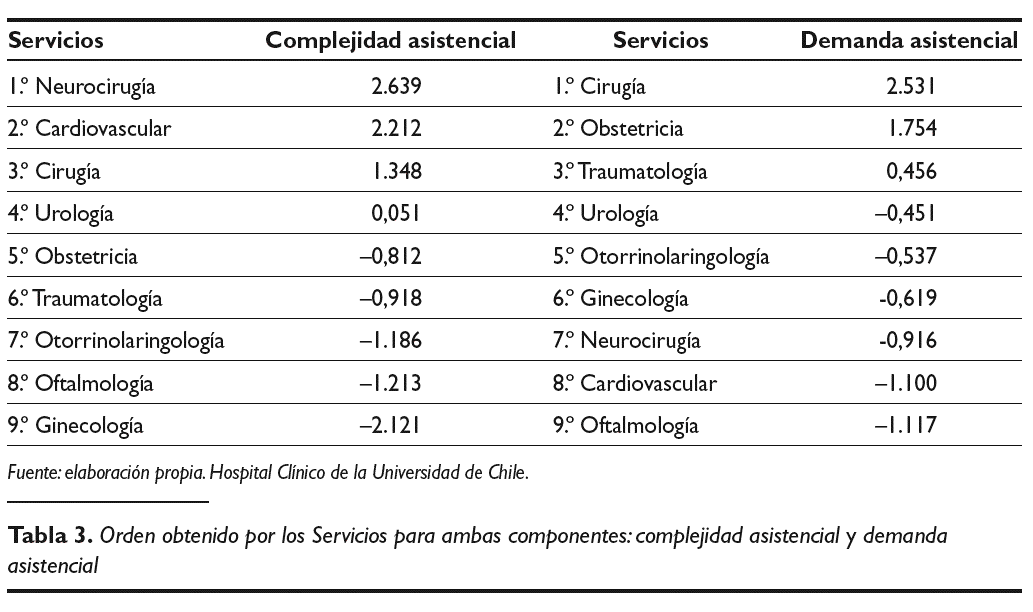
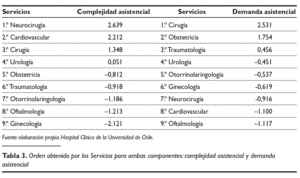
Procede a continuación calcular las puntuaciones que obtienen los Servicios en las dos componentes seleccionadas, para poder dar un ordenamiento de los mismos. Los resultados obtenidos se pueden ver en la tabla 3. Observamos en la primera componente los Servicios médico-quirúrgicos con las puntuaciones más altas, y por orden son: Neurocirugía, Cardiovascular y Cirugía. Al final se encuentran Otorrinolaringología, Oftalmología y Ginecología.
Son por lo tanto los Servicios médico-quirúrgicos con una presumible mayor complejidad asistencial los que ocupan los primeros puestos sin que esto lleve, necesariamente, aparejada una mayor demanda de casos a atender.
Al estudiar la segunda componente la clasificación aportada por la misma es diferente: el Servicio de Cirugía es el primero, en segundo lugar se encuentra el Servicio de Obstetricia y el tercer lugar es ocupado por Traumatología. Los últimos puestos son ocupados, entre otros, por servicios que puntuaron mucho en la primera componente, como por ejemplo, Neurocirugía y Cardiovascular, sin embargo el último lugar lo ocupa Oftalmología.
Podemos decir que en esta segunda componente son los Servicios con una mayor demanda asistencial los que suben en la clasificación, ocupando los últimos puestos Servicios con patologías complejas dentro de su especialidad.
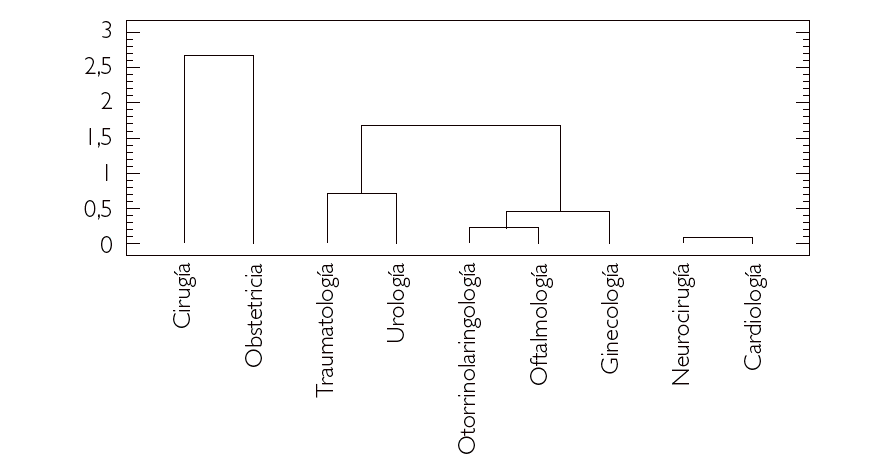
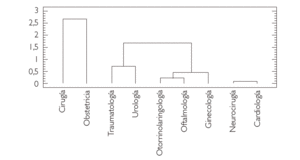
Por último, para obtener una representación gráfica que clarifique lo expuesto realizamos, con las puntuaciones obtenidas de los Servicios en las dos CP, un análisis por conglomerados 18 utilizando el algoritmo jerárquico de Ward 19, que nos proporciona el dendograma de la figura 1. En ella puede verse la clasificación de los servicios en tres grupos o conglomerados:
Figura 1. Dendograma obtenido por el método de Ward con distancia euclídea, utilizando las puntuaciones de los Servicios en las dos componentes. Hospital Clínico de la Universidad de Chile.
1. Cirugía y Obstetricia.
2. Traumatología, Urología, Otorrinolaringología, Ginecología y Oftalmología.
3. Neurocirugía y Cardiología.
Discusión
En la actualidad la actividad de un hospital se mide con indicadores objetivamente definidos; bien clásicos, como la mortalidad, bien derivados de los sistemas de clasificación mencionados arriba.
Sin embargo, al no contar en Chile con sistemas de indicadores estandarizados, ni encontrarse implantados sistemas de clasificación como los GDR, nos hemos aventurado en esta etapa a definir nuestros propios indicadores expresados en el apartado de Material y métodos.
Respecto de los resultados, y centrándonos en el análisis de componentes llevado a cabo, observamos cómo la primera componente tiene una alta correlación con las variables complejidad quirúrgica, días de camas ocupadas, tasa de letalidad, tasa de reingresos y número de egresos. Por el contrario, su correlación es negativa con la variable número de consultas externas.
La segunda componente obtiene su mayor correlación con las variables número de egresos, días de camas ocupadas y consultas externas. Se opone en ella las variables tasa de reingresos, de letalidad y la variable índice de complejidad quirúrgica.
Debido a los pesos de las distintas variables en las dos componentes, y las puntuaciones de los diferentes Servicios médico-quirúrgicos en las mismas, creemos que el ACP ha generado dos índices eficientes con el propósito de clasificar los Servicios médico-quirúrgicos y plausibles con el modelo de hospital que monitorizamos, de tipo universitario.
Es interesante hacer ver cómo los Servicios de Neurocirugía y Cardiovascular ocupan en la primera componente los primeros puestos y, respecto a la segunda componente, el penúltimo y antepenúltimo puesto, lo que estaría señalando Servicios en términos cualitativos, con una mayor complejidad de los casos tratados, pero con una baja presión asistencial en términos cuantitativos (poco número de pacientes). El Servicio de Cirugía respecto de la primera componente ocupa el tercer lugar en complejidad, pero el primer lugar en la segunda componente demanda asistencial.
El Servicio de Oftalmología ocupa el penúltimo lugar en la primera componente asociada a complejidad asistencial y el último lugar respecto a la segunda componente asociada a la demanda asistencial, representando, por ende, un Servicio de escasa demanda y complejidad.
Observamos también cómo Cirugía mantiene un tercer puesto en la primera, y el primer lugar en la segunda componente, lo que puede indicar una demanda importante, junto con casos relativamente complicados. La posición baja, puesto número 8 en la primera componente y el último lugar en la segunda componente del Servicio de Oftalmología, indica una demanda en número poco frecuente y también de baja complejidad, que habría que explicar por las características propias del hospital o por la existencia de otros Servicios de Oftalmología de elevada especialización que concentran un mayor número de casos, compitiendo con el Servicio correspondiente del hospital.
Otro de los propósitos del ACP es utilizarlo como análisis previo a otras técnicas multivariantes. Para ello utilizamos las puntuaciones de los Servicios en las dos componentes efectuando un análisis de conglomerados que clarifique gráficamente los resultados.
En definitiva, el estudio conjunto multivariante que hacemos de los indicadores propuestos para el Hospital Clínico de la Universidad de Chile, complementa los numerosos estudios que aparecen en la literatura y que abordan el comportamiento de un solo indicador, ya sea la tasa de mortalidad, los reingresos, el porcentaje de casos extremos, etcétera, o de un conjunto de ellos, pero a la manera univariante clásica 20-25.
Pero además, pensamos que la mayor aportación a la gestión de sistemas de salud con índices multivariantes es la de desentrañar una dimensión subyacente e interpretable con los índices generados (complejidad y demanda) de fenómenos que, en primera instancia, se han medido de múltiples formas, fundamentalmente con indicadores univariantes, incapaces de incorporar toda la estructura del fenómeno y las interrelaciones entre indicadores, lo que creemos conseguir con los dos índices propuestos que, además, permiten ordenar por puntuaciones a los Servicios médico-quirúrgicos, teniendo en cuenta al unísono todos los aspectos útiles en los procesos de gestión.
Hasta el momento han sido pocos los trabajos que abordan la utilización del ACP 26 en esta línea y sus aplicaciones más importantes son en campos tan dispares como la Psicología, la Educación, el Control de Calidad, la Agricultura, la Economía o la Anatomía, pero pensamos que dentro de la Epidemiología Clínica y de la Gestión Hospitalaria pueden desempeñar un papel importante en la creación de índices como los presentados.
Los resultados obtenidos en el Hospital Clínico de la Universidad de Chile son similares a los obtenidos con anterioridad en el Hospital de Algeciras del Servicio Andaluz de Salud 10, obteniéndose idénticos índices de demanda y complejidad asistencial. Por lo que, en cierta medida, ambos empiezan a ser validados como medidas multivariantes de fenómenos complejos como la Gestión Hospitalaria.
Como bien expresa Jiménez 27 uno de los problemas prácticos que surgen en el uso de indicadores hospitalarios es el que aparece por la necesidad de hacer uso de varios de ellos a la vez para tener una idea global de algún aspecto de la gestión o la calidad de un servicio u hospital. En el mismo artículo se afirma que no se ha instrumentado ninguna manera única de englobar la gestión o desempeño hospitalario en una sola medida. Afirma que sólo el uso del sentido común, la experiencia o la pericia lograrán el balance de la información. No obstante, se lee en el mismo, que nuestro trabajo anterior 10 es un reciente esfuerzo para las evaluaciones globales sobre la base de indicadores existentes, demostrando que, en determinado contexto, un número de indicadores pueden reducirse a menos sin pérdida importante de información.
Estos índices deberán ser validados definitivamente mediante su utilización en otros hospitales y en otros escenarios, lo que permitirá continuar con este tipo de investigaciones, especialmente en lo referente a la construcción de indicadores que sean propios a la realidad de cada establecimiento de salud y su grado de desarrollo sanitario.