Introducción
En la Constitución española1 se incluyó como competencia de las Comunidades Autónomas (CCAA) la "Sanidad e Higiene", lo que significó el traspaso de algunos recursos asistenciales (red de asistencia pública domiciliaria, hospitales de la Administración Institucional de la Sanidad Nacional), pero dejó en manos del Estado el principal recurso sanitario público: el Instituto Nacional de la Salud (INSALUD). Posteriormente comenzaron a producirse transferencias de esta red y, desde la aprobación de la Ley General de Sanidad (LGS)2, se produjo también la de los centros sanitarios dependientes de las diputaciones provinciales y de ayuntamientos, aunque aún hay municipios que no las han realizado, como sucede en los casos de Madrid y Barcelona.
En todo caso, las transferencias se efectuaron de una manera poco homogénea y por goteo. Así, Cataluña las recibió en 1981, Andalucía en 1984, el País Vasco y Valencia en 1988, Navarra y Galicia en 1991 y Canarias en 1993. La finalización del proceso transferencial se produjo en diciembre de 2001, año en que se disolvió el INSALUD al efectuarse las de las últimas 11 CCAA en bloque. Desde entonces sólo queda por transferir el sistema sanitario correspondiente a las ciudades autónomas de Ceuta y Melilla, donde su sistema sanitario continúa siendo gestionado por un organismo, el INGESA, dependiente del Ministerio de Sanidad.
Por eso la fecha de 2001 es crucial para abordar el desarrollo de la sanidad autonómica, pero además hay otro motivo, y es la aprobación del nuevo modelo de financiación de las CCAA en ese mismo año, modelo que continúa en la actualidad y que ha mostrado múltiples problemas e insuficiencias, pero cuya evaluación no es el objeto de este trabajo.
Este artículo se divide en 7 apartados: situación de salud, desarrollo normativo, gasto sanitario autonómico, políticas de personal, privatización de los servicios sanitarios públicos, evaluación de los servicios sanitarios, principales problemas detectados y conclusiones. Este trabajo tiene tres limitaciones: la primera es la escasez de datos actualizados y homogéneos de todas las CCAA, lo que obliga a utilizar los disponibles y no siempre los deseables; la segunda es que la situación de salud de la población, aparte de tener un componente multifactorial (nivel socioeconómico, genética, hábitos de vida, etc.), sólo se ve modificada por el sistema sanitario a medio y largo plazo, por lo que la evolución de los servicios autonómicos, especialmente en el caso de los que han adquirido las competencias más recientemente, tiene poco o nada que ver con los resultados recogidos; y la tercera es que tanto el tiempo transcurrido desde la instauración de algunas transformaciones como su intensidad son limitados, por lo que no resulta fácil una evaluación ajustada de sus repercusiones. Hechas estas consideraciones, los objetivos de este estudio son 4:
1. Evaluar la situación de salud y de los servicios sanitarios públicos en las CCAA 5 años después de finalizadas las transferencias.
2. Establecer comparaciones entre ellas, señalando los problemas que plantean y los posibles focos de inequidad.
3. Elaborar una clasificación de las CCAA en ambos aspectos (situación de salud y situación de los servicios sanitarios públicos), mediante una ponderación de la posición relativa de cada CA en los parámetros analizados.
4. Proponer unas recomendaciones para mejorar la situación del Sistema Sanitario público, disminuir las desigualdades entre CCAA y favorecer la coordinación y cohesión del Sistema Nacional de Salud (SNS).
La situación de salud
El análisis de las diferencias, en cuanto a la situación de salud de las CCAA, tiene serios problemas debido a la falta de datos comparables recientes. Se han utilizado los provenientes del Informe publicado por el Ministerio de Sanidad y Consumo en 2006, que recoge datos referidos a 2002 y algunos a 20033. De ellos se han seleccionado algunos que tienen que ver con indicadores muy robustos, como la esperanza de vida o la mortalidad, otros con factores de riesgo (porcentaje de obesidad y de fumadores), la valoración del estado de salud, y también el porcentaje de incapacidad entre la población general. Los datos se han analizado para el conjunto de la población.
En todos ellos se observan grandes diferencias entre CCAA, a destacar:
1. Esperanza de vida (2002): media de 79,78 años; valores extremos 78,4 años para Andalucía y 80,9 para Navarra.
2. Mortalidad (2002): tasa media ajustada por edad 711,73 por 100.000 habitantes; valores extremos de 795,4 para Andalucía y 628,3 para Madrid.
3. Porcentaje de obesidad (2002): media 13,57%, con valores extremos de 18,6% para Extremadura y 9% para Navarra.
4. Porcentaje de fumadores (2003): media 30,81%, con valores extremos de 33,8 para Valencia y 26,8 para Galicia y Extremadura.
5. Mortalidad infantil (2002): 4,1/1.000 nacidos vivos, con valores extremos de 6,2 en Murcia y 2,6 en Navarra.
6. Mortalidad por tumor de mama (2002): 11,58/100.000, con valores extremos de 9 en Navarra y 13,3 en Baleares.
7. Valoración del estado de salud (2003): se ha recogido el porcentaje de ciudadanos que valoraban su estado de salud como bueno o muy bueno. Media 67,9, valores extremos 58,4 en Galicia y 75,8 en La Rioja.
8. Porcentaje de personas con incapacidad (2002): media de 8,4%; valores extremos 5,1 La Rioja y 11,6 en Murcia.
Con todos estos datos se ha elaborado un indicador sintético de estado de salud, en el que se puntúa a cada CCAA de acuerdo con su situación relativa, estratificando los resultados en cuartiles, asignando la puntuación de 0 a las situadas en el cuartil inferior, 1 a las que están en el segundo cuartil, 2 a las situadas en el tercer cuartil y 3 a las que están en el cuarto en los apartados 1 y 7, y de manera inversa, de 3 a 0 respectivamente, en los apartados 2, 3, 4, 5, 6 y 8.
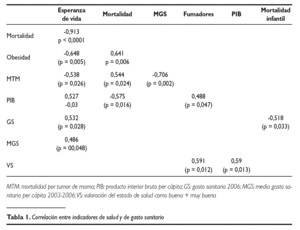
La puntuación obtenida oscila entre 19 (La Rioja) y 4 (Andalucía y Murcia), con una media de 11,94 para el conjunto; coeficiente de variación de 0,188. Se han analizado también los coeficientes de correlación de Spearman (por tratarse de pocos casos y tener alguna de las variables distribución no paramétrica) incluyendo también el producto interior bruto (PIB) per cápita, el gasto sanitario per cápita 2006 y la media del gasto sanitario per cápita del período 2003-2006. Los resultados que tenían significación estadística están recogidos en la tabla 1, destacando la esperable relación negativa entre mortalidad y esperanza de vida, y la correlación entre esperanza de vida con la obesidad (negativa) y con el PIB/per cápita y el gasto sanitario (positivas).
El desarrollo normativo
El desarrollo de la normativa sanitaria de las CCAA comenzó mucho antes de la asunción y/o finalización de las transferencias porque, como ya se comentó, la Constitución daba determinadas competencias en el ámbito normativo a las CCAA, a las que hay que sumar las contempladas en sus correspondientes estatutos, que como es bien conocido se encuentran en proceso de revisión.
Por ello, nos hemos centrado en las Leyes de Ordenación Sanitaria (LOS), en la medida en que son las que establecen las líneas fundamentales de los objetivos y de la organización de los correspondientes servicios autonómicos de salud. Estas Leyes han tenido algunas modificaciones, pero todas son relativamente recientes: Cataluña 1990/2003; Navarra 1990/1996; Asturias 1992; Castilla y León 1993; Canarias y Murcia 1994; País Vasco 1997; Andalucía 1998; Castilla-La Mancha 2000; Extremadura y Madrid 2001; Aragón 2002/2004; Cantabria y La Rioja 2002; Baleares, Galicia y Valencia 20034-20.
Como es lógico existen bastantes diferencias y temas muy diversos que recogen estas Leyes autonómicas. En todo caso hay que señalar que las Leyes más recientes toman muchos aspectos de las anteriores, existiendo dos modelos-tipo de LOS: unas de concepciones más neoliberales, que hacen hincapié en la potenciación/utilización del sector privado incluyéndolo en la organización del sistema público, cuyos mejores ejemplos son la LOSCAM (Madrid) y la LOSGA (Galicia)14,19, y otras con vocación de reforzar el sistema público utilizando el sector privado como complementario, tal como sucede en la LOSCLM (Castilla-La Mancha) y en la LSE (Extremadura)12,13. Vamos a hacer referencia brevemente a algunos aspectos de las LOS que parecen esenciales.
Derechos de los ciudadanos
En términos generales se produce una ampliación de los recogidos en la LGS2, aunque en algún caso simplemente se reproducen éstos. La definición más amplia se realiza en Baleares18 donde se introducen derechos para los usuarios de los centros asistenciales: con relación al nacimiento (de la madre, del recién nacido, comunes a la madre y al padre), derecho a la intimidad y confidencialidad, información asistencial, autonomía del paciente, documentación clínica (incluyendo características de la historia clínica y el secreto de los datos de la misma), derechos de pacientes pertenecientes a colectivos que merecen una protección especial, como enfermos mentales y voluntades anticipadas y derechos de los usuarios de los centros sanitarios públicos. Otras LOS establecen otros derechos, entre los que se destacan:
Que se extiendan informes acreditativos del estado de salud (Aragón, Castilla-La Mancha y Extremadura)12,13,15.
Una segunda opinión médica (Aragón, Castilla-La Mancha, Extremadura)12,13,15.
Historia clínica única (Aragón)15.
Publicación de indicadores de calidad de los servicios sanitarios (Aragón)15.
Acciones enfocadas a garantizar la salud pública de la población (Aragón)15.
La integridad de la persona, que incluye la prohibición de la clonación reproductora o prácticas eugenésicas y regula las terapias genéticas (Aragón)15.
Algunas LOS establecen sistemas de garantías de los derechos, y otras instauran la necesidad de que existan tiempos máximos de demora, aunque pendientes de una reglamentación posterior.
En resumen, el panorama es bastante similar con tendencia a la ampliación en las LOS más recientes.
Relación del sistema público con el sector privado
Un punto crucial es la relación entre el sistema sanitario público y el sector privado. La LGS señala al sector privado como "complementario", pero es obvio que desde entonces las cosas han ido adoptando otra deriva en la que se propugna la utilización de los recursos privados en concurrencia con los públicos y financiados por presupuestos públicos. Cataluña fue la pionera en estos planteamientos introduciendo dos criterios básicos: la separación de la financiación y provisión, criterio que está copiado de las propuestas de la reforma del Servicio Nacional de Salud inglés propugnadas por los gobiernos conservadores21, y la creación de la XHUP (red de hospitales de utilización pública), en la que los centros privados, tras una acreditación, pueden ser utilizados y financiados por la red pública en igualdad de condiciones4.
Estos dos mecanismos van a ser posteriormente recogidos en la mayoría de las LOS, aunque con mayor o menor énfasis según el color político de los gobiernos autonómicos que las aprueban. Posteriormente se incluirá una referencia al Decreto Ley de habilitación de nuevas formas de gestión del SNS (1997)22, que permite la utilización de "cualquier forma jurídica admitida en derecho" para los centros sanitarios públicos, legalizando la formación y proliferación de fundaciones, empresas públicas, etc. Como ya se ha señalado, sólo las LOS de Castilla-La Mancha y Extremadura apuestan de manera inequívoca por reforzar la provisión pública dentro del sistema sanitario12,13.
Otro aspecto a reseñar es el referente a la concertación con el sector privado, que en algún caso (Extremadura) se condiciona: "no se podrán realizar conciertos con aquellos centros o servicios sanitarios en los que presten su actividad cualquier tipo de personal vinculado al Servicio de Salud de la Comunidad Autónoma o a cualesquiera otros del SNS"13.
Y también la creación de las denominadas "agencias sanitarias" por la LOSCAM, entidades que, en teoría, pretendían ser un mecanismo para distribuir los pacientes entre los distintos recursos, públicos y privados, que se ha señalado que estarían pensadas para la derivación sistemática de pacientes hacia el sector privado23.
Participación ciudadana
La participación ciudadana es uno de los grandes retos sin abordar de nuestro SNS. Las LOS avanzan poco al respecto, ya que en la mayoría de ellas se reconoce el derecho y se hacen grandilocuentes afirmaciones, pero se deja a un desarrollo posterior que no se ha llegado a concretar. La excepción es la LOSCLM que establece el Consejo de Salud de la Comunidad Autónoma regulando su composición y funciones (que son básicamente de asesorar y ser informado)12. Algunas otras establecen los consejos de salud y de zona (Extremadura)13 y los órganos de participación en los centros hospitalarios (Aragón)15.
Otras cuestiones relevantes
Titulares del derecho
La mayoría de las leyes señalan como titulares a los residentes, ciudadanos españoles y de otros países de acuerdo con las leyes y tratados vigentes. Algunas remarcan el derecho de todas las personas a la "atención urgente" (Baleares)18, en "urgencias y emergencias" (Aragón y Extremadura)13,15 y la más amplia a las "situaciones de urgencias y emergencias, con especial incidencia en menores, mujeres gestantes y personas que padezcan enfermedades crónicas" (Castilla-La Mancha)12. Ninguna resuelve un problema tan grave e importante como es la atención a los inmigrantes sin regularizar.
Defensor del paciente/usuario
Algunas de las LOS, sobre todo las de más reciente aprobación, contemplan esta figura, que en teoría debe servir para canalizar y gestionar ante la Administración sanitaria los problemas de los ciudadanos. Sin embargo hay también 2 modelos básicos de desarrollo:
En uno de ellos el "defensor" es nombrado directamente por la Administración Sanitaria, y por lo tanto es dependiente de ella (Baleares y Madrid)14,18.
En el otro el defensor aparece como una entidad autónoma que es nombrado por el Parlamento regional con mayoría cualificada (Castilla-La Mancha)12 o a propuesta del Consejo Regional de Consumidores y Usuarios (Extremadura)13.
Plan de salud
El desarrollo del Plan de Salud de la autonomía suele estar incluido en las LOS, salvo alguna excepción (Madrid)14. Normalmente se señala su definición, objetivos y contenido. Es llamativo que aunque algunas LOS establecen que se tengan en cuenta las propuestas formuladas por los organismos de participación, la aprobación corresponde al órgano de gobierno de la CA, y sólo se contempla el que sea remitido al parlamento autonómico para su conocimiento. También resaltar que la LOSCLM señala que será remitido al Ministerio de Sanidad para su inclusión en el Plan Integrado de Salud12.
Un comentario final sobre las LOS tiene que ver con la disparidad que hay entre las redacciones de las distintas leyes y su aplicación práctica, de manera que los gobiernos autonómicos pueden cambiar totalmente de orientación política y sanitaria y seguir utilizando la ley que aprobaron sus antecesores por el mecanismo de no desarrollar los aspectos que no ven positivos, y/o hacerlo de manera que éstos se vacían de contenido. Una situación aún mas original es la de la Comunidad de Madrid, donde el gobierno actual del PP no está desarrollando la LOSCAM14 que aprobó el anterior gobierno del PP (las agencias sanitarias y la red de hospitales de utilización pública, por ejemplo) y está avanzando en cambio por vías no recogidas en esta ley (unificación de la gestión de la red pública, desarrollo de las iniciativas de financiación privada [PFI], las concesiones privadas, etc.).
Gasto sanitario autonómico
Analizar el gasto sanitario autonómico puede hacerse retrotrayéndonos al momento de las transferencias, o bien fijándonos en el acuerdo sobre financiación autonómica de 2001, que por primera vez las integraba a todas en un marco de financiación común (menos Navarra y el País Vasco, que mantienen el sistema de cupo). Como es bien conocido, posteriormente, en 2005, se realizó un nuevo acuerdo que corregía el de 2001. Este último acuerdo sobre financiación autonómica ha puesto de relieve alguno de los problemas bien conocidos del SNS español:
1. Por un lado los déficits financieros, que el Ministerio de Hacienda cifró en 7.000 millones de euros para 2005, y que básicamente se derivan del modelo actual de financiación autonómica.
2. Por otro lado los diferentes niveles de riqueza, y por lo tanto de capacidad recaudatoria de las CCAA.
3. Y también las competencias normativas de las distintas CCAA para definir el destino de los fondos que entran en el modelo general de financiación, y por lo tanto para decidir qué parte se destina al gasto sanitario, lo que se deriva de la integración de la financiación sanitaria en la general autonómica, y por lo tanto de la inexistencia de una financiación condicionada.
Estos hechos, especialmente el último, han sido señalados como uno de los grandes problemas del actual modelo de financiación de la sanidad24,25, sin que hasta el presente se haya conseguido una reflexión amplia al respecto; es más, ni siquiera se ha logrado que se comprenda por parte de los medios de comunicación especializados, y tampoco por los políticos. Quizás porque "venden más" los temas sanitarios, y así la ultima cumbre de presidentes se llamó de "financiación sanitaria", cuando en realidad debió llamarse de "financiación autonómica", que es de lo que realmente se trataba, como descubrirían algunas personas al enterarse de las críticas de los responsables de Hacienda a las CCAA, porque se negaban a permitir la comprobación de que los fondos aprobados en dicha cumbre se destinaban realmente a la sanidad26.
Es evidente entonces que los presupuestos sanitarios de las CCAA dependen fundamentalmente de las decisiones de sus gobiernos y parlamentos y de las prioridades políticas que éstos establecen, por más que intervengan algunas variables de partida, como son los fondos conseguidos en la negociación pre-transferencial, los cambios de población (que no sólo influyen aumentando los gastos en el denominador, sino también haciéndolo con el volumen de recursos recaudados por los impuestos autonómicos: IVA, IRPF, etc.), y la capacidad recaudatoria singular de cada CA, en la que hay que considerar no sólo la riqueza o el PIB, sino la asunción o no de impuestos propios y su cuantía, o la eliminación de otros (caso por ejemplo de Madrid, con la eliminación del impuesto de sucesiones).
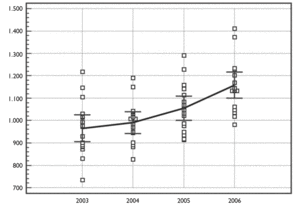
Hechas estas consideraciones: ¿cuál ha sido la evolución del gasto sanitario público desde que finalizaron las transferencias? Las tablas 2 y 3 y la figura 1 recogen estos datos expresando el gasto sanitario per cápita de 2003, 2004, 2005 y 2006 (en euros/ habitante), recogiendo la media, intervalo de confianza (IC) 95% para la media y los valores encontrados. No obstante, merece la pena señalar las dos principales limitaciones de las mismas: por un lado los cálculos, que se han realizado con los presupuestos aprobados por los respectivos parlamentos autonómicos27 y no incorporan la desviación que se hubiera producido sobre el gasto (la liquidación de los presupuestos), y por otro lado la utilización del último censo existente en el momento de la aprobación de los presupuestos (en los de 2006 el de 1 de enero de 2005)28, por lo que la población se habrá incrementado en la mayoría de los casos. Como ambas van en el mismo sentido (ya que se infraestima tanto el numerador como el denominador), es muy probable que las dos dimensiones se correspondan con las reales, por lo que nos sirven para estimar la tendencia, y en todo caso son las únicas disponibles, si no queremos retrotraernos 3 o 4 años.
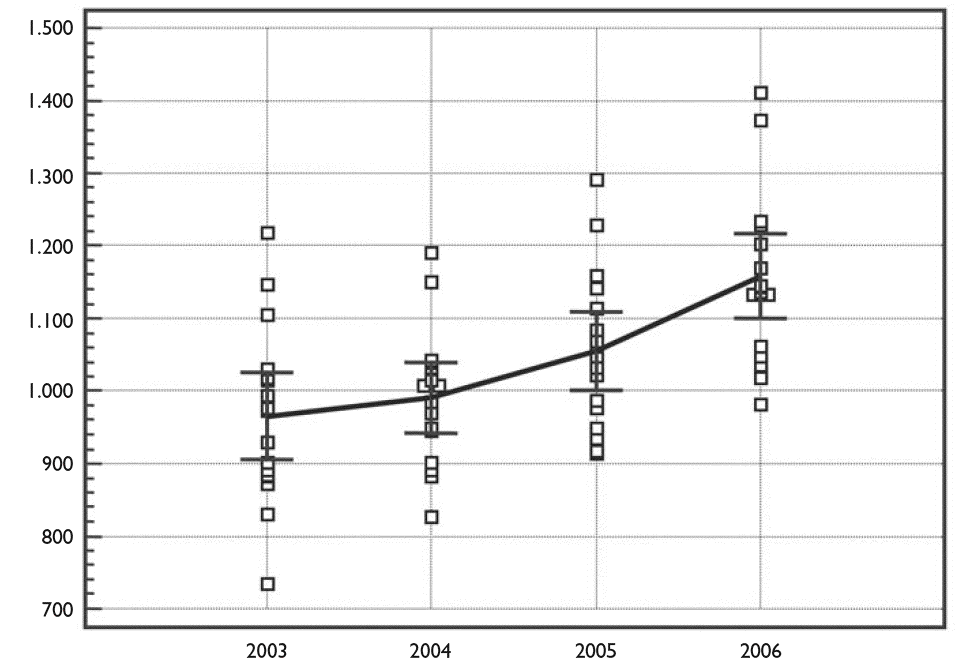
Figura 1. Gasto sanitario en euros/habitante y año (media, IC 95%).
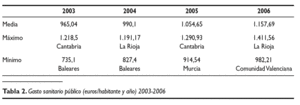
La tabla 2 señala la evolución del gasto sanitario per cápita en los últimos 4 años (euros/habitante y año), recogiendo la media y los valores extremos, observándose que se ha pasado de 965,04 a 1.157,69 euros (un 19,96% de aumento). La diferencia entre las CCAA con mayor y menor gasto se han incrementado (375,89 euros en 2003 y 429,35 euros en 2006), aunque la varianza se mantiene en cifras muy parecidas (0,117 en 2003 frente a 0,100 en 2006).
La tabla 2 también recoge la CA que tiene los valores extremos. El valor máximo se lo turnan entre Cantabria y La Rioja, que ocupan el segundo puesto cuando no están las primeras. El último lugar lo ocupa Baleares en 2003 y 2004, que permanece en el grupo final (5 últimos puestos) todo el período; lo mismo puede decirse de Murcia. Por su parte la Comunidad Valenciana está en el último puesto en 2006 y todos los demás años se sitúa la penúltima.
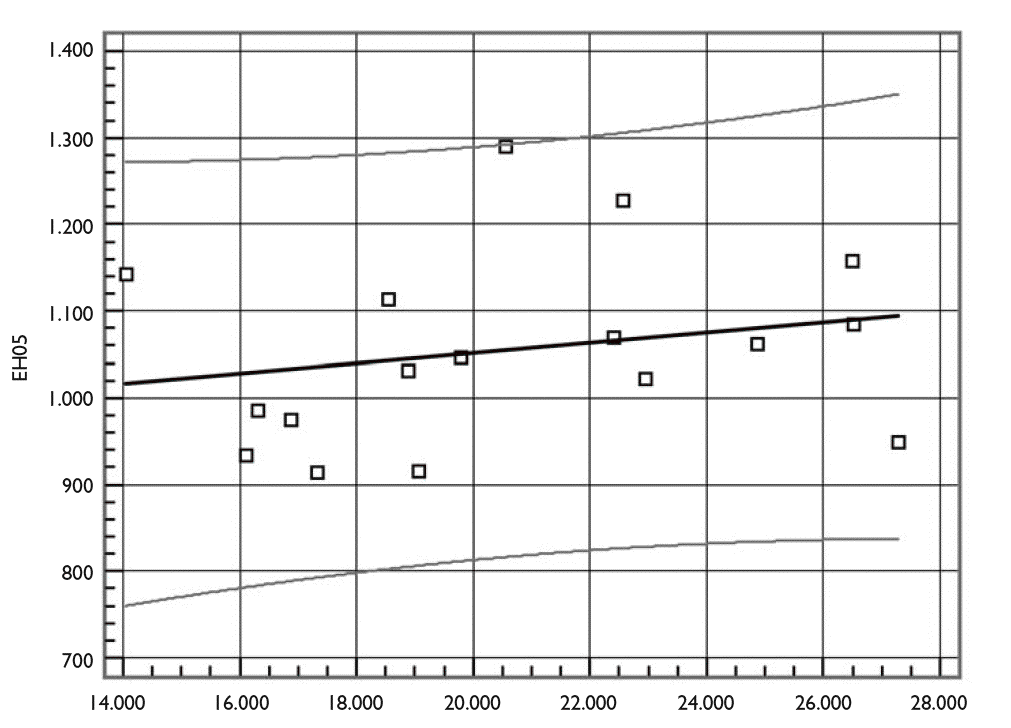
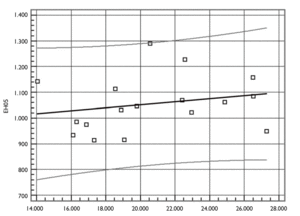
La tabla 3 clasifica las CCAA según su gasto sanitario público en 2006 sea menor de 1.000 euros, esté entre 1.000 y 1.200, o sea superior a 1.200 por habitante y año. Al observarla vemos que de las 5 CCAA con gasto inferior a 1.000 euros per cápita, 4 están gobernadas por el PP (que gobierna en 7 en total), y lo que es aún más llamativo, dos de ellas se sitúan en los primeros lugares en cuanto a PIB per cápita (Madrid la primera con un 129% sobre el promedio de la UE de los 25 y Baleares la quinta)29. Por otro lado, las 4 CCAA con menor PIB per cápita, que tienen gobiernos del PSOE, se sitúan por su gasto sanitario público en los lugares quinto (Extremadura que es la de menor PIB per cápita: 65,2% sobre la media de la Unión Europea [UE] de los 25), decimocuarto (Andalucía), octavo (Castilla-La Mancha) y noveno (Galicia). Estos datos parecen evidenciar la distinta sensibilidad en cuanto al gasto sanitario y demuestran que el esfuerzo que se realiza en las CCAA respecto del gasto sanitario, y en general en el gasto público per cápita, es bien distinto y viene influenciado por las posiciones ideológicas. La figura 2 recoge la relación entre el PIB per cápita en 2005 (PIB05), último dato disponible, y el gasto sanitario per cápita ese mismo año (EH05), observándose que no hay una relación clara entre ambas variables (coeficiente de correlación 0,3; p = 0,875).
Figura 2. Relación entre el producto interior bruto (PIB) per cápita y el gasto sanitario per cápita en 2005 (euros/habitante/año).
Otros datos que quizás convenga tener en cuenta son los referentes al gasto farmacéutico per cápita (227 euros/habitante y año en 2005), en el que hay bastante disparidad en su distribución autonómica (máximo 270,56 euros en Valencia y mínimo 173,45 euros en Madrid)30. Es evidente que esta variable, por su magnitud, recorta de una manera importante la disponibilidad real del gasto sanitario. Si calculamos el gasto sanitario per cápita de 2005, descontando el gasto farmacéutico, aquel se queda en 820,57 euros (media de gasto sanitario público en 2005: 1054,30 euros), quedando en último lugar en este caso la Comunidad Valenciana; en primer lugar sigue Cantabria, mejorando las posiciones relativas Madrid, Baleares y Andalucía, que tienen el menor gasto farmacéutico per cápita.
En conclusión de todo ello habría que señalar:
Se observa un crecimiento mantenido del gasto sanitario público autonómico desde 2003 (19%), superior al aumento del PIB en este mismo período.
El gasto sanitario per cápita continúa recogiendo diferencias importantes entre las CCAA.
El esfuerzo en el gasto sanitario de las CCAA no se relaciona con su riqueza, sino más bien con la voluntad política y el mayor o menor compromiso social de las mismas.
El impacto de estas variaciones sobre la atención sanitaria no está bien estudiado, entre otras cuestiones por la ausencia de datos fiables y la falta de homogeneidad de los existentes.
Políticas de personal
Otra de las claves del sistema sanitario es la política de personal, debido a tres motivos bien conocidos: el tratarse de un sector con una gran proporción de personal y en el que la mayoría de las actuaciones dependen de la atención personalizada; la relación de agencia que tienen los sanitarios (especialmente los médicos), que hace que sus actuaciones determinen la mayoría del consumo de recursos, y en tercer lugar, por tratarse de un personal muy cualificado con una elevada tasa de especialización y con necesidades formativas continuas. A ello se ha unido, desde hace tiempo, pero con un gran incremento en los últimos años, las migraciones de los profesionales de la salud, que motivan una creciente preocupación entre los organismos internacionales (Organización Mundial de la Salud [OMS], Consejo de Europa, etc.). Por ello, todas las declaraciones oficiales señalan a los profesionales como el "principal activo del SNS".
No obstante, la realidad suele ser distinta y diversa en cada una de las CCAA. La reciente aprobación de las Leyes del Estatuto Marco31 y la Ley de Ordenación de Profesiones Sanitarias32 tenía como finalidad establecer unas condiciones homogéneas y un marco básico de relaciones laborales y profesionales que fueran aplicables a todas las CCAA. Sin embargo, sus efectos no se han hecho notar todavía y la situación continúa siendo bastante compleja.
En esencia, las diferencias más notables están en las siguientes cuestiones:
Mercado laboral
La situación del mercado laboral provoca serias desigualdades entre CCAA. Algunas de ellas por motivos históricos, de población y de atractivo por otras causas (grandes ciudades, etc.), tienen problemas circunscritos a muy pocas especialidades, en cambio otras como Castilla y León, Castilla-La Mancha o Extremadura encuentran serias dificultades para la cobertura de plazas de todas las categorías profesionales, por lo que se está ampliando la búsqueda y la contratación de profesionales procedentes de otros países, principalmente de Latinoamérica y de los nuevos miembros de la UE.
Pluralidad de fórmulas contractuales
El aspecto que influye más en las disparidades entre CCAA es la multiplicidad de fórmulas contractuales (funcionariales, estatutarias y laborales) que se dan en ellas. La proliferación de nuevas fórmulas de gestión ha multiplicado las diferencias en las condiciones laborales, de forma que no es raro que en una misma CA se den 8 ó 10 situaciones distintas para la misma categoría profesional. Estos hechos influyen en la gran dispersión del abanico salarial que puede alcanzar hasta 15.000 euros año para algunas categorías33.
Dedicación exclusiva
La presencia de la dedicación exclusiva es un factor clave para la identificación de los colusión de intereses y las actividades de parasitismo del sector público por parte del privado. Aunque la apuesta inicial que se realizó por la exclusiva partía de la base de que los profesionales que se incorporaban desde ese momento al SNS llevarían aparejada la dedicación exclusiva, la realidad es que se modificó este aspecto permitiendo que la dedicación exclusiva no fuera automática en las nuevas incorporaciones, lo que ha continuado hasta el presente. Las CCAA gobernadas por el PP han ido progresivamente eliminando este complemento (Valencia, Madrid, Baleares, etc.). Permanece el debate impulsado por la Confederación Estatal de Sindicatos Médicos (CESM) sobre la exclusiva, y de continuo aparecen problemas con su aplicación y su obligatoriedad a los jefes de servicio, como mérito y/o condición en la carrera profesional, etc. Como ya se ha señalado, la única CA que ha establecido mecanismos muy claros de separación del sector público y el privado es Extremadura13.
Carrera profesional
La carrera profesional es otro de los aspectos que avanza con ritmos y características muy distintos según las CCAA. Hasta ahora ha habido dos modelos más o menos desarrollados, el que parece decantarse con una serie de incrementos retributivos ligados a la antigüedad (por ejemplo Baleares), o el que arbitra mecanismos más complejos ligados a la actividad realizada, que son objeto de amplia controversia (por ejemplo Cataluña)34-36. La polémica al respecto continúa abierta y se centra en 4 aspectos:
1. Ligada o no a la dedicación exclusiva.
2. Consolidada o retroactiva.
3. Relacionada fundamentalmente con aspectos científicos o con la antigüedad.
4. Relacionada o no con evaluaciones externas o de la administración.
Las privatizaciones de los servicios sanitarios autonómicos
Otra de las características dentro de la evolución del SNS en los últimos 10 años es un incremento notable de los fenómenos de privatización del sistema sanitario público. Estas privatizaciones han avanzado en muchos casos de forma encubierta mediante las denominadas "externalizaciones", que suponen la contrata de determinados servicios sanitarios que se realizan desde los distintos centros de gasto (hospitales y Atención Primaria), no apareciendo contabilizados en el apartado de conciertos de los presupuestos, pero que en la práctica suponen cantidades muy relevantes, en muchos casos superiores a las destinadas a conciertos.
Pero también ha habido un aumento significativo de los conciertos con el sector privado, bien de algunos recursos concretos, bien de la cesión de la asistencia sanitaria de determinadas áreas al sector privado, fenómeno que es de una gran frecuencia y que alcanza a muchas CCAA. A destacar las concertaciones con los hospitales Pascual y Hermanos de San Juan de Dios en Andalucía, la clínica POVISA en Vigo, y la XHUP en Cataluña.
La otra línea de desarrollo de la privatización proviene de la aplicación de políticas más o menos miméticas con las reformas instauradas en el SNS inglés a partir del informe Working for patients, y que se han basado en dos actuaciones: la separación de la provisión y financiación, que está recogida en la mayoría de las LOS a pesar de su carácter evidentemente artificial (la correspondiente Consejería de Sanidad "contrata" con los gerentes de entidades a los que ha nombrado previamente, con lo cual la teórica capacidad de negociación en los supuestos contratos tiende a 0) y, por otro lado, la creación de entidades con personalidad jurídica propia dentro de los Servicios Regionales de Salud.
Como es bien conocido, en este último mecanismo destacó la creación de fundaciones sanitarias, inicialmente en Galicia y posteriormente generalizadas a los nuevos hospitales del INSALUD durante el Ministerio de Romay Beccaría. También hay que señalar que en Cataluña existían previamente a la democracia muchas fórmulas con personalidad jurídica propia y carácter mixto (empresas, consorcios, etc.).
En el momento actual la situación es la siguiente:
Consorcios: es la fórmula más antigua, con amplia presencia en Cataluña. En general son centros de pequeño tamaño en los que participan los ayuntamientos, la administración autonómica y entidades diversas sin ánimo de lucro. Más recientemente se intenta hacer un consorcio en Aragón para gestionar el hospital de Jaca.
Fundaciones sanitarias: la creación de la primera en Galicia ha hecho que sea esta CA la que tenga más fundaciones, 4 en total, y aquella en la que se han podido evaluar sus resultados a medio plazo. Existen, además, fundaciones en otras CCAA: Asturias (2), Baleares (2), Madrid (1), La Rioja (1) y Murcia (1). El intento de generalizar el modelo convirtiendo en fundaciones a todos los centros hospitalarios fracasó.
Empresas públicas: la formación de empresas públicas ha sido iniciada por Andalucía con el hospital de Marbella, y posteriormente con el de Torrecárdenas en Almería, siendo después utilizada en otros sistemas de provisión (por ejemplo la empresa pública de urgencias y emergencias). Posteriormente se ha ampliado a Fuenlabrada (Madrid), de reciente apertura. La novedad está en la utilización de estas fórmulas en los CHARes (Centros hospitalarios de alta resolución) y más aún en el proyecto de creación de un holding que agrupe a todas las empresas públicas de Andalucía, con lo que se trataría de un curioso caso de una desintegración inicial para una posterior integración en 2 redes: el Servicio Andaluz de Salud y este nuevo holding.
Sociedades anónimas: la experiencia hasta ahora está limitada a MEDTEC, sociedad anónima incrustada en los hospitales del área de Vigo, y cuyos proyectos de expansión no prosperaron debido a la fuerte contestación social y profesional.
Concesiones administrativas: inicialmente fue una fórmula utilizada en Valencia para ceder directamente la gestión de un hospital al sector privado (Alzira). Los problemas económicos de este centro se saldaron mediante la recuperación del centro y su posterior concesión en condiciones más favorables al mismo grupo privado. Posteriormente se ha ampliado el modelo a Torrevieja y Denia, incluyendo en este último caso a la Primaria y a la sociosanitaria. Se ha exportado el modelo a la comunidad de Madrid (Valdemoro).
PFI: la copia de la iniciativa de financiación privada británica se esta realizando en la Comunidad de Madrid (7 hospitales) y en Castilla y León (Burgos). Como es conocido, se trata de un sistema en el que mediante una concesión a 30 años una empresa privada construye los nuevos centros, a cambio de hacerse cargo de todo lo que es considerado no sanitario y de unas mensualidades que, a modo de hipoteca, son pagadas por la Administración pública. A los problemas generales relacionados con la gestión privada se suman el elevado coste (4 o 5 veces mayor que los centros tradicionales) y los problemas de coordinación de las dos empresas que gestionan los centros.
EBA (entidades de base asociativa): es un experimento hasta ahora circunscrito a Cataluña en que un grupo de médicos de Primaria se constituyen en una empresa cooperativa a la que se cede la atención de una zona básica de salud. El primer centro fue el de Vic y posteriormente se ha ampliado a 6 más.
Como se puede ver la privatización de servicios ha avanzado de una manera muy importante en casi todas las CCAA. La separación entre financiación y provisión es casi generalizada, aunque en la mayoría de los casos es una ficción. Las nuevas fórmulas de gestión abarcan al sistema público (fundaciones, empresas públicas, sociedades anónimas), al privado (concesiones administrativas y EBA) o mezclan a ambos (PFI y consorcios). Todos los estudios realizados en nuestro país y fuera de él sobre su eficacia han sido negativos, de manera que no se ha podido demostrar que hayan mejorado la atención sanitaria en algunos casos la empeoran, y los costes para el sistema público suelen ser netamente superiores, aparte de los problemas que tiene el cambiar la relación de fuerzas entre lo público y lo privado en el sistema sanitario, poniendo en cuestión la hegemonía del sector público y abriendo camino hacia una privatización abierta de la sanidad36-38.
Evaluación de los servicios sanitarios
La evaluación del funcionamiento de los servicios sanitarios de las CCAA es un reto pendiente, que cuenta con la dificultad añadida de la ausencia de datos homologables para todas las CCAA. La carencia de una información sanitaria de calidad para todo el SNS es uno de los grandes problemas pendientes que tiene la sanidad pública en nuestro país.
Con estas limitaciones se han realizado comparaciones sobre los servicios sanitarios que se basan en las fuentes disponibles más recientes, a saber: el barómetro sanitario realizado por el CIS en el año 200539, la Encuesta Nacional de Hospitales de 200540, el gasto farmacéutico por recetas de la Seguridad Social de 200530, el Informe sobre el SNS de 200441 y los presupuestos aprobados por los parlamentos autonómicos para 200627.
Las variables incorporadas han sido:
1. Índice de satisfacción con el sistema sanitario público: media 6,24 (máximo 7,26 en Asturias, mínimo 5,37 en Canarias).
2. Promedio del porcentaje de personas que han utilizado los servicios (medicina general, consultas externas del especialista, hospitales y urgencias) considerándolos como buenos y/o muy buenos: media 82,40% (máximo 89,35 Asturias, mínimo 71,07 Canarias).
3. Promedio del porcentaje de personas que piensan que los servicios (medicina general, consultas de especialistas y hospitales) han mejorado desde que la CA gestiona la sanidad: media 43,12 % (máximo 61 Extremadura, mínimo 36,07 Navarra).
4. Gasto sanitario público per cápita de 2006 (presupuestos aprobados por los parlamentos autonómicos/censo de población 2005): media 1.157,69 euros (máximo 1.411,56 La Rioja, mínimo 982,21 Valencia).
5. Camas por 1.000 habitantes: media 3,58 (máximo 4,52 Cataluña, mínimo 2,70 Valencia).
6. Recursos humanos/1.000 habitantes (trabajadores del sistema sanitario/ 1.000 habitantes): media 9,77 (máximo 13,78 Navarra, mínimo 6,46 Canarias).
7. Habitantes por médico general: media 1.838,6 (máximo 2.327 Canarias, mínimo 1.082 Castilla-León).
8. Gasto farmacéutico per cápita en 2005 (gasto farmacéutico total dividido por población en 2005): 233,72 euros (máximo 270,56 Valencia, mínimo 173,45 Madrid).
9. Crecimiento del gasto farmacéutico en 2005 (porcentaje de aumento del gasto farmacéutico en 2005 sobre el de 2004): media 5,63% (máximo 8,66 Murcia, mínimo 2,74 Andalucía).
10. Mortalidad por apendicitis (2002): 0,14/100.000, con valores extremos de 0 en Cantabria, Navarra y La Rioja y máxima de 0,4 en Aragón.
11. Mortalidad por efectos adversos de medicamentos (2002): 0,44 /100.000, con valores extremos de 0,1 en Asturias, Galicia y Navarra y 1,7 en Murcia.
12. Presencia de fenómenos de desregulación de los sistemas sanitarios públicos (fundaciones, empresas públicas, PFI, EBA, etc).
13. Existencia de dedicación exclusiva de los profesionales médicos.
Como en el apartado 1, y para ponderar y puntuar las diferencias, se ha puntuado de 0 a 3; 0: valor por debajo del primer cuartil; 1 entre el primero y el segundo cuartil; 2 entre el tercero y el cuarto cuartil y 3 superior al cuarto cuartil. Lo que se ha realizado en las variables: 1, 2, 3, 4, 5 y 6 . En las variables 7, 8, 9, 10 y 11 la puntuación ha sido la inversa, es decir desde 0 para valores > cuarto cuartil a 3 para valores < primer cuartil.
Las limitaciones de los parámetros analizados son obvias, pero también su utilidad. Los tres primeros son datos que expresan la valoración de los ciudadanos en 3 aspectos diferentes, la satisfacción general de la población con el sistema sanitario (1), la de las personas que han usado los servicios sanitarios que por lo tanto no es redundante respecto de la anterior (2) y la opinión que tiene la población general sobre la mejora de la Sanidad desde las transferencias (3), y que vendría a valorar más específicamente la satisfacción con la política sanitaria seguida por las autonomías. Sobre el gasto sanitario (4) ya se han hecho consideraciones anteriormente.
Los tres indicadores siguientes valoran los recursos del sistema en tres aspectos: camas/1.000 habitantes (5), recursos humanos/1.000 habitantes (6) y habitantes por médico general (7). Evidentemente la principal limitación de estos indicadores es que se dan en bruto sin relacionarse con las necesidades de salud de la población, y alguno (por ejemplo el número de habitantes por médico general) está influido por la dispersión de la población.
Los relativos al gasto farmacéutico adolecen de tres problemas: primero se refieren al gasto farmacéutico sufragado con recetas y no incluyen el gasto hospitalario; segundo, no están ponderados por morbilidad y/o edad de la población, y por fin, en lo que respecta al aumento del gasto farmacéutico, tampoco lo están por el incremento de población. En todo caso resulta llamativo que los valores extremos de gasto farmacéutico per cápita sean Madrid y Valencia, que en principio son dos CCAA con una distribución etaria similar, o que en el aumento del gasto farmacéutico estos extremos sean Andalucía y Murcia, dos CCAA que han experimentado un importante crecimiento de población, de lo que podría deducirse que estos factores no parecen tener una influencia determinante en las diferencias encontradas.
Otros dos aspectos hacen referencia al funcionamiento del sistema sanitario en su versión de resultados; se trata de la mortalidad por apendicitis y la mortalidad por efectos adversos de los medicamentos (3). En ambos casos se constata una gran inequidad en el funcionamiento del SNS que en el segundo caso es escandalosa (un rango de mortalidad de 0,1 a 1,7 parece inasumible). En todo caso debe tenerse en cuenta que estos indicadores, en el caso de La Rioja, al medirse en ratios/100.000 habitantes y ser su población reducida, pueden estar muy influidos por el azar. En todo caso cuanto mayor sea la población de la CA más representativos serán estos índices.
Los dos últimos apartados valoran la apuesta por la sanidad pública. La existencia de fenómenos de desregulación del sistema sanitario público (12), valorando como 1 la ausencia de éstos de los mismos y 0 su presencia; y finalmente la existencia de dedicación exclusiva entre los profesionales (13) médicos (1 la existencia, 0 donde ha desaparecido).
Los coeficientes de correlación entre estas variables y el gasto sanitario medio 03-06 sólo han encontrado significación estadística en cuanto a la existente entre la satisfacción de los ciudadanos con el sistema sanitario y la media de gasto sanitario 03-06 (0,503; p = 0,04); valoración del médico general (0,859, p < 0,0001); valoración de los servicios de urgencia (0,564 , p = 0,018) y valoración de la consulta del especialista (0,562, p = 0,019). Además se encontró correlación entre la valoración del médico general y el gasto farmacéutico en 2005 (0,500; p = 0,041).
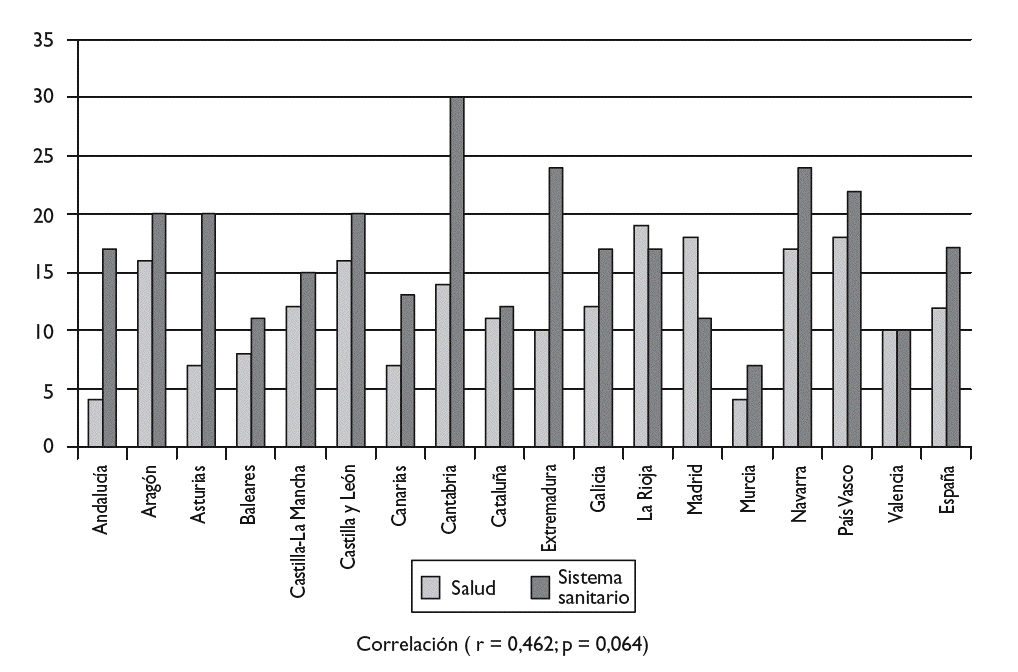
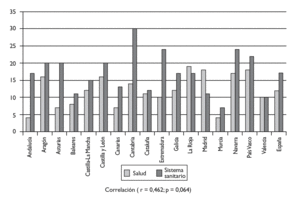
Las puntuaciones asignadas a las CCAA oscilan entre 30 (Cantabria) y 7 (Murcia), con una media de 17,17 y coeficiente de variación de 0,35. Las puntuaciones obtenidas por cada una de las CCAA en este aspecto, así como en el referente a la situación de salud, están recogidas en la tabla 4 y en la figura 3. En ellas se observa que existen bastantes discrepancias en las puntuaciones que reciben las CCAA en los dos aspectos valorados (situación de salud y de los servicios sanitarios), con un coeficiente de correlación entre ambos de 0,462 (p = 0,064).
Figura 3. Indicadores de salud y del sistema sanitario por Comunidades Autónomas.
El resultado es congruente por dos motivos, el primero es bien conocido y es que la salud no sólo viene determinada por el sistema sanitario, y hay por ejemplo una relación consistente entre el nivel de renta y la salud (de hecho se ha encontrado en este estudio una correlación significativa entre la valoración del estado de salud y el PIB/per cápita); el segundo es el impacto de las desigualdades socioeconómicas sobre la salud, que no está estudiado, porque no existen datos actualizados; el tercero es que obviamente las transformaciones del sistema sanitario tienen un impacto sobre la salud a medio y largo plazo, y en la valoración del estado de salud estamos observando sobre todo el resultado de intervenciones efectuadas hace una decena de años.
Principales problemas detectados
Hacer un resumen de todos los problemas encontrados no es fácil porque se trata de multitud de cuestiones distintas. Habría que destacar:
Existen numerosas limitaciones para evaluar la situación, tanto del estado de salud como del funcionamiento de los servicios sanitarios de las CCAA, fundamentalmente debidas a la ausencia de sistemas homologables de información sanitaria, y a la falta de actualización y publicidad de los datos existentes. La falta de criterios homogéneos en las estadísticas sanitarias, que deberían ser comunes a todos los servicios regionales de salud, es un serio obstáculo para el derecho que tienen los ciudadanos, reconocidos por las leyes en vigor, para tener una información veraz y contrastable sobre las actividades de la sanidad pública.
Se han detectado diferencias muy importantes en cuanto al estado de salud de la población, destacando:
1. 2,5 años en la esperanza de vida.
2. 3,6/1.000 nacidos vivos en la tasa de mortalidad infantil.
3. 4,3/100.000 en la tasa de mortalidad por tumor de mama.
4. 17,4 puntos porcentuales en la valoración del estado de salud como bueno o muy bueno.
Diferencias tan acusadas no parecen justificables, menos aún cuando no existe información disponible sobre las diferencias que existen dentro de cada autonomía, y suponen una importante fuente de desigualdad que habría que tratar de eliminar y/o disminuir.
Las puntuaciones asignadas, ponderando la situación de cada una de las CCAA en las variables analizadas, objetivan una diferencia global de 13 puntos entre el nivel máximo y el mínimo (rango de 4 a 19, media 11,94, coeficiente de variación 0,188).
Las importantes diferencias se objetivan también entre los servicios sanitarios, siendo las más destacables:
1. La puntuación obtenida en el grado de satisfacción con los servicios sanitarios: 1,89.
2. El promedio de personas que habiendo utilizado los servicios sanitarios los consideran como buenos o muy buenos: 11,33 puntos porcentuales.
3. El porcentaje de los que opinan que los servicios sanitarios de su autonomía han mejorado desde las transferencias: 24,93 puntos porcentuales.
4. El gasto sanitario público per cápita: 175,48 euros.
5. El número de camas: 1,82/1.000 habitantes.
6. Los recursos humanos: 7,32/1.000 habitantes.
7. Los habitantes por médico general: 1.245 personas.
8. El gasto farmacéutico per cápita: 97,11 euros.
9. El crecimiento del gasto farmacéutico: 5,92 puntos porcentuales.
10. La mortalidad por apendicitis: 0,4/100.000 habitantes.
11. La mortalidad por efectos adversos: 1,26/100.000 habitantes.
En el análisis de las puntuaciones asignadas se obtiene una diferencia de 23 puntos (rango de 7 a 30, media de 17,17, coeficiente de variación 0,35). Como en el apartado anterior la diferencia parece también excesiva.
El sistema de financiación de las CCAA es una parte del problema. Primero, porque parte de una insuficiencia general que ha sido reconocida por el propio Gobierno en la Conferencia de Presidentes; segundo, porque está basado en la capacidad de las CCAA para generar recursos, a pesar de que la riqueza, medida en PIB per cápita, según datos del Instituto Nacional de Estadística (INE) publicados en 2006, tenía un rango en 2005 entre 14.051 euros (Extremadura) y 27.279 euros (Madrid), lo que supone una gran diferencia a la hora de la recaudación tributaria; y tercero porque el actual sistema de financiación deja al libre criterio de cada una de las CCAA la decisión de su gasto sanitario.
Se ha detectado la falta de una política de personal del SNS con gran heterogeneidad de las mismas en las distintas CCAA, lo que supone importantes discrepancias en aspectos importantes de la misma, que van desde las retribuciones, la existencia o no de dedicación exclusiva y los modelos de carrera profesional y sobre todo en la capacidad de generar empleo. Es una evidencia que la mayor privatización de los servicios sanitarios influye en un empeoramiento general de las condiciones laborales y profesionales (mayor carga de trabajo, menores recursos humanos, etc.).
Se ha evidenciado un proceso generalizado de privatización de los servicios sanitarios, proceso que abarca desde la introducción de mecanismos de mercado (separación entre financiación y provisión), aumento de los fenómenos de concertación y las externalizaciones, creación de una multiplicidad de los llamados "nuevos modelos de gestión", que introducen la lógica de la gestión mercantil en el sistema sanitario público, hasta las concesiones administrativas (bien totales, bien las PFI). Este proceso tiene mayor intensidad en algunas CCAA (Valencia y Madrid) que tienen gobiernos del PP, pero está presente en la mayoría de las CCAA, y sólo tres parecen apostar claramente en sentido contrario, es decir, el refuerzo del sistema sanitario público (Cantabria, Castilla-La Mancha y Extremadura).
Conclusión y recomendaciones
Se han detectado diferencias muy importantes tanto en el nivel de salud como en el de funcionamiento y recursos de los servicios sanitarios de las CCAA, con grandes discrepancias entre los indicadores de ambos parámetros. Estas discrepancias seguramente se deben a dos hechos: la influencia sobre la salud de otros condicionantes que están fuera del sistema sanitario (nivel socioeconómico, geografía, hábitos, etc.) y por otro lado al impacto a medio plazo de los servicios sanitarios sobre la situación de salud, por lo que éste mide las políticas de salud realizadas al menos 10 años antes.
Por eso los indicadores del nivel de salud en las 11 CCAA que recibieron las transferencias en 2001 deben ser vistos con prudencia, ya que sólo pueden estar influidos por las actuaciones del INSALUD/Ministerio de Sanidad en el período previo a las transferencias.
También es necesario recordar, aunque sea repetitivo, la inexistencia de datos homogéneos, comparables y recientes de todas las CCAA, más aún en aquellos temas que, como las listas de espera, se han convertido en objeto de aguda controversia política, lo que en la práctica supone una situación que contraviene el derecho a la información de los ciudadanos sobre los servicios públicos.
La disponibilidad de información puede llegar a ser abrumadora, pero poco útil si no somos capaces de generar con ella conocimiento nuevo. En lo que a la situación de salud y de los servicios sanitarios de las CCAA se refiere, la elaboración y difusión del conocimiento pasa por integrar la información estadística con la información científica, por depurar la información asimétrica que proviene de las distintas CCAA y por buscar indicadores estables comunes a todas ellas.
De todo lo expuesto se pueden extraer las siguientes recomendaciones:
1. Es necesario poner en funcionamiento sistemas de información sanitaria que aporten datos homogéneos para todas las CCAA con el fin de poder realizar comparaciones, lo que precisa del establecimiento de estándares comunes para la recolección y tratamiento de la información sanitaria en todo el SNS. Esta debería ser una tarea prioritaria del Consejo Interterritorial de Salud.
2. Los ciudadanos tienen derecho a tener acceso a los datos actualizados referentes a la situación de salud y al funcionamiento de los servicios sanitarios, por lo que es imprescindible garantizar la publicidad actualizada de todos los indicadores. La transparencia es un requisito imprescindible en un servicio público.
3. Debe asegurarse una financiación suficiente del SNS. Esta suficiencia exige un incremento de la financiación dadas las necesidades de salud y debe suponer, aproximadamente, entre 1 y 1,5 puntos de porcentaje sobre el PIB de incremento.
4. Es imprescindible el desarrollo del Plan Integrado de Salud, tanto para fijar los objetivos de salud del SNS, como para adecuar la financiación a la consecución de estos objetivos.
5. Los Fondos de Cohesión deberían incrementarse sustancialmente, incluyendo en ellos toda la financiación adicional y asegurando su reparto entre las CCAA en razón de los objetivos del Plan Integrado de Salud.
6. Deben establecerse estándares mínimos, cuando menos de camas, profesionales médicos y de enfermería (de Atención Primaria y especializada)/1.000 habitantes (siendo lo deseable que pudieran ponderarse en relación con otras variables, como estructura de edad de la población, dispersión, etc.), para garantizar una dotación adecuada de los servicios sanitarios públicos.
7. Hay que reforzar la provisión sanitaria pública, favoreciendo una mayor integración de los recursos en las áreas de salud y la interconexión entre los niveles asistenciales.
8. Hay que articular centros de referencia supracomunitarios (bien en el ámbito estatal o para varias CCAA), porque es evidente que el tamaño de todas las CCAA no es compatible con el mantenimiento de todos los servicios sanitarios con una calidad adecuada. El Consejo Interterritorial (para los centros estatales) y los acuerdos entre CCAA serían los mecanismos adecuados para asegurar esta colaboración en el ámbito del SNS.
9. Hay que realizar una evaluación de las desigualdades en salud, tanto en el conjunto del SNS como dentro de las CCAA, analizando los diferentes aspectos que pueden influir en las mismas (nivel socioeconómico, género, etc.) para poder desarrollar estrategias adecuadas para su reducción.
* Han colaborado en este Informe: Mercedes Boix, Manuel Martín, Alberto del Pozo, Ana Puente, Carmen Sánchez y Roberto Villaescusa.