La prescripción de fármacos supone una faceta importante en la actividad asistencial del médico de familia. Su gestión conlleva aspectos económicos, sociales y sanitarios.
Con demasiada frecuencia diferentes estamentos políticos y gestores lanzan a la opinión pública mensajes sobre la dudosa sostenibilidad del sistema sanitario público poniendo el acento, casi exclusivamente, en la factura de farmacia y señalando a los médicos de Atención Primaria como los principales actores y responsables de esa amenaza.
Sin embargo, la gestión de la prescripción de fármacos es compleja y está sujeta a una gran variabilidad. Existen aspectos de índole sanitaria, social y económica inherentes al acto final en el que un ciudadano retira de la farmacia un fármaco prescrito por un médico. El papel relevante que desempeña el médico de familia en esta escena final es innegable, pero no es el único garante ni actor. Existen responsabilidades definidas en los tres niveles de gestión de los servicios sanitarios: política sanitaria (macrogestión), mesogestión (gestores) y microgestión clínica (médicos).
Las funciones del primer nivel se enmarcarían sobre todo en la aprobación y regulación de medicamentos y precios, la oferta de medicamentos (listado de medicamentos financiados a cargo del erario público) y el mantenimiento del sistema de farmacovigilancia.
Al nivel de mesogestión le correspondería la selección de medicamentos, su gestión y distribución eficiente, así como promover mecanismos de motivación de profesionales y de facilitación de una buena prescripción. Es de destacar la relación existente entre la presión asistencial y la prescripción, que indica que las medidas no deben dirigirse sólo a mejorar la prescripción farmacéutica, sino la asistencia global prestada.
Al nivel de microgestión le corresponde la selección de medicamentos y adecuación de la prescripción de acuerdo con las evidencias científicas existentes y los condicionantes asistenciales.
Cada nivel debe adoptar unas medidas concretas pero complementarias que deberían estar alineadas para lograr una política global de uso razonado del medicamento. Cada nivel tiene una responsabilidad inherente a sus funciones, pero es inadmisible su inhibición excusándose en la falta de medidas del otro nivel.
Considerando que una prescripción razonada debe seguir un orden de prioridades: eficacia, seguridad, comodidad y el coste para el paciente y la comunidad,¿qué papel desempeña la forma de prescribir un fármaco determinado?, ¿cuáles son las ventajas e inconvenientes de prescribir formulando un principio activo en vez de una marca comercial?,¿cuál es la postura "oficiosa" de la Sociedad Asturiana de Medicina de Familia y Comunitaria? Alrededor de estos interrogantes intentaremos aportar nuestro punto de vista, a sabiendas de que no somos portavoces de nadie que no se sienta identificado con, al menos, las líneas más gruesas de nuestros planteamientos.
Situación de partida
En el momento de escribir estas notas el trasfondo económico ocupa (lamentablemente) la mayor parte del discurso en lo relativo a fármacos. Y no nos debería extrañar cuando los recursos usados en la prescripción farmacéutica suponen un 22% del gasto sanitario público, un 1,4% del producto interior bruto (PIB) y alrededor del 65% del gasto generado en Atención Primaria. El hecho de que el gasto en farmacia aumente año tras año muy por encima del índice de precios al consumo no hace sino añadir nuevos interrogantes, al tiempo que reduce las soluciones de consenso para todos los agentes implicados. Si algo es cierto en este tema es la complejidad y diversidad de opiniones de los principales protagonistas.
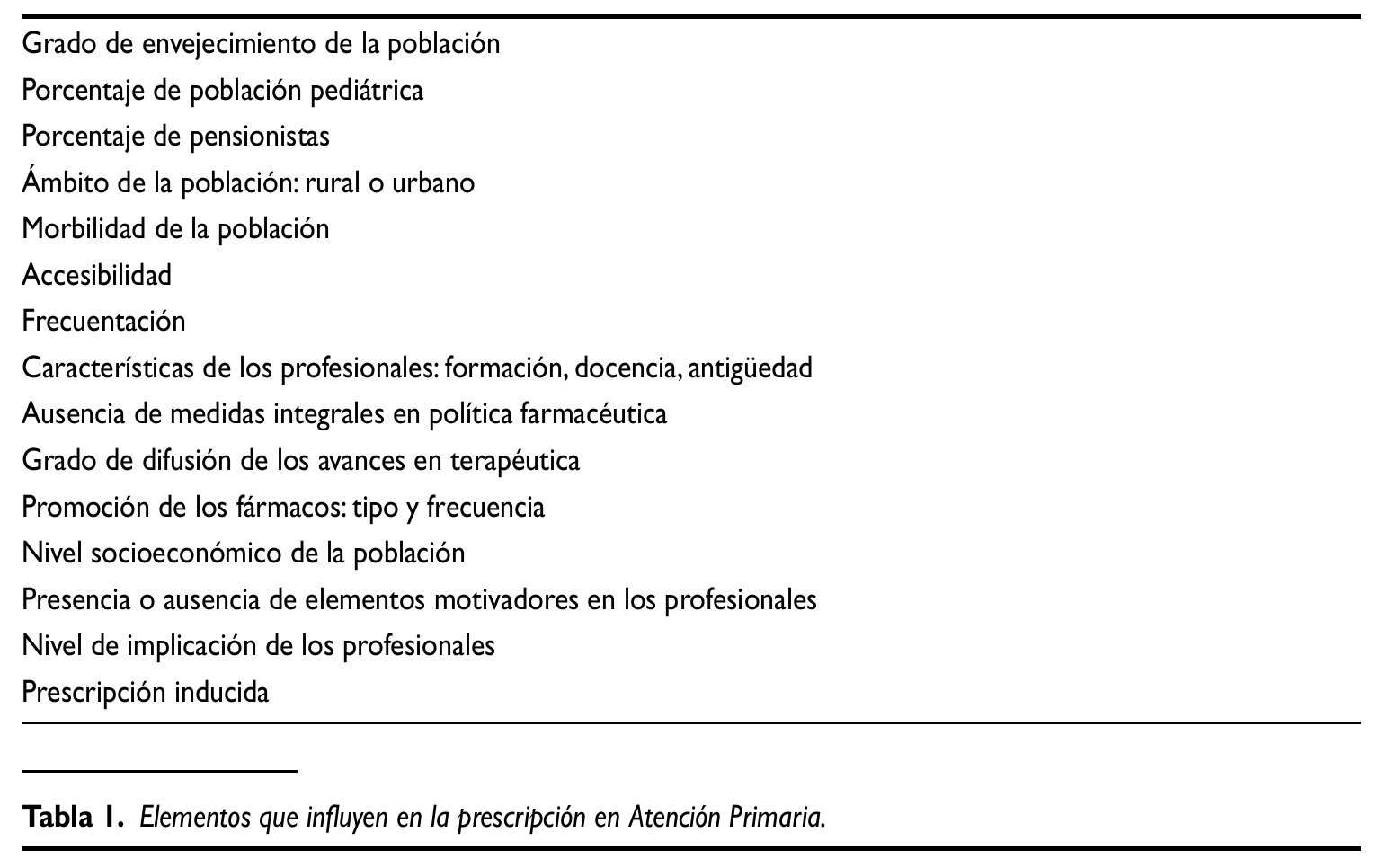
La tarea de dibujar un escenario que resuma las variables que influyen en la prescripción médica está fuera del alcance de este modesto escrito. No obstante, no desistimos de enunciar al menos algunos de los elementos (tabla 1) que influyen en el desenlace final de la mayoría de las consultas médicas: la receta. Entendemos que son la causa, o explican por sí mismos gran parte de la variabilidad de la práctica clínica, ayudándonos a comprender algunos "porqués" de las dificultades y resistencias de los clínicos a modificar "su forma de hacer".
Prescripción por principio activo desde la Atención Primaria
Desde que en junio de 2001 Andalucía implantó por primera vez en nuestro país la política de prescripción por principio activo (PPA) como medida encaminada a la contención del gasto sanitario, se han suscitado controversias y reticencias desde diferentes sectores profesionales (farmacéuticos, médicos, Administraciones, industria farmacéutica, etc.).
El tema no está exento de complejidad y los argumentos que se barajan (a veces completamente opuestos) en muchas ocasiones carecen de estudios de efectividad que sostengan de una forma rotunda los diferentes puntos de vista.
Se dice que la PPA da prioridad a los criterios económicos en lugar de basarse en la evidencia científica; nosotros decimos que la PPA no plantea sustituir un fármaco indicado en determinada patología por otro parecido o de la misma familia pero más económico. Si las evidencias más consistentes indican que determinado fármaco es el más útil para abordar el problema de salud de un paciente, ése es el que debería usarse inicialmente: el que indica la literatura médica como de primera elección, no una marca comercial concreta.
Por otra parte no deberíamos obviar (ni avergonzarnos) subrayar y reconocer que el coste es uno de los determinantes que debería influir en la elección de un fármaco, de forma que a igual eficacia y seguridad se debería considerar el ahorro del gasto en farmacia como una medida solidaria y de buena práctica médica.
Pero también se nos intenta vender que la PPA es el principio, resumen y final de la buena gestión clínica, y ante esto argumentamos que no escatimaremos críticas (constructivas) a ese tipo de gestor que ha hecho del ahorro su primum movens, sin considerar para nada la calidad de la atención sanitaria que se ofrece a la ciudadanía.
Que manifestamos nuestra insumisión ética a un modo de gestionar la Atención Primaria sin considerar la dignidad del acto médico (para el paciente en primer lugar y también para el médico),que la prescripción es algo más complejo donde influye el tiempo de consulta, la motivación, el sentido de pertenencia y compromiso. Siempre es tiempo de llamar a las cosas por su nombre y dejarnos de disculpas. El uso inadecuado de un medicamento también señala de forma implacable al gestor del "todo vale", que da el parabién a intervenciones de dudosa eficacia para luego mirar con lupa la frecuencia de uso de un fármaco, por cierto aprobado por la Administración Sanitaria, que no aporta ninguna ventaja terapéutica.
Se dice que la PPA no tiene en cuenta el interés del paciente. Nosotros consideramos que asociaciones de consumidores se han manifestado a favor de la medida de la PPA. ¿Hasta dónde llega el interés de los ciudadanos por usar marcas comerciales? En cualquier caso pueden seguir usándolas sufragando de su bolsillo la diferencia de precio. ¿Dónde está el "interés por los pacientes" cuando ciertos laboratorios intentan a toda costa extender patentes lucrativas para evitar su extinción, y así seguir generando más ingresos a costa de los ciudadanos? Pero por otra parte: ¿puede haber mayor interés para el paciente que la adopción de medidas que contribuyan a sostener nuestro Sistema Sanitario Público?
Se dice que la prescripción de una marca comercial contribuye a "garantizar la calidad del producto, favorece la innovación y ni siquiera tiene porqué ser más caro".
Respecto de esta aseveración opinamos que las marcas no garantizan por sí mismas calidad ni seguridad, sino el producto en sí mismo y su capacidad (o no) de producir efectos secundarios que supongan un riesgo para la seguridad del paciente. Cada año son retirados del mercado fármacos "de marca",algunos de ellos llamados innovadores, por afectar negativamente la salud de las personas.
Se dice que la PPA introduce un elemento de confusión para el paciente, que la posibilidad de intercambio entre fármacos (según la disponibilidad de la oficina de farmacia) pueda generar desconfianza, ya que no todos tienen el mismo aspecto exterior ni interior.
Nosotros pensamos que sería deseable que existiese una coherencia en todo el Sistema Nacional de Salud entre los modelos de prescripción, y que las oficinas de farmacia puedan asegurar una garantía de continuidad "para que los pacientes no se encuentren con una presentación distinta cada dos meses".Pensamos que los farmacéuticos de la comunidad son agentes clave por la confianza que en ellos depositan sus usuarios; minus-valorar esta certeza está fuera de la realidad.
En una encuesta realizada en Andalucía por Farmaindustria sobre la PPA en el año 2005,se observó que un 26% de los encuestados declaraba que en la oficina de farmacia les habían cambiado el fármaco que tomaban habitualmente por otro que era "igual", pero con envase o nombre diferente, y que los farmacéuticos les explicaron los motivos de los cambios en el 86% de los casos.
Por otra parte, es necesario recordar que existen medicamentos que no deben intercambiarse en virtud de sus especiales características:
1. Insulinas y análogos.
2. Antagonistas de la vitamina K.
3. Factores VIII y IX de la coagulación.
4. Glucósidos cardíacos.
5. Medicamentos de especial control médico.
6. Fármacos de estrecho margen terapéutico sometidos a monitorización de sus niveles plasmáticos.
Se dice que los hipotéticos frecuentes cambios en el envase podrían generar disminución de la adherencia o errores al tomar las medicaciones de forma correcta, sobre todo en pacientes ancianos (consumen el 40% del total de fármacos) o polimedicados.
Nosotros creemos que la adherencia es una conducta compleja en la que intervienen muchos factores que sobrepasan la importancia del uso o no de marcas comerciales; los principales elementos implicados tienen que ver con el paciente (edad, sexo, estudios, nivel sociocultural, psicológicos...),la enfermedad (gravedad, presencia o no de síntomas, mejoría a corto plazo con la toma de fármacos, expectativas de curación...), los fármacos (posología, comodidad, sabor, relación con el beneficio que se obtiene al tomarlos, polimedicación, efectos secundarios) y relación con el equipo asistencial (confianza, continuidad, accesibilidad, confidencialidad y flexibilidad). Aunque no disponemos a día de hoy de estudios que analicen el cumplimiento o la adherencia al tratamiento en relación con los cambios de formato o envase en las oficinas de farmacia, sí que parece oportuno intentar, en lo posible, minimizar o reducir estos intercambios.
Se dice que la sustitución de los medicamentos conlleva problemas de bioequivalencia de los fármacos con un mismo principio activo, ya que no todos los principios activos o especialidades farmacéuticas que contienen el mismo principio son iguales, aunque sean equivalentes farmacéuticos.
Nosotros, en cambio, decimos que la bioequivalencia de dos presentaciones con el mismo principio activo es un principio crucial sobre el que no pueden albergarse dudas de ningún tipo. Desde el mismo momento que la Administración Sanitaria autoriza la comercialización de un producto sanitario la bioequivalencia debe estar asegurada.
Se dice que las oficinas de farmacia tienen dificultades para disponer de las más de 10.000 presentaciones comerciales farmacéuticas que existen en la actualidad.
Bajo nuestro punto de vista esta situación ya existe en la actualidad con un sistema basado en marcas comerciales. La ley no obliga a que las farmacias tengan todas las presentaciones. Un buen modelo de gestión, individualizado y pormenorizado según las peculiaridades de cada oficina, atenuaría esta dificultad.
Se dice que aún no se conoce la efectividad real para lograr la contención y racionalización del gasto sanitario.
Nosotros decimos que, sin embargo, allí donde se implanta está ofreciendo resultados notables, siendo muy significativa la experiencia andaluza, donde según fuentes de la Consejería de Salud ha permitido un ahorro al sistema sanitario público andaluz de 210,5 millones de euros desde finales del año 2001.
Se dice que atenta contra la libertad de prescripción del médico. Algunos representantes de la Organización Médica Colegial y de algunas sociedades científicas han afirmado que la PPA "limita la libertad de los profesionales sanitarios",ya que hace que su actividad se rija "por criterios económicos en lugar de primar la salud de los pacientes".
Argumentamos que el hecho de prescribir un principio activo no coarta libertad alguna. En los años de formación en la facultad, a través del estudio de las guías de práctica clínica, textos de Medicina, revistas, consensos, publicaciones, etc., aprendemos a usar los fármacos como herramientas al servicio del paciente. Y lo hacemos por principios activos. Así ha sido siempre. ¿En virtud de qué extraños mecanismos seguir haciéndolo así supone un menoscabo para nuestra capacidad de arbitrio?
Conclusiones
A modo de resumen nos parece que con todas las salvedades y matices que caben en un tema tan polémico, la PPA a nuestro entender es una medida útil (pero sólo una más) para llegar a una gestión eficiente de la prestación farmacéutica. Se debe insistir, sin embargo, que si todo el discurso y todas las acciones se centran en el gasto no serán compartidas ni aceptadas por los profesionales sanitarios. Pretender evaluar la calidad de la Atención Primaria sólo por el gasto farmacéutico o considerar que el debate exclusivamente es principio activo frente a marca registrada, nos parece un reduccionismo que conduce al absurdo. Abogamos por un abordaje más amplio, más abierto, y en este sentido nos identificamos con las propuestas de la Sociedad Española de Medicina de Familia y Comunitaria (SemFYC),que aboga por una actuación integral en política de fármacos, abarcando aspectos tan críticos como la mejora de la calidad de la prescripción, la promoción del uso racional del medicamento, medidas en la autorización de nuevos fármacos, el compromiso con el gasto farmacéutico, la información, implicación y formación de los profesionales y el fomento de acciones educativas para los ciudadanos sobre el uso adecuado de medicamentos.
BIBLIOGRAFÍA RECOMENDADA
Arnau JM, Bordas JM, Casajuana J, Diógene E, Hernández E, Llop R, et al. Variabilidad de la prescripción en indicadores prevalentes en atención primaria: un estudio multicéntrico. Aten Primaria. 1998;22:417-23.
Caamaño F, Figueiras A, Gestal-Otero JJ. Condicionantes de la prescripción en atención primaria. Aten Primaria. 2001;27:43-8.
Consejo Andaluz de Colegios Oficiales de farmacéuticos. Una encuesta de Farmaindustria sobre la prescripción por principio activo (PPA). Noviembre de 2005.
McLachlan AJ, Ramzan I, Milne RW. Frequently asked questions about generic Medicines. Aust Prescr. 2007;30: 41-3.
Organización Médica Colegial. Encuesta sobre los factores que intervienen en la calidad de la prescripción médica en España. 2004.
Ortún V. Innovación organizativa en sanidad. V Congreso de Economía de la Salud. Las Palmas de Gran Canaria; 1995.
Sociedad Española de Medicina de Familia y Comunitaria. Propuestas de la SemFYC para una actuación integral en política de fármacos. Barcelona: SemFYC; 2004.
Zarco J. XIV Congreso Nacional de Derecho Sanitario. Madrid; 2007.