En la actualidad, los agentes anestésicos más empleados para la inducción durante la intubación endotraqueal de los pacientes críticos son el etomidato junto con la ketamina, ya que ambos producen escasa inestabilidad hemodinámica.
El etomidato, debido a su efecto negativo sobre la función adrenal, ha sido cuestionado en pacientes críticos sépticos, produciéndose un cambio en la práctica clínica y empleándose cada vez más la ketamina. Sin embargo, en pacientes sin reservas catecolaminérgicas la administración de ketamina produce colapso cardiovascular.
Presentamos un caso clínico de un paciente que presentó varias paradas cardíacas tras la administración de ketamina durante la intubación de secuencia rápida.
Given the little presence of hemodynamic instability ketamine and etomidate produce, they are nowadays the most common anesthetic drugs used for the induction during endotracheal intubation in critical care patients.
As for the negative effect in adrenal function, etomidate has been questioned specially in septic patients, resulting in an exchange of etomidate for Ketamine in clinical use. Nonetheless, ketamine's use in hemodynamics stability relays on its increase in catecholamines due to the sympathic stimulation they create. That could be a problem in those patients with no reserves of this amines, in whom the drug could produce a cardiovascular failure.
We here present a clinical case of a patient who suffered from various cardiac arrests after the administration of ketamine during endotracheal intubation using rapid sequence intubation.
El manejo adecuado de la vía aérea es de capital importancia para la estabilización inicial de los pacientes críticos, aunque durante este procedimiento pueden acontecer graves efectos hemodinámicos adversos como consecuencia de la medicación utilizada, así como las derivadas del paso de respiración espontánea a ventilación mecánica (VM) con presión positiva.
Los agentes inductores hipnóticos comúnmente usados en pacientes quirúrgicos programados como el propofol, no son apropiados para este tipo de pacientes por su perfil hemodinámico desfavorable. Por ello, una de las alternativas más recomendadas son los fármacos con menos efectos cardiovasculares adversos, como son el etomidato y la ketamina1. No obstante, en pacientes sépticos el etomidato, debido a su efecto sobre la función adrenal, no es aconsejado2, empleándose por ello, cada vez más, la ketamina.
Caso clínicoPresentamos el escenario clínico de una paciente en el que tras administrar ketamina y rocuronio para la intubación de secuencia rápida presentó varios episodios de parada cardíaca una vez que la VM ya había sido iniciada.
Mujer de 42 años, con antecedentes de síndrome depresivo en tratamiento con benzodiacepinas, que acudió al Servicio de Urgencias por un cuadro clínico de varios días de evolución de fiebre, escalofríos e insuficiencia respiratoria.
En la exploración inicial la paciente se mostraba agitada y con signos clínicos de trabajo respiratorio. La presión arterial (PA) fue de 98/47mmHg, la frecuencia cardíaca de 125 lpm, la frecuencia respiratoria de 36 respiraciones/min, temperatura de 36,4°C y saturación periférica de oxígeno (SpO2) del 65%, a pesar de O2 mascarilla de alto flujo (mascarilla Venturi con fracción inspiratoria de oxígeno [FiO2] de 50%).
Dada la sospecha de infección respiratoria grave, se decidió intubación traqueal y VM controlada, administrándose para ello 3mg de midazolam, además de 0,8mg/kg de rocuronio y 2mg/kg de ketamina por vía intravenosa. A pesar de una rápida intubación traqueal sin incidencias, e iniciar VM con FiO2 del 100%, 2 min después de comenzar la VM, la paciente presentó bradicardia y asistolia precisando maniobras de compresión cardiaca externa hasta que, tras la administración de 1mg de adrenalina, recuperó el ritmo cardíaco eficaz con PA de 180/90mmHg y Sat.O2 del 98%. Tras 4 min de estabilidad hemodinámica y soporte ventilatorio con Sat.O2 > 95%, se evidenciaron 2 nuevos episodios de bradicardia y asistolia con recuperación a ritmo espontáneo, tras nueva administración de adrenalina, lográndose finalmente estabilidad hemodinámica con una perfusión por vía intravenosa de adrenalina (1,5 μg/kg/min).
En ese momento, la ecocardiografía transtorácica mostró una severa disfunción biventricular (fracción de eyección del ventrículo izquierdo [FEVI] del 55% y excursión sistólica del plano anular tricuspídeo [TAPSE] de ventrículo derecho de 16mm, descartándose presión de arteria pulmonar aumentada, derrame pericárdico o hipovolemia severa.
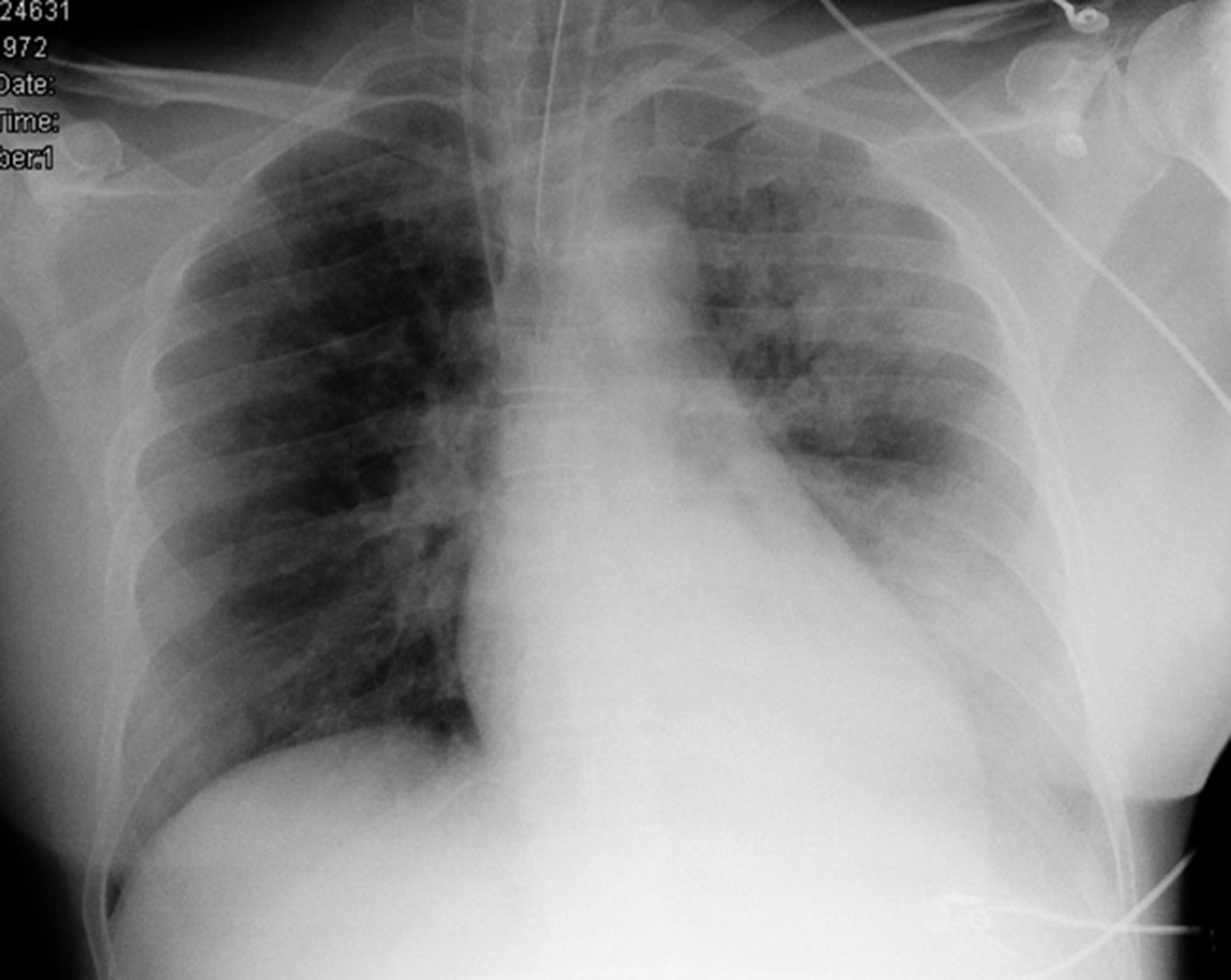
La evolución posterior resultó favorable, logrando estabilidad hemodinámica e implementándose VM protectora. La radiografía de tórax al ingreso (fig. 1) mostró una extensa opacidad en el hemitórax izquierdo, secundaria a un extenso infiltrado pulmonar alveolar indicativo de neumonía, la cual se confirmó tras aislamiento de Streptococcus pneumoniae en el aspirado traqueal. Tras varios días de VM, la paciente evolucionó progresivamente de manera satisfactoria, siendo posible su extubación y traslado a planta.
DiscusiónPlanteamos el caso clínico de una paciente que, tras la intubación endotraqueal e inicio de la VM, presenta varios episodios de bradicardia y asistolia. En este escenario, consideramos varios mecanismos que pudieron haber favorecido el desarrollo de esta complicación.
En un primer momento podríamos considerar que un agravamiento de la hipoxemia durante la maniobra de intubación traqueal fuera el responsable de la parada cardíaca. Sin embargo, esta posibilidad la descartamos ya que la SpO2 mostró valores siempre superiores al 90%, una vez controlada la vía aérea.
En segundo lugar, consideramos las posibles alteraciones hemodinámicas que la VM con presión positiva pudo haber inducido, como son la disminución del retorno venoso y de la precarga ventricular, así como el incremento de la poscarga del ventrículo derecho. Sin embargo, dichas alteraciones hemodinámicas lo que suelen presentar, especialmente en pacientes hipovolémicos y con disfunción de ventrículo derecho, es la disociación electromecánica con pérdida del latido cardíaco eficaz3, lo que descartamos mediante la ecocardiografía transtorácica.
Por lo que una vez suprimidas estas posibilidades, nos planteamos los posibles efectos cardiocirculatorios de la medicación empleada para la inducción anestésica, especialmente de la ketamina.
La ketamina es un agente hipnótico disociativo que, por su adecuado perfil hemodinámico y la ausencia de efectos negativos sobre la función adrenal, está siendo cada vez más utilizada en la inducción anestésica e intubación traqueal del paciente crítico. Recientemente, diversos estudios coinciden en recomendar el uso de ketamina en lugar de etomidato en el paciente con sepsis grave4.
El mecanismo a través del cual la ketamina produce sus efectos cardiovasculares no está actualmente bien definido. En este sentido, diferentes estudios, a nivel tanto clínico como experimental, han demostrado como tras la administración de ketamina, en pacientes sin compromiso hemodinámico, existe un efecto inotrópico y cronotrópico negativo a nivel cardiovascular que puede inducir a la hipotensión, disminución de la contractilidad cardíaca así como al colapso cardiovascular. Sin embargo, dichos efectos hemodinámicos son contrarrestados por una estimulación simpática que produce un aumento de los niveles de catecolaminas, especialmente de adrenalina, producidos por la inhibición de su recaptación5-7. No obstante, en situaciones donde el paciente es sometido a un estrés prolongado, como en los casos de pacientes con sepsis grave, es posible que se produzca en ellos una depleción de estas reservas catecolaminérgicas8, por lo que el efecto inotrópico negativo podría no ser contrarrestado, y como consecuencia de ello, llevar al colapso cardiocirculatorio. Esto es lo que sospechamos que le sucediera a nuestra paciente, ocasionando incluso la parada cardíaca.
Este argumento fue utilizado por Waxman et al., los cuales evaluaron los efectos cardiovasculares y hemodinámicas de la ketamina utilizada como inductor anestésico en 12 pacientes críticos, observando en la mitad de ellos una importante disminución de la contractilidad ventricular con aumento de la presión de oclusión de la arteria pulmonar, así como descenso del trabajo sistólico del ventrículo izquierdo. A su vez, un tercio de estos pacientes presentaron una disminución significativa de la PA9. Igualmente, Dewhirst et al. publicaron recientemente 2 casos similares de parada cardíaca tras la administración de ketamina tras la inducción e intubación de secuencia rápida10.
En resumen, presentamos el caso clínico de una paciente con sepsis grave que presentó varios episodios de parada cardíaca posiblemente en relación con la administración de ketamina durante la secuencia de intubación rápida. Así, debido a la escasa literatura publicada sobre las posibles complicaciones derivadas del uso de la ketamina en el paciente séptico, creemos conveniente revaluar el papel de este agente hipnótico durante la secuencia de intubación rápida en pacientes críticos sépticos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses