La actinomicosis es una infección crónica supurativa y lentamente progresiva causada por bacilos gram positivos anaeróbicos o microaerofílicos, no formadores de esporas, pertenecientes al género Actinomyces. Estos bacilos son colonizadores de la cavidad oral, del tracto gastrointestinal y del aparato genital femenino1. La actinomicosis cervicofacial es la forma clínica más frecuente; sin embargo, este agente infeccioso puede afectar cualquier órgano del cuerpo1,2. Existen 30 especies de Actinomyces potencialmente patógenas, aunque es Actinomyces israelii el microorganismo más frecuentemente aislado3.
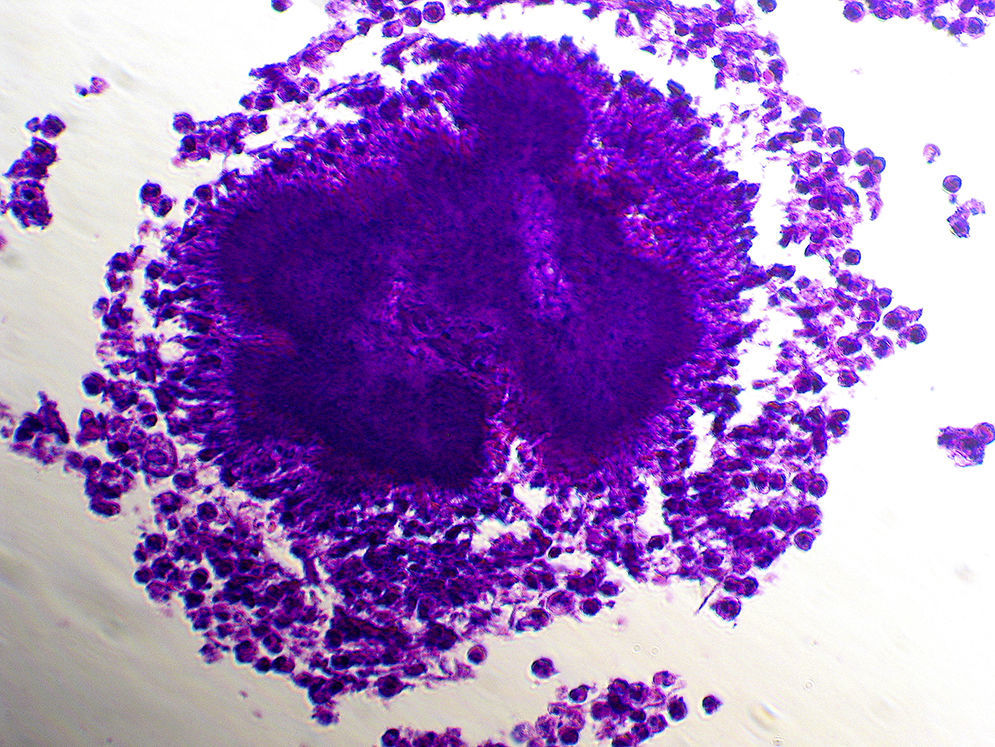
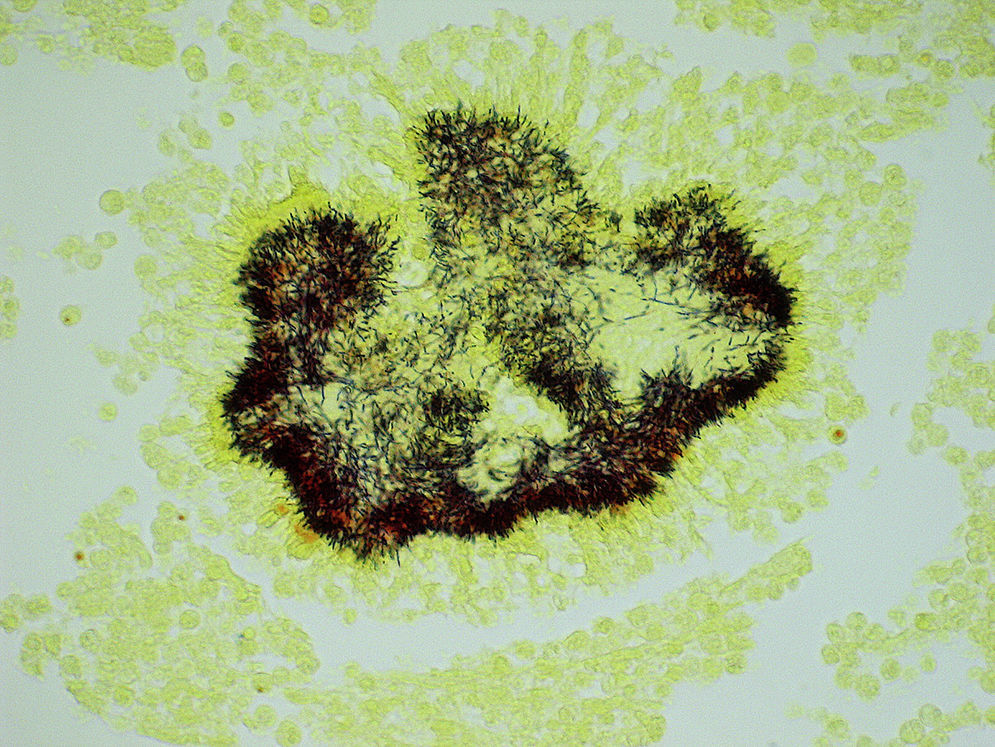
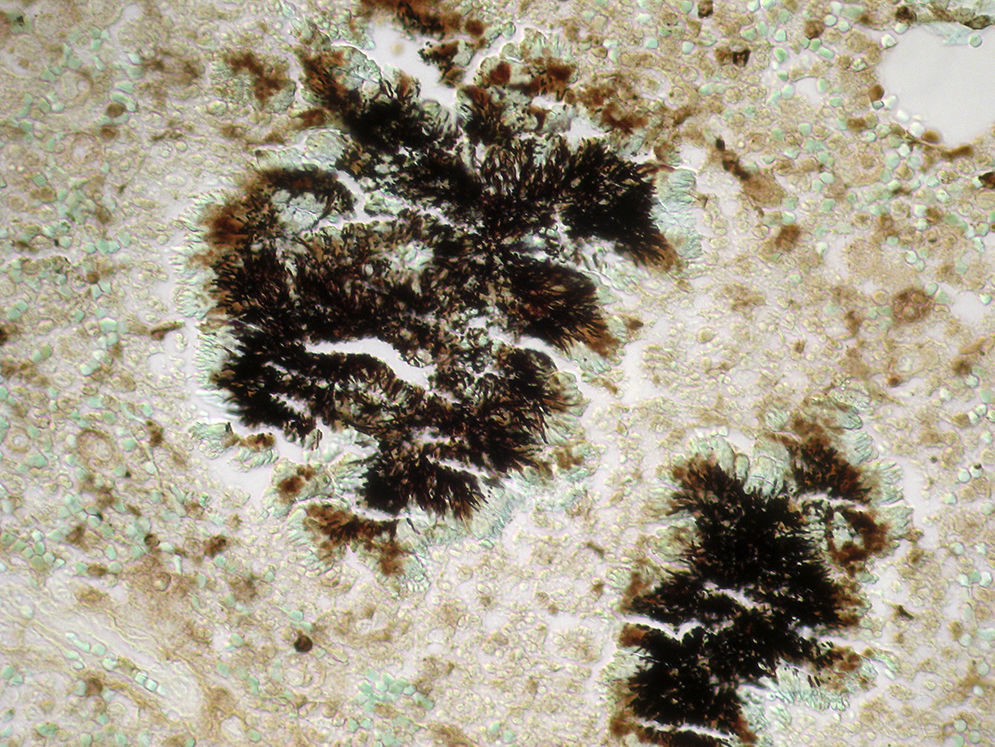
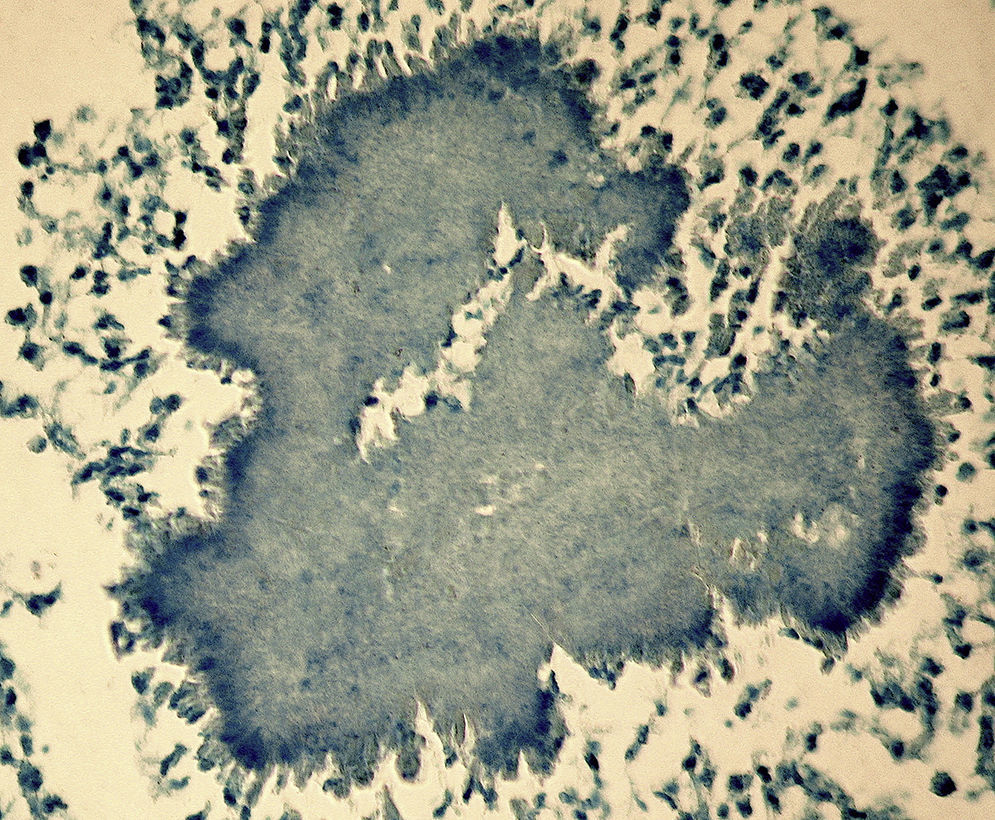
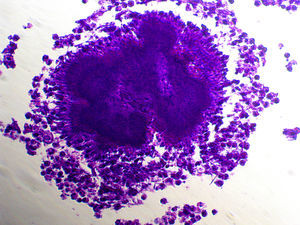
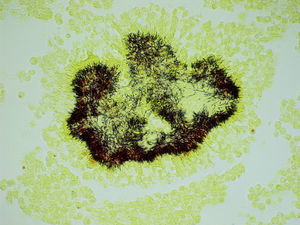
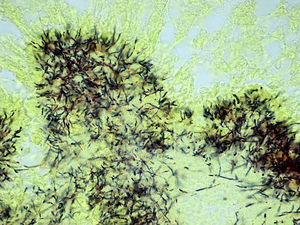
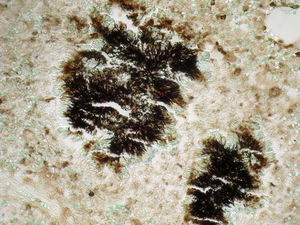
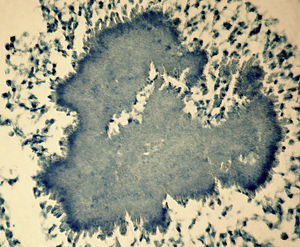
Como factores de riesgo para esta infección se describen el alcoholismo, la mala higiene oral y la alteracio¿n pulmonar estructural, como enfisema o bronquiectasias3. En cuanto al diagnóstico, la tomografía computarizada o la resonancia magnética pueden describir la presencia de una masa irregular de pared gruesa, infiltrante, con una o varias zonas hipodensas centrales que pueden asociarse a fístulas, erosiones o destrucción ósea3. El aislamiento de Actinomyces spp. mediante el cultivo se produce en el 30-50% de los casos, debido a que son bacterias exigentes que requieren medios enriquecidos con CO2 al 6-10%4. La demostración de la presencia de granos de azufre en el pus o en las muestras histológicas es una forma sencilla de diagnóstico4. Estos corresponden a un conglomerado de microorganismos que se forma únicamente in vivo. Pueden ser observados mediante la tinción de hematoxilina-eosina (fig. 1), la tinción de Gram (figs. 2 y 3) o la impregnación con sales de plata (fig. 4). Se puede complementar con tinción de Ziehl-Neelsen (fig. 5) o de Kinyoun para descartar infección por Nocardia spp., las cuales suelen ser parcialmente ácido-alcohol resistentes.
El tratamiento antimicrobiano prolongado, durante 6 a 12 meses, ha sido recomendado para pacientes que presentan cualquiera de sus formas clínicas4. La penicilina G es el fármaco de elección y se administra en dosis altas, de 18 a 24 millones de unidades/día durante 2 a 6 semanas, seguida de una aminopenicilina oral hasta completar el tiempo requerido. Como terapias alternativas se pueden utilizar la doxiciclina, la clindamicina o la ceftriaxona. Un drenaje adecuado está indicado si hay abscesos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónRecursos propios del laboratorio.
Conflictos de interesesNinguno.