Entre agosto de 2008 y diciembre de 2011 se detectaron en el Hospital Interzonal General de Agudos «Evita» de Lanús 6 aislamientos de enterobacterias productoras de metalo- β-lactamasas, distribuidos en tres especies: Enterobacter cloacae (4), Klebsiella oxytoca (1) y Citrobacter freundii (1). Los seis aislamientos presentaron un perfil de multirresistencia y se confirmó la presencia del gen blaIMP-8. Cinco aislamientos además expresaron la β-lactamasa de espectro extendido PER-2. El gen blaIMP-8 fue hallado como primer casete de un integrón de clase 1. Sin embargo, la secuencia 3’ conservada no pudo detectarse en tres aislamientos. En todos los casos, el gen blaIMP-8 fue transferido por conjugación a Escherichia coli resistente a azida. Mediante PFGE se observó que los cuatro aislamientos de E. cloacae no estuvieron genéticamente relacionados. Estos son los primeros hallazgos de metalo-β-lactamasas en la institución, que sugieren una posible diseminación horizontal del gen blaIMP-8 intra e interespecies.
From August 2008 to December 2011, six metallo-β-lactamase-producing isolates, four Enterobacter cloacae, one Klebsiella oxytoca and one Citrobacter freundii, were detected at Hospital Interzonal General de Agudos “Evita” in Lanús. All six isolates showed multiresistant profiles and the presence of the blaIMP-8 gene. Five isolates also expressed PER-2 extended spectrum β-lactamase. The blaIMP-8 gene was found as the first cassette in a class 1 integron. However, the 3’ conserved sequence could not be detected in three isolates. In all cases, blaIMP-8 was transferred by conjugation to azide-resistant Escherichia coli J53. PFGE analysis revealed that the four E. cloacae isolates were not genetically related. These are the first metallo-β-lactamases detected in this institution and our results suggest a possible intra- and inter-species horizontal dissemination of blaIMP-8.
Las metalo-β-lactamasas (MBL) son la clase más diversa de carbapenemasas que representan una importante amenaza clínica3. Las MBL pertenecen a la clase B según la clasificación de Ambler y presentan actividad hidrolítica frente a los antibióticos β-lactámicos (excepto frente a los monobactámicos); son inhibibles por quelantes de cationes divalentes como EDTA y mercaptoacetato de sodio (MAS), y escapan de la acción de todos los inhibidores de β-lactamasas de uso clínico, como el ácido clavulánico y la sulbactama15. Las infecciones causadas por enterobacterias productoras de MBL (EB-MBL) reducen significativamente la disponibilidad de antibióticos útiles y tienen asociada una mortalidad que oscila entre 19 % y 67 %, por lo que la emergencia de este mecanismo se convierte en un problema para el sistema de salud3,15.
Los genes que codifican MBL pueden hallarse en el cromosoma bacteriano o en elementos genéticos móviles. En este último caso, los genes de MBL suelen localizarse en integrones asociados a plásmidos conjugativos3. Las MBL adquiridas de mayor relevancia clínica son las de tipo IMP, VIM y NDM3. En particular, las enzimas de tipo IMP poseen especificidad para un amplio espectro de sustratos, con alta afinidad por las cefalosporinas y los carbapenems3,15. Los genes blaIMP se encuentran con mayor frecuencia alojados en integrones de clase 1, los que suelen poseer además otros genes de resistencia a antibióticos no β-lactámicos15.
A la fecha, los aislamientos portadores de MBL han sido hallados casi exclusivamente en instituciones de salud, en pacientes con hospitalización prolongada y expuestos a múltiples terapias antimicrobianas13. En Argentina, en 2008 documentamos los primeros hallazgos clínicos de EB-MBL: un aislamiento de Enterobacter cloacae productor de IMP-8 y un aislamiento de Providencia rettgeri productor de VIM-25. Luego, en 2012, se dio a conocer la existencia de un brote de Serratia marcescens productora de VIM-16 en pacientes pediátricos8. Los escasos informes clínicos de EBMBL en Argentina presuponen que su aparición es un evento emergente.
El objetivo de esta comunicación es presentar las características clínicas y epidemiológicas de los pacientes, y las características microbiológicas y moleculares de las seis enterobacterias portadoras del gen blaIMP-8 detectadas en el Hospital Interzonal General de Agudos «Evita» (HIGA «Evita ») de Lanús, Argentina.
Se estudiaron seis aislamientos de enterobacterias (EB) sospechosas de producir MBL: cuatro de ellos correspondían a Enterobacter cloacae (ECL-M9921, ECL-M13280, ECLM13624 y ECL-M13795), uno a Klebsiella oxytoca (KOXM13063) y el restante a Citrobacter freundii (CFR-M13281). La identificación a nivel de especie de los aislamientos se realizó por pruebas bioquímicas manuales y por paneles del Sistema Phoenix Versión 5.83 A (Becton Dickinson, EE. UU.), siguiendo las instrucciones del fabricante.
Los perfiles de sensibilidad se determinaron por difusión en agar con discos según las normas del Clinical and Laboratory Standards Institute2 (CLSI). Los resultados obtenidos con fosfomicina y tigeciclina fueron interpretados de acuerdo a las recomendaciones del INEI-ANLIS «Dr. Carlos G. Malbrán »11.
La concentración inhibitoria mínima (CIM) de los aislamientos se estudió empleando paneles del Sistema Phoenix Versión 5.83 A, interpretados de acuerdo al criterio del CLSI2.
Para la búsqueda fenotípica de MBL se utilizó el criterio de sensibilidad intermedia o resistencia a carbapenems y presencia de sinergia entre el disco de EDTA/MAS (Laboratorios Britania, Argentina) y discos de carbapenems5. La detección de β-lactamasas de espectro extendido (BLEE) se realizó buscando la inhibición entre los discos de cefotaxima o ceftacidima, con el agregado de ácido clavulánico o sin este, en placas de agar Mueller Hinton, en presencia y en ausencia de 0,4 mM EDTA2.
Se realizó PCR y secuenciación para detectar los genes blaPER-2, blaCTX-M, blaVIM, blaIMP, blaSPM, qnrB y aac(6’)-Ib-cr5. La cartografía de los integrones se realizó por PCR combinando cebadores específicos para blaIMP con cebadores 5’CS (intl1), 3’CS (qacEΔ1/sul1) o sul1, o para el módulo tniC del Tn402.
La conjugación se realizó utilizando Escherichia coli J53 resistente a azida como cepa receptora y se seleccionó con 50μg/ml de ampicilina y 200μg/ml de azida5. La actividad enzimática frente a carbapenems se determinó por el método de Masuda, en ausencia y en presencia de EDTA6.
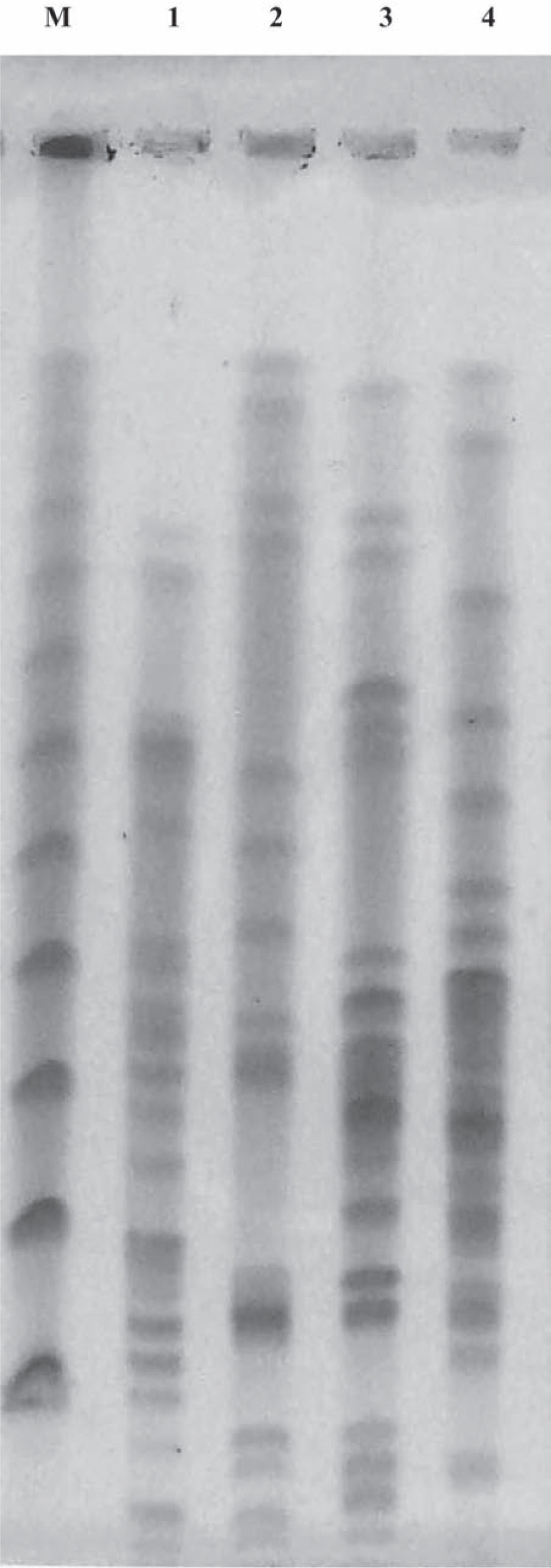
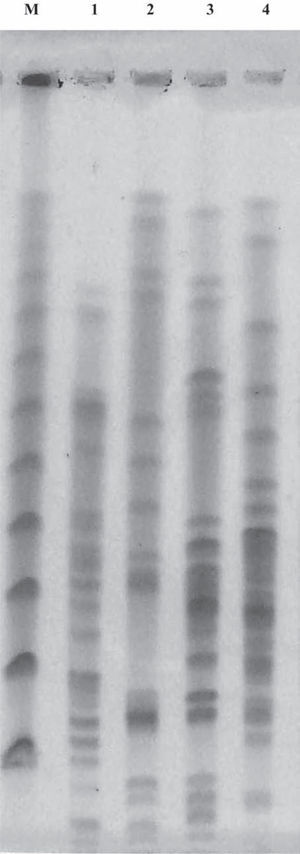
La relación genética entre los cuatro aislamientos de E. cloacae se investigó por electroforesis en campo pulsado (PFGE) digiriendo el ADN genómico con la enzima XbaI, y el análisis se realizó utilizando el criterio de Tenover7,14.
De los pacientes en quienes se documentó la presencia de EB-MBL se registró la información clínico-epidemiológica disponible: edad, sexo, motivo de internación, enfermedad de base, servicio de procedencia, antibióticos recibidos con anterioridad, tiempo de permanencia en el hospital y evolución clínica. Se realizaron hisopados de pliegue inguinal, axilar y región perineal para detectar la portación de EB-MBL.
El trabajo contó con la aprobación del Comité de Ética de la Institución.
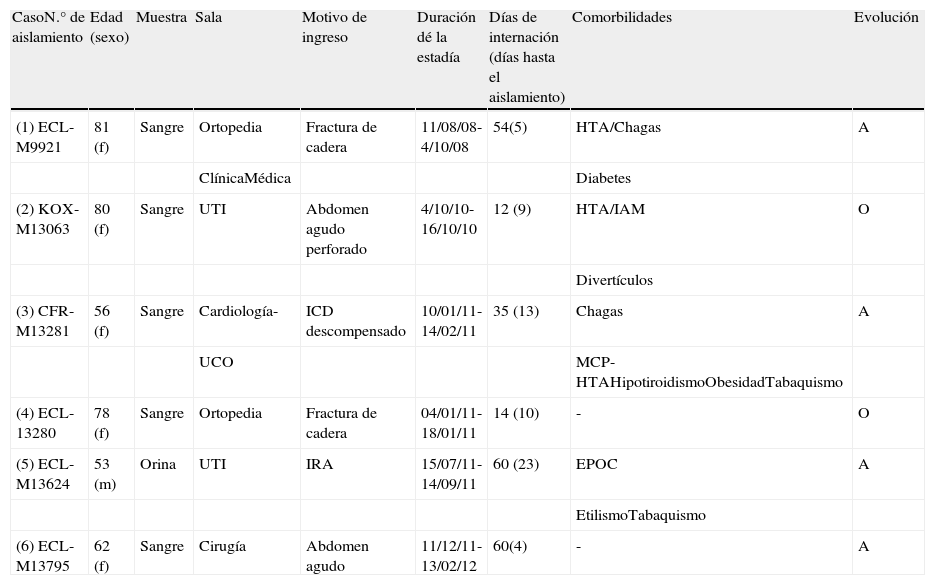
Entre agosto de 2008 y diciembre de 2011 se detectaron seis casos de EB-MBL en el HIGA «Evita» de Lanús: el primero fue detectado en 2008, el segundo en 2010 y los cuatro casos restantes fueron aislados durante 2011 (tabla 1). Las EB-MBL se rescataron de cinco cultivos de sangre y uno de orina, de cinco mujeres y un varón, respectivamente, con una media de edad (rango) de 68 (53-81) años (tabla 1).
Información clínico-epidemiológica de los casos de EB-MBL detectados en el Hospital Interzonal General de Agudos «Evita» de Lanús
| CasoN.° de aislamiento | Edad (sexo) | Muestra | Sala | Motivo de ingreso | Duración dé la estadía | Días de internación (días hasta el aislamiento) | Comorbilidades | Evolución |
| (1) ECL-M9921 | 81 (f) | Sangre | Ortopedia | Fractura de cadera | 11/08/08-4/10/08 | 54(5) | HTA/Chagas | A |
| ClínicaMédica | Diabetes | |||||||
| (2) KOX-M13063 | 80 (f) | Sangre | UTI | Abdomen agudo perforado | 4/10/10-16/10/10 | 12 (9) | HTA/IAM | O |
| Divertículos | ||||||||
| (3) CFR-M13281 | 56 (f) | Sangre | Cardiología- | ICD descompensado | 10/01/11-14/02/11 | 35 (13) | Chagas | A |
| UCO | MCP-HTAHipotiroidismoObesidadTabaquismo | |||||||
| (4) ECL-13280 | 78 (f) | Sangre | Ortopedia | Fractura de cadera | 04/01/11-18/01/11 | 14 (10) | - | O |
| (5) ECL-M13624 | 53 (m) | Orina | UTI | IRA | 15/07/11-14/09/11 | 60 (23) | EPOC | A |
| EtilismoTabaquismo | ||||||||
| (6) ECL-M13795 | 62 (f) | Sangre | Cirugía | Abdomen agudo | 11/12/11-13/02/12 | 60(4) | - | A |
EB-MBL: enterobacterias productoras de metalo-β-lactamasas; UTI: unidad de terapia intensiva; UCO: unidad coronaria; ICD: insuficiencia cardíaca derecha; IRA: insuficiencia respiratoria aguda; HTA: hipertensión arterial; IAM: infarto agudo de miocardio; MCP: miocardiopatía dilatada; EPOC: enfermedad pulmonar obstructiva crónica; A: alta; O: óbito.
Los pacientes fueron internados por procesos agudos no infecciosos. Ningún paciente refirió internaciones durante los 12 meses previos, tampoco haber recibido antibioticoterapia antes de la hospitalización, con excepción de un paciente que recibió ampicilina-sulbactama. Cuatro pacientes padecían comorbilidades. Solo una mujer tenía una enfermedad condicionante de la respuesta inmune (diabetes). La media (rango) del tiempo de internación fue de 39 (12–60) días. En todos los pacientes los cultivos se tomaron luego del cuarto día del ingreso al hospital (tabla 1). Desde el punto de vista clínico, un caso se interpretó como un cuadro séptico con foco pulmonar, con buena evolución; otro caso como infección urinaria asociada a sonda vesical, y los restantes cuatro como bacteriemias transitorias sin foco evidente. En todos los pacientes se aplicó aislamiento de contacto desde el momento de la sospecha de producción de carbapenemasa; en cinco casos se pudieron realizar cultivos de portación, y no se detectaron EB-MBL en las muestras estudiadas. En los dos casos de óbito, no se pudo asociar la presencia de MBL con la evolución del paciente.
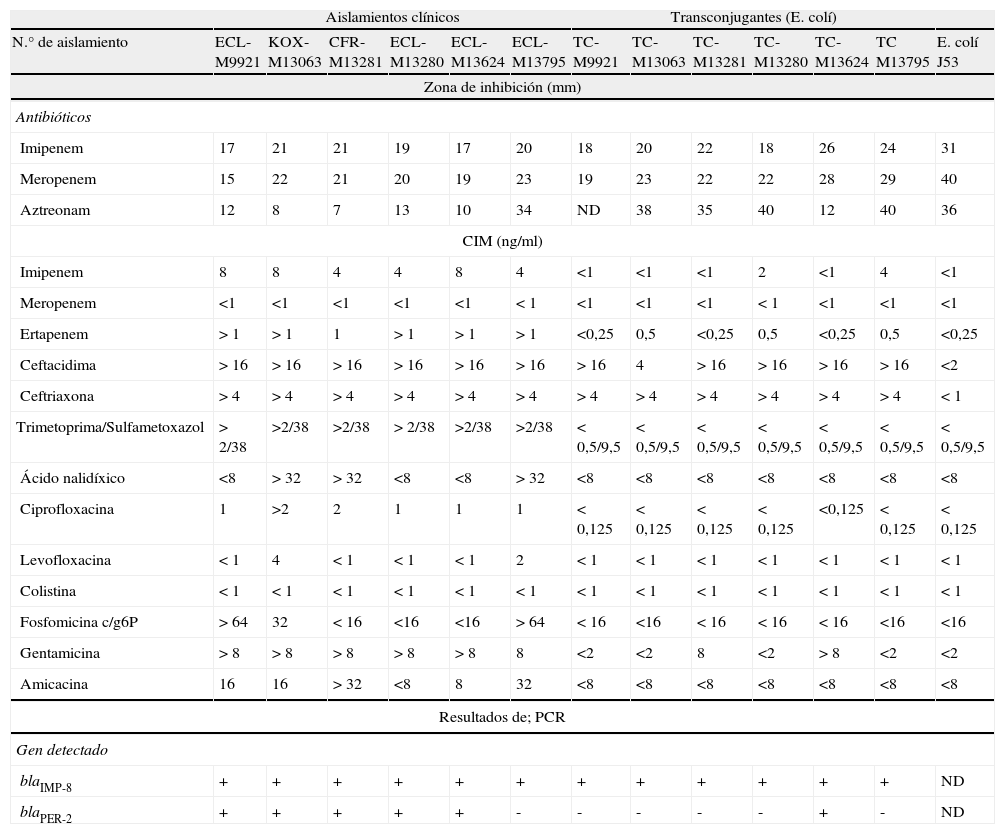
En todos los aislamientos, se evidenció la actividad de carbapenemasa inhibible por EDTA y además todos fueron multirresistentes. La presencia de BLEE fue detectada fenotípicamente en cinco aislamientos y se correlacionó con la resistencia a aztreonam (tabla 2).
Resultados de las pruebas de sensibilidad, amplificación génica por PCR y secuenciacion de las seis EB-MBL y sus transconjugantes
| Aislamientos clínicos | Transconjugantes (E. colí) | ||||||||||||
| N.° de aislamiento | ECL-M9921 | KOX-M13063 | CFR-M13281 | ECL-M13280 | ECL-M13624 | ECL-M13795 | TC-M9921 | TC-M13063 | TC-M13281 | TC-M13280 | TC-M13624 | TC M13795 | E. colí J53 |
| Zona de inhibición (mm) | |||||||||||||
| Antibióticos | |||||||||||||
| Imipenem | 17 | 21 | 21 | 19 | 17 | 20 | 18 | 20 | 22 | 18 | 26 | 24 | 31 |
| Meropenem | 15 | 22 | 21 | 20 | 19 | 23 | 19 | 23 | 22 | 22 | 28 | 29 | 40 |
| Aztreonam | 12 | 8 | 7 | 13 | 10 | 34 | ND | 38 | 35 | 40 | 12 | 40 | 36 |
| CIM (ng/ml) | |||||||||||||
| Imipenem | 8 | 8 | 4 | 4 | 8 | 4 | <1 | <1 | <1 | 2 | <1 | 4 | <1 |
| Meropenem | <1 | <1 | <1 | <1 | <1 | < 1 | <1 | <1 | <1 | < 1 | <1 | <1 | <1 |
| Ertapenem | > 1 | > 1 | 1 | > 1 | > 1 | > 1 | <0,25 | 0,5 | <0,25 | 0,5 | <0,25 | 0,5 | <0,25 |
| Ceftacidima | > 16 | > 16 | > 16 | > 16 | > 16 | > 16 | > 16 | 4 | > 16 | > 16 | > 16 | > 16 | <2 |
| Ceftriaxona | > 4 | > 4 | > 4 | > 4 | > 4 | > 4 | > 4 | > 4 | > 4 | > 4 | > 4 | > 4 | < 1 |
| Trimetoprima/Sulfametoxazol | > 2/38 | >2/38 | >2/38 | > 2/38 | >2/38 | >2/38 | < 0,5/9,5 | < 0,5/9,5 | < 0,5/9,5 | < 0,5/9,5 | < 0,5/9,5 | < 0,5/9,5 | < 0,5/9,5 |
| Ácido nalidíxico | <8 | > 32 | > 32 | <8 | <8 | > 32 | <8 | <8 | <8 | <8 | <8 | <8 | <8 |
| Ciprofloxacina | 1 | >2 | 2 | 1 | 1 | 1 | < 0,125 | < 0,125 | < 0,125 | < 0,125 | <0,125 | < 0,125 | < 0,125 |
| Levofloxacina | < 1 | 4 | < 1 | < 1 | < 1 | 2 | < 1 | < 1 | < 1 | < 1 | < 1 | < 1 | < 1 |
| Colistina | < 1 | < 1 | < 1 | < 1 | < 1 | < 1 | < 1 | < 1 | < 1 | < 1 | < 1 | < 1 | < 1 |
| Fosfomicina c/g6P | > 64 | 32 | < 16 | <16 | <16 | > 64 | < 16 | <16 | < 16 | < 16 | < 16 | <16 | <16 |
| Gentamicina | > 8 | > 8 | > 8 | > 8 | > 8 | 8 | <2 | <2 | 8 | <2 | > 8 | <2 | <2 |
| Amicacina | 16 | 16 | > 32 | <8 | 8 | 32 | <8 | <8 | <8 | <8 | <8 | <8 | <8 |
| Resultados de; PCR | |||||||||||||
| Gen detectado | |||||||||||||
| blaIMP-8 | + | + | + | + | + | + | + | + | + | + | + | + | ND |
| blaPER-2 | + | + | + | + | + | - | - | - | - | - | + | - | ND |
EB-MBL: enterobacterias productoras de metalo-p-lactamasas; CIM: concentración inhibitoria mínima por sistema Phoenix; ND: no determinado.
Los estudios moleculares confirmaron la presencia del gen blaIMP-8 en los seis aislamientos (tabla 2). El gen blaIMP-8 fue hallado como primer casete de un integrón de clase 1 en todos los casos. En tres aislamientos (ECL-M9921, ECLM13795 y CFR-M13281), no se pudo detectar el extremo 3’ del integrón utilizando los cebadores 3’CS, sul1 y tniC. Estos elementos genéticos fueron transferibles por conjugación en los seis casos. Todos los transconjugantes exhibieron sensibilidad disminuida a los carbapenems al compararlos con la cepa dadora. El gen blaIMP-8 fue transferido independientemente de la BLEE en cuatro de los cinco casos estudiados (tabla 2).
En relación con la investigación de la resistencia plasmídica a fluoroquinolonas, los aislamientos CFR-M13281 y ECLM13624 fueron positivos por PCR para el gen qnrB, mientras que ECL-M9921 y ECL-M13280 fueron positivos para qnrB y aac(6’)-Ib-cr. Los perfiles de restricción por PFGE de los cuatro aislamientos de E. cloacae portadores del gen blaIMP-8 demostraron que no estaban relacionados genéticamente (fig. 1).
En Argentina, a mediados de 2008 se documentó el primero de los seis aislamientos presentados en esta comunicación5. El hallazgo de ECL-M9921 en el HIGA «Evita» de Lanús constituyó el primer evento de detección de EB-MBL en la institución. Sin embargo, en el país existen antecedentes de carbapenemasas en Pseudomonas spp. y Acinetobacter spp.1,4,9,10,12. La investigación epidemiológica reveló que ni los pacientes estudiados ni sus contactos viajaron a regiones donde se comunicó IMP-83,15. Ningún paciente refirió internaciones en instituciones con antecedentes de infecciones por bacilos gram negativos productores de MBL. Por todos estos antecedentes clínicos y epidemiológicos, el origen de los aislamientos permanece desconocido. Las medidas de aislamiento mostraron su efectividad, pues no se registraron nuevos casos de infección hasta la fecha.
Considerando las distintas especies de EB halladas, la ausencia de relación genética entre los aislamientos de E. cloacae, la capacidad conjugativa de los plásmidos portadores de MBL y la cronología de los aislamientos, se sospecha la diseminación horizontal intra e interespecie del gen blaIMP-8.
La mayoría de los genes blaIMP se encuentran codificados dentro de integrones de clase 1, que se localizan en transposones, y estos, en plásmidos15. Esto constituye un aparato genético de alta capacidad de movilización, que facilita la diseminación horizontal. Generalmente los genes blaIMP coexisten con otros genes de resistencia3,15. En este trabajo, cinco de los seis aislamientos fueron productores de PER-2, que fue transferible por conjugación, pero independientemente del gen blaIMP-8, con excepción del caso de TC-M13624 (datos no mostrados). Esto indicaría que el gen blaPER-2 se encuentra en un plásmido distinto del que porta blaIMP-8. Otras resistencias acompañantes halladas en elementos genéticos independientes de blaIMP fueron determinantes de resistencia plasmídica a fluoroquinolonas (tabla 2).
Destacamos que la modificación de los puntos de corte recomendados por el CLSI para carbapenems en EB2 permitió categorizar a estos aislamientos clínicos como no sensibles al menos a un carbapenem. La endemia de KPC en Argentina ha inducido su búsqueda sistemática ante la sospecha de esta resistencia; pero en vistas a los hallazgos aquí documentados, se insiste en que no se debe omitir el ensayo de sinergia con discos de EDTA/MAS frente a toda EB con sensibilidad disminuida a carbapenems. La detección temprana de estos microorganismos multirresistentes, junto con la aplicación de medidas de control y la intensificación en la higiene de manos, fueron determinantes para contener su diseminación.
En este trabajo se documentan los primeros hallazgos de EB productoras de IMP-8 en Argentina.
Parte de este trabajo fue comunicado como póster en el VII Congreso de la Sociedad Argentina de Bacteriología, Micología y Parasitología Clínicas, SADEBAC, Buenos Aires, junio de 2012.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A la Dra. Daniela Korbenfeld por su colaboración en este trabajo.