Corynebacterium kroppenstedtii es un bacilo gram positivo no esporulado, inmóvil, fermentador de glucosa y lipofílico, que forma parte de la microbiota de la piel. En los últimos años se han comunicado numerosos aislamientos de esta especie, principalmente en infecciones mamarias, como abscesos y mastitis granulomatosa. Presentamos 4 casos de infecciones por C. kroppenstedtii aislado de muestras obtenidas por punción-aspiración de mama en mujeres. C. kroppenstedtii fue identificado por la metodología convencional y por espectrometría de masas (MALDI-TOF MS). Evaluados por el método epsilométrico, dichos aislados presentaron sensibilidad a penicilina, ceftriaxona, minociclina, ciprofloxacina y vancomicina, mientras que la sensibilidad a clindamicina y a trimetoprima/sulfametoxazol fue variable. Debido a la asociación de C. kroppenstedtii con infecciones mamarias, consideramos pertinente la identificación a nivel de especie de aquellas corinebacterias que se aíslan en esta localización, con el objeto de de abordar el diagnóstico definitivo y ensayar la sensibilidad a los antimicrobianos, a fin de poder instaurar instaurar el tratamiento antibiótico adecuado.
Corynebacterium kroppenstedtii is an immobile, non-sporulated, glucose-fermenting and lipophilic gram-positive rod of the skin microbiota. In recent years, numerous isolates of this species have been reported mainly in breast infections, such as abscesses and granulomatous mastitis. We present here four cases of C. kroppenstedtii infections isolated from breast aspiration samples in women. C. kroppenstedtii was identified by conventional methodology and mass spectrometry (MALDI-TOF MS). Using the epsilometric method, these isolates showed susceptibility to penicillin, ceftriaxone, minocycline, ciprofloxacin, and vancomycin, and variable susceptibility to clindamycin and trimethoprim sulfamethoxazole. Due to the association of C. kroppenstedtii with mammary infections, the identification at the species level of those corynebacteria isolated from this location is highly advisable in order to reach the final diagnosis and to test the antimicrobial susceptibility in order to apply the appropriate antibiotic treatment.
Corynebacterium kroppenstedtii es un bacilo gram positivo, no esporulado, inmóvil y fermentador de glucosa, que fue identificado y caracterizado por primera vez en 1998 por Collins et al.4, quienes lo aislaron a partir del cultivo de esputo de una mujer de 82 años con enfermedad pulmonar. La mayoría de las especies del género Corynebacterium poseen en su pared celular ácidos grasos denominados ácidos micólicos. Sin embargo, Corynebacterium kroppenstedtii carece de ellos debido a la pérdida de algunos genes necesarios para su biosíntesis14, lo que le confiere la característica de lipofilicidad. En general, se encuentra en la piel formando parte de su microbiota habitual. Según estudios moleculares también se ha comunicado su localización, con mayor abundancia, en la piel de pacientes con rosácea13. Desde que Paviour et al.11 describieron en 2002 C. kroppenstedtii como la especie de Corynebacterium aislada con mayor frecuencia en muestras obtenidas de mama de pacientes con mastitis, se han notificado numerosos aislamientos de esta especie en distintas afecciones mamarias, tales como abscesos y mastitis granulomatosa (MG)9,12.
El objetivo de este trabajo fue evaluar los aspectos microbiológicos y clínicos de C. kroppenstedtii aislados de muestras clínicas humanas en el curso del año 2019.
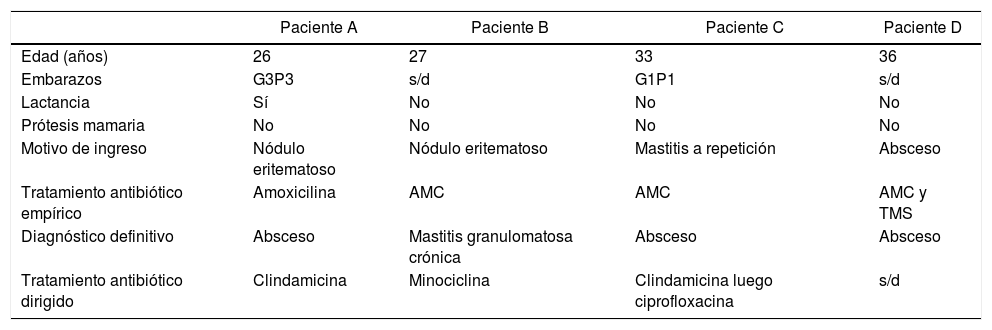
Casos clínicosEn el período de un año (2019) se estudiaron en el Servicio de Bacteriología del Hospital de Clínicas de la Ciudad de Buenos Aires 4 aislados de C. kroppenstedtii (2 provenientes de pacientes atendidos en ese hospital y otros 2 de pacientes atendidos en centros privados) recuperados de muestras obtenidas por punción-aspiración de mama de pacientes de sexo femenino, con edades comprendidas entre 26 y 36 años. Estas mujeres presentaban lesiones nodulares, compatibles con un proceso inflamatorio agudo (en 2 de los casos) o crónico en una de las mamas, que no remitieron a pesar del tratamiento antibiótico empírico. Los 4 casos requirieron, además, drenaje quirúrgico. En 3 de las 4 pacientes las lesiones mamarias fueron diagnosticadas como abscesos, uno de ellos asociado a la lactancia, mientras que en la cuarta paciente el diagnóstico por anatomía patológica fue el de mastitis granulomatosa (tabla 1).
Principales datos clínicos de los casos estudiados
| Paciente A | Paciente B | Paciente C | Paciente D | |
|---|---|---|---|---|
| Edad (años) | 26 | 27 | 33 | 36 |
| Embarazos | G3P3 | s/d | G1P1 | s/d |
| Lactancia | Sí | No | No | No |
| Prótesis mamaria | No | No | No | No |
| Motivo de ingreso | Nódulo eritematoso | Nódulo eritematoso | Mastitis a repetición | Absceso |
| Tratamiento antibiótico empírico | Amoxicilina | AMC | AMC | AMC y TMS |
| Diagnóstico definitivo | Absceso | Mastitis granulomatosa crónica | Absceso | Absceso |
| Tratamiento antibiótico dirigido | Clindamicina | Minociclina | Clindamicina luego ciprofloxacina | s/d |
AMC: amoxicilina-clavulánico; G: gestas; P: partos; s/d: sin datos; TMS: trimetoprima/sulfametoxazol.
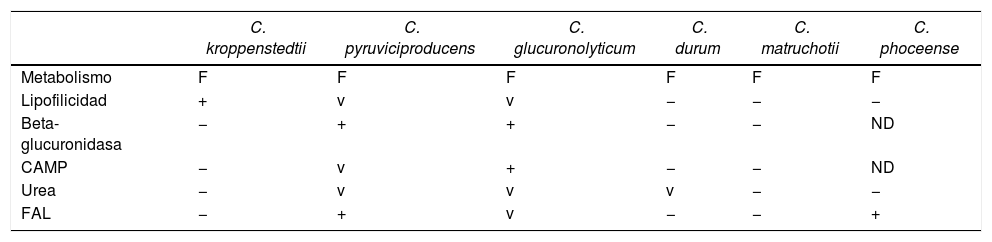
El examen en fresco de las muestras mostró la presencia de abundante reacción inflamatoria, y en 2 de los 4 casos, en la coloración de Gram, se observaron bacilos gram positivos difteroides. Las muestras fueron cultivadas en agar base Columbia suplementado con 5% de sangre y en agar chocolate (bioMèrieux), con incubación en atmósfera enriquecida con 5% de CO2 a 35°C y en agar Brucella incubado en atmósfera anaerobia; como medio de enriquecimiento se usó el caldo tioglicolato (Britania, Argentina). Los aislados fueron obtenidos a partir del cultivo primario en los medios señalados después de 72horas de incubación, como colonias muy pequeñas, de menos de 0,5mm de diámetro, grisáceas, opacas, de borde entero. El desarrollo se vio favorecido por el agregado de 1% de Tween 80 al medio de cultivo. No se obtuvo desarrollo de bacterias anaerobias estrictas. El cultivo para micobacterias y el cultivo micológico fueron negativos. Los aislados fueron identificados por la metodología convencional de acuerdo con el esquema de Funke y Bernard7, y por espectrometría de masas (EM) MALDI-TOF MS (BrukerDaltonik®, Bremen, Alemania). Las pruebas diferenciales entre CK y otras especies del mismo género que hidrolizan la esculina se muestran en la tabla 2. La combinación de la prueba de hidrólisis de esculina positiva, con la ausencia de actividad de beta glucuronidasa, junto con el carácter lipofílico del microorganismo (es decir, la constatación de que el crecimiento bacteriano se vio favorecido por la presencia de lípidos en el medio de cultivo), fueron claves para diferenciar C. kroppenstedtii de las otras especies.
Especies de Corynebacterium que hidrolizan la esculina
| C. kroppenstedtii | C. pyruviciproducens | C. glucuronolyticum | C. durum | C. matruchotii | C. phoceense | |
|---|---|---|---|---|---|---|
| Metabolismo | F | F | F | F | F | F |
| Lipofilicidad | + | v | v | − | − | − |
| Beta-glucuronidasa | − | + | + | − | − | ND |
| CAMP | − | v | + | − | − | ND |
| Urea | − | v | v | v | − | − |
| FAL | − | + | v | − | − | + |
F: fermentativo; FAL: fosfatasa alcalina; ND: no determinado.
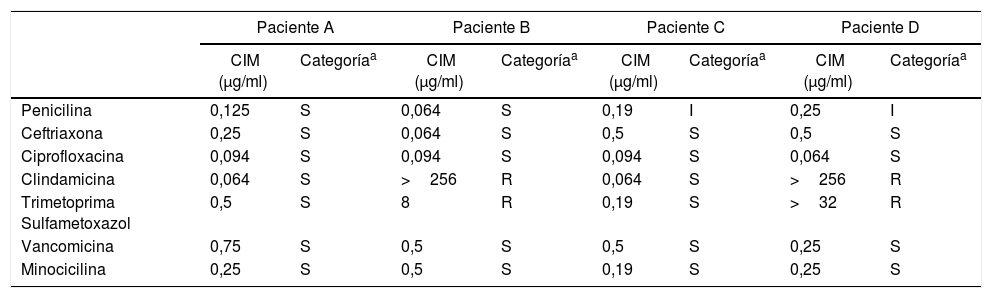
Se determinó la sensibilidad antibiótica por el método epsilométrico (Etest, bioMèrieux, Solna, Suecia) en agar Mueller Hinton adicionado del 5% de sangre ovina (bioMèrieux), con incubación a 35°C en atmósfera con 5% de CO2 para los siguientes antibióticos: penicilina, ceftriaxona, ciprofloxacina, minociclina, clindamicina, trimetoprima/sulfametoxazol y vancomicina; como puntos de corte fueron usados aquellos establecidos por el CLSI para Corynebacterium spp. y géneros corineformes relacionados3. La lectura fue efectuada después de 48horas de incubación. De acuerdo con estos puntos de corte todos los aislados fueron sensibles a penicilina, ceftriaxona, ciprofloxacina, minociclina y vancomicina, mientras que la sensibilidad a clindamicina y a trimetoprima/sulfametoxazol (TMS) fue variable (tabla 3).
Sensibilidad antibiótica de los aislados ensayados
| Paciente A | Paciente B | Paciente C | Paciente D | |||||
|---|---|---|---|---|---|---|---|---|
| CIM (μg/ml) | Categoríaa | CIM (μg/ml) | Categoríaa | CIM (μg/ml) | Categoríaa | CIM (μg/ml) | Categoríaa | |
| Penicilina | 0,125 | S | 0,064 | S | 0,19 | I | 0,25 | I |
| Ceftriaxona | 0,25 | S | 0,064 | S | 0,5 | S | 0,5 | S |
| Ciprofloxacina | 0,094 | S | 0,094 | S | 0,094 | S | 0,064 | S |
| Clindamicina | 0,064 | S | >256 | R | 0,064 | S | >256 | R |
| Trimetoprima Sulfametoxazol | 0,5 | S | 8 | R | 0,19 | S | >32 | R |
| Vancomicina | 0,75 | S | 0,5 | S | 0,5 | S | 0,25 | S |
| Minocicilina | 0,25 | S | 0,5 | S | 0,19 | S | 0,25 | S |
R: resistente; S: sensible.
La asociación de CK con la MG fue descrita por primera vez en 2002 en mujeres de la Polinesia, en su mayoría jóvenes, con mastitis lobar granulomatosa histológicamente comprobada11. Desde entonces numerosos estudios han avalado la asociación de CK con procesos inflamatorios o infecciosos mamarios, tanto agudos como crónicos, en mujeres en edad fértil6,9–11,15. Uno de los 4 casos descritos correspondió a una paciente de 27 años que presentaba una placa eritematosa en la mama izquierda de 7 meses de evolución, la cual progresó a un absceso, a pesar del tratamiento antibiótico empírico con amoxicilina-clavulánico, y cuyo diagnóstico definitivo por anatomía patológica fue mastitis crónica granulomatosa. El diagnóstico diferencial de la MG con otros procesos granulomatosos como tuberculosis, granulomatosis de Wegener y sarcoidosis, e incluso con otras afecciones como el cáncer de mama, resulta muchas veces dificultoso.
Un diagnóstico preciso y oportuno de la MG junto con el aislamiento e identificación de C. kroppenstedtii es de suma importancia, dado que los regímenes de tratamiento antibiótico empírico a menudo son ineficaces, ya sea porque se utilizan antibióticos que son hidrófilos y se distribuyen pobremente en tejidos ricos en lípidos, como en el caso del lecho mamario5, o porque la cepa involucrada puede presentar resistencia a los antibióticos administrados6. Sin embargo, el tratamiento antibiótico dirigido a menudo no es suficiente y se requiere intervención quirúrgica para la resolución del cuadro5,11.
Por el carácter lipofílico de C. kroppenstedtii, y porque se ha evidenciado su presencia dentro de vacuolas lipídicas en biopsias de mama de pacientes con MG5, sería aconsejable el tratamiento con antibióticos que posean un elevado volumen de distribución y penetren bien en los tejidos, como ciprofloxacina, doxiciclina, linezolid, clindamicina y TMS5. Cabe señalar que 2 de los 4 aislamientos de CK que presentamos (tabla 3) fueron resistentes a estos 2 últimos antibióticos. Fernandez et al.7 han comunicado que la resistencia a macrólidos y lincosamidas podría deberse a la presencia del gen ermX. Los 2 aislados que presentaron resistencia a eritromicina fueron también resistentes a clindamicina, con ausencia total de halo de inhibición alrededor de ambos discos, por lo que se pudo inferir que ambos aislados presentaron un fenotipo MLSb constitutivo. Según datos bibliográficos, la resistencia a sulfamidas podría atribuirse a la presencia del gen sul6.
Varios estudios han informado de que los aislados de CK son sensibles a la mayoría de los antibióticos. Sin embargo, se ha descrito resistencia a penicilina, imipenem, eritromicina, clindamicina y TMS10,15.
Pese a su naturaleza lipofílica, la cual muchas veces dificulta su aislamiento e identificación, C. kroppenstedtii es la especie de Corynebacterium que ha sido notificada con mayor frecuencia en afecciones mamarias como abscesos y MG, por lo que aconsejamos la incubación prolongada de los medios de aislamiento primario (agar sangre y agar chocolate, por lo menos 7 días y, en caso de observarse bacilos gram positivos difteroides en la coloración de Gram, adicionar una placa de agar sangre con Tween 80 0,1-1%, a fin de estimular su desarrollo). Otras especies, entre ellas algunas lipofílicas, como C. tuberculostearicum y C. accolens, y otras no lipofílicas como C. amycolatum, C. striatum y C. minutissium12,15, también han sido descritas en infecciones mamarias. En cuanto a la identificación por pruebas bioquímicas convencionales, la hidrólisis de esculina nos permitió diferenciar C. kroppenstedtii de estas otras especies de Corynebacterium, ninguna de las cuales hidroliza la esculina11,12. En este contexto, resaltamos que dicha prueba debe ser adicionada de Tween 80 para visualizar el crecimiento y viraje del medio en el caso de las especies lipofílicas.
Aunque la identificación fue posible mediante pruebas bioquímicas tradicionales, la EM presentó una clara ventaja respecto de esta metodología y permitió establecer de manera rápida la identificación a nivel de especie. De acuerdo con los resultados obtenidos previamente por nuestro grupo de trabajo2, y a los comunicados por otros autores, la identificación por EM permite identificar los bacilos gram positivos más comúnmente aislados en el laboratorio de microbiología, y constituye una alternativa rápida, simple y eficaz a la secuenciación de gen 16S del ARNr1,2,5,14. Al respecto, Barberis et al. han demostrado que la obtención de un score≥1,7 con MALDI-TOF MS es suficiente para identificar a nivel de especie el género Corynebacterium y otros géneros relacionados2.
El uso de esta y otras nuevas metodologías, como la detección directa en muestras clínicas amplificando mediante PCR y luego secuenciando una región del 16S ARNr8, probablemente hayan influido en el aumento de los casos de infecciones por esta especie publicados en la literatura14 en los últimos años.
Debido a la asociación de C. kroppenstedtii con la MG y con la formación de abscesos mamarios, consideramos que los microbiólogos deberían estar en alerta frente a muestras de punción o tejido mamario en las que se observan bacilos gram positivos en la coloración de Gram, o incluso en aquellas con reacción inflamatoria y examen directo negativo, y deberían proceder a incubar los medios de aislamiento primario hasta 7 días e, idealmente, suplementarlos con Tween 80 para favorecer el desarrollo de este microrganismo, dada su naturaleza lipofílica. De ese modo es posible abordar el diagnóstico definitivo y ensayar luego la sensibilidad a los antimicrobianos, con el fin de instaurar el tratamiento antibiótico más adecuado.
FinanciaciónEl presente trabajo ha sido financiado con fondos del Proyecto UBACYT 2018 Modalidad I: Código 20020170100109BA.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.