Se revisa la iconografía de los hallazgos por tomografía computada (TC) y resonancia magnética (RM) de la cefalea, según nuestra experiencia. De acuerdo con la base MESH, esta entidad se define como un dolor craneano, que puede ser de ocurrencia benigna o la manifestación de una amplia gama de desórdenes.
Las cefaleas se clasifican por su evolución temporal (aguda o crónica), presentación (en estallido, gravativa, etc.) o coexistencia de síntomas asociados, como auras, convulsiones o déficits focales. También se dividen en primarias o secundarias, según la existencia o no de una patología subyacente. Las primarias pueden tener manifestaciones clínicas definidas, pero en las secundarias ciertos signos y síntomas deben alertar sobre la presencia de una patología estructural. En este caso, las neuroimágenes tienen un rol esencial al detectar las causantes del cuadro.
Nuestros hallazgos correspondieron a cefaleas primarias (p. ej: infarto migrañoso) y a etiologías orgánicas, entre las que se destacaron causas vasculares, como patología venosa (trombosis), vasoespasmo y leucoencefalopatía posterior reversible; hemorragias intraparenquimatosas y extraaxiales; cefaleas postraumáticas y posquirúrgicas; y causas infecciosas y tumorales (apoplejía hipofisaria e hipertensión endocraneana). Además, hubo malformaciones (Arnold-Chiari, p.ej.) y otras como hipotensión endocraneana.
En algunos casos inicialmente se realizó una TC y luego una RM, mientras que en otros la RM fue el método de elección.
Las neuroimágenes facilitan el estudio de la cefalea, caracterizando la afección en primaria o secundaria. En el segundo caso permiten, a su vez, clasificar los hallazgos.
A review is presented of the radiological findings (computed tomography –CT– and magnetic resonance imaging –MRI–) of headache, according to our experience. According to MESH database this entity is a skull based pain that can have a benign cause or be an expression of a wide spectrum of disorders.
Headaches can be classified according to their temporal evolution (acute or chronic), presentation (blow up, aura, rapidly evolutionary, etc.), or according to associated symptoms, such as seizures or focal deficits. They could also be classified into primary or secondary, depending on the presence or absence of demonstrable disease. The primary headaches can have known symptoms (i.e. migraine), but in secondary ones certain symptoms and signs should alert on the existence of structural disease. At this point imaging methods have an outstanding role, as they allow detecting and identifying structural causes in patients with headache.
Our findings corresponded to primary headaches (i.e.: migraine infarction) and organic aetiologies, such as vascular causes (venous thrombosis, vasospasm and posterior reversible leukoencephalopathy); intracerebral and extra-axial haemorrhage; post-surgical and post- traumatic headaches; and those due to infections and tumours (pituitary apoplexy or intracranial hypertension). Malformations, such as Arnold-Chiari's, and intracranial hypotension have also been found.
In some cases a CT is initially performed and then an MR, whilst in others MR is the method of choice.
Neuroimaging facilitates the study of headache, helping to characterise them into primary or secondary. In the latter case, the imaging also enables the findings to be classified.
La base MESH define a la cefalea como un dolor craneano que puede ser benigno y aislado, o bien la manifestación de una amplia gama de desórdenes1. Desde el punto de vista clínico, se puede clasificar según su evolución temporal (aguda o crónica), su forma de presentación (en estallido, gravativa, rápidamente evolutiva, etc.), o por la coexistencia de síntomas asociados, como auras, convulsiones o déficits focales.
Asimismo, desde un criterio fisiopatológico, se dividen en primarias (cuando no hay una causa estructural demostrable) o secundarias (si son la manifestación de otro trastorno neurológico)2. Es decir, aquella cefalea de nueva aparición, que guarde relación temporal con un suceso conocido por generar esta afección, será interpretada como secundaria. Esto se mantiene incluso si la cefalea tiene las características típicas de la primaria (como la tensional, en racimos o trigeminal-autonómica).
Cuando una cefalea primaria se convierte en crónica luego de la aparición de un trastorno conocido como causante, se toma como primaria y secundaria. Si el proceso es agudo, la aparición del desorden es suficiente para clasificar una cefalea; ahora, si es crónica, se debe constatar su etiopatogenia.
Las cefaleas primarias se categorizan en migrañosas, tensionales o trigémino-autonómicas, mientras que las secundarias se clasifican por su causa. Esta puede ser un traumatismo, una patología vascular intraencefálica, intracraneal o de cuello, la administración o supresión de una sustancia, un trastorno de la homeostasis, una alteración en otras estructuras de la cabeza y el cuello, una neuropatía o algún desorden psiquiátrico.
Durante el examen semiológico, el hallazgo de un signo de alarma puede ser: comienzo agudo de síntomas intensos, empeoramiento de cefalea previa, siempre de un mismo lado, con manifestaciones acompañantes, en edades extremas, sin respuesta al tratamiento, en pacientes inmunodeprimidos o predominancia nocturna.
A pesar de que las cefaleas primarias pueden tener manifestaciones clínicas definidas (por ej. migraña, cluster, etc.), ciertos signos y síntomas alertan sobre la existencia de una patología estructural que causa el cuadro (cefalea secundaria). Los métodos de Diagnóstico por Imágenes, en este punto, tienen un rol destacado al permitir su detección e identificación.
Según nuestra experiencia, la tomografía computada (TC) constituye una herramienta de alto valor diagnóstico, principalmente en la urgencia donde permite localizar o descartar lesiones parenquimatosas (p. ej.: sangrados, tumores o colecciones intracraneanas).
Si bien consideramos que la resonancia magnética (RM) es el segundo método de estudio debido a que requiere mayor tiempo y tecnología, ante la sospecha de determinados cuadros (p. ej. vasoespasmo) es el examen de elección, tanto por su mayor sensibilidad y especificidad como por la posibilidad de complementar la técnica convencional con angiorresonancia (angio-RM), espectroscopia, etc. Esto, en determinados casos, la hace irremplazable.
Por medio de este ensayo iconográfico, y basándonos en nuestra experiencia, realizamos un repaso de los hallazgos neurorradiológicos por TC y RM en pacientes cuyo motivo de consulta fue la presencia de cefalea como síntoma principal. Repasamos las patologías comunes que consideramos indispensable conocer, así como también graficamos casos “curiosos” por la poca frecuencia con la que se manifiestan con cuadros de cefalea.
Hallazgos en imágenesEn los estudios se utilizaron los protocolos estándar de nuestra institución. En las RM se realizaron cortes axiales en secuencias ponderadas en T1, T2, eco de gradiente (GRE), recuperación de inversión atenuada de fluido (FLAIR) y difusión (DWI); cortes sagitales en secuencias ponderadas en T1; y planos coronales en ponderación T1 y T2. Cuando se requirió contraste endovenoso, se añadieron cortes axiales y coronales con gadolinio, con técnicas volumétricas en los casos donde se buscaba detalladamente una patología no visible con cortes no finos.
Según el motivo del examen o los hallazgos del estudio de base, se llevó a cabo una angio-RM intracraneal con técnica time of flight (TOF) u otros cortes y secuencias encomendadas por el médico de planta.
Con respecto a la TC, los cortes fueron de 0,5mm con técnica de alta resolución y administración de contraste endovenoso cuando estaba indicado o la serie sin contraste lo ameritaba.
Los pacientes incluidos en este trabajo tenían edades comprendidas entre los 12 y 81 años (un rango similar al de los individuos estudiados en el Servicio). Además de la cefalea como denominador común, se contaba con detalles de la localización, intensidad y tiempo de aparición o recurrencia, así como de la existencia de vómitos, náuseas, fotofobia, diplopía o hipertensión arterial, y otros síntomas específicos para la sospecha diagnóstica.
Los hallazgos que describimos son muy infrecuentes y representan un bajo porcentaje de los estudios realizados por cefalea en nuestra institución.
Cefalea primariaMientras que en la mayoría de las cefaleas primarias el papel de las neuroimágenes se basa principalmente en descartar una patología estructural, existen algunos hallazgos radiológicos asociados a esta entidad (en especial en la migraña).
La migraña o cefalea trigémino-autonómica es un tipo de cefalea primaria, caracterizada por un dolor de cabeza habitualmente hemicraneal y de tipo pulsátil, muchas veces desencadenado por algún factor. Puede estar acompañada de síntomas conocidos como auras (visuales, sensitivas, etc.).
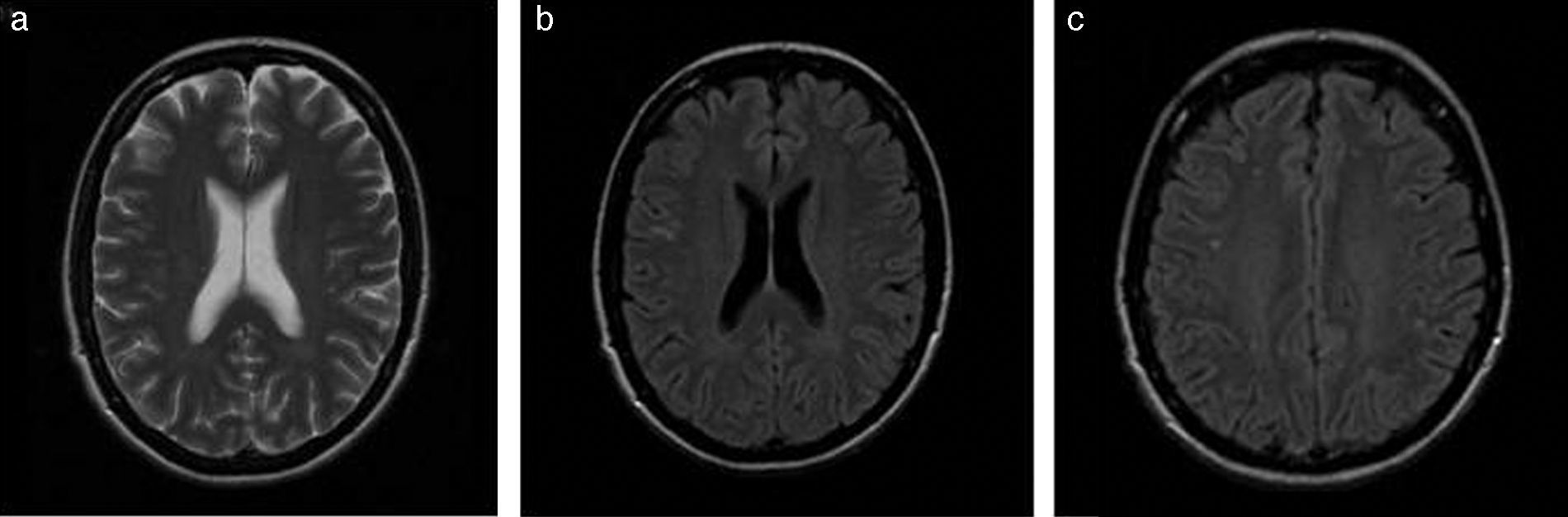
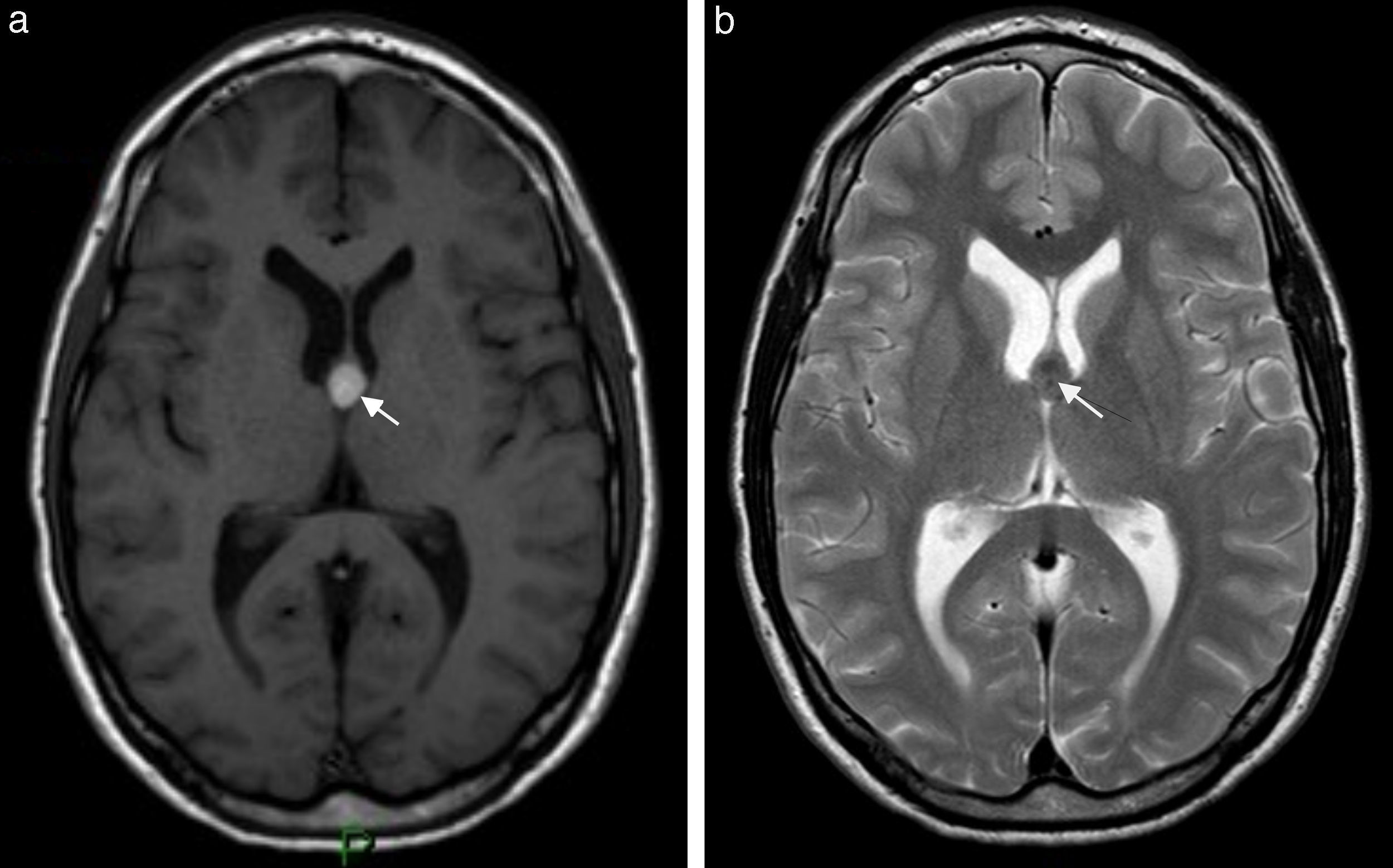
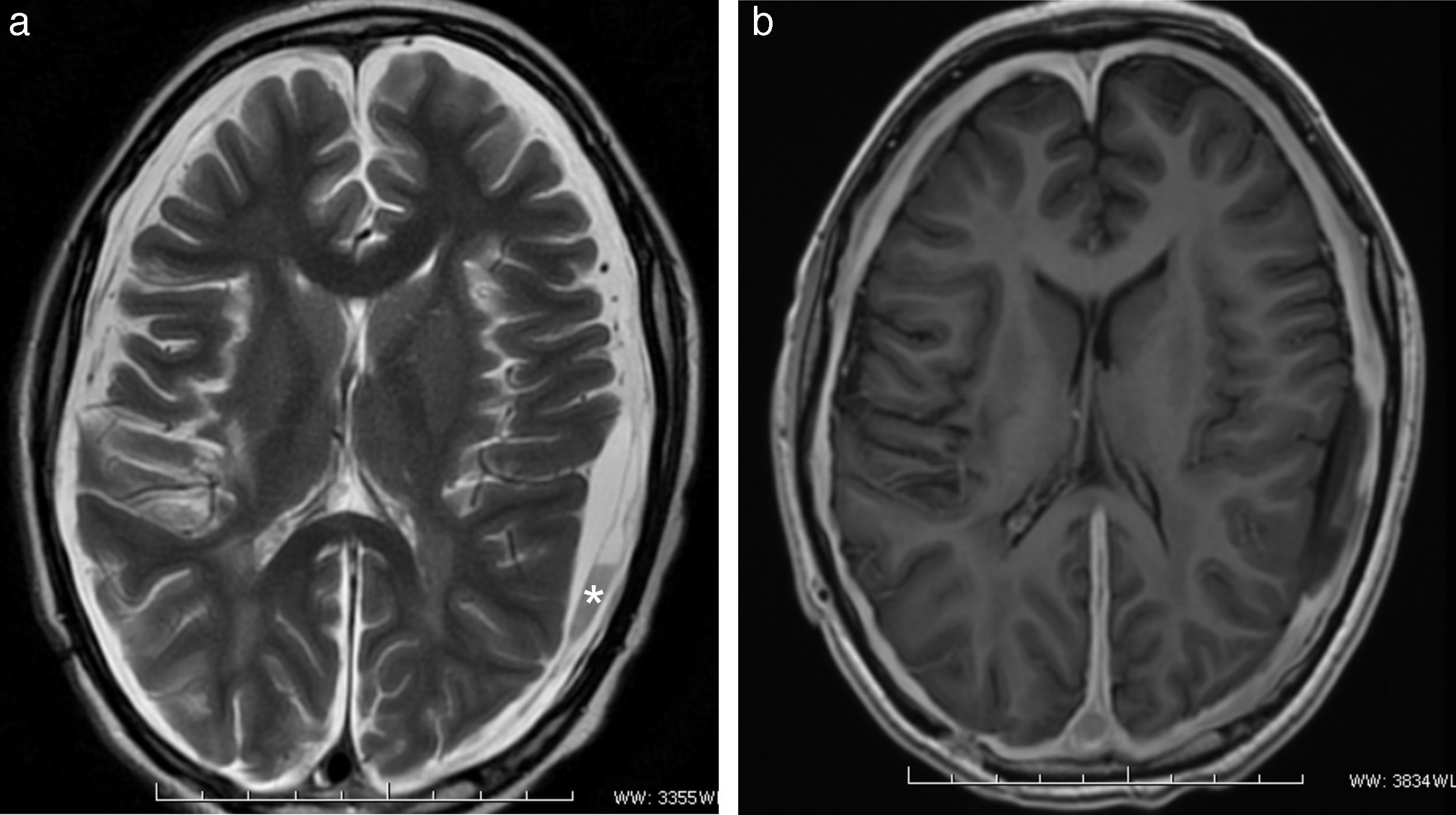
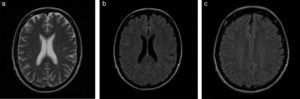
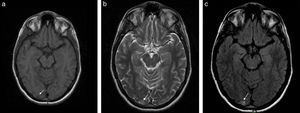
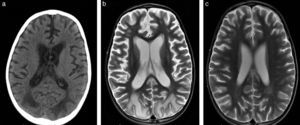
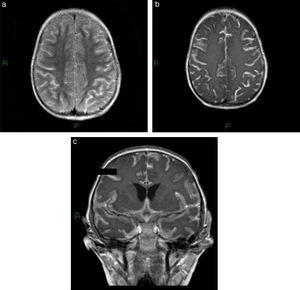
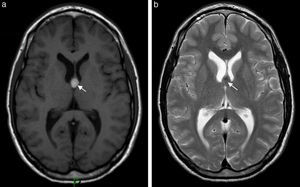
El hallazgo más frecuente quizás lo constituya la presencia de pequeñas imágenes focales que se distribuyen en la sustancia blanca encefálica y se visualizan hiperintensas en la RM ponderada en T2 o FLAIR (fig. 1). Estas imágenes se observan en aproximadamente un 12-47% de los pacientes migrañosos, siendo incierto su origen y significado clínico3. La importancia de este hallazgo radica en la posible confusión que puede generar con otras etiologías, como la esclerosis múltiple y los fenómenos microangiopáticos.
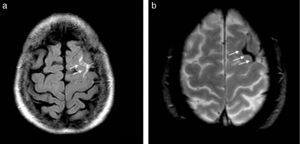
Si bien existen otros cambios estructurales asociados a la migraña, la complicación más importante de esta patología tal vez sea el infarto migrañoso3. En estos casos, los pacientes suelen presentar intensas crisis migrañosas acompañadas de otros síntomas, como aura y déficit neurológico focal, habitualmente sin secuela funcional. Es común en mujeres migrañosas menores de 45 años y con factores de riesgo cardiovascular. En imágenes, el área afectada muestra una pequeña lesión, generalmente menor de 3cm, con características de infarto, muchas veces silente (fig. 2).
Cefalea secundariaCon fines didácticos, se categoriza la cefalea secundaria según el sustrato patológico subyacente.
Causa vascular
Existe un sinnúmero de patologías de base vascular capaces de generar cefalea. Algunas son frecuentes, mientras que otras corresponden a etiologías raras o a manifestaciones atípicas de afecciones comunes.
Entre las habituales, se encuentra uno de los diagnósticos más importantes en la patología urgente: la hemorragia subaracnoidea (HSA), que se basa en la extravasación de sangre al espacio subaracnoideo. Constituye el 6-8% de todas las patologías vasculo-cerebrales, siendo su origen más frecuente el traumatismo craneano4. En las HSA no traumáticas, la causa principal es la ruptura de aneurismas intracraneanos. Asimismo, otros mecanismos causantes que se pueden mencionar son las trombosis de venas corticales, el síndrome de vasoespasmo cerebral reversible y la angiopatía amiloide, entre otras.
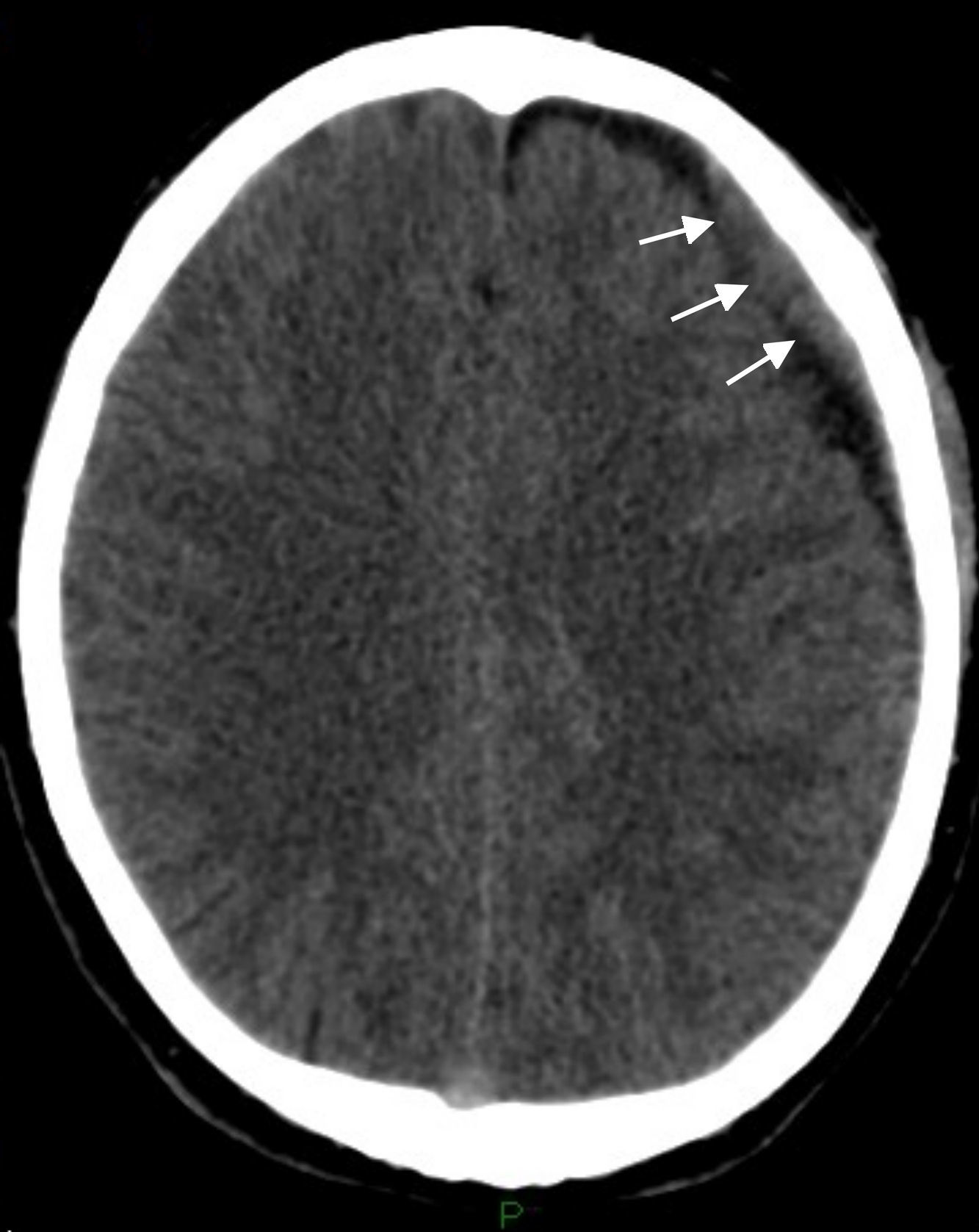
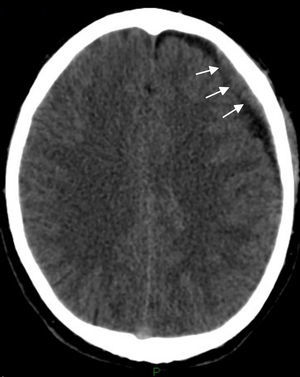
En nuestra experiencia, la HSA de origen traumático se presentó en las primeras exploraciones al poco tiempo del traumatismo, así como en el estadio subagudo, durante el estudio de la cefalea postraumática (donde el sangrado suele visualizarse en la TC como una hiperdensidad espontánea de uno o más surcos corticales, en general en las adyacencias al área de impacto, habitualmente sin manifestación en las cisternas ni ventrículos).
Al igual que el resto, la HSA traumática se observa con una hiperintensidad de señal del surco cortical afectado, principalmente en la secuencia FLAIR, y en forma menos sensible con baja señal en las GRE. Ambas secuencias resultan de suma utilidad en este tipo de cuadros (fig. 3).
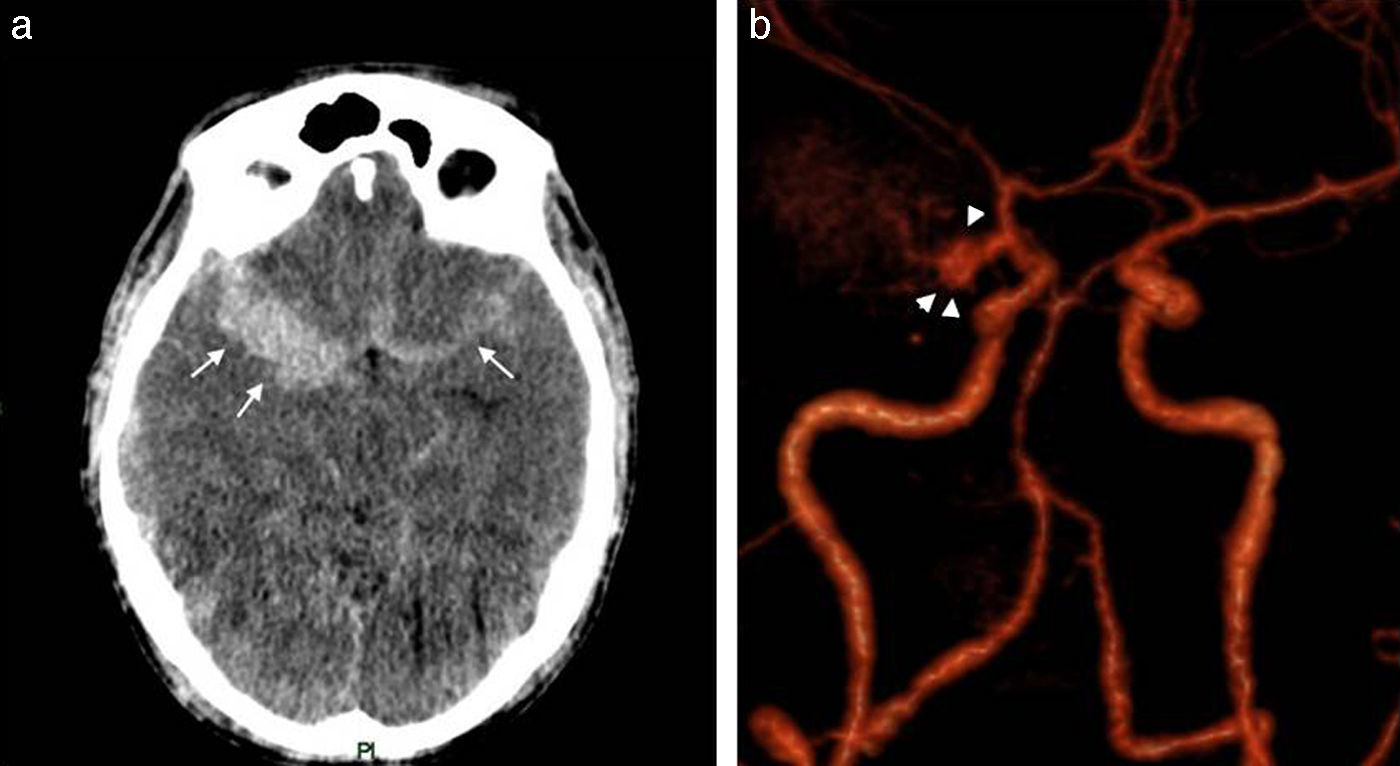
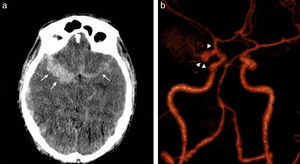
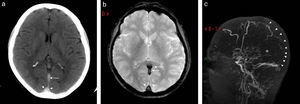
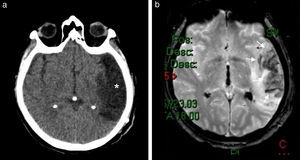
Continuando con la HSA, la consulta por cefalea en estallido debe plantear la sospecha de una ruptura aneurismática como causante (fig. 4). En estos casos suele observarse contenido hemático en los espacios subaracnoideos corticales y en las cisternas, siendo más cuantioso el sangrado cerca del aneurisma roto. Si el cuadro es de mayor gravedad, la sangre puede volcarse al sistema ventricular.
La TC en corte axial detecta (a) una hiperdensidad en topografía silviana bilateral, con predominio del lado derecho (flechas), compatible con hemorragia subaracnoidea aguda. (b) La angio-TC (volume rendering) visualiza un aneurisma sacular de la arteria comunicante posterior derecha (cabezas de flecha), con irregularidad de la pared (sugestiva de ruptura).
A fin de no superar los límites de este trabajo, solo recordamos que la HSA tiene una gran morbimortalidad, siendo el vasoespasmo una de las complicaciones más temidas. Por ello, el diagnóstico precoz resulta fundamental. Además, vale mencionar que en algunos casos el paciente refiere una cefalea en estallido, pero se detecta un aneurisma sin sangrado evidente. Esta es la cefalea centinela y su importancia radica en que antecede en días o semanas a una ruptura aneurismática5.
En nuestra práctica diaria, la combinación de RM con angio-RM resultó de mayor utilidad que la de TC con angiotomografía computada (angio-TC), debido a que el posproceso de la angio-RM es más sencillo por su exclusión de la estructura ósea. Más allá de esto, la angiografía digital continúa siendo el método diagnóstico de referencia.
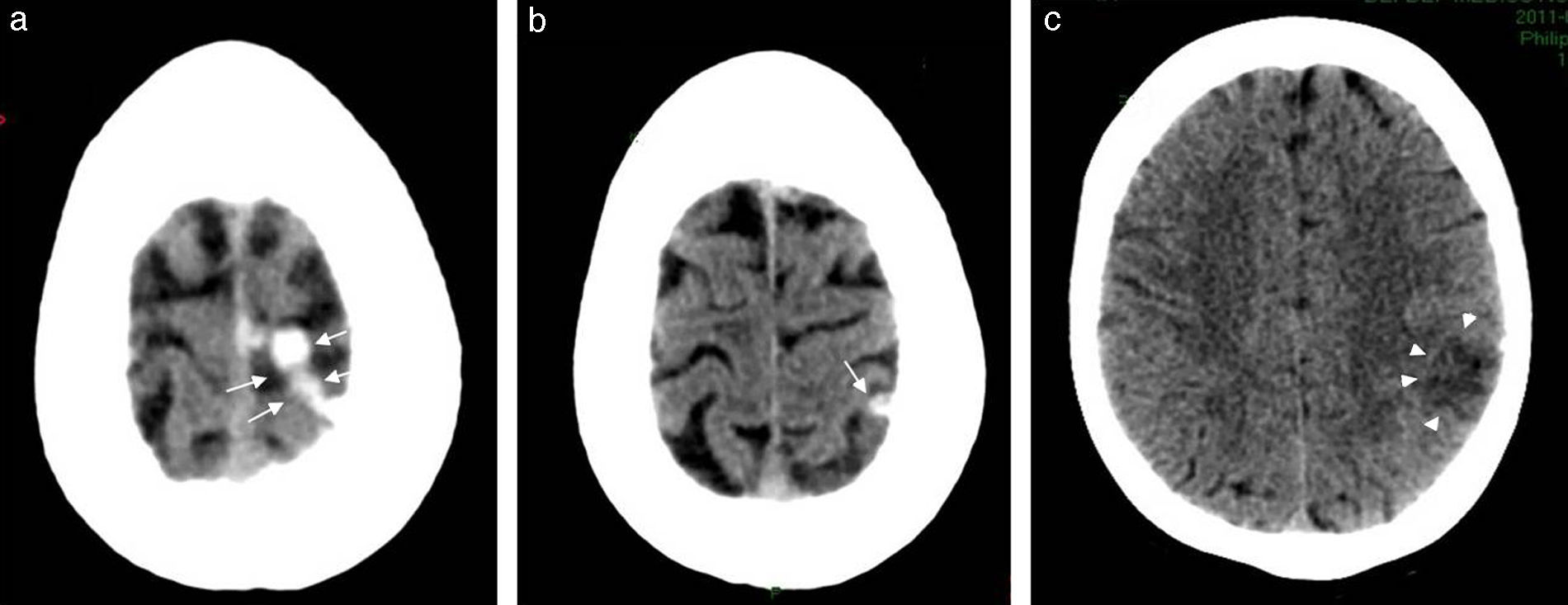
Entre las causas de HSA no traumática-no aneurismática, anteriormente se mencionó la trombosis de venas corticales (fig. 5) y el síndrome de vasoespasmo cerebral reversible. En el primer caso, habitualmente se refiere una cefalea de características no comunes, siendo el grupo de riesgo los pacientes con antecedentes de neoplasia, trombofilia o consumo de anticonceptivos orales6. En la TC, la vena trombosada se manifiesta con un cordón hiperdenso en la superficie del encéfalo, mientras que en la RM la señal del trombo varía según su estadio (agudo, subagudo y tardío).
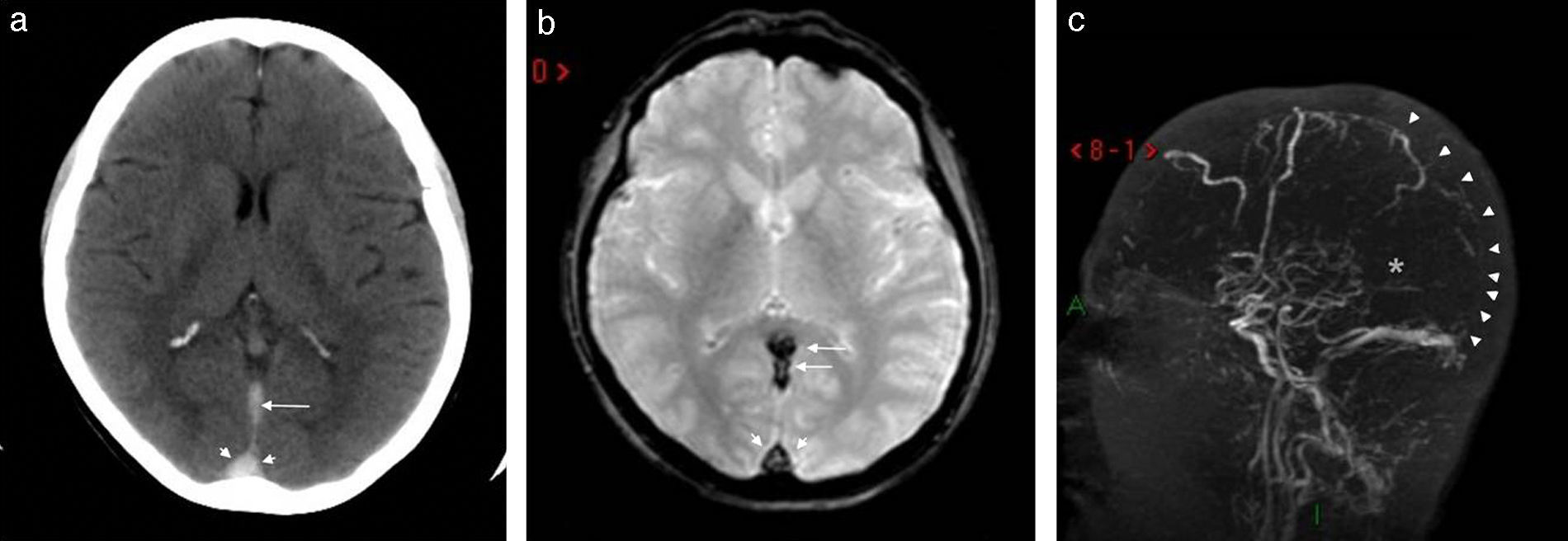
La patología trombótica también puede afectar los senos durales, generando cefalea y un posterior infarto cerebral, en muchos casos con transformación hemorrágica. El seno dural afectado (fig. 6) presenta pérdida de señal en la angio-RM y se encuentra reemplazado por material trombótico en las imágenes convencionales. El trombo venoso, asimismo, varía su señal en función del tiempo de evolución. En estos casos, otro hallazgo usual es la apertura de las venas colaterales.
Trombosis de los senos durales. La trombosis del seno longitudinal superior (flechas largas en a y b) y del seno recto (flechas cortas en a y b) evidencia imágenes (a) hiperdensas en la TC e (b) hipointensas en la secuencia GRE en corte axial. (c) La angio-RM venosa TOF, en corte sagital, muestra una señal disminuida en el seno longitudinal superior (puntas de flecha) y ausente en el seno recto-vena de Galeno (asterisco).
Dentro de nuestra casuística, se hallaron otros tipos de patología vascular no oclusiva: el síndrome de vasoespasmo cerebral reversible7 y la encefalopatía posterior reversible (PRES)8. Ambos se desarrollaron con cefaleas resistentes al tratamiento.
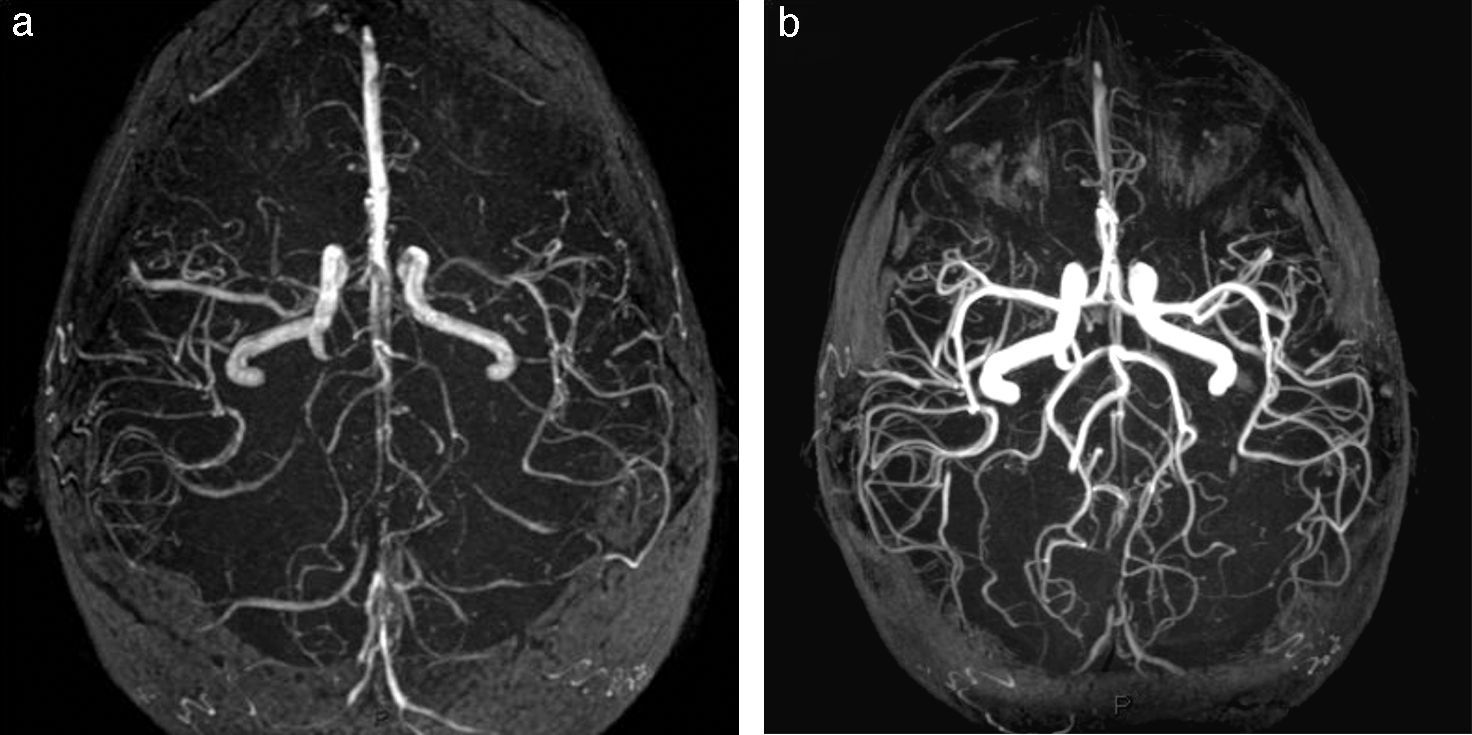
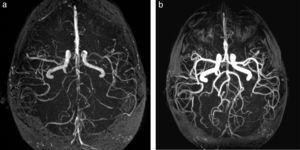
El primer cuadro puede obedecer a una gran variedad de causas, pero en nuestro estudio se debió a la cefalea poscoital. En esta patología, hay una hiperreactividad del músculo liso de la vasculatura endocraneana a diferentes estímulos, que genera un patrón angiográfico de tipo vasculítico (fig. 7). Este puede acompañarse de HSA de la convexidad.
Síndrome de vasoespasmo cerebral reversible en paciente con cefalea poscoital. (a) La angio-RM tridimensional TOF, en plano axial, demuestra al momento de la consulta una marcada irregularidad en la señal de los vasos intracraneanos. (b) Esta desaparece después del tratamiento con bloqueantes cálcicos.
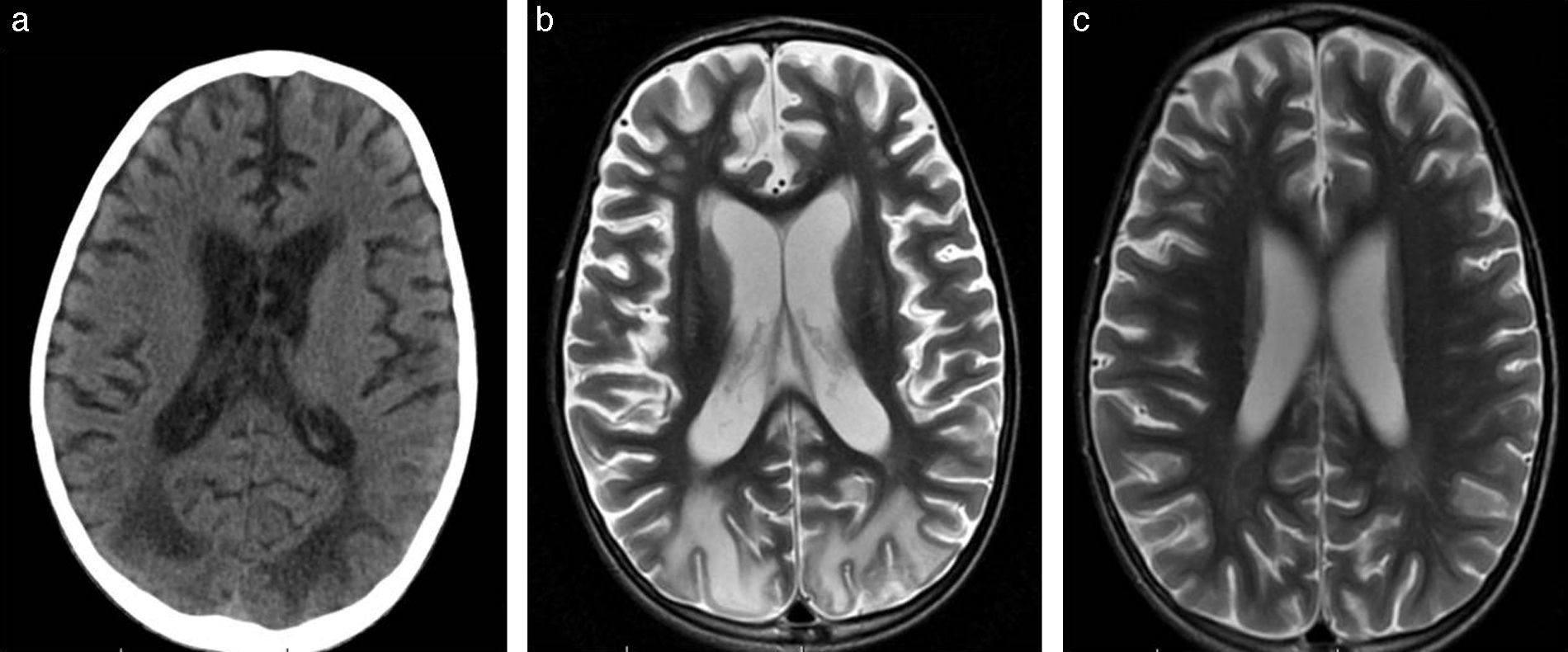
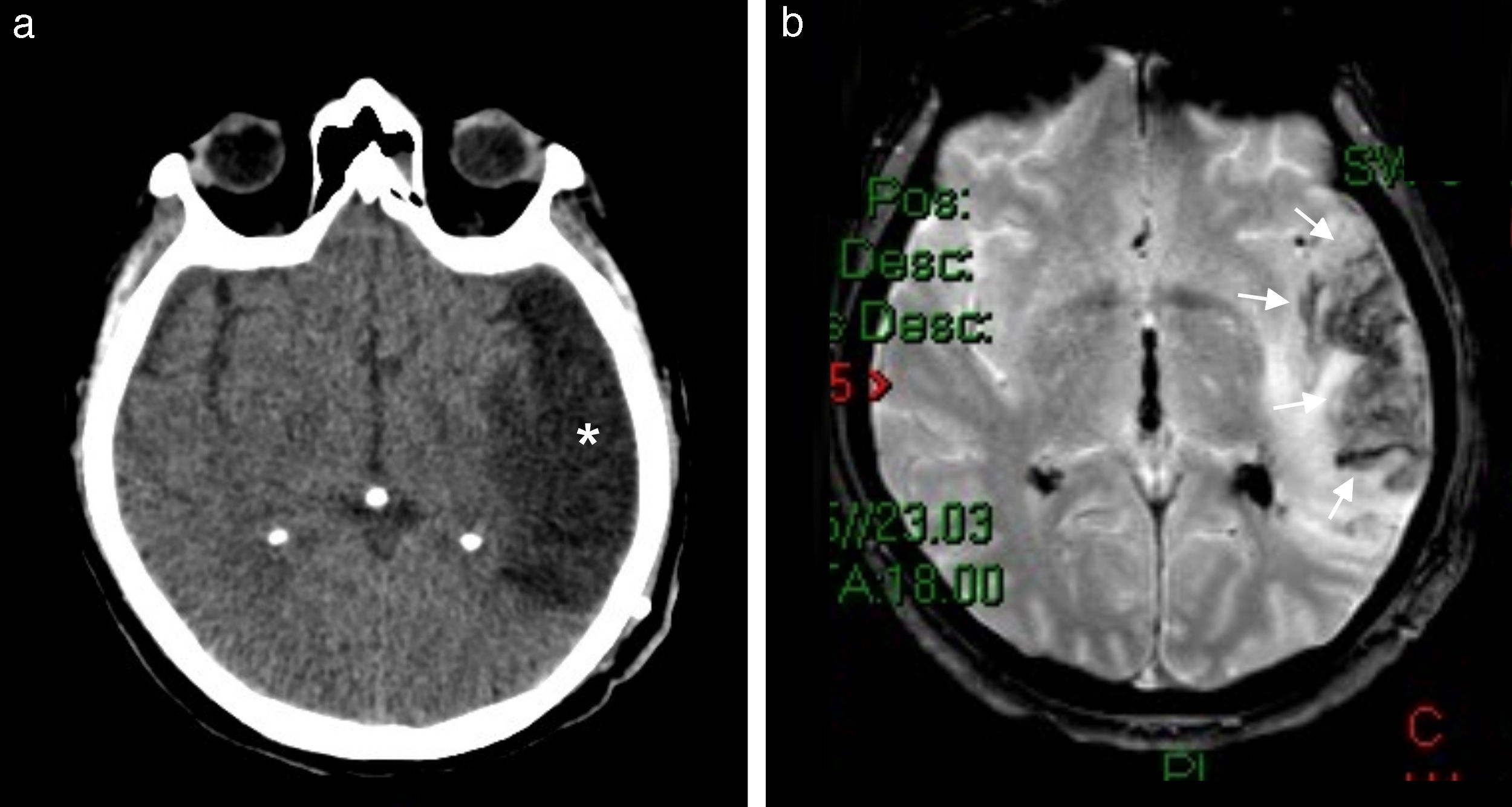
Por su parte, en el segundo grupo (PRES) se genera un desbalance en el manejo de la tensión arterial entre la circulación anterior y posterior durante los cuadros de hipertensión. Su presentación típica se basa en áreas de edema vasogénico en las zonas correspondientes a la circulación posterior, que habitualmente resuelven con la normalización de la tensión (fig. 8). Sin embargo, existen formas atípicas en las que el daño puede ser irreversible y otras en las que las lesiones exceden el territorio vascular habitual.
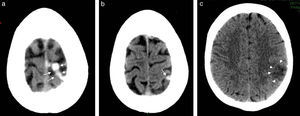
Cefalea durante crisis hipertensiva. (a) La TC en corte axial registra áreas hipodensas en la sustancia blanca posterior con una distribución bilateral. (b) En la secuencia en ponderación T2, corte axial, se observa la alteración de señal en dicha sustancia, mientras que (c) en la RM de control, después de la resolución, se identifican hallazgos vinculables a una encefalopatía posterior reversible.
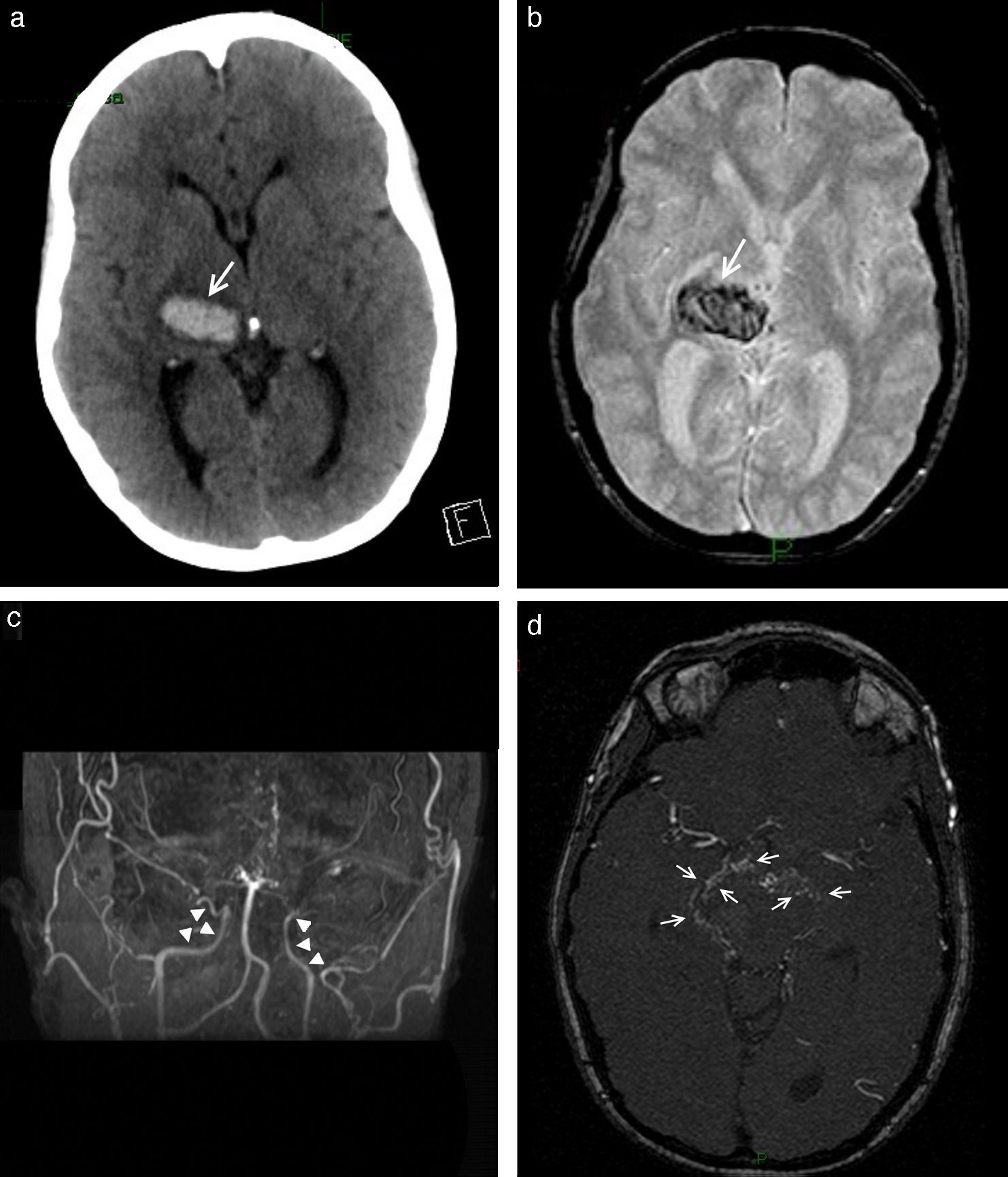
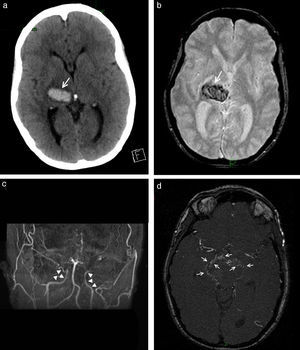
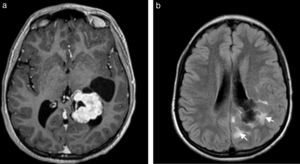
Finalmente, incluimos en este apartado a los hematomas intraparenquimatosos (HIP). Estos presentan cefalea seguida o no de déficits focales, según sea su localización. Si bien generalmente se originan por hipertensión arterial, otras causas menos frecuentes pueden ser el consumo de cocaína, la angiopatía amiloide, las coagulopatías, las malformaciones vasculares y los tumores. Con fines didácticos mostramos un caso de HIP en una paciente con lupus y síndrome de moyamoya9 (fig. 9).
Paciente con cefalea y hematoma en la región tálamo capsular derecha. Se observa (a) en la TC una lesión espontáneamente densa (flecha) y (b) en la secuencia GRE, corte axial, un área de hipointensidad (flecha). (c) La angio-RM tridimensional TOF registra ausencia de señal en los tramos terminales de ambas carótidas internas (puntas de flecha), mientras que (d) en los cortes axiales crudos se identifican pequeños vasos colaterales en las arterias comunicantes posteriores y en ambas arterias cerebrales posteriores, hallazgos correspondientes a enfermedad de moyamoya en estadio III (flechas).
Cabe recordar que en los pacientes con accidente cerebrovascular en estadio agudo-subagudo, la cefalea puede ser signo de transformación hemorrágica (fig. 10).
Causa infecciosa
Las neuroimágenes en el estudio del paciente con cefalea y fiebre tienden a utilizarse para descartar procesos intracraneanos graves (meningoencefalitis, p. ej.), en los cuales el diagnóstico precoz permite reducir la morbimortalidad.
La meningoencefalitis suele manifestarse como un edema cerebral en la TC, con alteración en la señal de los espacios subaracnoideos, principalmente en la secuencia FLAIR, y realce leptomeníngeo (fig. 11). También puede haber alteraciones en la señal de la corteza cerebral. En estos casos, hay que investigar la presencia de colecciones sépticas, como abscesos o empiemas.
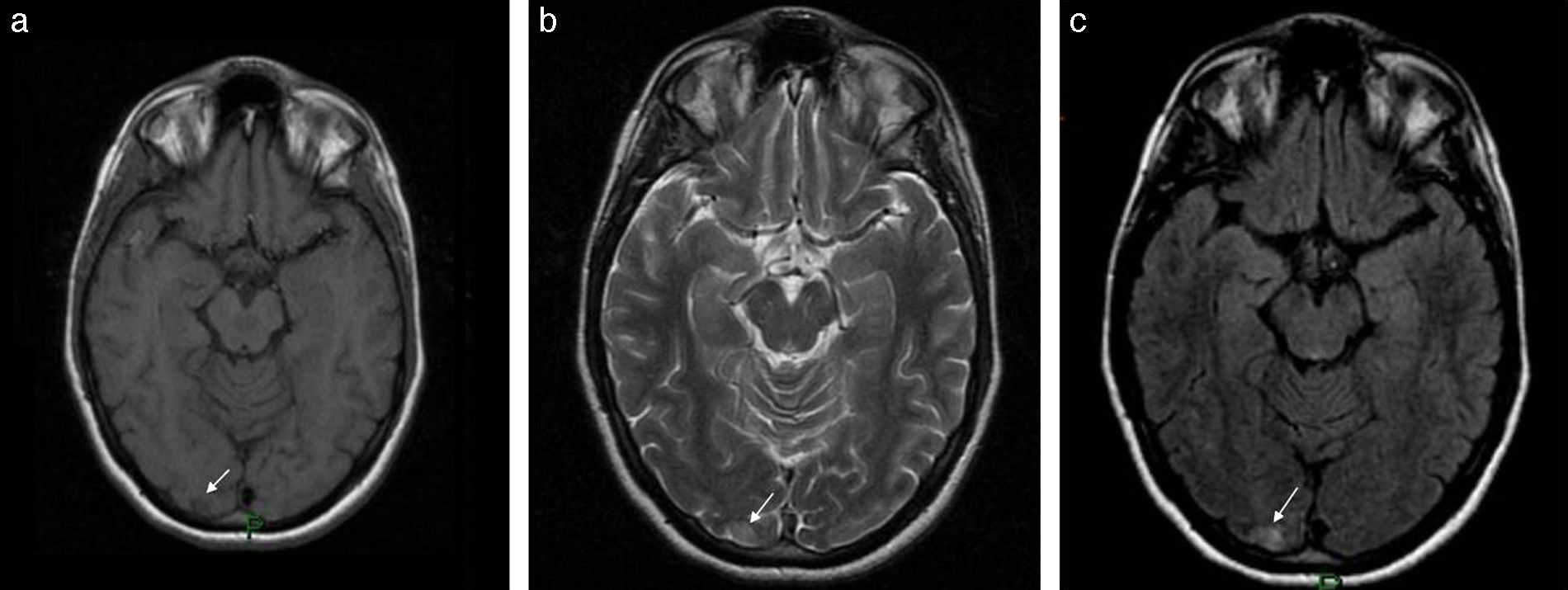
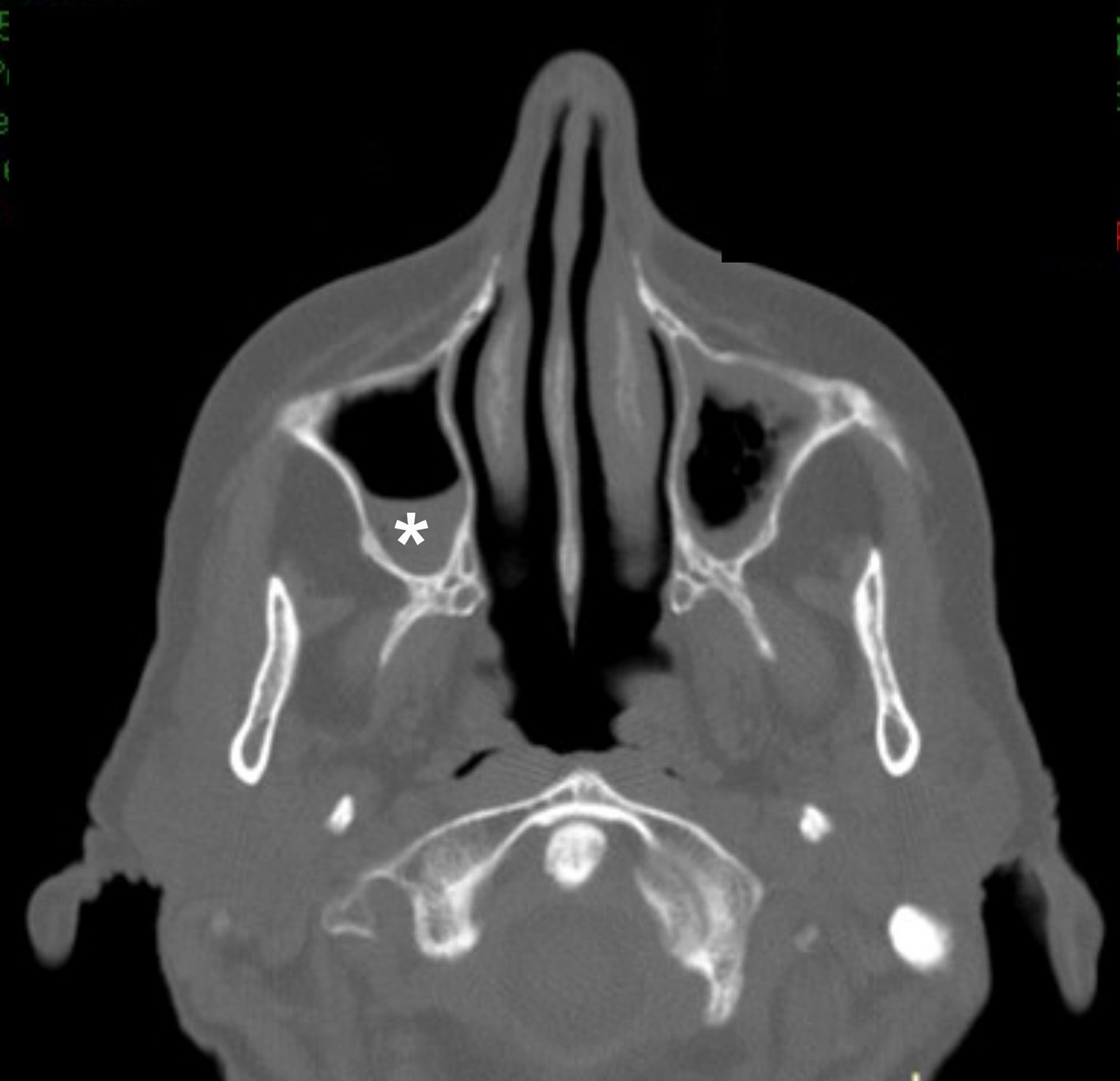
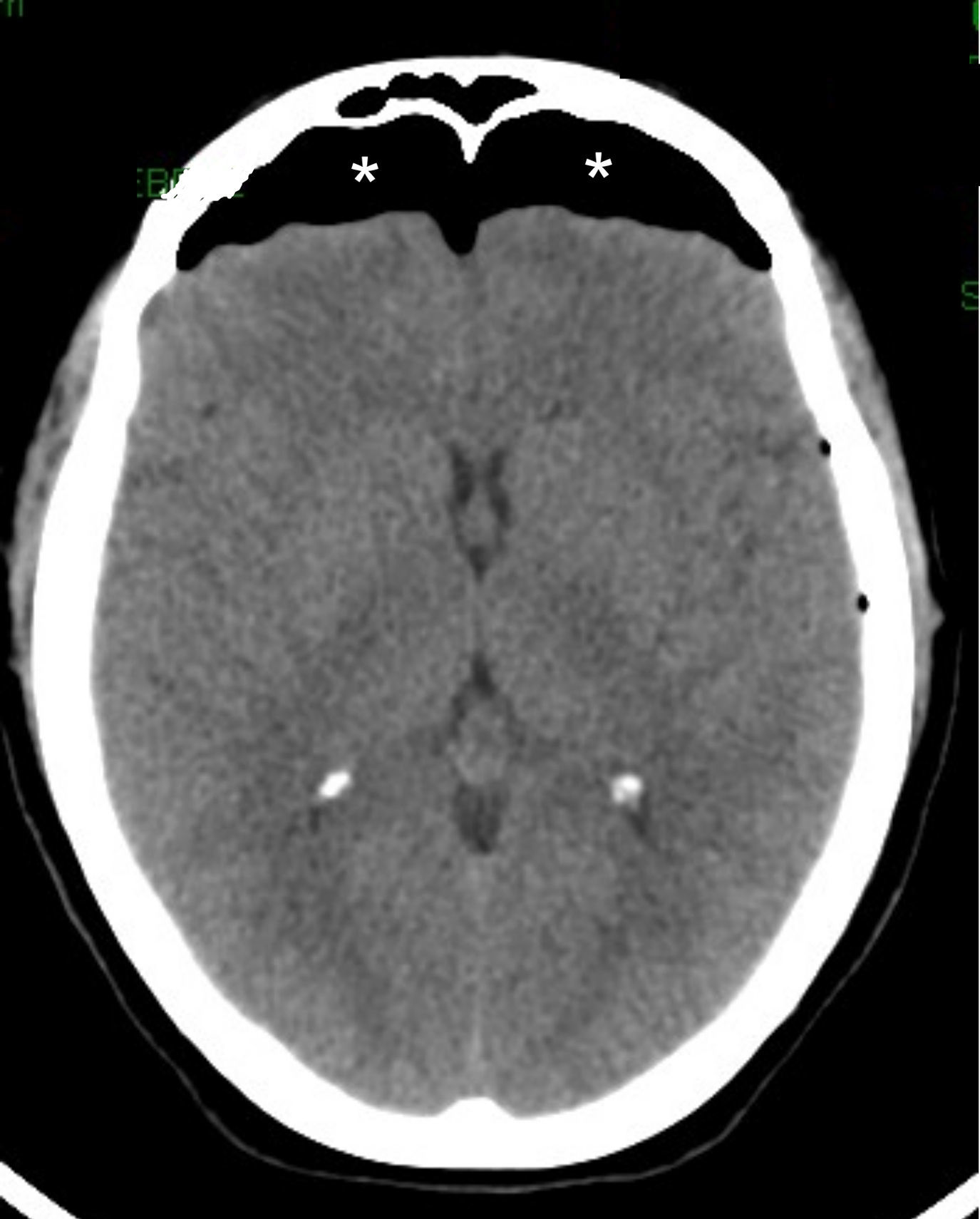
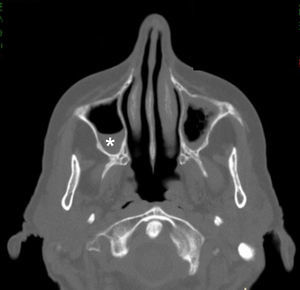
Por otro lado, existen focos infecciosos-inflamatorios que se evidencian con síntomas como cefaleas (la sinusitis, p. ej.) y se muestran con variable ocupación de las cavidades paranasales por una mucosa engrosada o niveles hidroaéreos (fig. 12).
Causa tumoral
Cualquier tumor endocraneano puede generar cefalea, ya sea porque ocupa espacio, genera hidrocefalia o provoca sangrados. En estos casos, es fundamental la pesquisa de hallazgos que sugieran riesgo de vida, como las herniaciones del parénquima encefálico.
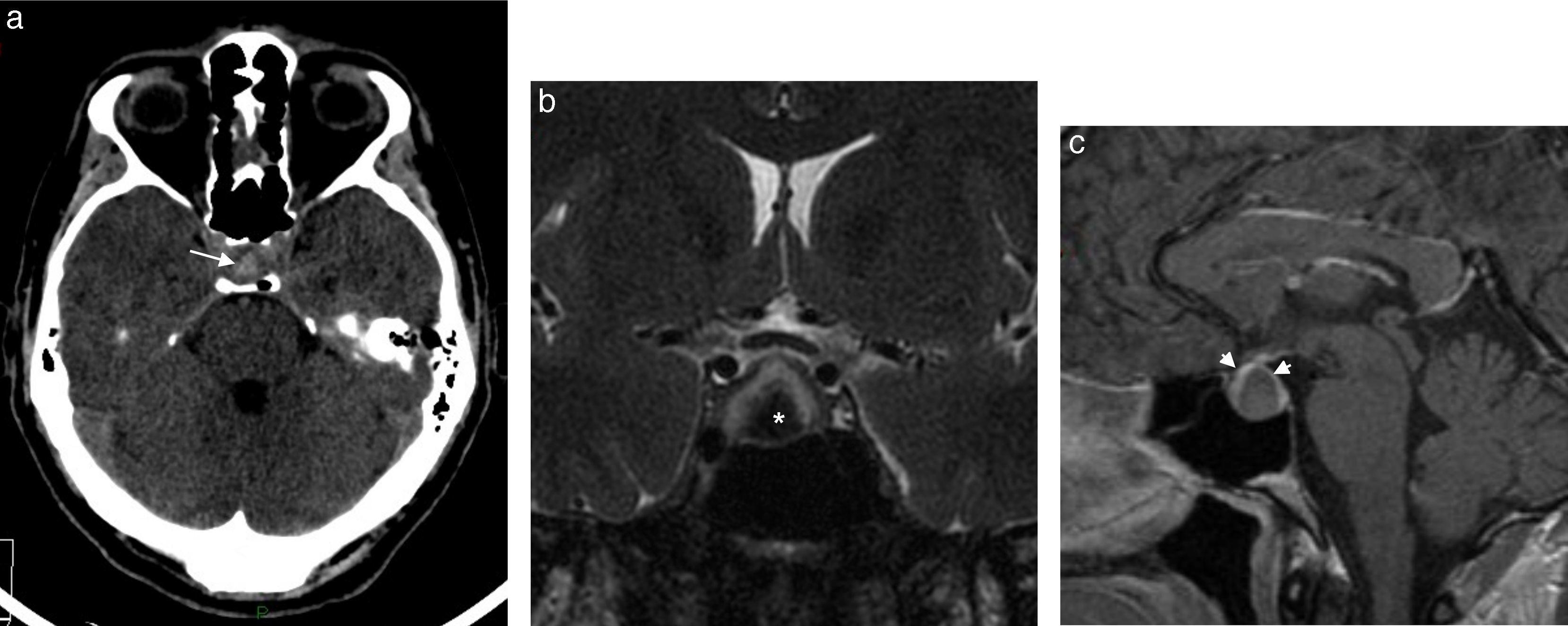
Los adenomas hipofisarios constituyen la causa más frecuente de sangrado tumoral intracraneano10. Se muestran con la hipófisis aumentada de tamaño y cambios de señal derivados de la presencia de sangre en el interior de la lesión (fig. 13). Pueden acompañarse de trastornos visuales o hipopituitarismo, según afecte al quiasma óptico o al eje hipotálamo-hipofisario.
Paciente joven con cefalea no habitual resistente al tratamiento. (a) En la TC en corte axial se observa una imagen hiperdensa en topografía hipofisaria (flecha), mientras que en la RM se reconoce (b) una imagen tumoral hipofisaria con áreas de baja intensidad en la secuencia ponderada en T2 en corte coronal (asterisco) y (c) una señal heterogénea en la secuencia ponderada en T1 en corte sagital con contraste (puntas de flecha). El hallazgo es compatible con adenoma hipofisario con cambios hemorrágicos.
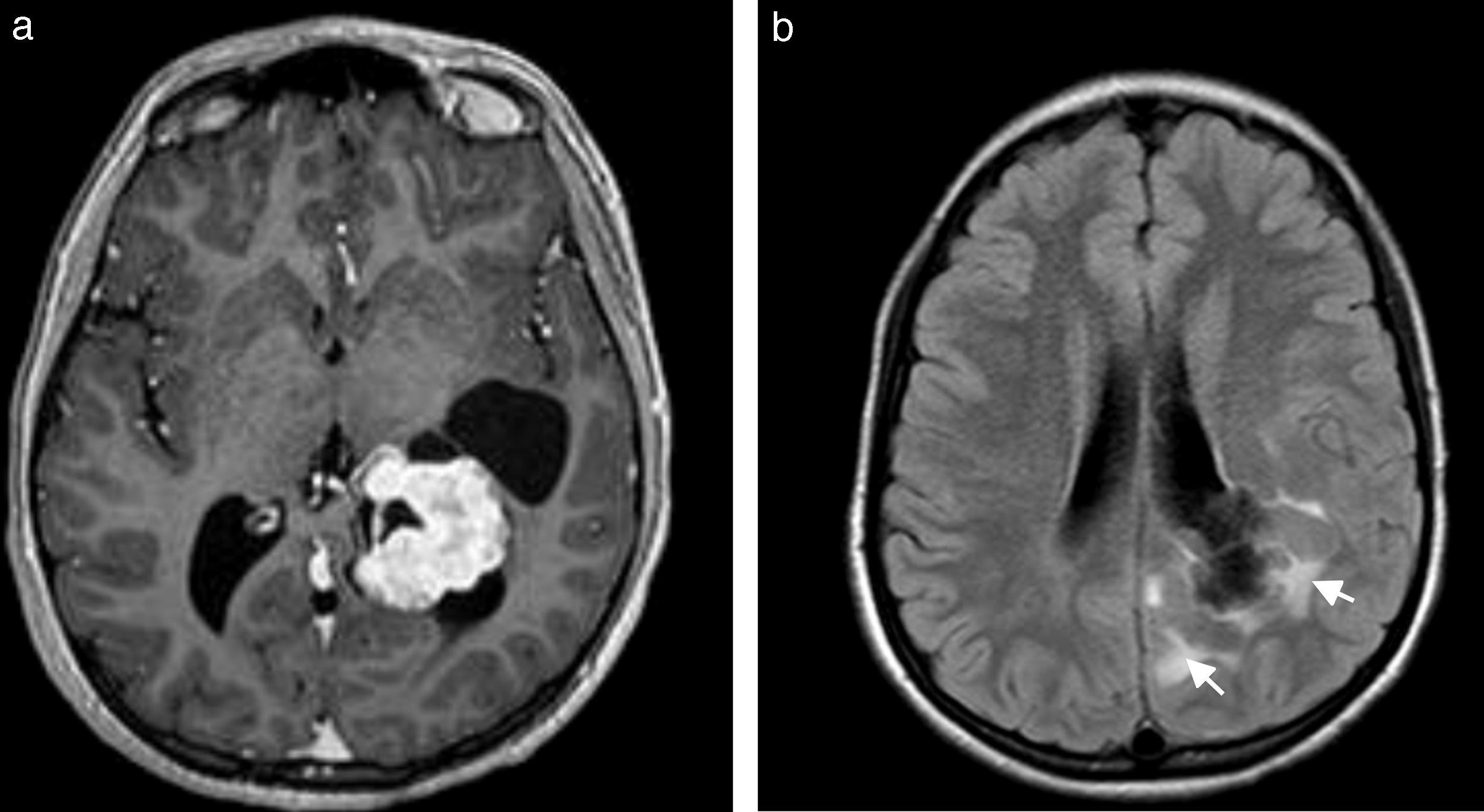
Dentro de este tipo de cefaleas, otros causantes son los tumores ventriculares, como el carcinoma de los plexos11 coroideos (fig. 14) y el quiste coloide (fig. 15). Estos producen hidrocefalia mediante diferentes mecanismos.
Paciente joven de sexo masculino consultó por cefalea gravativa subaguda. (a) La RM en corte axial evidencia una lesión ocupante del atrio ventricular izquierdo, que depende del plexo coroideo y muestra un marcado realce en las secuencias ponderadas en T1 tras la administración del contraste. (b) En la secuencia FLAIR con cortes axiales se observa un compromiso de la sustancia blanca periventricular (flechas) que indica infiltración. La lesión corresponde a un carcinoma del plexo coroideo.
Causas misceláneas
Existen causas de cefalea de diversa etiología que pueden variar en frecuencia, pero que es necesario conocer.
En los pacientes sometidos a neurocirugías, la cefalea en la etapa posquirúrgica inmediata debe plantear principalmente la sospecha de complicaciones de tipo infeccioso (empiemas, abscesos, meningitis, etc.).
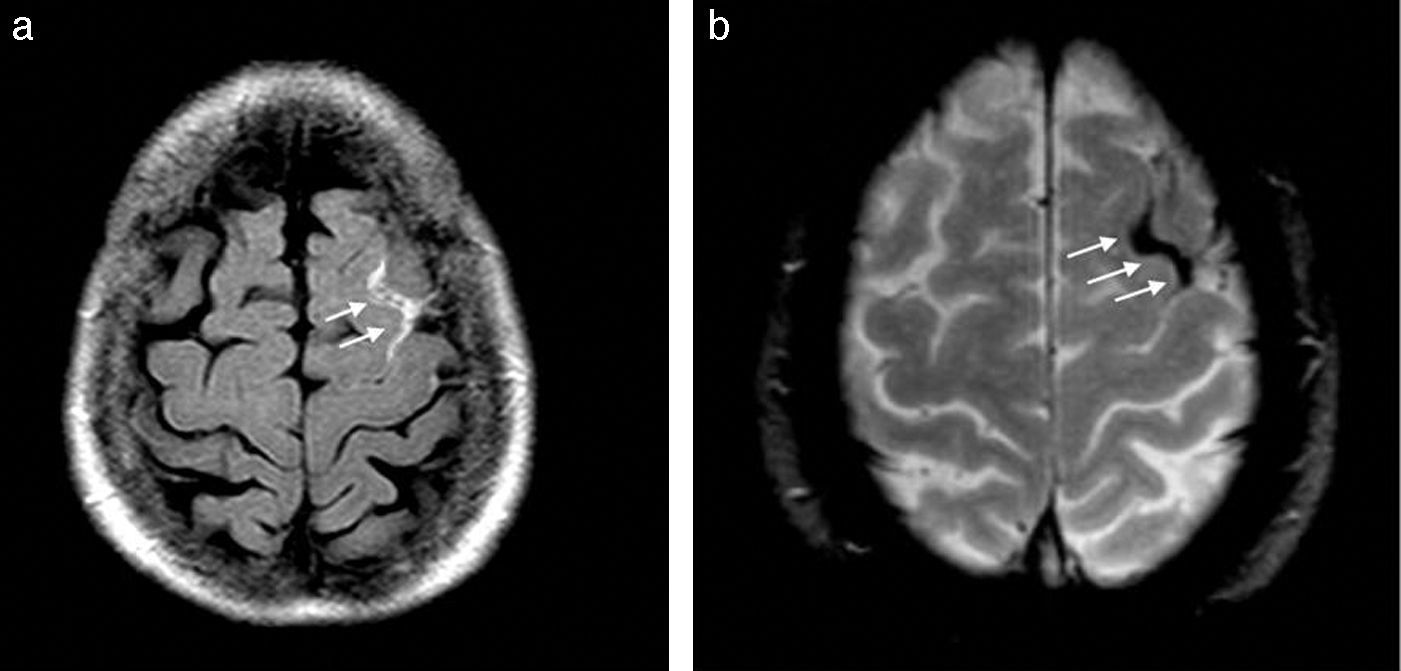
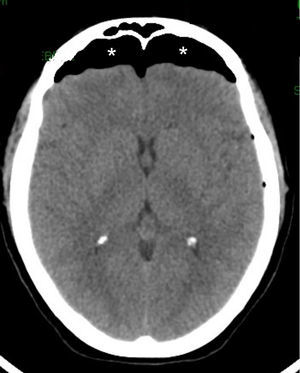
Una vez excluida esta variante, hay que pensar en otros eventos posquirúrgicos, como el neumoencéfalo (fig. 16) que consiste en la presencia de aire endocraneano y puede requerir drenajes en función del efecto de masa generado12.
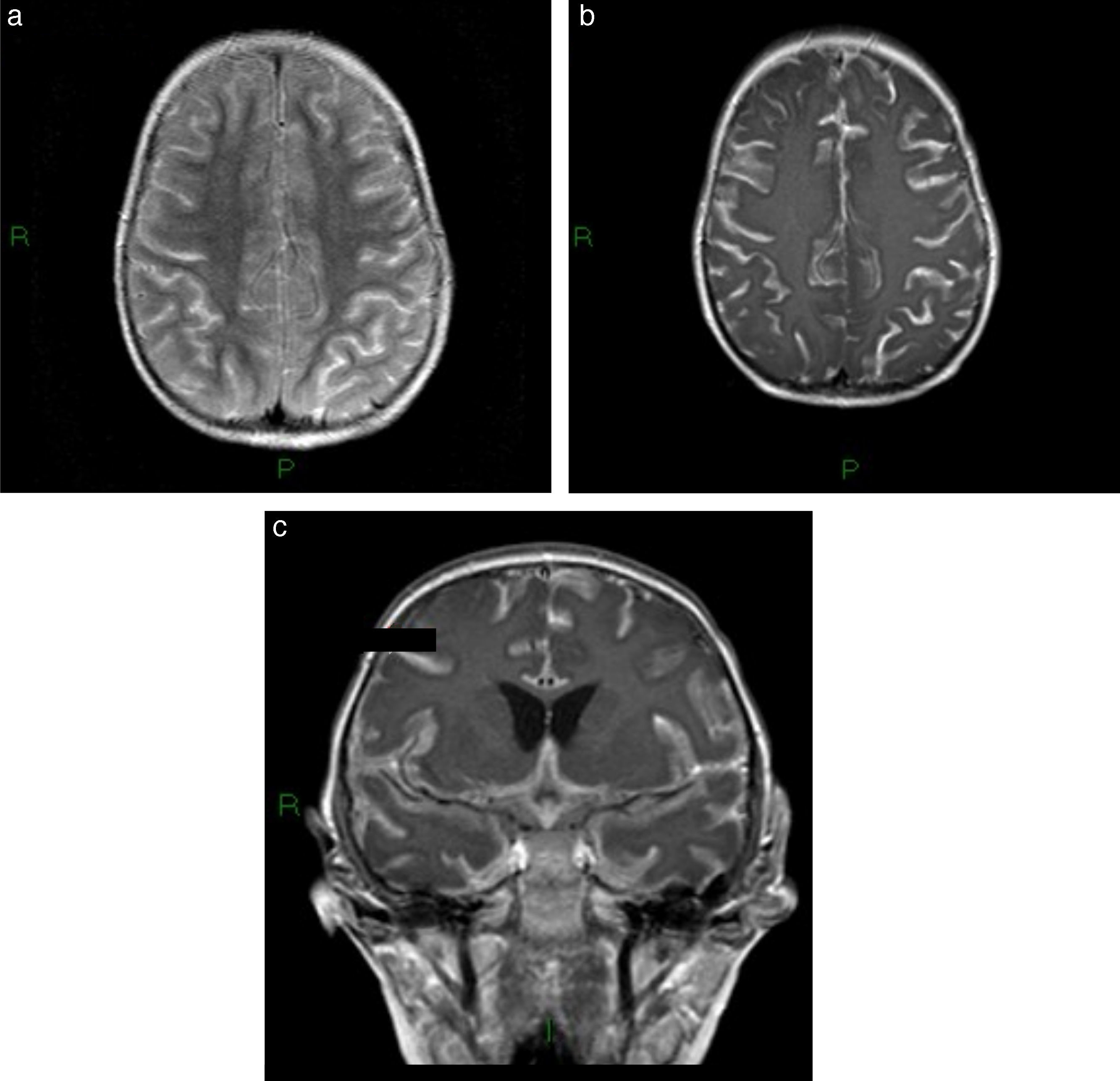
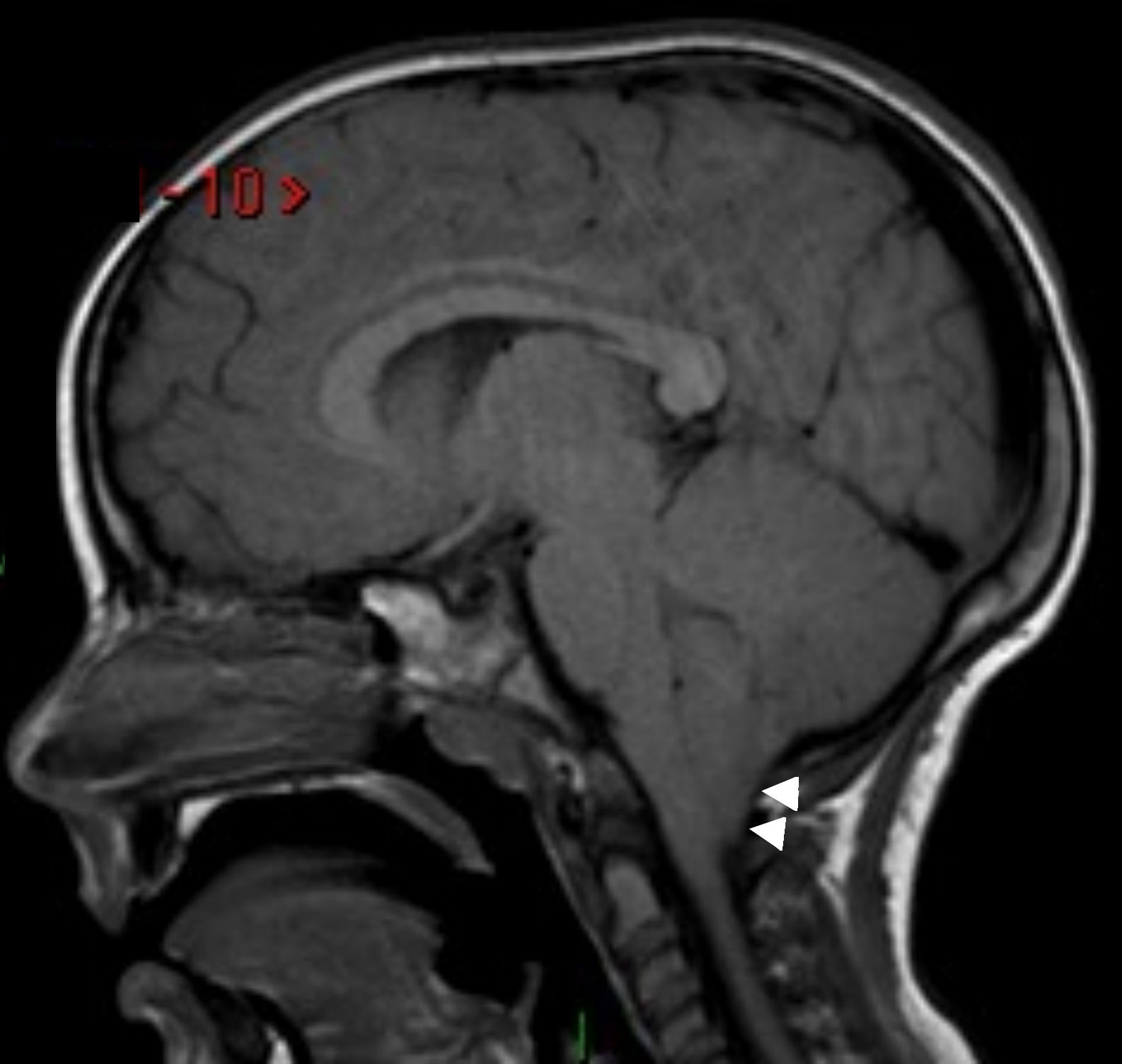
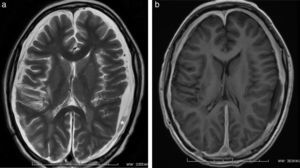
Además, en el cuadro de una cefalea posquirúrgica es posible encontrar hipotensión del líquido cefalorraquídeo, debido a su fuga o a un malfuncionamiento del sistema de derivación ventricular (fig. 17).
Cefalea posquirúrgica en paciente con hipotensión del líquido cefalorraquídeo. (a) En la secuencia en ponderación T2, corte axial, se observan colecciones extraaxiales ex vacuo con contenido hemático (asterisco) y ventrículos laterales de tamaño pequeño. (b) La secuencia en ponderación T1 con gadolinio, en corte axial, detecta engrosamiento y realce paquimeníngeo difuso.
Otra causa frecuente, principalmente en el paciente adulto anticoagulado, es el hematoma subdural (fig. 18).
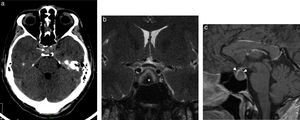
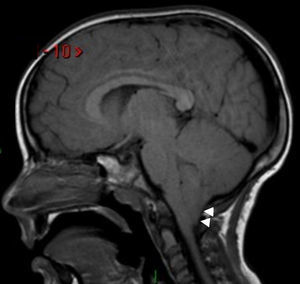
Para finalizar, se pueden mencionar las causas malformativas, como la malformación de Arnold-Chiari. En esta, el descenso de las amígdalas cerebelosas a través del agujero magno (fig. 19), junto con distintas anomalías de la fosa posterior, dificulta el paso del líquido cefalorraquídeo por la charnela cráneo-espinal, generando cefalea.
ConclusiónLas neuroimágenes complementan el estudio del paciente con cefalea de comienzo reciente y de aquel con cambios en su cefalea habitual, debido a que categorizan la afección en primaria y secundaria. En el segundo caso, además permiten determinar la etiología.
Es importante conocer los aspectos básicos de las patologías frecuentes e infrecuentes, así como sus complicaciones, a fin de lograr un diagnóstico precoz.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses, excepto el Dr. Kozima que declara como posible conflicto de interés ser miembro de la Comisión Directiva de la SAR.