La enfermedad inflamatoria intestinal es una patología crónica, con una incidencia cada vez mayor. Dentro de este grupo de afecciones, la enfermedad de Crohn y la colitis ulcerosa son las más frecuentes. La enterografía por tomografía computada (ETC) y por resonancia magnética (ERM) son las modalidades de elección para la evaluación y seguimiento de la entidad, permitiendo examinar la apariencia de la mucosa, la pared intestinal, las manifestaciones extraintestinales y las complicaciones asociadas. La elección del estudio debe hacerse de acuerdo con la condición clínica de cada paciente.
Inflammatory bowel disease is a chronic condition with increasing incidence. Crohn's disease and ulcerative colitis are the most common pathologies. Computed tomography (CT) enterography and magnetic resonance (MR) enterography are the methods of choice for evaluating and monitoring this entity, assessing the appearance of intestinal wall, mucosa, extra-intestinal manifestations, and associated complications. The preferred imaging methods must be selected according to the clinical conditions of the patient.
La enfermedad inflamatoria intestinal es una patología crónica secundaria a una respuesta inmune no controlada en la mucosa gastrointestinal, con manifestaciones inespecíficas gastrointestinales y sistémicas, y múltiples complicaciones. La incidencia de la patología ha ido aumento a nivel mundial, con una mayor incidencia en áreas nórdicas y países desarrollados1. La enfermedad de Crohn (EC) y la colitis ulcerosa (CU) constituyen las dos patologías más representativas de este grupo.
Entre los múltiples elementos predisponentes, se encuentran los factores genéticos, infecciosos y ambientales, la dieta, la enteritis perinatal o infantil, la infección o vacunación contra el sarampión, la infección por micobacterias y los anticonceptivos orales2. De acuerdo con estudios realizados, la lactancia materna es un factor protector contra la EC y la CU, mientras que el tabaquismo aumenta el riesgo de desarrollo y recurrencia de la EC y disminuye la posibilidad de CU3,4.
La EC suele aparecer por primera vez entre los 20 y los 30 años, con un segundo pico de presentación entre la quinta y la séptima década de vida, mientras que la primera manifestación de la CU ocurre entre los 30 y los 40 años, a pesar de que se ha descrito un grupo más pequeño en la séptima década de la vida5,6. La prevalencia de la EC es mayor en mujeres (60%), mientras que la de la CU es igual en ambos géneros. En la población hispana la incidencia y prevalencia de la colitis ulcerosa es mayor en comparación con la enfermedad de Crohn1,6.
Protocolos de imagenDentro del diagnóstico y seguimiento de la enfermedad inflamatoria intestinal, existen métodos que permiten valorar la mucosa, las manifestaciones intestinales y la enfermedad penetrante mural. La enterografía por tomografía computada (ETC) o la enterografía por resonancia magnética (ERM) son los estudios de elección7. Además, estos son útiles para determinar la localización, extensión, actividad y severidad.
Debido a la variabilidad de los síntomas en pacientes con enfermedad inflamatoria intestinal, el abordaje inicial del dolor abdominal suele realizarse con modalidades diagnósticas como el ultrasonido, que permite evaluar el engrosamiento de la pared (> 3mm), la presencia de estenosis, la formación de fístulas, la alteración de la grasa mesentérica y el aumento del tamaño de los ganglios mesentéricos. A su vez, la valoración con Doppler identifica áreas de hiperemia y las diferencia de zonas fibróticas con estenosis8,9. Al respecto, en un estudio realizado por Sey et al.10 se encontró que el ultrasonido tiene una sensibilidad del 78,8% y una especificidad del 91,7%, con una utilidad principalmente en la etapa inflamatoria donde identificó los cambios en la pared con una sensibilidad del 83,3% y una especificidad del 91,9%.
Por su parte, los exámenes fluoroscópicos con bario, como el tránsito intestinal y el colon por enema, suelen ser utilizados ante el hallazgo de limitaciones en los estudios endoscópicos, brindando información sobre la apariencia de la mucosa, la distensibilidad intestinal y la formación de estenosis y fístulas11.
La tomografía computada de abdomen es de utilidad para determinar el área de inflamación, descartar diagnósticos diferenciales (p. ej. apendicitis o diverticulitis) y verificar si existen fístulas, masas, zonas de estenosis o perforación8.
Enterografía y enteroclisis por tomografía computadaEsta técnica combina la resolución espacial y temporal de la tomografía con la distensión del intestino, utilizando grandes volúmenes de medio de contraste oral (1500–2000mL) y endovenoso.
En la evaluación de la distensión intestinal se han descrito dos técnicas: la enterografía y la enteroclisis. Esta última tiene una sensibilidad del 100% y una especificidad del 95% para identificar la patología intestinal, y en los casos de sospecha de obstrucción intestinal ha mostrado una sensibilidad (89%) y especificidad (100%) superior en comparación con la tomografía computada (50% y 94%, respectivamente)12,13. En la enteroclisis, se administra el contraste oral a través de una sonda nasoyeyunal para una distensión adecuada del yeyuno y el íleon. Esto la hace superior con respecto a la enterografía, principalmente en la evaluación de las válvulas conniventes del yeyuno. Además, esta técnica ha mostrado mayor certeza en el diagnóstico temprano de la enfermedad y mayor exactitud de los segmentos comprometidos14.
Por el contrario, en la enterografía no se utiliza una sonda nasoyeyunal, sino que el examen depende de la capacidad del paciente de ingerir, oralmente y en un tiempo reducido, altas cantidades de medio de contraste. Esta técnica logra una adecuada distensión del íleon, área que suele verse comprometida en la mayoría de los casos de enfermedad inflamatoria intestinal14.
En nuestra institución, el protocolo se inicia con el paso de una sonda enteral (Bilbao Dotter 12F/135cm), bajo guía fluoroscópica, hasta el segmento proximal del yeyuno. Posteriormente, se administran 2000cm3 de solución salina normal con infusor y 75cm3 de medio de contraste yodado (ioversol) a través de la vena antecubital derecha. Se realizan reconstrucciones axiales desde el diafragma hasta la sínfisis del pubis de 0,6mm de grosor cada 0,6mm y reconstrucciones multiplanares de 2mm cada 2mm en fase portal (60 segundos). La administración de la solución salina mediante la sonda nasoyeyunal asegura una distensión uniforme del intestino, posibilitando la valoración adecuada de la pared intestinal, el patrón de realce de la mucosa y la infiltración grasa. Adicionalmente, permite observar todo el abdomen y el compromiso extraintestinal secundario. Entre sus contraindicaciones se mencionan la alergia al medio de contraste, el embarazo y la insuficiencia renal9.
La enterografía por TC tiene una sensibilidad del 95% y una especificidad del 89% para identificar una patología intestinal aguda7. Los hallazgos característicos en la enfermedad inflamatoria intestinal se pueden dividir de acuerdo con el estadio en agudos o crónicos:
- -
Hallazgos de enfermedad aguda
- •
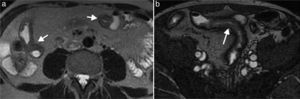
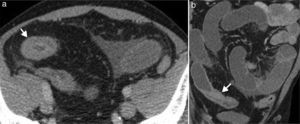
Realce de la mucosa y engrosamiento de la pared>3mm (fig. 1)
Figura 1.Enfermedad de Crohn en una mujer de 71 años con cambios inflamatorios agudos. (a) Imagen axial de enterografía por TC con medio de contraste que muestra engrosamiento mural del íleon distal, con 7mm de grosor (flecha). (b) Imagen axial de enteroclisis por tomografía computada con medio de contraste que evidencia el engrosamiento y realce de las paredes del íleon distal (flecha).
(0.16MB). - •
Alteración de la densidad de la grasa adyacente
- •
Edema intramural que corresponde a una capa hipodensa ubicada entre el músculo y la mucosa que realza
- •
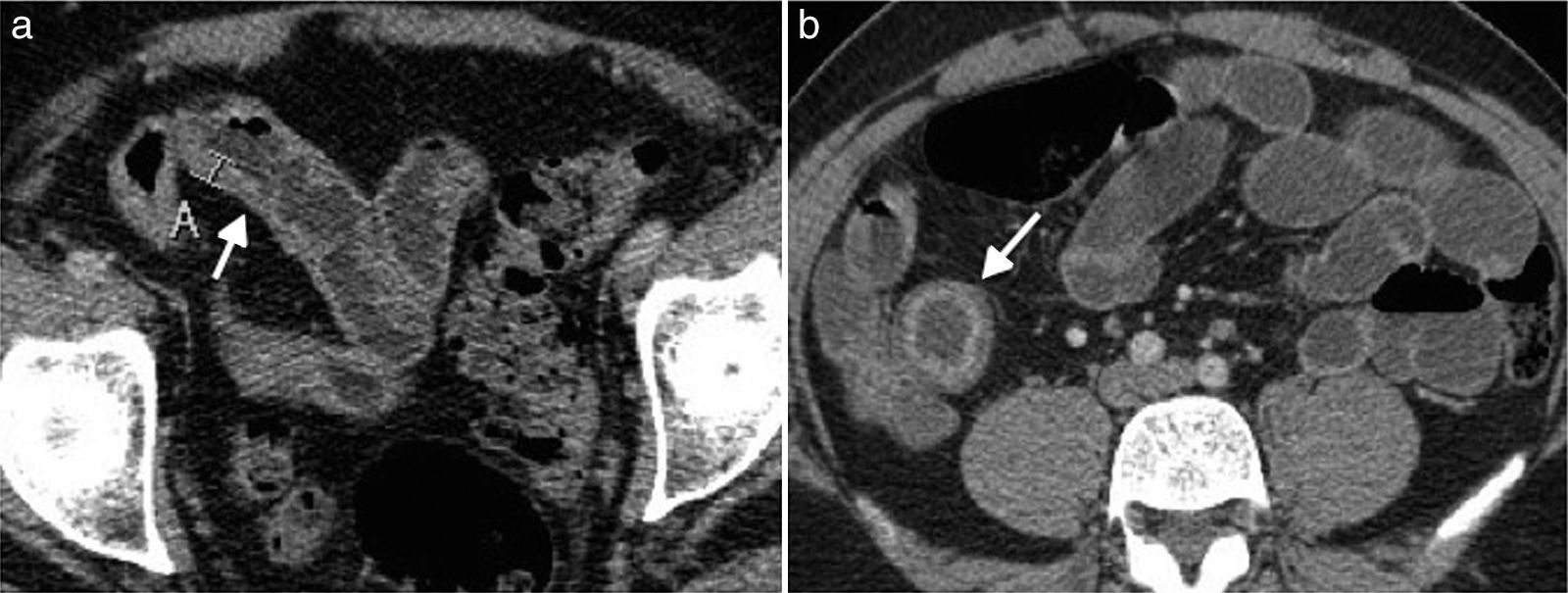
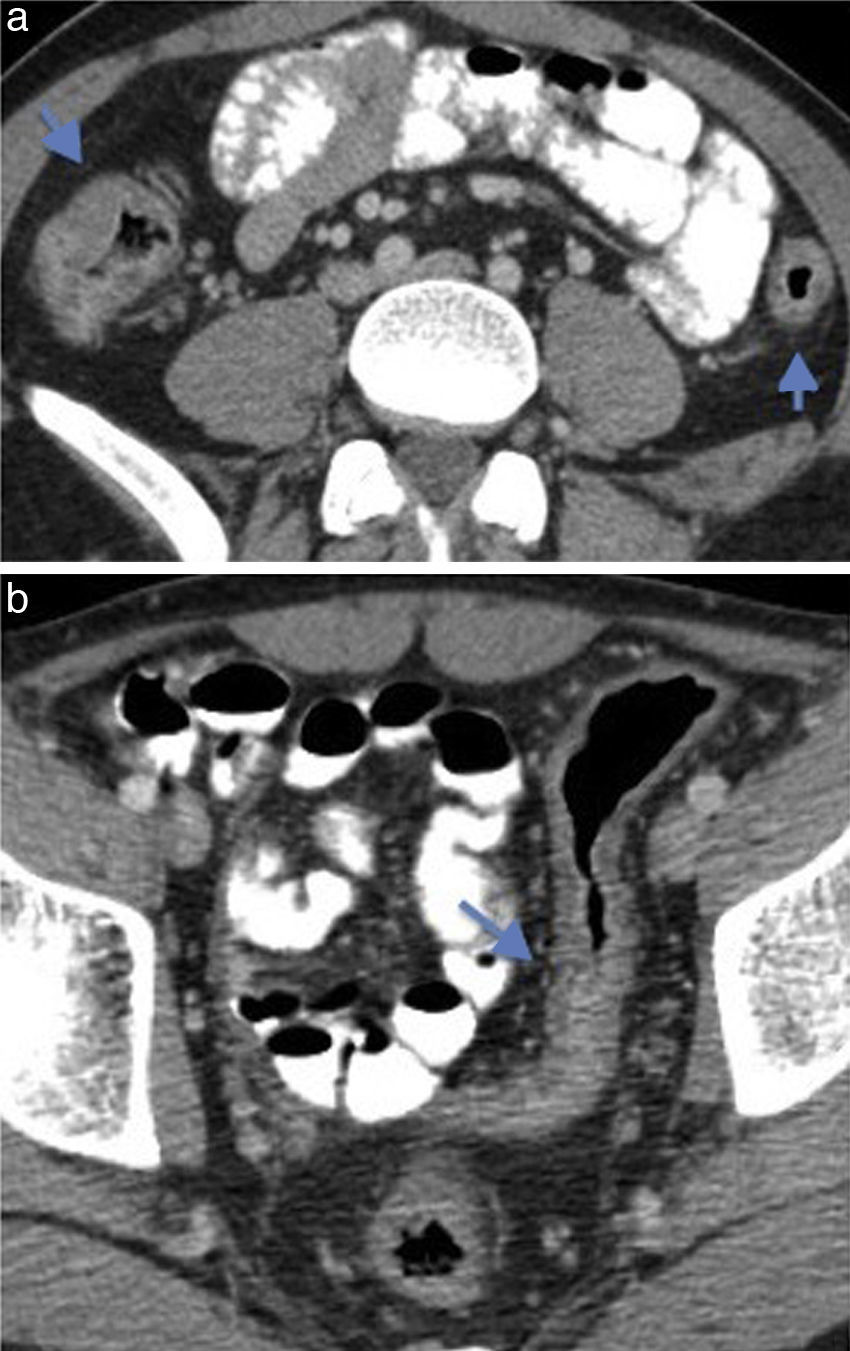
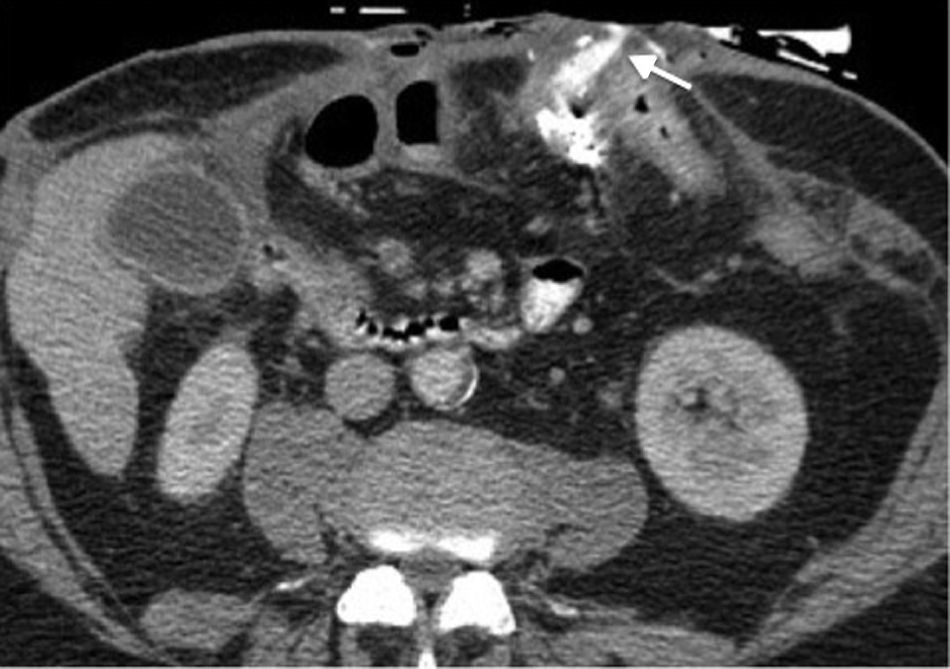
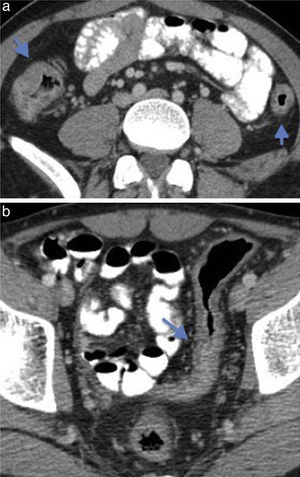
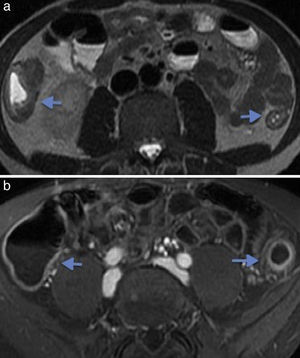
Ingurgitación de los vasos ileales (fig. 2)
Figura 2.Enfermedad de Crohn con cambios inflamatorios agudos en paciente de 55 años. (a) Imagen coronal de tomografía de abdomen que demuestra ingurgitación de los vasos mesentéricos (flecha) y (b) engrosamiento de las paredes del íleon distal asociado a alteración de la densidad de la grasa adyacente (flecha).
(0.14MB).
- •
- -
Hallazgos de enfermedad crónica
- •
Depósitos de grasa intramural que dan a la pared apariencia trilaminar (fig. 3)
- •
Formación de estenosis como resultado de la inflamación, asociada al engrosamiento mural y la hiperemia
- •
Edema de la grasa mesentérica
- •
Adenopatías mesentéricas
- •
Es una modalidad útil para identificar la localización, extensión y grado de actividad de la enfermedad. Su exactitud diagnóstica es similar a la de la enterografía por TC, con una sensibilidad del 88-98% y una especificidad del 78-100%11,15.
Entre sus ventajas, se destaca la valoración dinámica de la peristalsis del intestino al repetir las secuencias en diferentes intervalos de tiempo, después de administrar distintas cantidades de medio de contraste oral16. Asimismo, muestra una adecuada resolución temporal de contraste y ausencia de radiación. Como desventajas se mencionan su alto costo, el artefacto de movimiento y la duración mayor del estudio9,17,18.
La técnica utilizada requiere un ayuno de 8 horas y la ingesta del medio de contraste intestinal (20 cm3 de contraste diluido en 1000-1500 cm3 de solución salina normal), así como una dosis de antiespasmódico (butil bromuro de hioscina) dos horas antes del examen. En algunos protocolos se administra metoclopramida y eritromicina, dado que aceleran el vaciamiento gástrico favoreciendo la distensión del intestino proximal19.
Entre los medios de contraste, se utilizan: los negativos, que muestran baja señal en las secuencias en ponderación T1 y T2 (p. ej. suspensión oral de ferumoxsil); los positivos, que tienen alta señal en las secuencias en ponderación T1 y T2 (p. ej. los quelatos de gadolinio, manganeso y el jugo de mora); y los bifásicos, que evidencian baja señal en las secuencias ponderadas en T1 y alta señal en las ponderadas en T2. Este último grupo incluye el agua, el polientinglicol, el manitol, la metilcelulosa y las suspensiones de bario de baja densidad15,20.
Las secuencias recomendadas son:
- •
En ponderación T2 con y sin saturación grasa
- •
Plano axial en ponderación T1 con saturación grasa
- •
Planos axial y coronal en ponderación T2 en secuencias dinámicas de cine
- •
Imágenes eco de gradiente, volumétricas, en plano coronal en ponderación T1 con saturación grasa, y dinámicas antes y después de la administración del medio de contraste
Las secuencias en ponderación T2 muestran el engrosamiento de la pared, los cambios en los pliegues (fig. 4) y la presencia de úlceras, mientras que las ponderadas en T1 permiten evaluar el intestino e identificar el realce nodular para diferenciar los estadios agudo y crónico. Por su parte, la saturación grasa evidencia la pared, el edema mesentérico y la diferencia entre el edema y la infiltración focal grasa de la pared20.
La apariencia normal del intestino se caracteriza por un diámetro promedio del duodeno de 2,5cm, del yeyuno de 2,5cm, del íleon proximal de 2cm, del íleon distal de 1,9cm y del íleon terminal de 1,9cm. El grosor de la pared a lo largo de todo el intestino delgado es simétrico y mide entre 1 y 2mm20.
Hallazgos en enfermedad aguda- •
Engrosamiento de la pared>3mm
- •
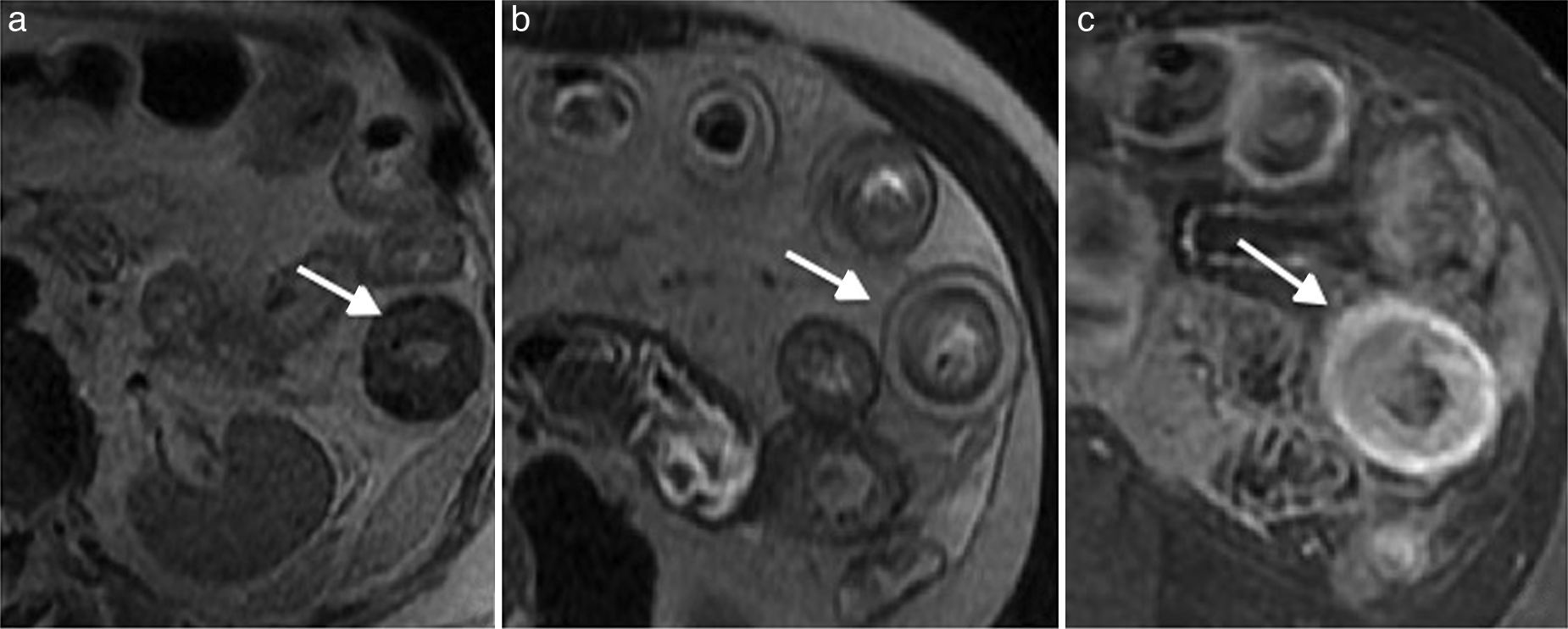
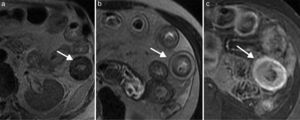
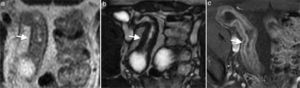
Hiperemia mural y de la mucosa (fig. 5)
Figura 5.Enfermedad de Crohn en fase aguda en paciente de 42 años. Imagen axial de la enterografía por resonancia magnética en secuencias eco de espín ponderadas en T2 en la que se observa (a) engrosamiento de la pared, (b) edema mural y (c) realce con la administración de medio de contraste (flechas).
(0.12MB). - •
Ulceración transmural
- •
Formación de fístulas
- •
Ingurgitación vascular y ganglios inflamatorios mesentéricos
- •
Infiltración grasa de la pared
- •
Fibrosis mesentérica
- •
Formación de estenosis
Se ha implementado el uso de las secuencias de difusión en la evaluación de la actividad de la enfermedad inflamatoria intestinal. Al respecto, los estudios realizados han comunicado que los segmentos inflamados de la pared presentan restricción en la difusión21. De igual manera, se ha reportado una correlación entre el incremento de la actividad de la enfermedad y la disminución de los valores del mapa de coeficiente aparente (ADC), lo cual constituye una alternativa con respecto al uso del medio de contraste endovenoso5,21,22. Además, se ha encontrado que el uso de valores de b altos (800 s/mm2) permite suprimir la señal de los tejidos no inflamados y los fluidos corporales, y resaltar los segmentos del intestino inflamado23. Las imágenes con valor de b de 800 s/mm2 son similares a las secuencias eco de espín en ponderación T2 con saturación grasa, sin necesidad de utilizar medio de contraste. La sensibilidad y especificidad reportadas de este valor de b en pacientes con enfermedad de Crohn es del 86 y 81%, respectivamente24.
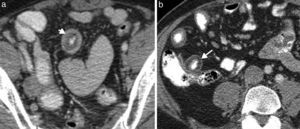
Hallazgos imagenológicos en la enfermedad de Crohn y la colitis ulcerosaEnfermedad de CrohnSi bien esta patología compromete principalmente el íleon terminal y el ciego, puede afectar cualquier segmento del tracto gastrointestinal, desde la boca hasta el ano. El intestino delgado está comprometido en un 70% de los pacientes, el íleon terminal y la región ileocecal en un 90%, el íleon y el colon en un 40-50% y solo el colon en un 15-25%9,15 (fig. 6).
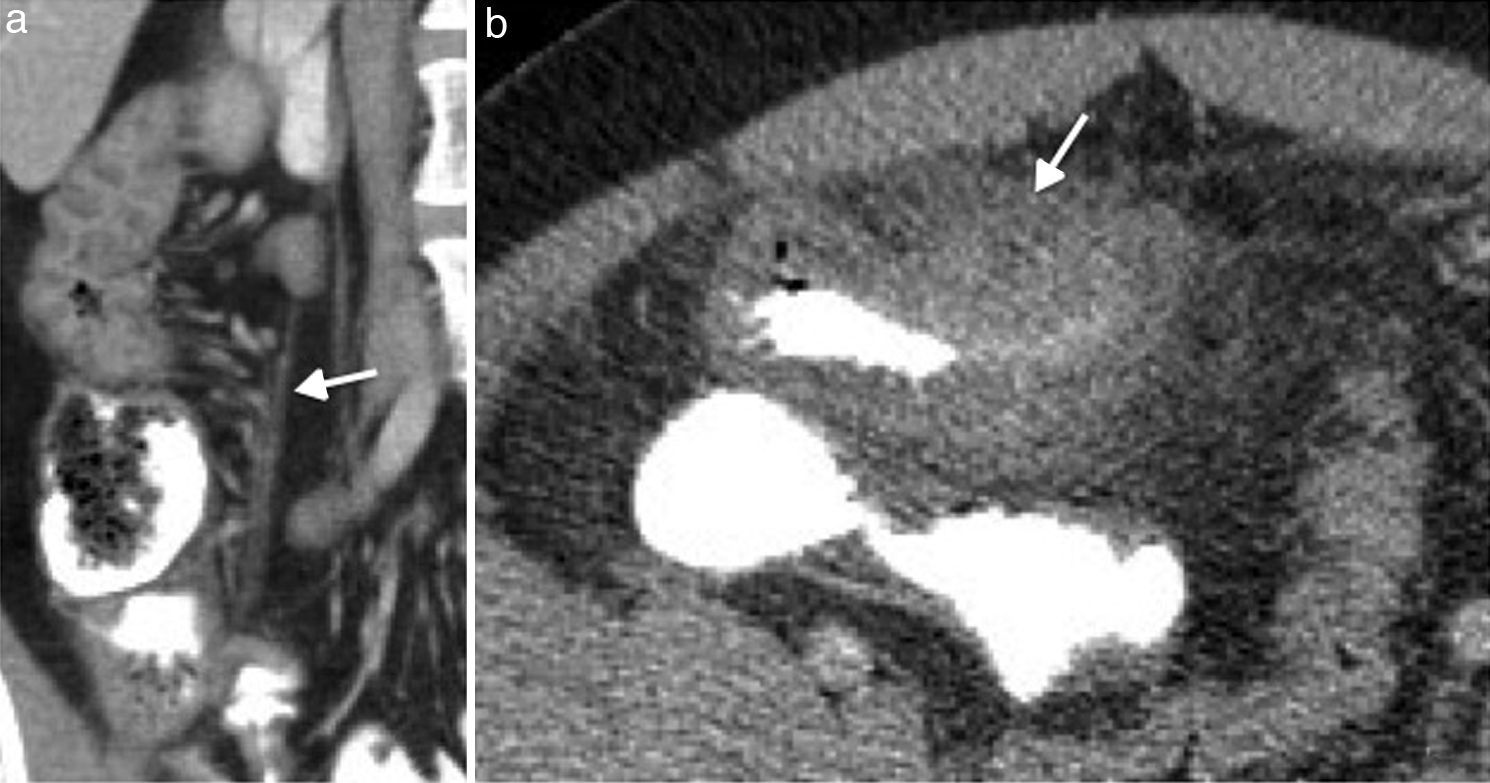
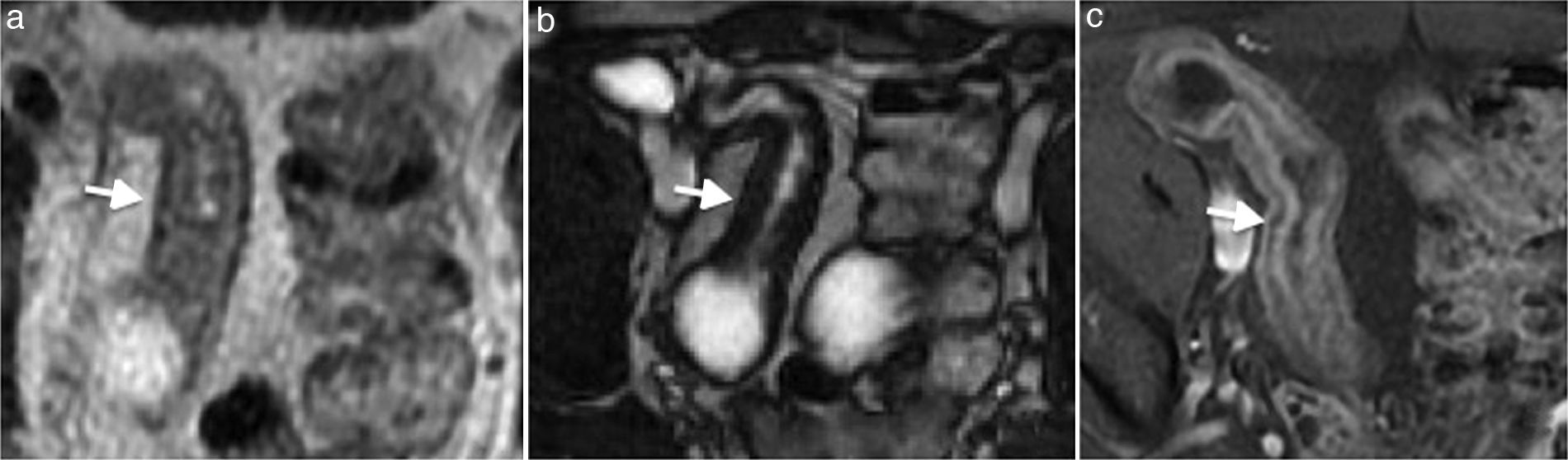
Su presentación se caracteriza por lesiones discontinuas y excéntricas, inflamación transmural de la pared que puede progresar a fibrosis, estenosis (fig. 7) y fístulas. El engrosamiento de la pared suele ocurrir en el borde mesentérico del colon y se encuentra asociado a una proliferación de la grasa mesentérica25.
Enfermedad de Crohn en fase crónica en paciente de 55 de años. (a y b) Imágenes axiales de enterografía por resonancia magnética ponderadas en T2 y (c) poscontraste que presentan baja señal en secuencias ponderadas en T2 en la mucosa y la submucosa, asociada a estenosis luminal y realce tardío por cambios fibróticos (flechas).
Existe un sistema de clasificación de la enfermedad de Crohn basado en los hallazgos imagenológicos. Este fue propuesto por Maglinte26 y clasifica la enfermedad en cuatro estadios:
- 1.
Activa (sin fístulas o estenosis)
- 2.
Penetrante (con fístulas y/o abscesos)
- 3.
Fibroestenótica (áreas de estenosis)
- 4.
Reparativa
- •
Engrosamiento de la mucosa>3mm
- •
Edema de la submucosa, engrosamiento de la pared, aumento de la señal de la pared intestinal en secuencias ponderadas en T2
- •
Realce de la mucosa en secuencias ponderadas en T1 poscontraste
- •
Ingurgitación vascular
- •
Adenomegalias mesentéricas
- •
Formación de fístulas y abscesos
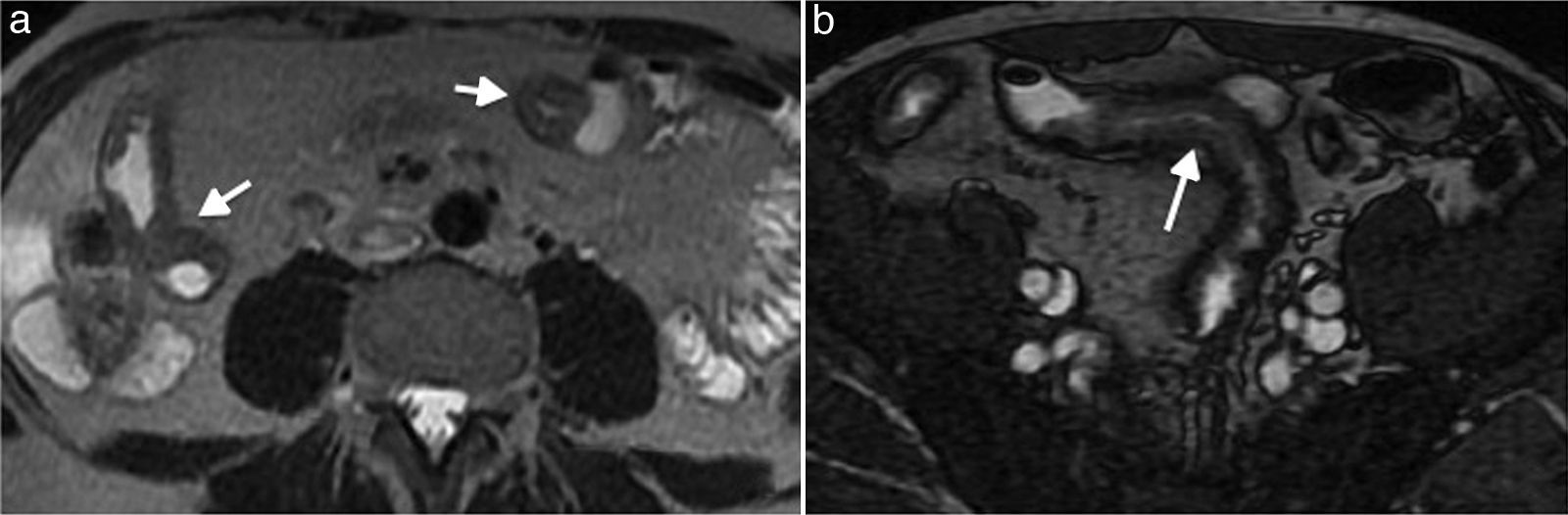
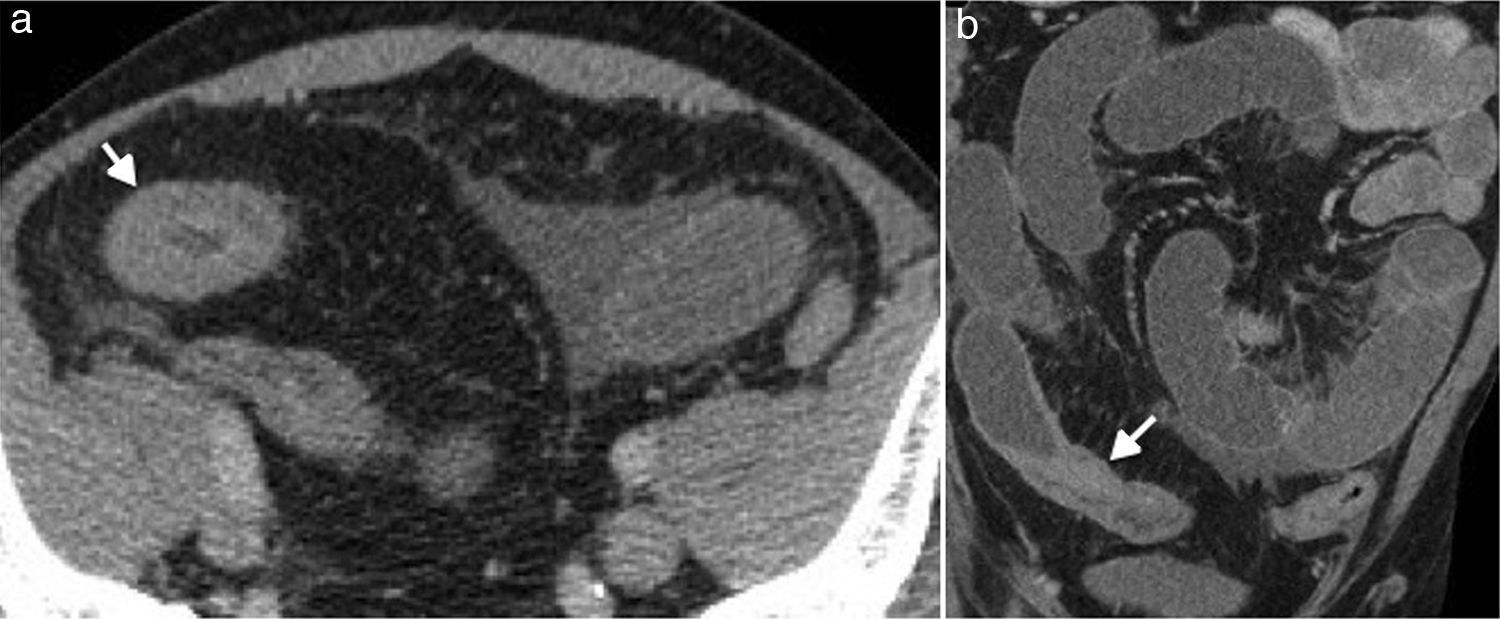
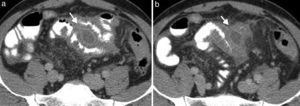
La ulceración profunda genera una inflamación transmural que puede generar fístulas, estenosis o abscesos (fig. 8). Las imágenes en cine permiten la valoración dinámica de la motilidad intestinal y la diferenciación entre un área de estenosis y una estrechez transitoria.
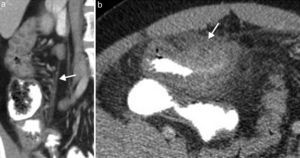
Las fístulas se pueden formar entre un segmento inflamado y otra asa intestinal, el colon, el estómago, la vejiga o la piel. Se identifica un trayecto lineal con realce, extendiéndose desde el intestino inflamado hasta la estructura adyacente (fig. 9). Los abscesos están típicamente de forma adyacente al asa inflamada.
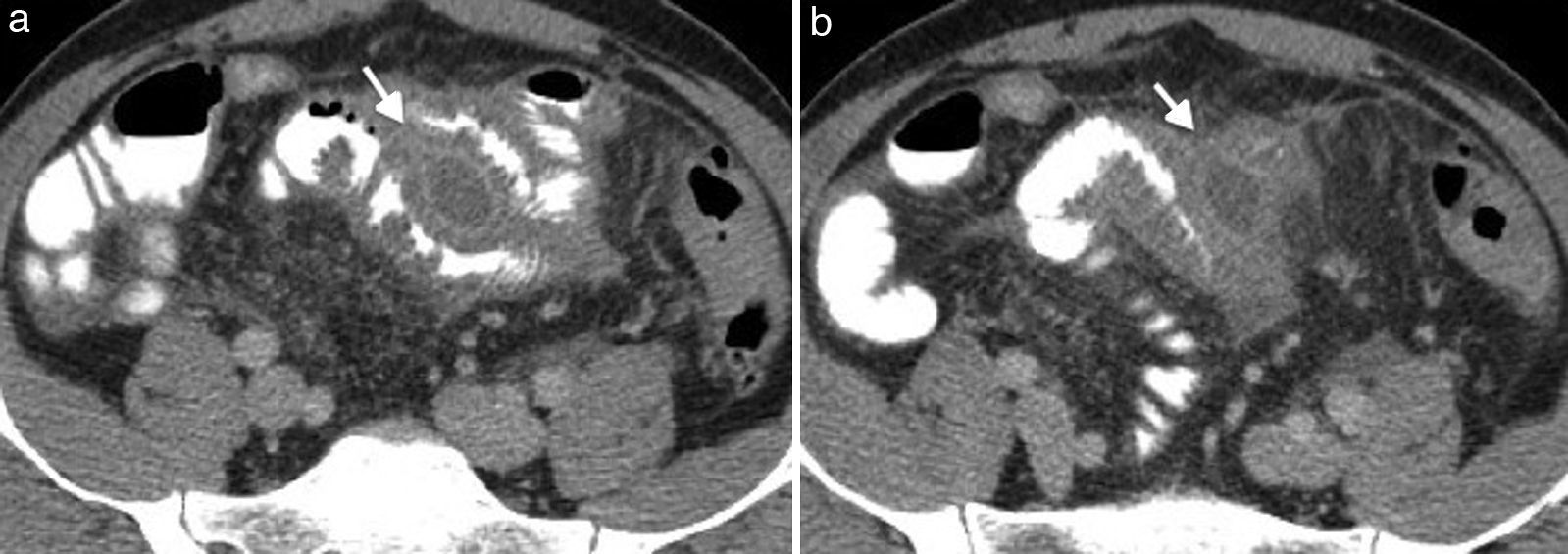
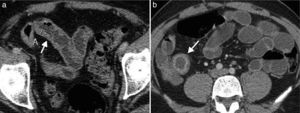
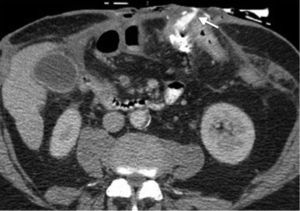
En esta etapa el hallazgo característico es la fibrosis mural con formación de áreas de estenosis. El desarrollo de fibrosis se encuentra asociado a complicaciones, como la obstrucción intestinal (fig. 10). Los hallazgos en ERM que indican cambios fibróticos incluyen: pared intestinal de señal isointensa al músculo en secuencias ponderadas en T1 y T2, y dilatación del intestino proximal con ausencia de realce temprano de la mucosa26.
Paciente con enfermedad de Crohn en fase fibroestenótica. (a y b) Planos axial y coronal de tomografía de abdomen que identifican engrosamiento de las paredes del íleon distal (flechas), con dilatación de las asas intestinales delgadas proximales y líquido libre por proceso obstructivo. Nótese la proliferación fibrograsa adyacente al íleon distal comprometido.
Durante esta fase se observa compromiso asimétrico de la pared intestinal con formación de pólipos inflamatorios sin evidencia de edema ni hiperemia asociado a áreas de estenosis sin patrón obstructivo19.
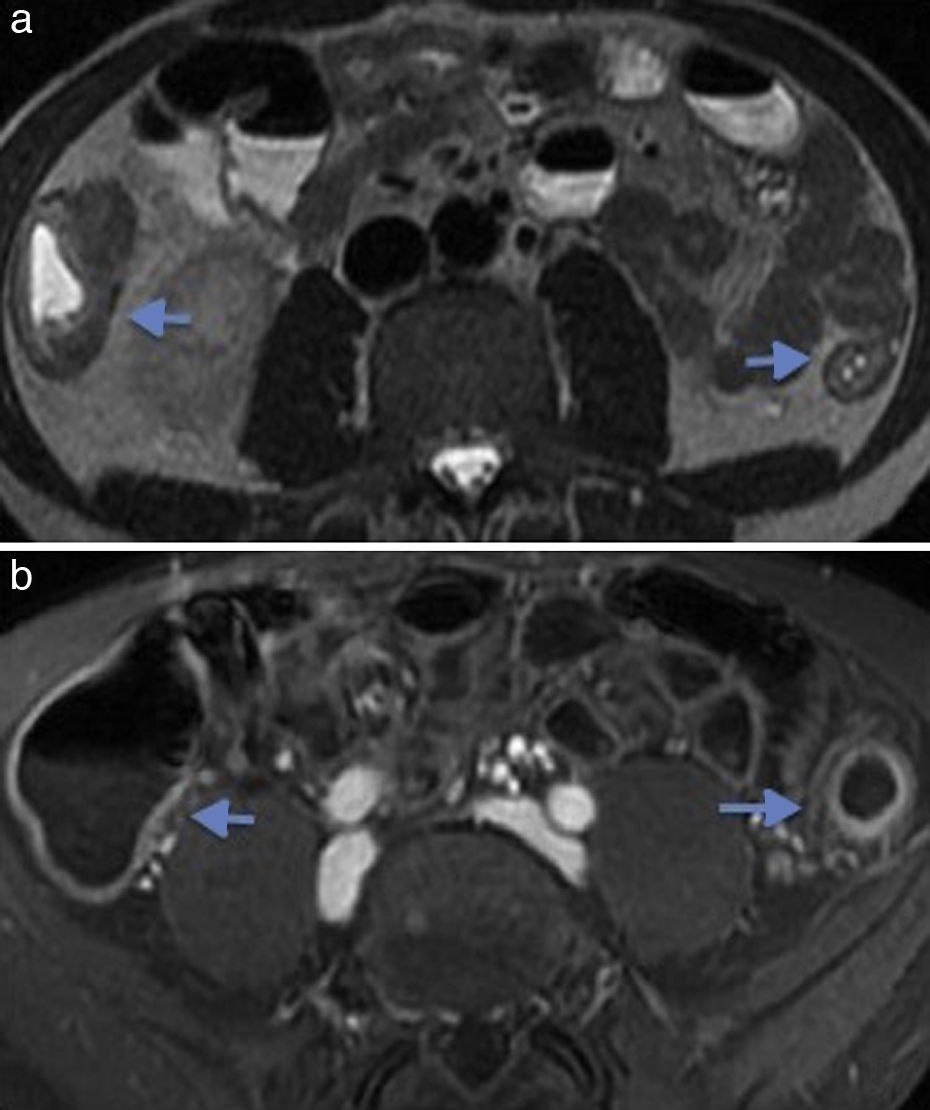
Colitis ulcerosaSe caracteriza por el compromiso del colon de forma continua, mientras la inflamación se limita a la mucosa y la submucosa. Las lesiones pueden llegar a comprometer hasta el ciego. El recto suele encontrarse comprometido en un 95%, mostrando estrechez luminal, engrosamiento mural, proliferación de la grasa perirrectal y eventualmente ensanchamiento del espacio presacro durante la fase crónica8. La supresión completa de la grasa perirrectal en las secuencias en ponderación T2 con saturación grasa es un hallazgo característico en pacientes con colitis ulcerosa de largo tiempo de evolución22.
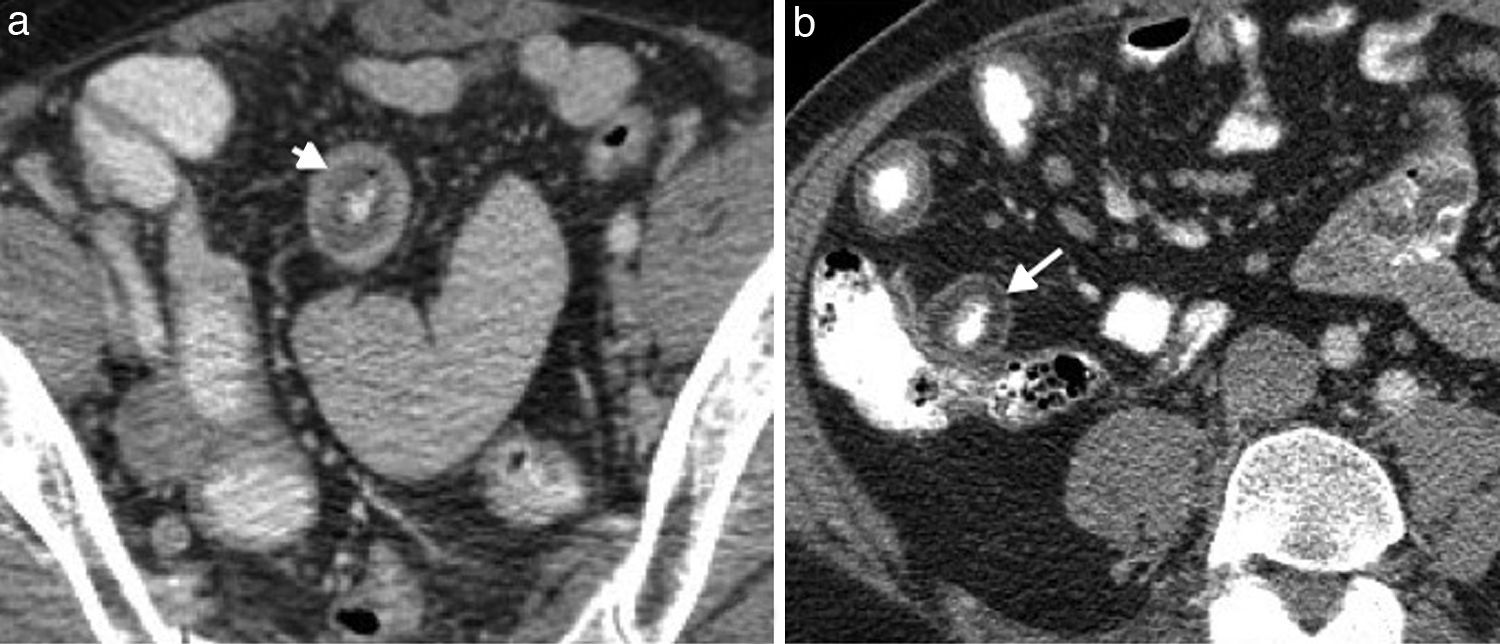
El realce heterogéneo y el engrosamiento de la pared superior a 3mm son hallazgos típicos (fig. 11). En cuanto a la infiltración grasa de la pared, esta se observa en el 60% de los pacientes. Otros hallazgos asociados son ganglios mesentéricos de apariencia inflamatoria e ingurgitación de los vasos mesentéricos.
Los cambios asociados a la enfermedad crónica suelen verse con pérdida de las haustras, bordes lisos, formación de estenosis, rigidez e infiltración grasa8.
La colitis ulcerosa se encuentra asociada con un alto riesgo de cáncer colorrectal, el cual se incrementa de acuerdo con la duración y el compromiso de la enfermedad. Al respecto, se ha estimado que la incidencia es de aproximadamente el 8% a los 20 años y llega al 18% a los 30 años, por lo que se recomienda un estricto seguimiento11,27. Se ha encontrado que los pacientes con diagnóstico de colitis ulcerosa y colitis por enfermedad de Crohn se benefician con la vigilancia anual con colonoscopia, mientras que en los casos con compromiso del colon descendente y sigmoide secundario a enfermedad inflamatoria intestinal se debe iniciar el seguimiento a los 10-15 años del diagnóstico1.
Enterografía por tomografía computada o por resonancia magnética, ¿cuál escoger?Existen múltiples reportes que comparan la ETC con la ERM. Entre las ventajas reportadas, la primera es un método rápido, de bajo costo y con alta resolución espacial, pero debido a su exposición a la radiación, no se considera el método de elección en pacientes jóvenes o en aquellos con enfermedad crónica que requieren seguimiento seriado con imágenes. Por el contrario, en casos de enfermedad aguda la enterografía por tomografía computada es útil para identificar complicaciones, como la perforación o la obstrucción intestinal14.
En cuanto a la enterografía por resonancia magnética, es el estudio de elección en pacientes con alergia al medio de contraste yodado. Además, se ha determinado especialmente que puede llegar a ser útil para identificar fístulas entéricas y determinar el grado de actividad inflamatoria de la enfermedad28 (tabla 1).
Estudio de elección según la indicación clínica
| Indicación clínica | Enterografía por TC | Enterografía por RM |
|---|---|---|
| Pacientes jóvenes con diagnóstico o sospecha clínica de enfermedad inflamatoria intestinal | X | |
| Sospecha de fístulas | X | |
| Determinar el estado de la enfermedad | X | |
| Adultos mayores con dolor abdominal y síntomas inespecíficos | X |
La enfermedad inflamatoria intestinal es una patología con una incidencia cada vez mayor. Para disminuir la morbimortalidad y las complicaciones secundarias al cuadro es necesario un trabajo multidisciplinario. La enterografía por tomografía computada y por resonancia magnética son las modalidades de primera elección en la evaluación y seguimiento de los pacientes con sospecha o diagnóstico de enfermedad inflamatoria intestinal. Estas técnicas de imagen son útiles para determinar la localización, extensión, actividad y el grado de compromiso.
Hay que estar familiarizado con las ventajas de cada estudio, ya que la elección del método depende del escenario clínico de cada paciente y de la evaluación que el médico tratante desee realizar.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.