Si bien el diagnóstico de hernias de la pared abdominal es clínico y el estudio más indicado es la ecografía, en una gran cantidad de casos es difícil su evaluación o no se sospecha su presencia debido al biotipo del paciente, la ausencia de síntomas, la aparición de complicaciones o corresponde a algún tipo de hernia poco frecuente. Además, la debilidad de la pared abdominal generada por una cirugía predispone a la eventración de órganos, a veces poco habituales, como el hígado, la vejiga o el apéndice. La utilización de la tomografía computada multidetector (TCMD) brinda grandes ventajas cuando resulta dificultoso establecer el diagnóstico por otros métodos. También puede ser un hallazgo incidental a tener en cuenta por sus posibles complicaciones futuras.
En el presente trabajo describimos los principales hallazgos por TCMD de las hernias y eventraciones de la pared abdominal (como la umbilical, epigástrica, hipogástrica, inguinal, de Spiegel, lumbar, obturatriz, intercostal e incisional) y su contenido.
Although the diagnosis of abdominal wall hernias is clinical, and the most appropriate study is ultrasound, in a lot of cases they are difficult to evaluate, or their presence is not suspected because of the biotype of the patient, the absence of symptoms, the presence of complications, or the appearance of rare hernias. Surgery weakness generated in the wall leads to organ hernia, sometimes unusual, as in the liver, bladder, or appendix. The use of multidetector computed tomography (MDCT) is a great advantage in these situations where the diagnosis can be difficult to determine with other methods. It also can be an incidental finding to consider eventual complications.
In this paper, the main MDCT findings in abdominal wall hernias are described, including umbilical, epigastric, hypogastric, inguinal, Spiegel, lumbar, obturator, intercostal, and incisional, as well as their content.
Las hernias del abdomen consisten en la protrusión del contenido abdominal a través de una debilidad anatómica, mientras que las eventraciones son la protrusión subcutánea del contenido intraabdominal a través de una zona debilitada de la pared abdominal o lumbar como consecuencia de una intervención quirúrgica, una brecha posterior a un traumatismo cerrado o a una malformación congénita (hernias incisionales, según la literatura anglosajona)1.
La predisposición para su desarrollo suele estar relacionada con cualquier causa que genere aumento de la presión intraabdominal1. Entre las más comunes se encuentran la obesidad, la tos crónica y la ascitis. Además, hay que tener en cuenta las condiciones que favorecen el debilitamiento localizado o generalizado de la pared abdominal, como el envejecimiento, los traumatismos, las cirugías previas y las colagenopatías2.
Las hernias de la pared abdominal suelen ser un hallazgo frecuente en la tomografía computada multidetector (TCMD), pudiendo ser desde pequeñas con contenido graso hasta voluminosos sacos con contenido de asas u órganos3. Este método provee un excelente detalle anatómico de la pared abdominal, facilitando la identificación precisa de las hernias allí ubicadas y su diferenciación con otras masas abdominales, como tumores, hematomas o abscesos. A su vez, determina la presencia de eventraciones en pacientes difíciles de evaluar (p. ej. obesos, recién operados o personas con cicatrices en la pared abdominal)3.
Las hernias de la pared abdominal que se pueden encontrar desde el sector cefálico hasta el caudal son las epigástricas, las ventrales, las de Spiegel, las lumbares, las inguinales, las femorales y la obturatriz. Por su parte, las eventraciones se localizan en cualquier sitio, dado que no siguen un orden cefalocaudal. Su clasificación precisa se puede establecer mediante reparos anatómicos4.
El objetivo del presente trabajo es describir los hallazgos por TCMD de los distintos tipos de hernias y eventraciones de la pared abdominal (inguinal, femoral, obturatriz, de Spiegel, lumbar, intercostal y ventral) y su contenido, evaluando la presencia de atrapamiento y obstrucción (tabla 1).
Tipos de hernias y sus localizaciones
| Tipo de hernia | Localización |
|---|---|
| Inguinal | Directa: se ubica medial a los vasos epigástricos Indirecta: se ubica dentro del canal inguinal, lateral a los vasos epigástricos |
| Femoral | Sobresale a través del canal femoral por debajo del ligamento inguinal, y se ubica medialmente a los vasos femorales |
| Obturatriz | Sobresale a través del foramen obturador, entre los músculos pectíneos y obturador |
| Lumbar | Interrupción de la fascia toracolumbar en la inserción de la aponeurosis de los músculos oblicuo interno y transverso abdominal |
| De Spiegel | Tiene lugar en el cruce de las líneas semilunar y la línea arcuata |
| Ventral | Umbilical: es secundaria a la debilidad en el canal umbilical Epigástrica: ocurre en la línea alba superior al ombligo Hipogástrica: ocurre en la línea alba por debajo del ombligo |
| Intercostal abdominal | Se produce a través de un espacio intercostal bajo por distintos mecanismos |
| Eventración | Puede ocurrir en cualquier sitio del abdomen que tenga una incisión o debilidad |
La hernia inguinal, sea directa o indirecta, es la más común de la pared abdominal. Ocurre tanto en niños (de forma indirecta con más frecuencia) como en adultos (tanto directa como indirectamente), y en hasta el 15% de los atletas que refieren pubalgia5.
El canal inguinal es un conducto diagonal bordeado por las aponeurosis de los tres músculos de la pared abdominal. La pared anterior está conformada por las aponeurosis de los músculos oblicuos interno y externo, la posterior por la fascia transversalis y el tendón conjunto, la superior por las aponeurosis de los músculos transversos y el oblicuo interno, y la inferior por el ligamento inguinal de Poupart1.
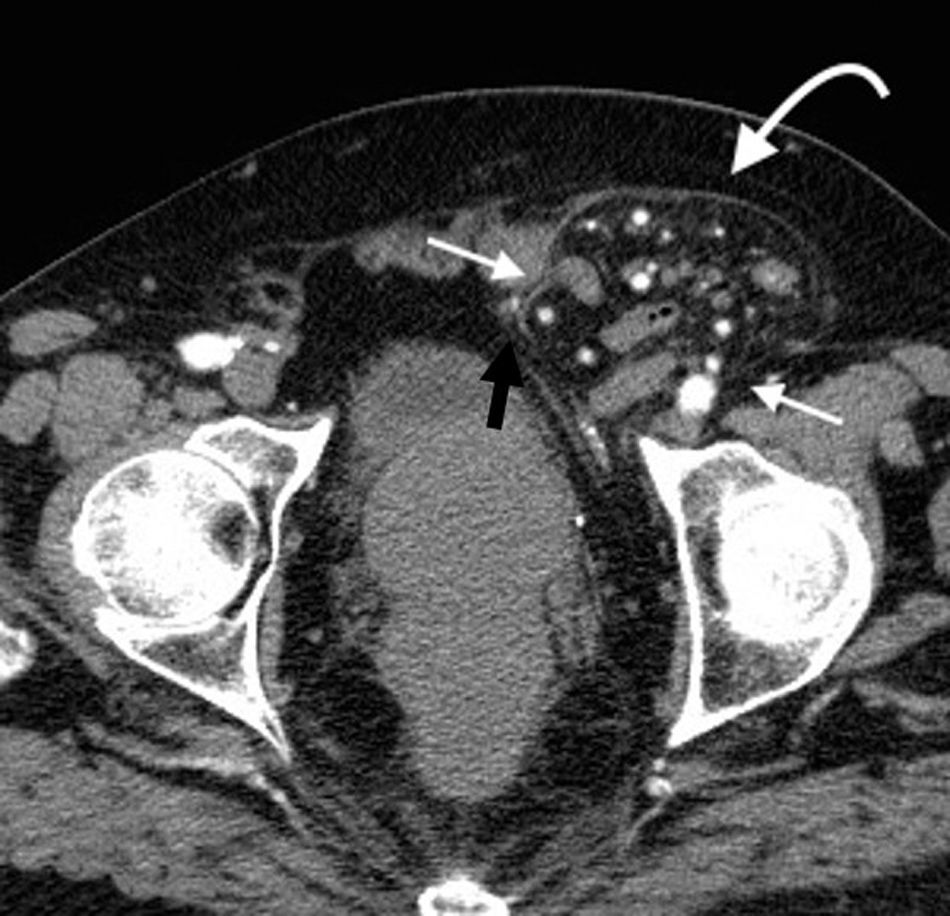
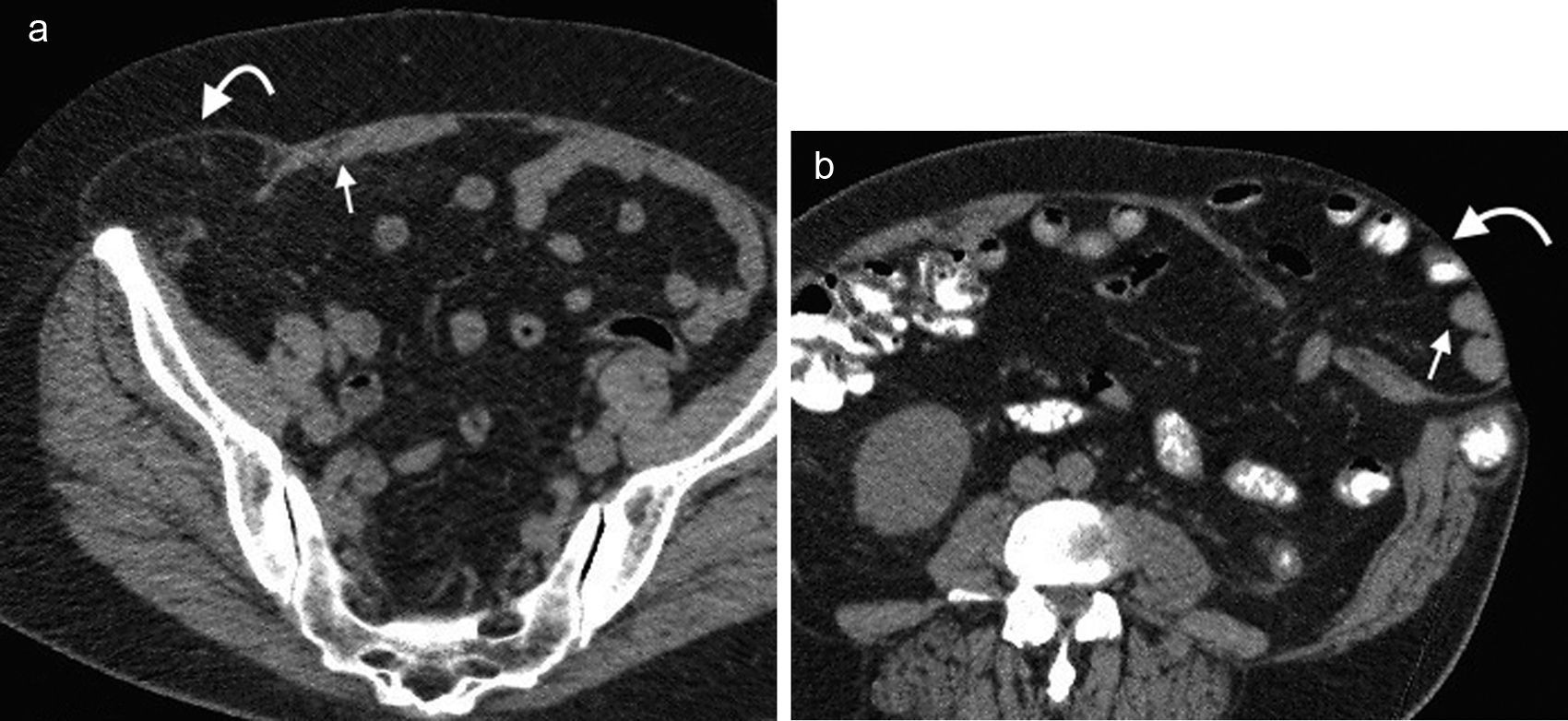
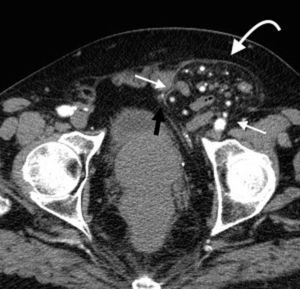
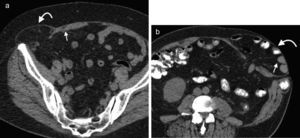
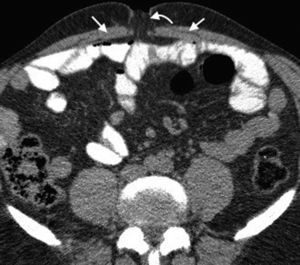
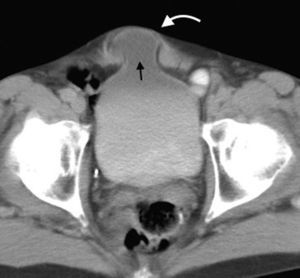
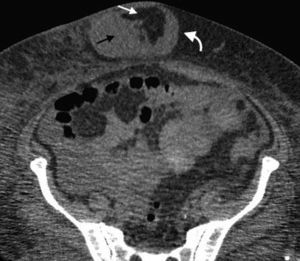
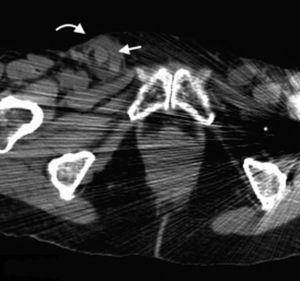
La hernia inguinal indirecta atraviesa el anillo inguinal interno, recorre el conducto y emerge a través del anillo externo, sobresaliendo superior y externamente a los vasos epigástricos inferiores. Puede extenderse por el conducto espermático o el ligamento redondo hacia el escroto o los labios mayores, respectivamente. Es posible ver el cuello del saco herniario en el anillo inguinal profundo1 (fig. 1). Un hallazgo que ayuda a su caracterización es el signo del gancho. Este debe su nombre a la forma cóncava que adopta la arteria epigástrica inferior en el plano axial en su curso proximal, al ser comprimida por una hernia indirecta6.
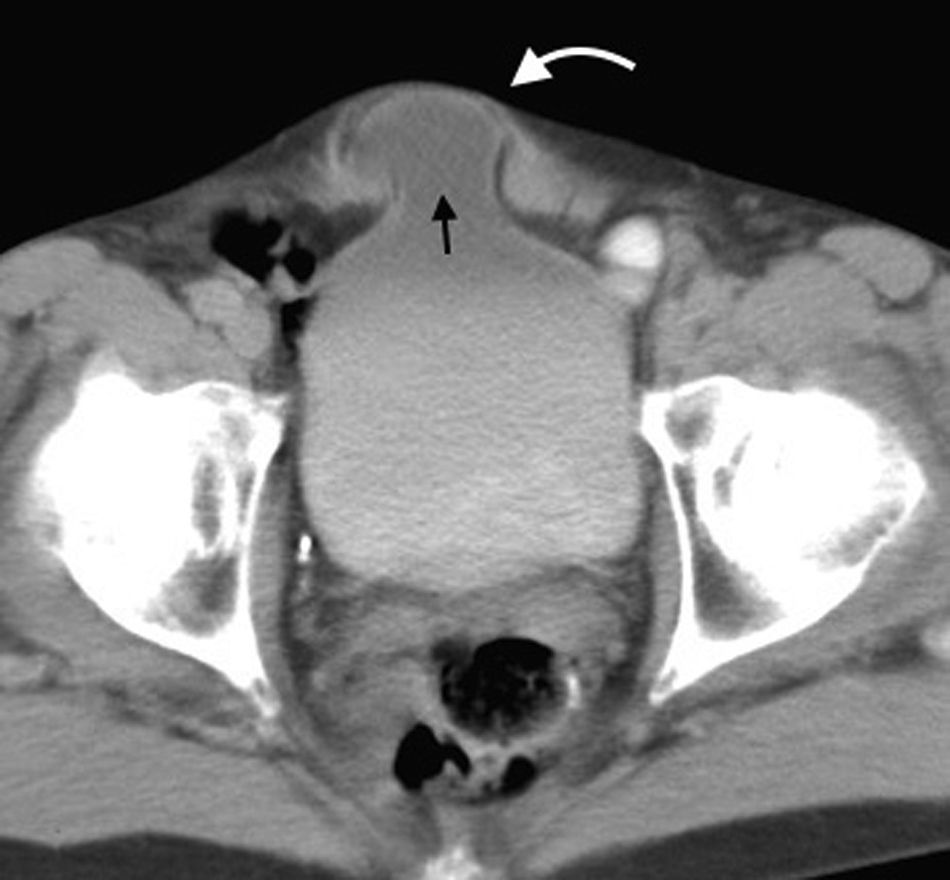
En lo que respecta a la directa, esta se ubica por encima del ligamento inguinal y medial a los vasos epigástricos inferiores, y en general es adquirida. Su incidencia aumenta con la edad por el debilitamiento de la fascia transversal en el triángulo Hesselbach1. Suele ser más frecuente en hombres y está menos asociada a la estrangulación de las asas, posiblemente porque en general no atraviesa todo el curso del canal4 (fig. 2). El contenido del canal inguinal es comprimido lateralmente, mientras que su grasa se ubica como una luna creciente, produciendo el signo de la semiluna creciente (un hallazgo que ayuda a la caracterización de estas hernias)7.
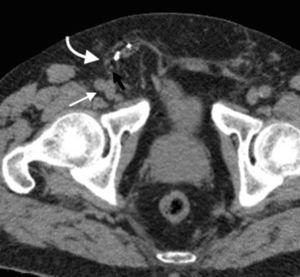
Hernia femoralMenos frecuente que la inguinal, esta se produce cuando el contenido peritoneal penetra el canal femoral junto con la arteria y la vena femoral4. Esta región tiene una configuración más sencilla que el canal inguinal, se forma con el ligamento inguinal hacia arriba, el borde medial del músculo aductor hacia dentro, el músculo sartorio hacia afuera y los músculos psoas ilíaco, pectíneo y el aductor largo haciendo de piso8. La principal característica del triángulo es la vaina femoral, que es una condensación de la fascia profunda (fascia lata) del muslo y contiene, en dirección lateral-medial, a la arteria, la vena y el canal femoral1. Es más frecuente en mujeres y del lado derecho4.
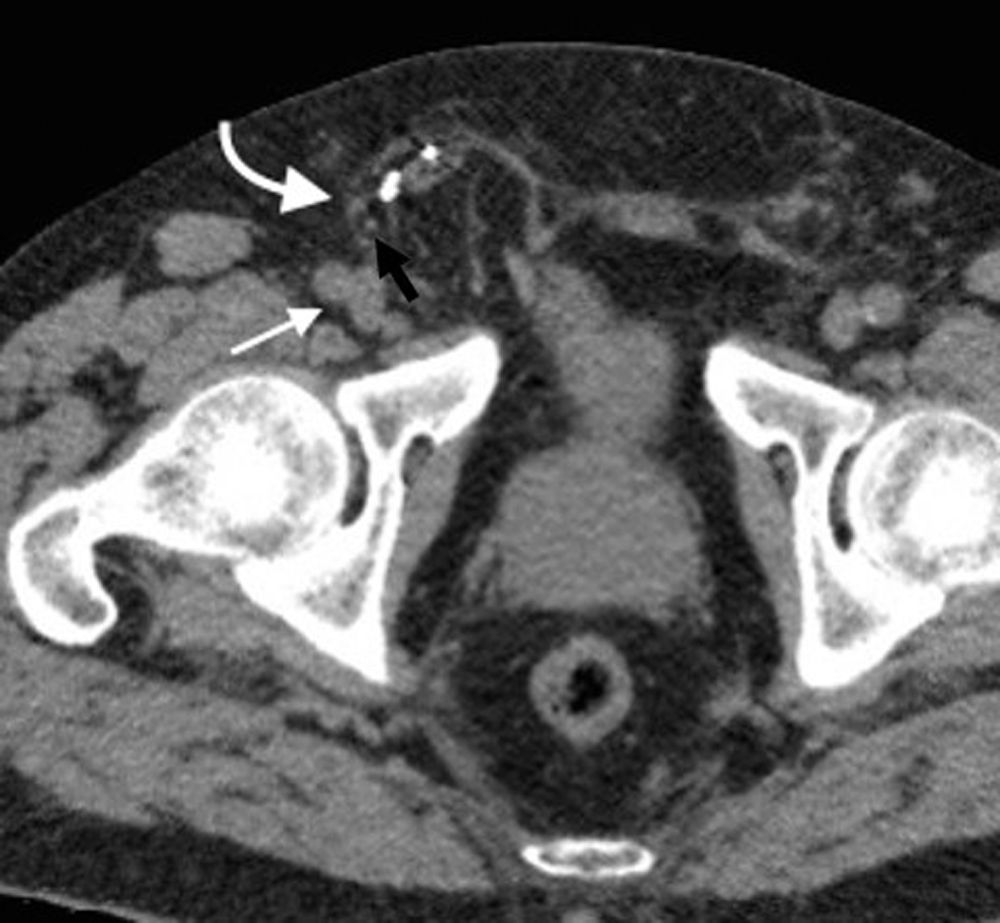
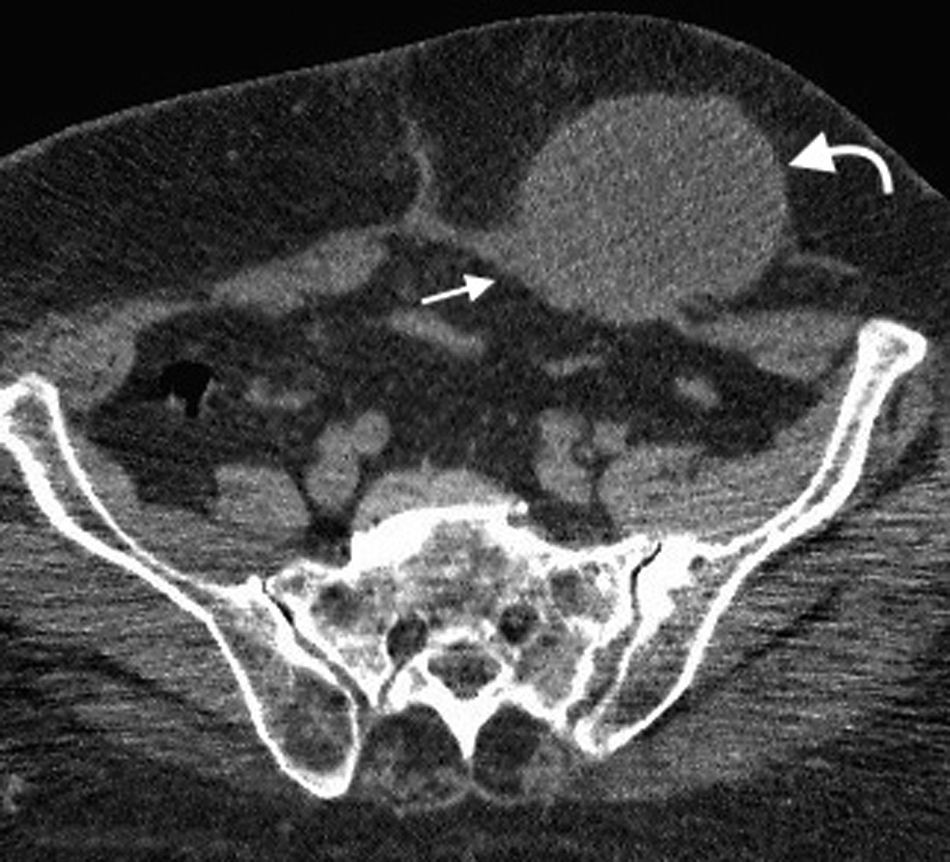
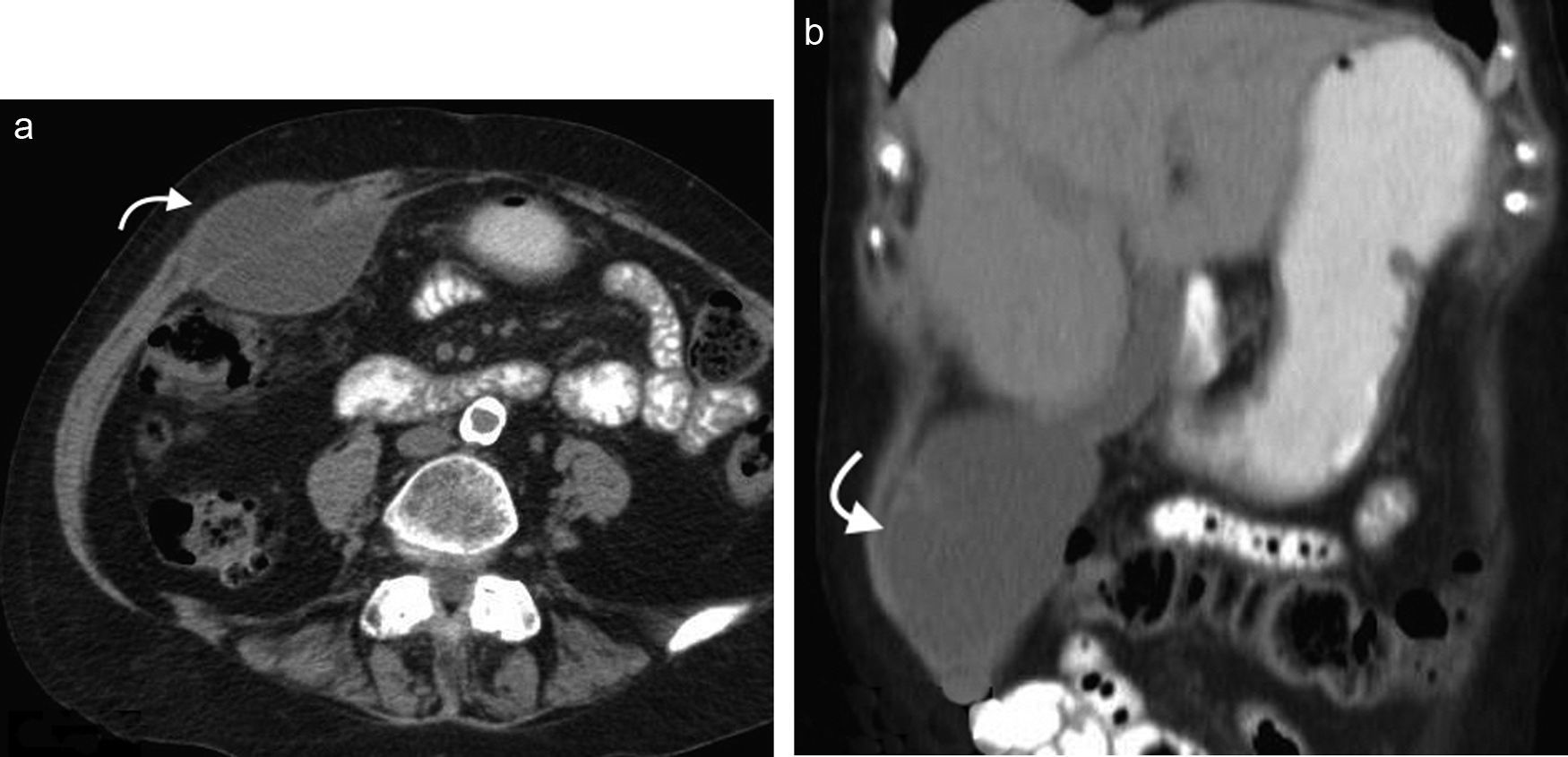
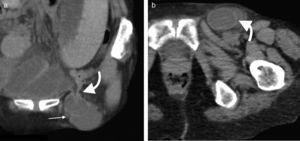
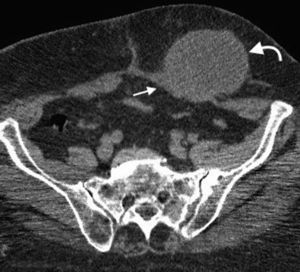
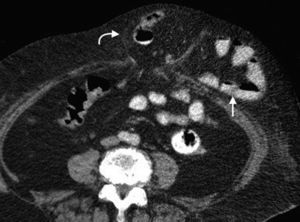
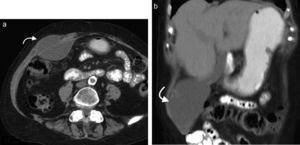
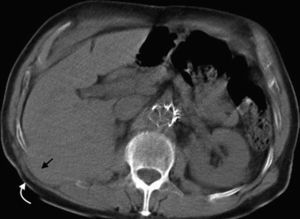
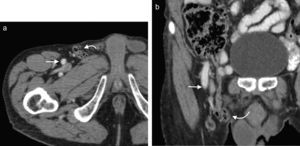
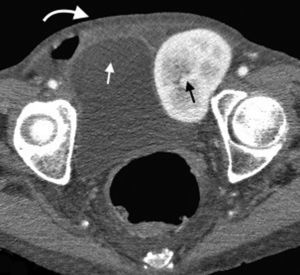
En la TCMD el cuello del saco herniario se identifica como una estrecha protrusión a través del anillo femoral, en dirección caudal al origen de los vasos epigástricos inferiores y de forma medial a la vena femoral común, que frecuentemente aparece comprimida por el saco herniario (fig. 3). A veces en la evaluación clínica resulta difícil distinguir una hernia femoral de una inguinal, por lo que la TCMD tiene un rol importante en su diferenciación y valoración del contenido2. Lo más común es visualizar asas de intestino delgado dentro del saco herniario, pero también se puede encontrar el apéndice dentro de este canal. Esto último es poco frecuente (1% de los casos) y recibe el nombre de hernia De Garengeot9 (tabla 2).
Tomografía computada multidetector, en planos (a) coronal y (b) axial, donde se observa una hernia femoral (flecha curva en b) con contenido de grasa y un asa de intestino delgado (flecha recta en a), que genera una obstrucción intestinal en el asa cerrada. Se observa el cambio de calibre del asa (flecha curva en a).
Ubicación de hernia inguinal y femoral
| Hernia inguinal indirecta | Hernia inguinal directa | Hernia femoral |
|---|---|---|
| Cuello anterior al ligamento inguinal, lateral a los vasos epigástricos inferiores Buscar el signo del gancho | Cuello anterior al ligamento inguinal, medial a los vasos epigástricos inferiores Genera el signo de la semiluna creciente | Posterior al ligamento inguinal, medial a los vasos femorales |
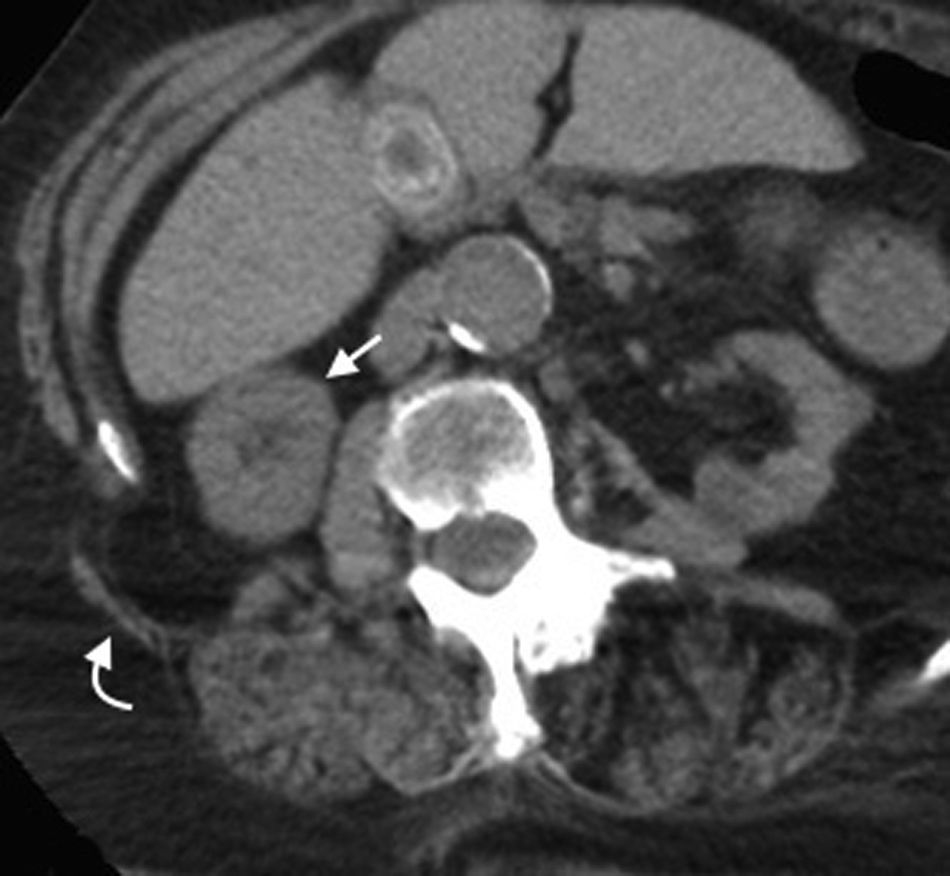
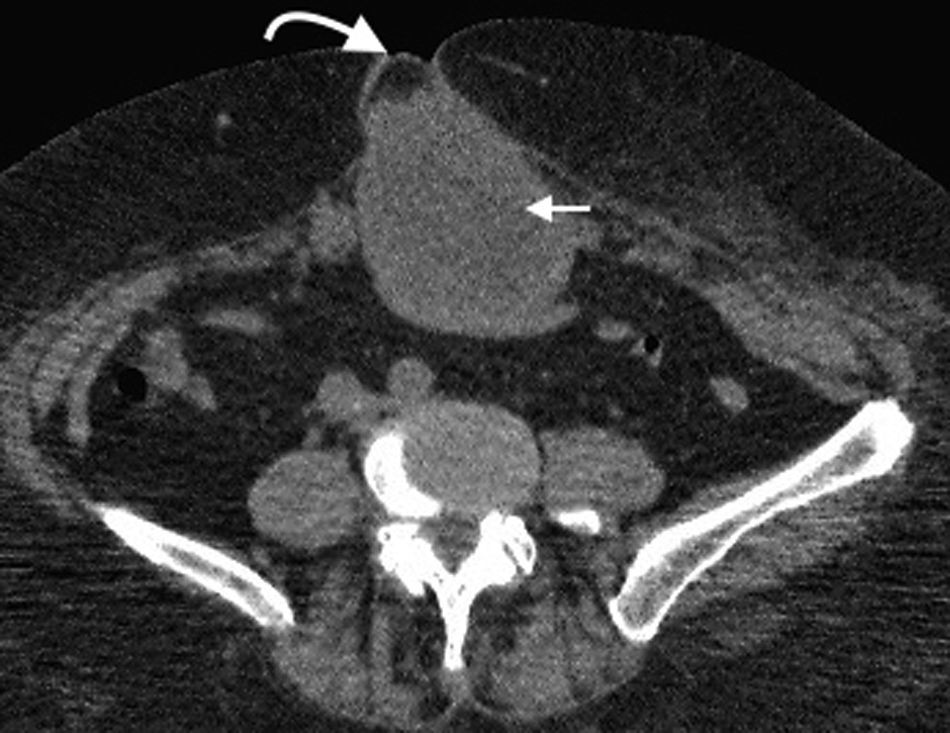
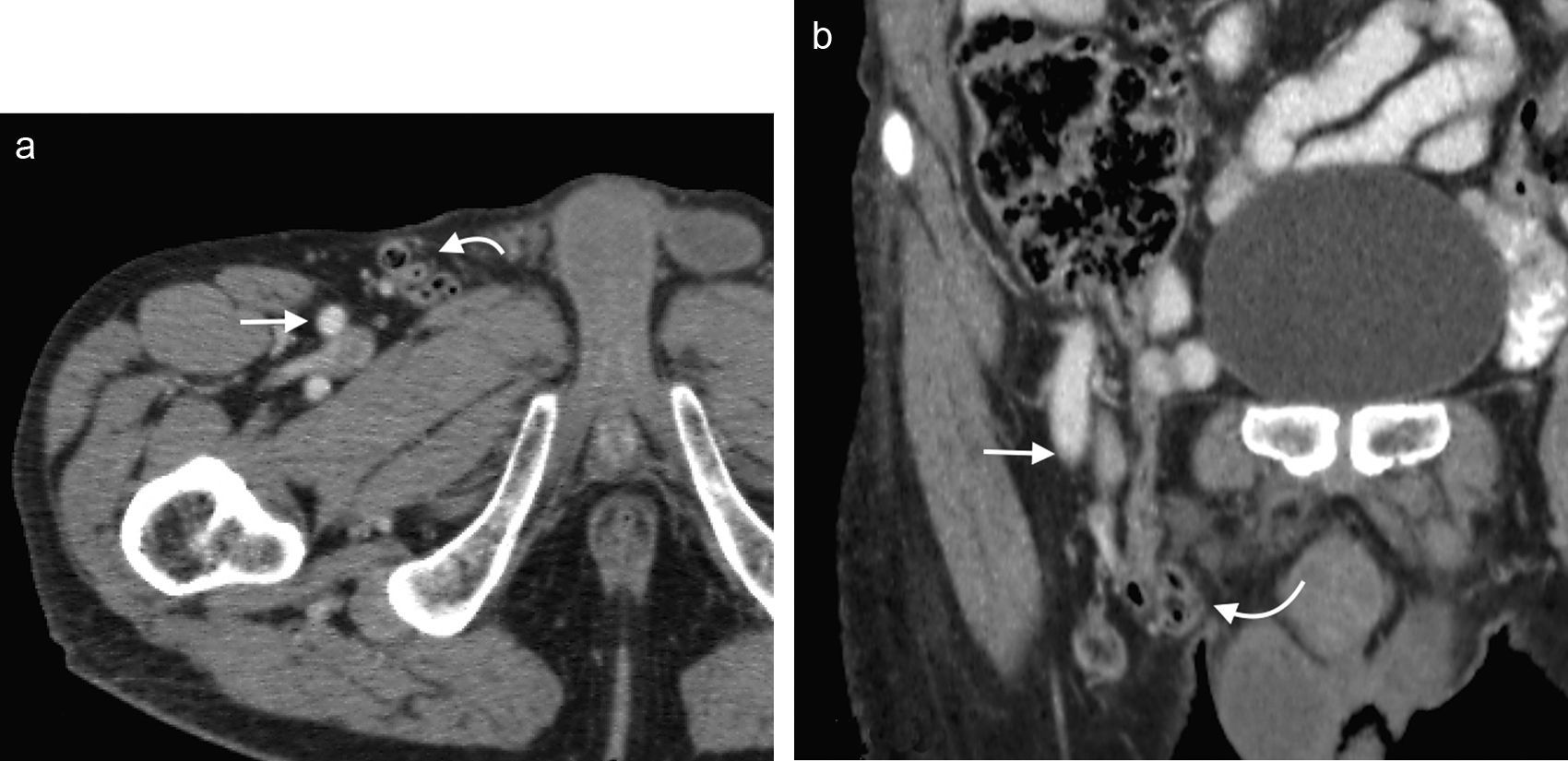
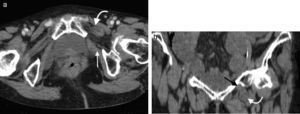
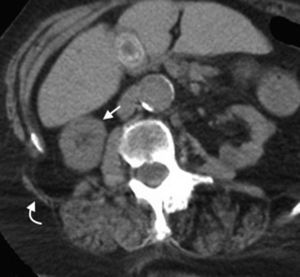
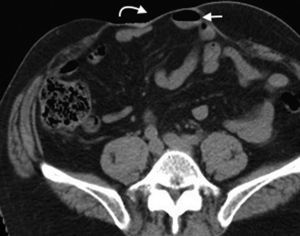
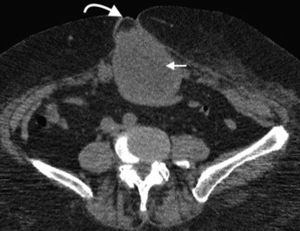
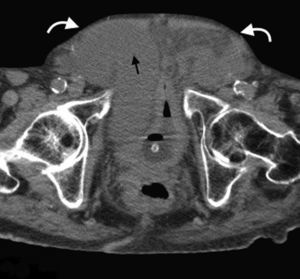
Su diagnóstico clínico es difícil porque su incidencia es infrecuente, su localización profunda y tiene pocos signos o síntomas específicos, como los relacionados con la compresión del nervio obturador (signo de Howship-Rombeng)10. El foramen obturador se conforma por la continuidad de los huesos isquiáticos y púbicos, y está cubierto por la membrana obturatriz, excepto en el receso anterosuperior donde es perforada por la arteria, la vena y el nervio obturador, que viajan a lo largo del túnel de 2-3cm formado por los músculos obturadores internos y externos. A través de este defecto, se produce la hernia peritoneal11.
Es más común en mujeres multíparas de edad avanzada debido a la debilidad generada en el piso pélvico, aunque también se ve en pacientes con aumento de la presión abdominal y ancianos debilitados1.
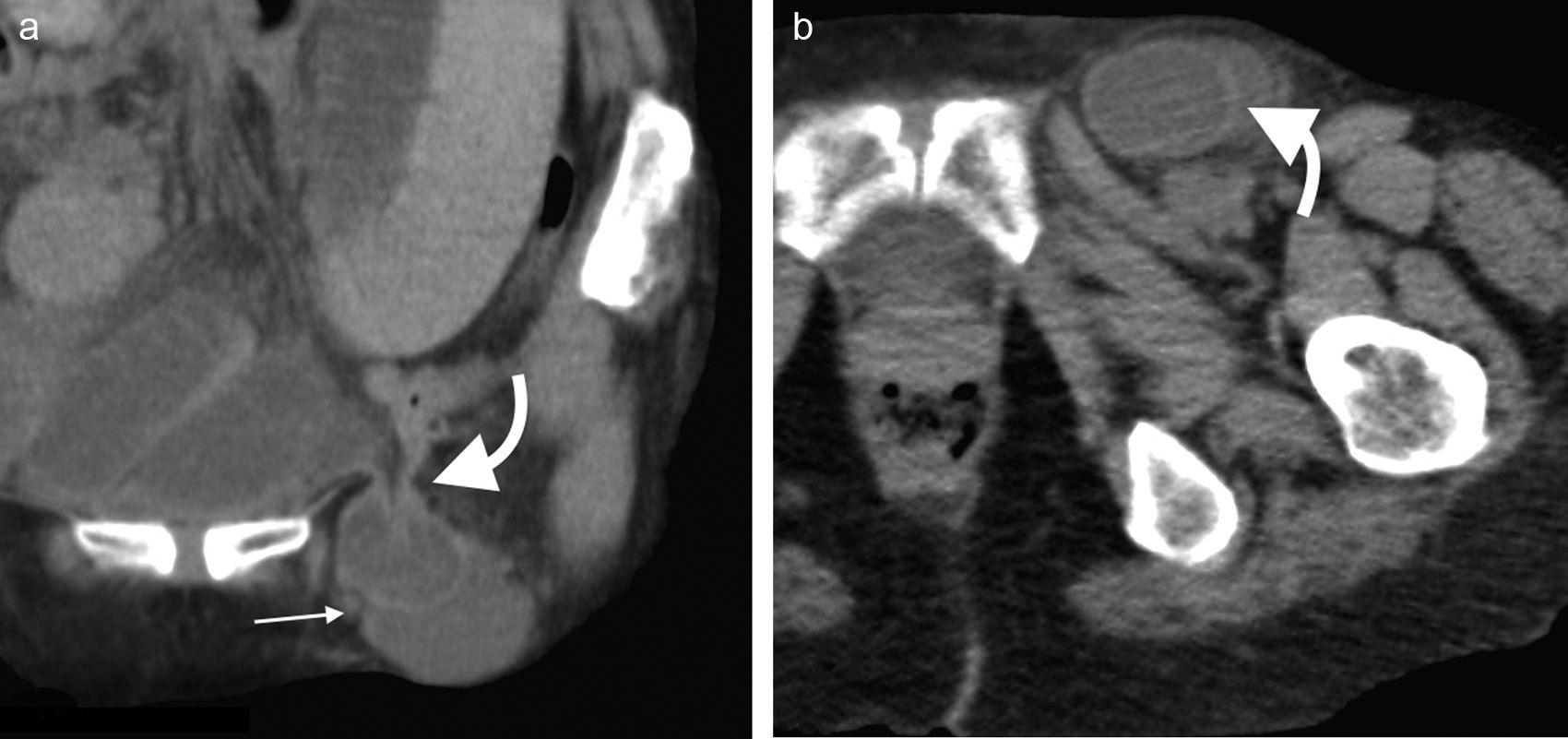
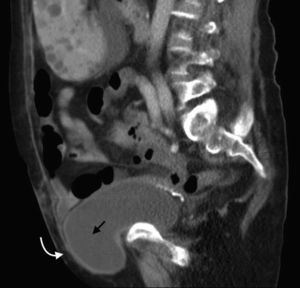
Su diagnóstico específico se puede hacer si en la TCMD de pelvis se visualiza el intestino herniado entre los músculos pectíneo y obturador externo con obstrucción del intestino delgado sin una causa aparente3 (fig. 4).
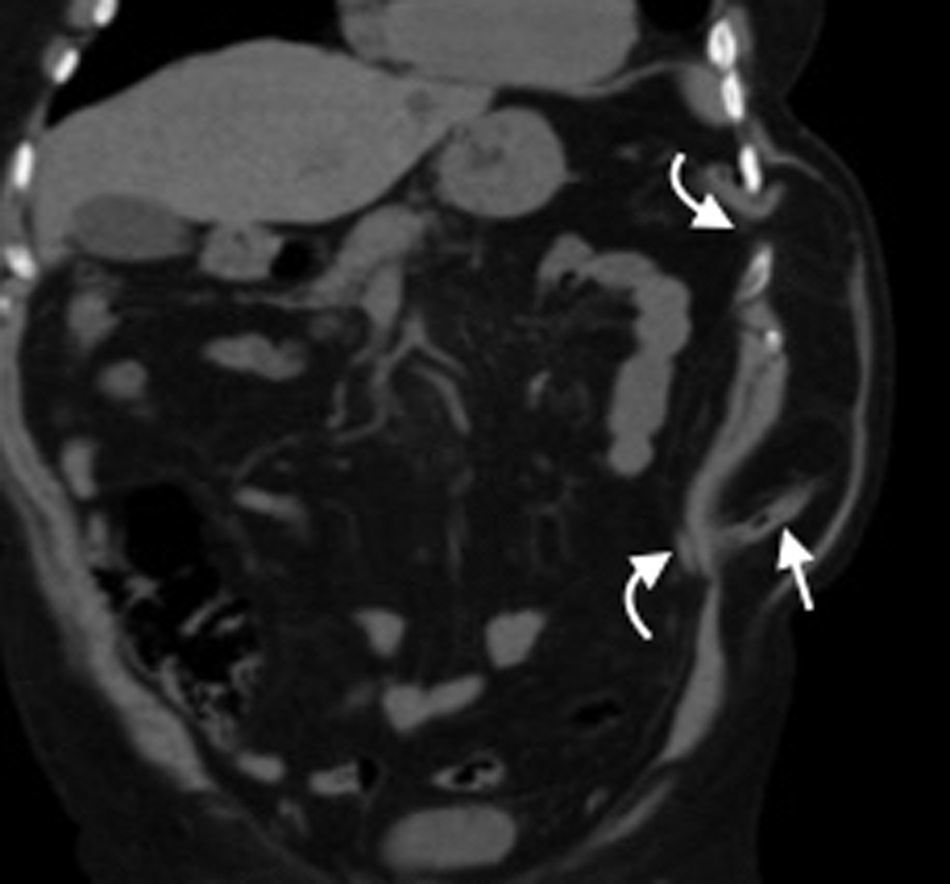
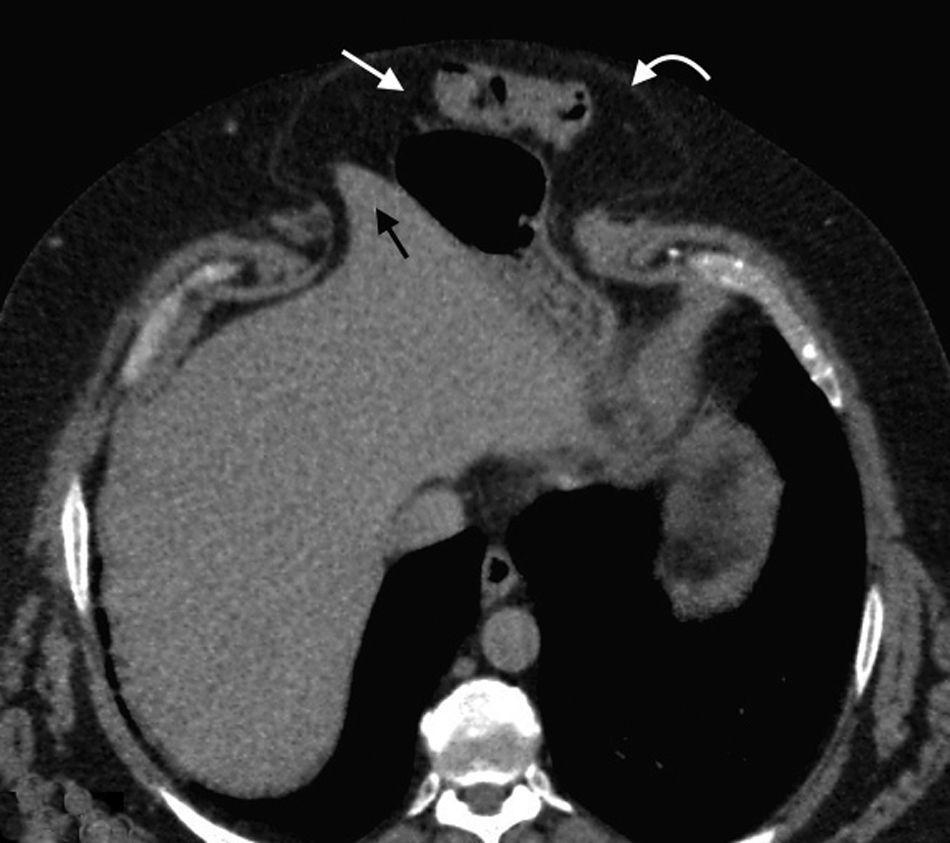
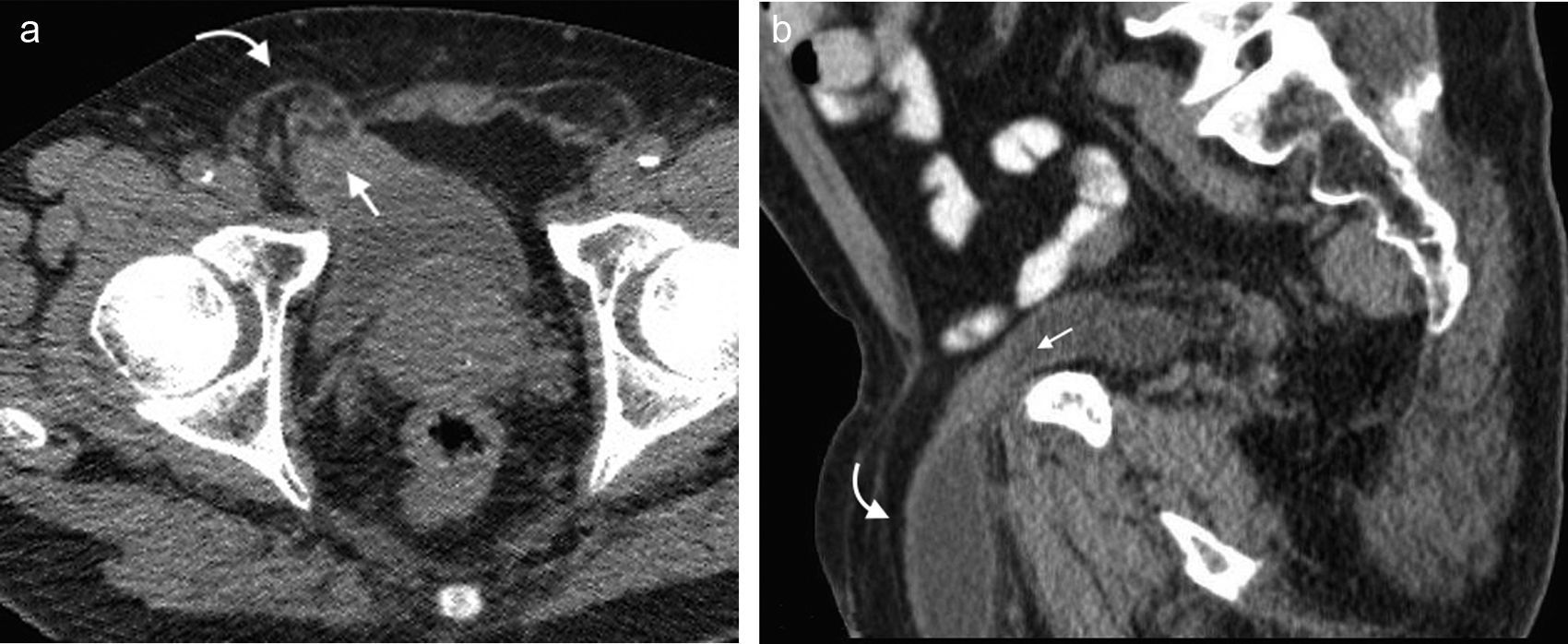
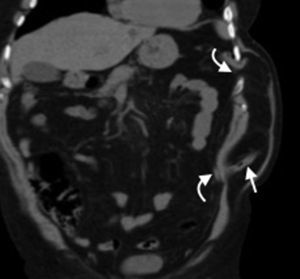
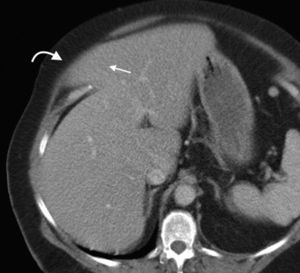
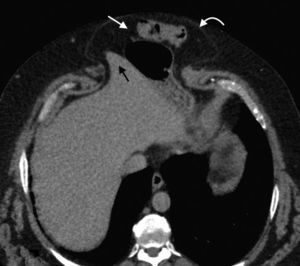
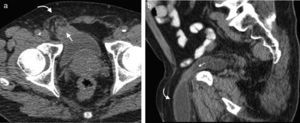
Hernia de SpiegelEs una hernia ventral adquirida poco frecuente4. Ocurre por un defecto en la aponeurosis de los músculos oblicuo interno y transverso abdominal, y tiene una localización característica en la unión de las líneas semilunar y semicircular o arqueada3. Es lateral al recto anterior del abdomen e inferior al ombligo, y casi siempre se encuentra justo por encima del punto en el que los vasos epigástricos inferiores perforan la pared posterior de la vaina del músculo recto del abdomen1.
Su diagnóstico clínico no es fácil porque esta hernia se extiende entre las capas musculares o fasciales de la pared abdominal anterior. El orificio herniario puede ser pequeño, difícil de localizar y tener grasa omental (fig. 5a), asas de intestino delgado (fig. 5b) o implantes metastásicos12 (fig. 6).
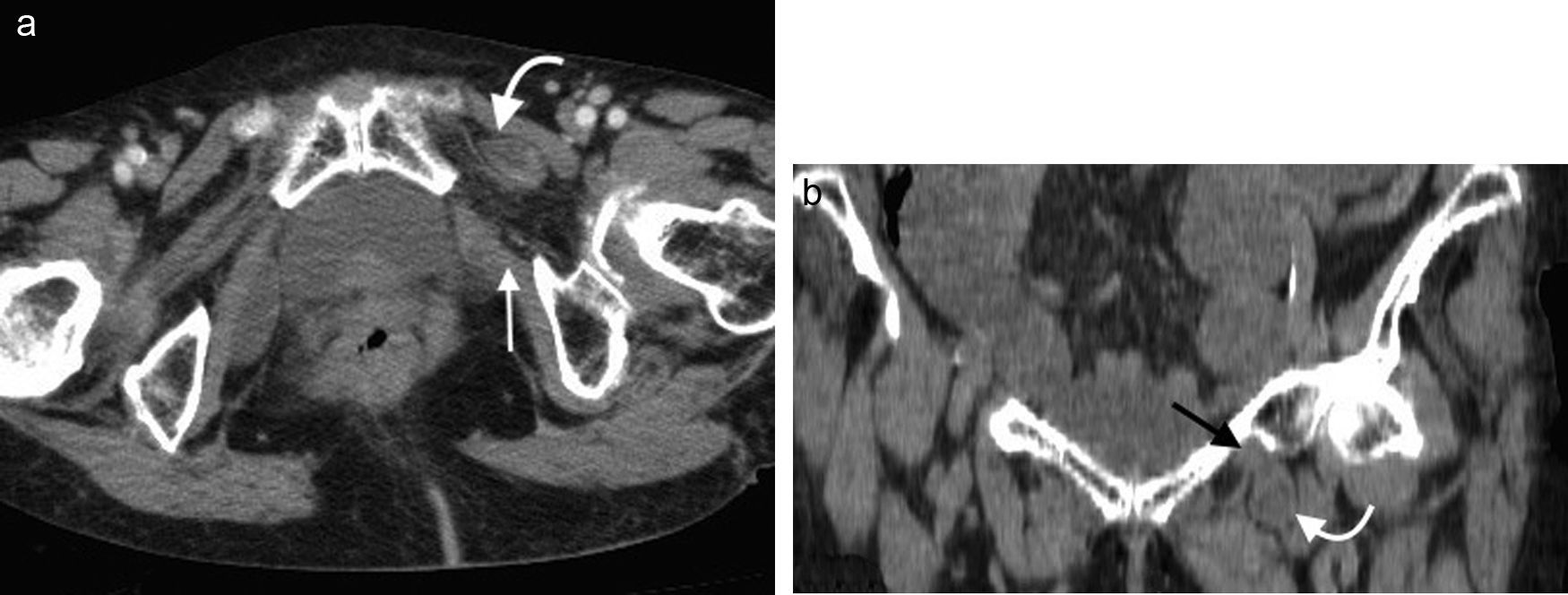
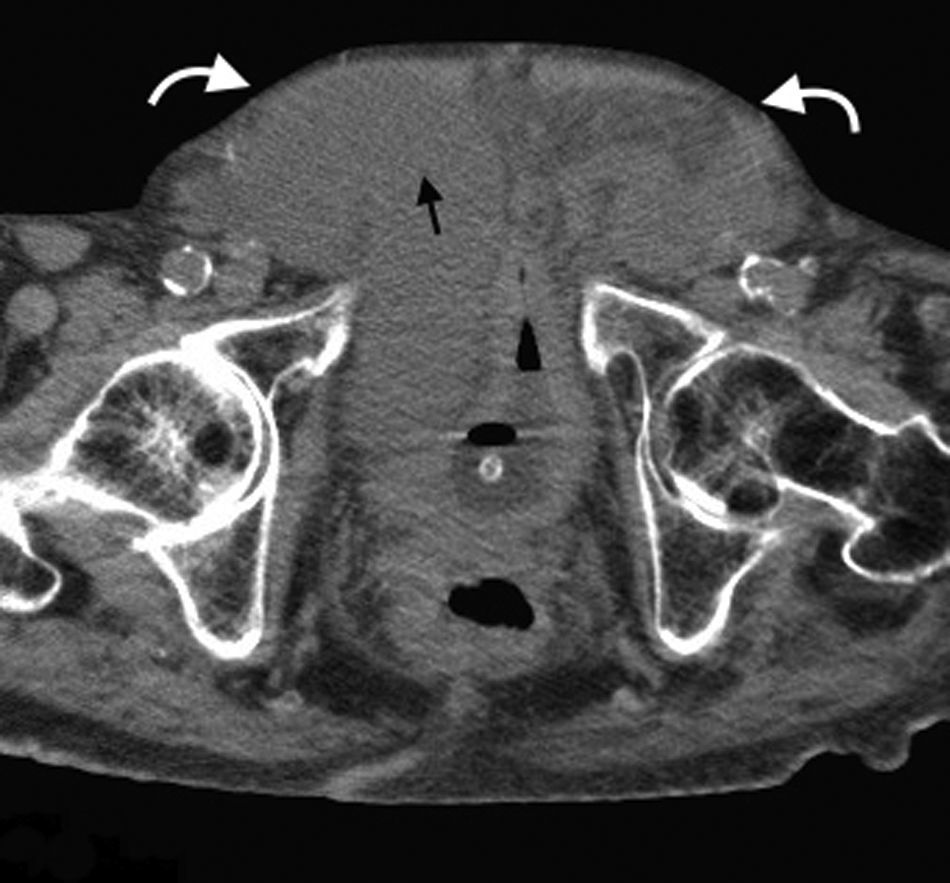
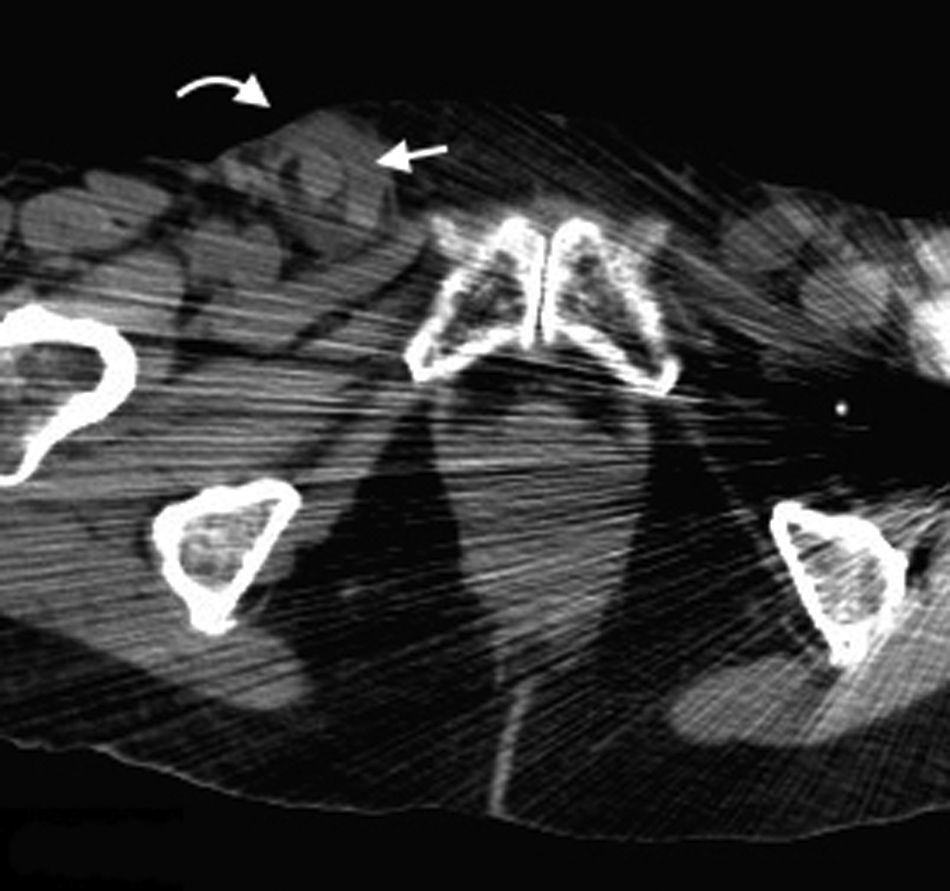
Puede producirse por puntos débiles en la pared abdominal posterolateral4. Estos son: el triángulo lumbar superior o de Grynfelt, limitado hacia arriba por la duodécima costilla, hacia adentro por el músculo cuadrado lumbar, lateralmente por el músculo oblicuo interno y hacia atrás por el músculo espinal; y el triángulo inferior o de Petit, confinado por el músculo oblicuo externo en sentido anterior, el músculo dorsal ancho en sentido posterior y la cresta ilíaca en sentido inferior2,13.
En su mayoría estas hernias son adquiridas (espontáneas, postraumáticas o posoperatorias). Las espontáneas representan aproximadamente el 50% de todas las de la zona lumbar y con mayor frecuencia ocurren en el triángulo superior, con un contenido que puede ser de asas intestinales, grasa retroperitoneal o el riñón14.
Los síntomas suelen ser variables y confusos. Algunas veces la consulta se debe a un dolor lumbar o a una neuralgia posincisional1 (fig. 7).
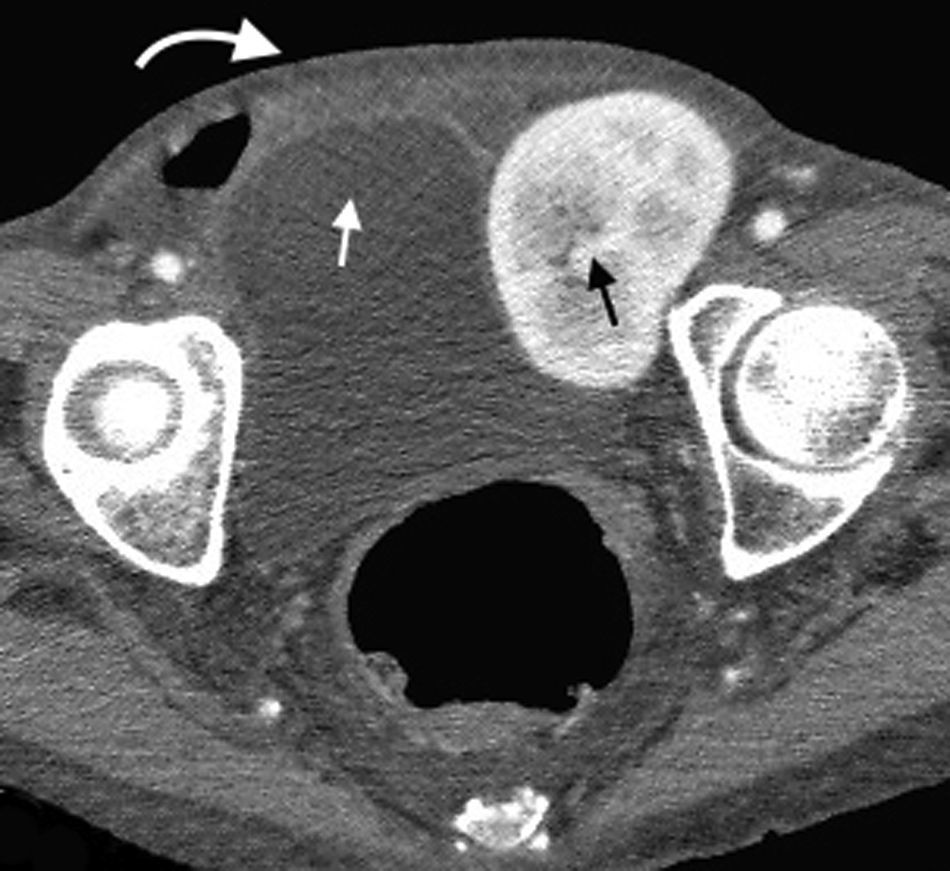
Hernia intercostalDenominada como hernia intercostal abdominal por algunos autores, constituye una entidad rara de la que se sabe muy poco15. Produce una protrusión de grasa o vísceras abdominales a través de un espacio intercostal bajo, manteniendo el diafragma intacto. Se cree que sus etiologías más frecuentes son los traumatismos o las cirugías.
Con mayor frecuencia aparece debajo del noveno arco costal y los síntomas por los que consultan los pacientes son hinchazón del tórax inferior y dolor. Sus complicaciones son similares a las de las demás hernias: esto es, encarcelación y estrangulación (fig. 8).
El diagnóstico se hace mediante TCMD. Esta detecta el saco herniario protruyendo entre los arcos costales16.
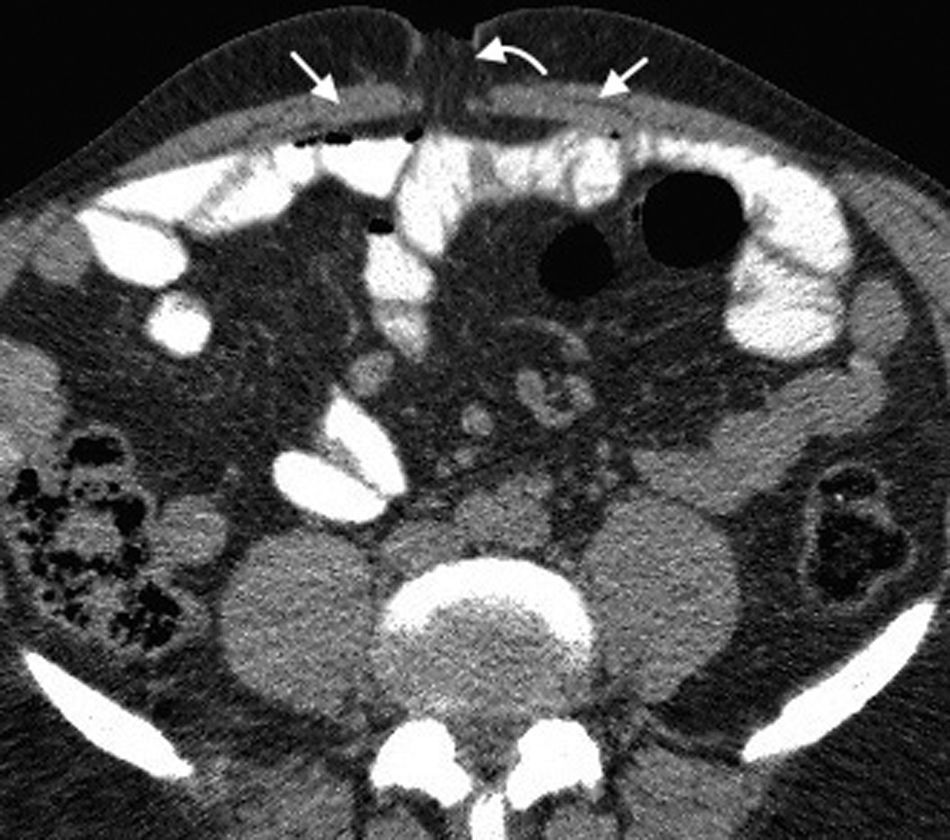
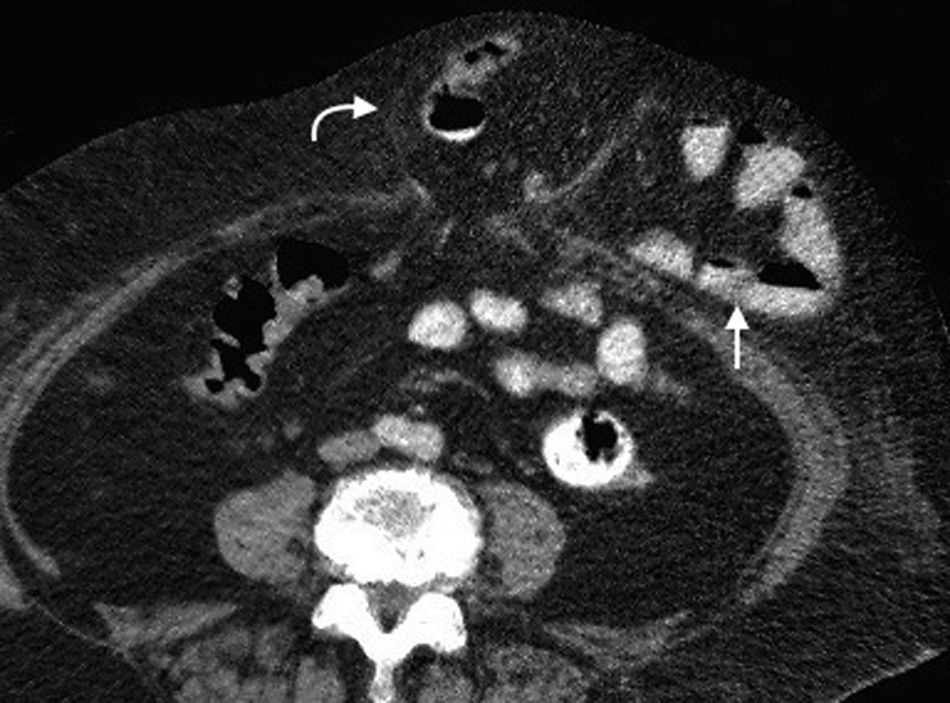
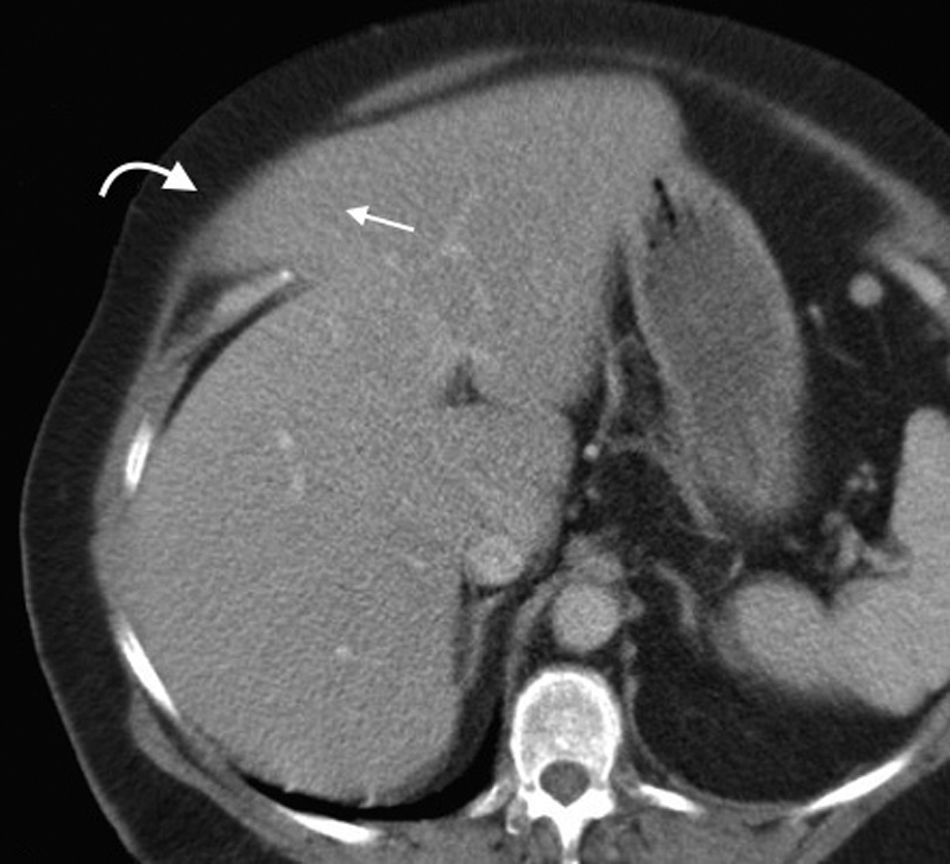
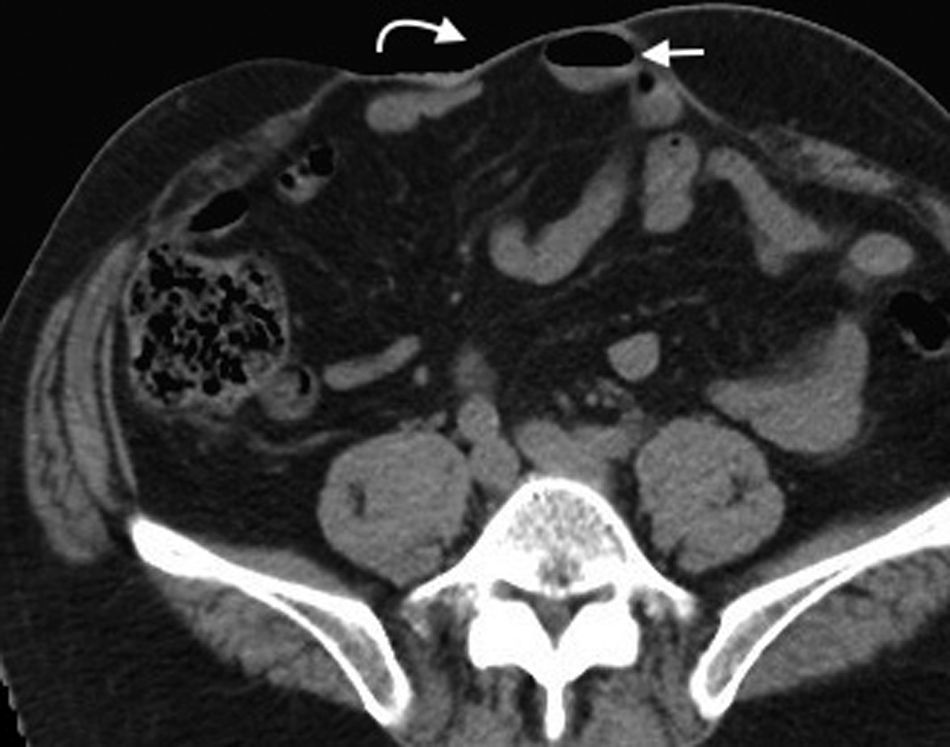
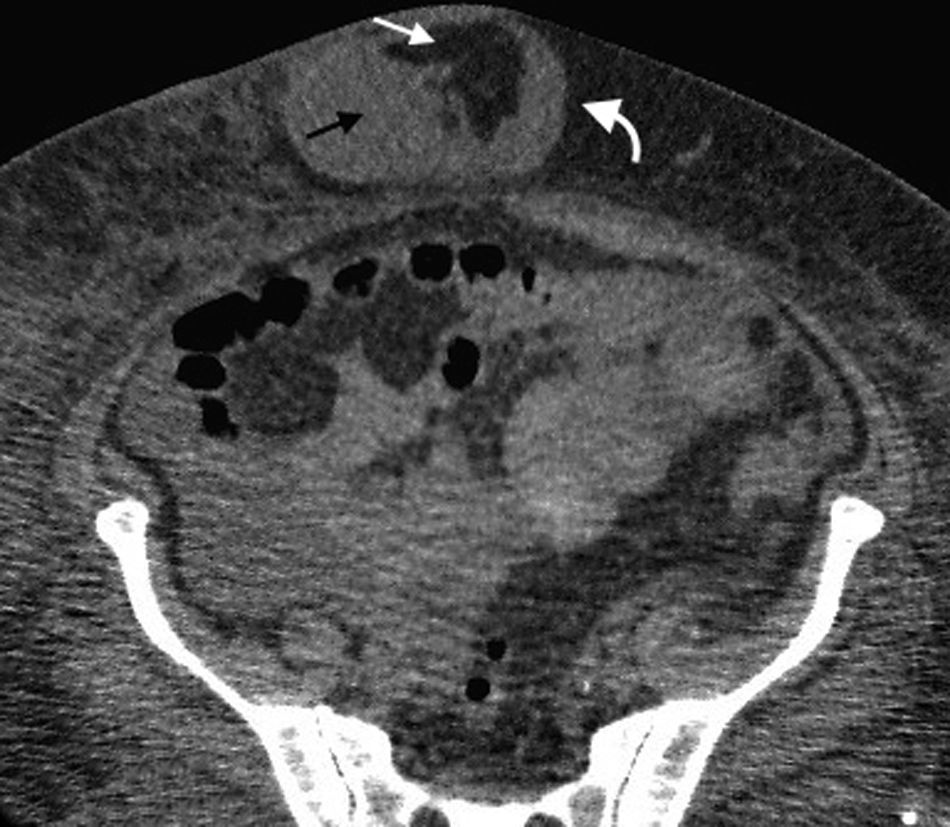
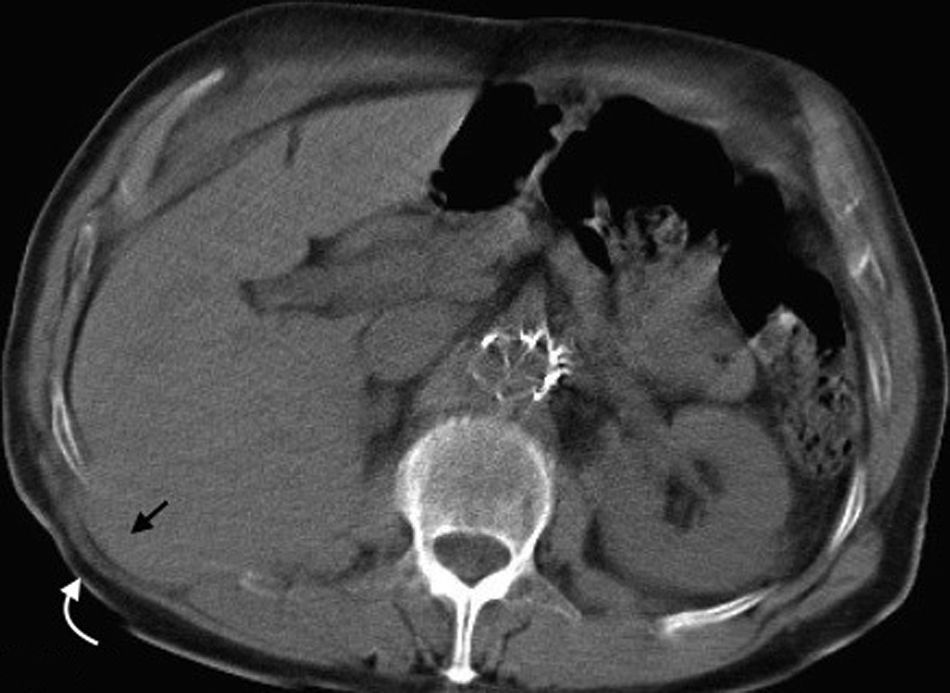
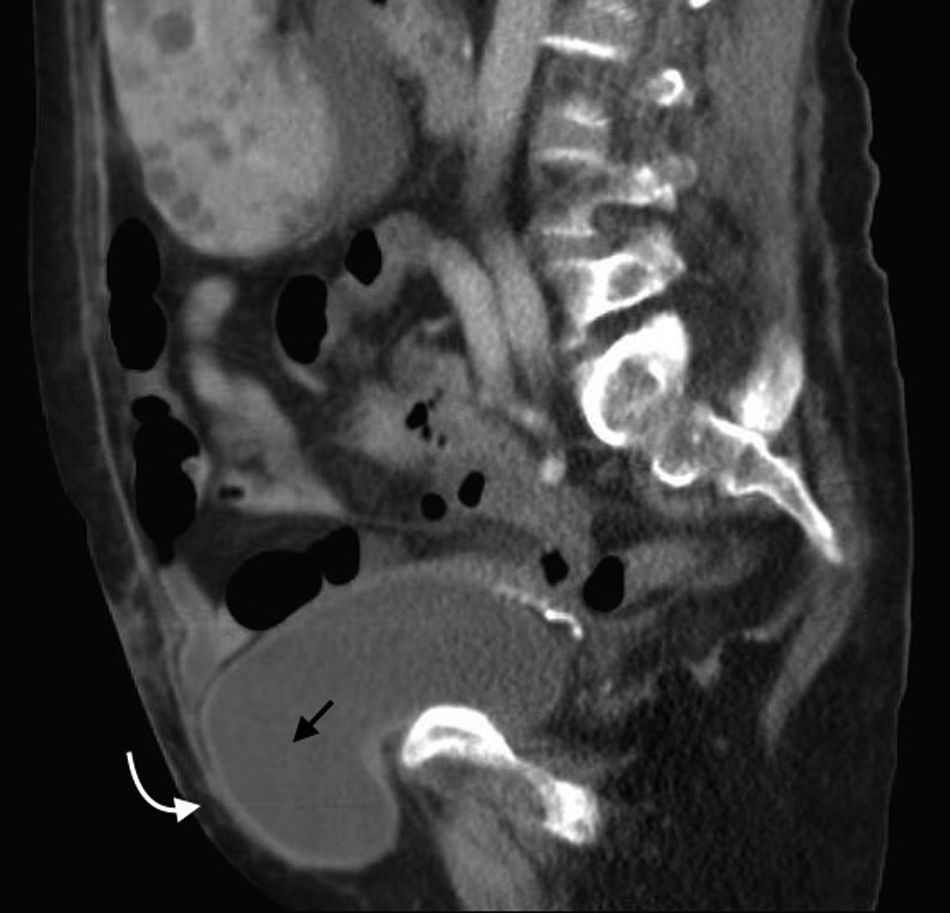
Hernia ventralIncluye todas las hernias de la pared abdominal en su región anterior y lateral, como las hernias umbilicales, epigástricas e hipogástricas1. Las umbilicales se generan a partir de la protrusión del contenido abdominal a través del anillo umbilical. Son las más frecuentes y tienen un tamaño variable, siendo desde muy pequeñas (lo más habitual) hasta medianas17 (fig. 9). Se presentan diez veces más en mujeres y sus factores de riesgo son los embarazos múltiples, la ascitis y la obesidad3 (fig. 10). Por su parte, las epigástricas se producen en la línea alba entre la apófisis xifoides (fig. 11) y el ombligo, mientras que las hipogástricas tienen lugar en la línea media por debajo del ombligo1.
Representa una protrusión subcutánea del contenido intraabdominal a través de una zona debilitada de la pared abdominal o lumbar como consecuencia de una intervención quirúrgica, una brecha posterior a un traumatismo cerrado o una malformación congénita. Puede producirse en cualquier incisión quirúrgica sobre la pared abdominal, incluyendo los orificios de los trocares de laparoscopia. Es más frecuente en las incisiones verticales que en las transversales1.
La mayoría se desarrolla durante los primeros 4 meses después de la cirugía, un período crítico para la curación de las capas musculares de la pared abdominal18. Se puede manifestar con signos y síntomas en su primer año, aunque un 5-10% permanece silente durante un período prolongado hasta su detección2.
Los estudios radiológicos pueden ser utilizados para visualizar los segmentos herniados y evaluar las complicaciones asociadas, tal como la obstrucción intestinal. Muchas veces se usan en evaluaciones dificultosas, como en pacientes de marcada obesidad o que tienen contenido herniario fácilmente reductible o cicatrices de gran tamaño19 (figs. 12 y 13).
El contenido está relacionado con los diferentes sitios de debilidad de la pared. A nivel epigástrico se encuentra una herniación del antro gástrico, del lóbulo hepático izquierdo (fig. 14) o de la vesícula biliar (fig. 15). Por su parte, dentro de las umbilicales puede haber grasa peritoneal, asas intestinales, implantes metastásicos (nódulo de la hermana María José) (fig. 16) o líquido ascítico (fig. 17). En la hernia de Spiegel suele visualizarse grasa y asas intestinales, mientras que las obturatrices muchas veces son descubiertas porque el paciente presenta un cuadro de obstrucción intestinal mecánica que ayuda al diagnóstico. En cuanto a la lumbar, se puede herniar grasa, el polo renal o el lóbulo hepático derecho (fig. 18). En el caso de la inguinal, esta tiene un contenido muy variado, aunque la grasa peritoneal y las asas son los más frecuentes (fig. 19). Además, puede herniar órganos intrapelvianos, como la vejiga (cistocele) (fig. 20) o el apéndice (hernia de Amyand)20 (fig. 21), y si se produce la herniación del apéndice dentro del canal crural, se denomina hernia De Garengeot9 (fig. 22). Finalmente, en las eventraciones se observan asas de intestino delgado y grueso, riñones trasplantados (fig. 23) y vejigas (fig. 24).
Resulta de gran importancia conocer la anatomía de la pared abdominal y la relación de las hernias o eventraciones con estructuras vasculares, fascias y planos musculares, ya que ello determina el tipo de hernia. La TCMD ha demostrado ser de gran utilidad para tal fin, pudiendo incluso definir el contenido de las mismas.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito.
Conflicto de intereses.Los autores declaran no tener ningún conflicto de intereses, excepto el Dr. Kozima que declara como posible conflicto de interés ser parte de la Comisión Directiva de la SAR.