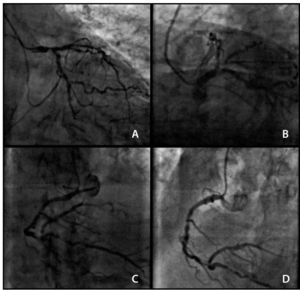
Paciente com 82 anos, portadora de múltiplas comorbidades, com angina do peito apesar de terapia medicamentosa otimizada. Submetida à coronariografia, que evidenciou doença triarterial com envolvimento do tronco da coronária esquerda e intensa calcificação das artérias coronárias. A cirurgia de revascularização miocárdica foi contraindicada, sendo encaminhada para intervenção coronária percutânea, realizada em dois tempos, com intervalo de 15 meses. Primeiramente, a coronária esquerda foi abordada, realizando‐se aterectomia rotacional no tronco da coronária esquerda, artérias descendente anterior e circunflexa, com implante de cinco stents farmacológicos com sucesso. Posteriormente, a coronária direita foi tratada com aterectomia rotacional e implante de quatro stents farmacológicos, também com sucesso.
A 82‐year‐old patient with multiple comorbidities and angina, in spite of optimal drug therapy, was submitted to coronary angiography, which showed three‐vessel disease with left main coronary artery involvement and severe coronary artery calcification. Coronary artery bypass grafting surgery was contraindicated and the patient was referred for percutaneous coronary intervention, which was carried out in two stages, with a 15‐month interval between them. Firstly, the left coronary artery was treated and rotational atherectomy was performed in the left main coronary artery, left anterior descending and left circumflex arteries, with successful implantation of five drug‐eluting stents. Subsequently, the right coronary artery was treated with rotational atherectomy, and four drug‐eluting stents were also successfully implanted.
A aterectomia rotacional (AR) foi desenvolvida com o objetivo de abordar placas ateroscleróticas calcificadas ainda na era da angioplastia transluminal coronária por cateter balão, no final da década de 1980. Posteriormente, surgiram outras técnicas ateroblativas, com o propósito de reduzir as complicações da angioplastia com o balão, como a aterectomia extracional e o laser, porém os resultados foram decepcionantes, com altas taxas de reestenose quando utilizadas isoladamente ou associadas à angioplastia com o balão.1
Com o surgimento do stent, na década de 1990, a maioria dessas técnicas ateroablativas caiu em desuso ou foi abandonada.1 Na era dos stents farmacológicos, a AR ressurgiu com o propósito de minimizar a expansão inadequada e/ou a má aposição do dispositivo, fatores estes relacionados com desfechos clínicos adversos, como a trombose e a reestenose do stent. No entanto, seu uso é infrequente, correspondendo a menos de 5% das intervenções coronárias percutâneas (ICP).2
Relato de casoPaciente do sexo feminino de 82 anos, com história de angina há 10 anos e piora do grau funcional nos últimos 5 meses. Apesar do tratamento otimizado, foi internada com infarto agudo do miocárdio sem supradesnivelamento do ST (IAMSST) na cidade de origem. Era portadora de hipertensão arterial sistêmica, dislipidemia, artrite reumatoide, insuficiência renal crônica não dialítica (clearance estimado de creatinina 43,6mL/minuto), anemia crônica sem causa definida e episódios de fibrilação atrial paroxística. Relatava broncoespasmo com uso de betabloqueador, e estava em uso de verapamil 240mg/dia, nitrato oral 80mg/dia, trimetazidina 60mg/dia, ivabradina 15mg/dia, furosemida 40mg, clopidogrel 75mg/dia, rosuvastatina 20mg e nitrato sublingual, quando necessário.
Exames laboratoriais revelaram hemoglobina 11,2g/dL, hematócrito 35%, ureia 45mg/dL, creatinina 0,99mg/dL, colesterol total 213mg/dL, lipoproteína de alta densidade (HDL) 42mg/dL, lipoproteína de baixa densidade (LDL) 129,4mg/dL, triglicérides 208mg/dL e glicemia em jejum 94mg/dL. Pesquisa de sangue oculto nas fezes negativa.
O eletrocardiograma mostrava bradicardia sinusal, sobrecarga de átrio esquerdo e bloqueio divisional anterossuperior esquerdo. A radiografia do tórax evidenciava aumento de área cardíaca e pequeno grau de congestão pulmonar. O ecocardiograma transtorácico indicava alteração segmentar da contratilidade do ventrículo esquerdo (VE), às custas de acinesia dos segmentos médio e distal da parede anterosseptal, médio e distal da parede ínfero‐lateral, e segmentos distais e apicais das paredes anterior e lateral, com disfunção sistólica global moderada (fração de ejeção de 39%). Observou‐se também estenose valvar aórtica de grau moderado (gradiente sistólico máximo de 52mmHg e médio de 31mmHg). A cintilografia miocárdica mostrou isquemia moderada em região medial e apical da parede anterosseptal, além de isquemia grave em região medial e apical da parede ínfero‐lateral do VE.
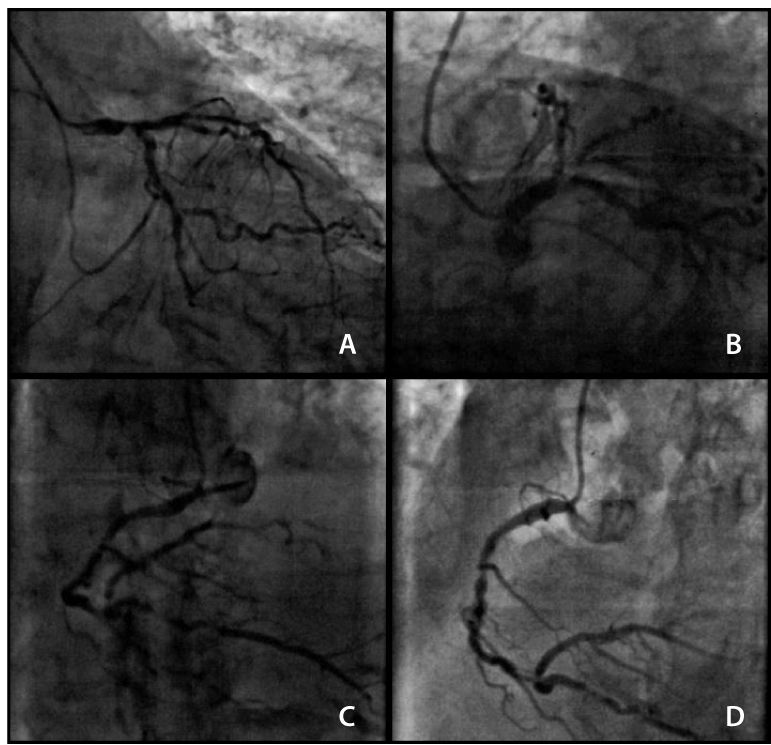
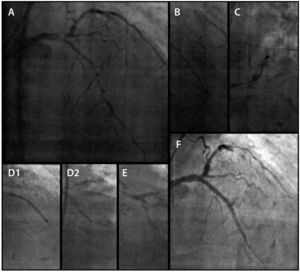
A coronariografia evidenciou presença de lesões graves, intensamente calcificadas no segmento distal do TCE, segmentos proximais e médios da descendente anterior (DA) e circunflexa (Cx), em toda extensão da coronária direita (CD) e segmento proximal de ramo descendente posterior (DP) (fig. 1). O escore SYNTAX calculado foi de 56. O escore da Society of Thoracic Surgeons (STS) calculado foi de 15,5% para mortalidade. O caso foi discutido pelo Heart Team, paciente e familiares e, em razão do alto risco cirúrgico, foi decidido por ICP estagiada.
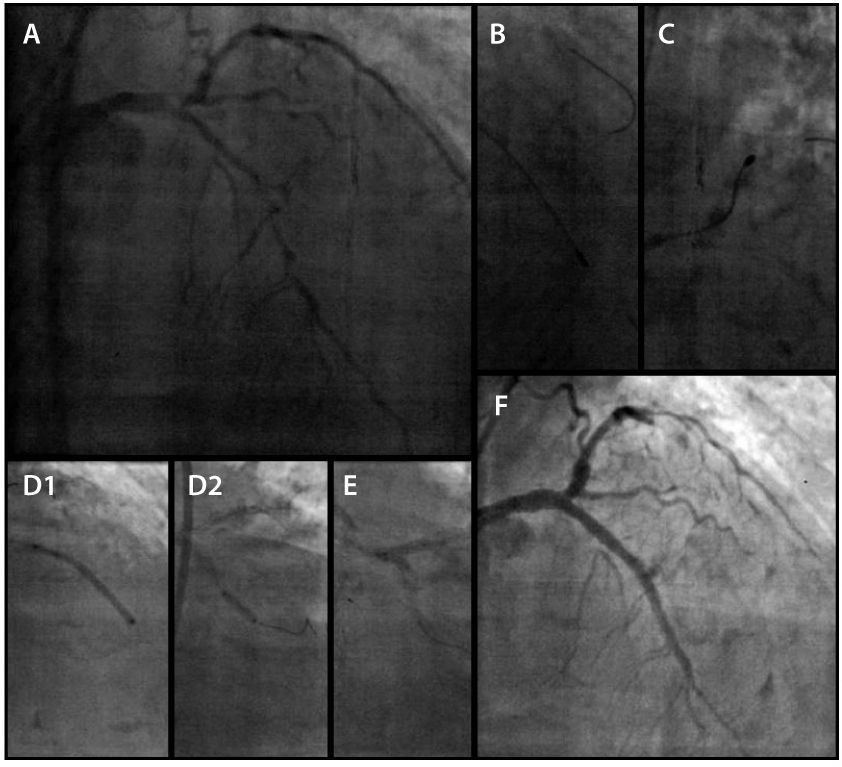
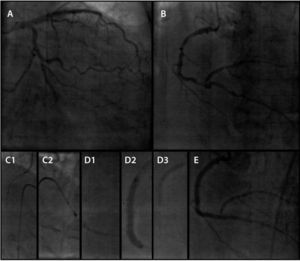
As ICP ocorreram no intervalo de 15 meses, sendo a coronária esquerda tratada inicialmente (fig. 2). Foi realizada AR utilizando‐se oliva de 1,25mm (RotalinkBurr, Boston Scientific, Natick, EUA) no TCE, DA e Cx, sendo implantados cinco stents farmacológicos XIENCE PRIME® (Abbott, Santa Clara, EUA), dois no TCE (técnica de kissing stent), dois na DA e um na Cx, em um total de 91mm. O procedimento foi guiado por ultrassom intracoronário Atlantis SR Pro 3,6 F × 135cm, 40MHz (Boston Scientific, Natick, EUA). Não foi feito ultrassom intracoronário após o implante dos stents, pois o procedimento foi muito prolongado.
Na evolução hospitalar, apesar de paciente assintomática do ponto de vista cardiovascular, ocorreu elevação de marcadores de necrose miocárdica, configurando critérios de infarto periprocedimento. A paciente contraiu infecção respiratória, fazendo uso de claritromicina e, posteriormente, cefepime, com melhora. O período de internação foi de 25 dias, recebendo alta assintomática em uso de mononitrato de isossorbida 40mg/dia, ramipril 10mg/dia, furosemida 40mg/dia, espironolactona 25mg/dia, ivabradina 15mg/dia, rosuvastatina 20mg/dia, ácido acetilsalicílico 100mg, clopidogrel 75mg e pantoprazol 40mg/dia. Seis meses após a alta, ela apresentou retorno da angina, sem melhora após otimização medicamentosa, sendo então programada nova coronariografia.
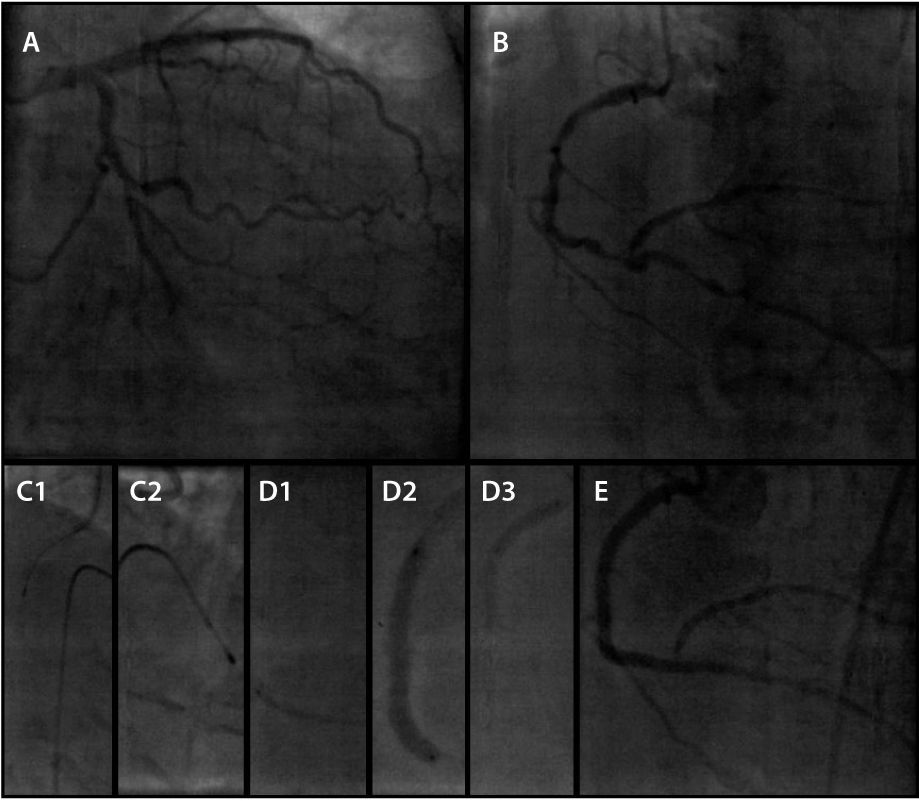
No segundo procedimento (fig. 3), após comprovação angiográfica do sucesso do procedimento anterior, a CD foi abordada por AR utilizando‐se oliva de 1,25mm, sendo implantados quatro stents farmacológicos de diferentes calibres, em um total de 108mm (Resolute Integrity, Medtronic Vascular, Santa Rosa, EUA), cobrindo do segmento proximal do ramo DP até o óstio da CD. Marca‐passo provisório transvenoso foi utilizado preventivamente e acionado durante o procedimento para tratamento de bradicardia. A intervenção foi guiada por ultrassom intraconorário, que confirmou sucesso angiográfico com boa expansão das hastes dos stents em toda sua extensão. O resultado angiográfico foi satisfatório, com fluxo Thrombolysis in Myocardial Infarction (TIMI) 3, com apenas estenose moderada no óstio do ramo ventricular posterior.
Após o procedimento, cursou com queda de hemoglobina (de 12,7g/dL para 9,5g/dL), mantendo‐se estável, sem exteriorização de sangramento. Foi realizada tomografia computadorizada de abdômen sem contraste, que não evidenciou hematoma retroperitoneal. Além disso, apresentou elevação de marcadores de necrose miocárdica, sem alteração eletrocardiográfica, permanecendo assintomática do ponto de vista cardiovascular. Recebeu alta após 3 dias da realização do procedimento. Atualmente, encontra‐se assintomática, no 11o mês após o segundo procedimento e 26 meses do primeiro.
Em ecocardiograma transtorácico realizado 75 dias após o segundo procedimento, comparado com o estudo prévio, observou‐se melhora significativa da contratilidade segmentar e global do VE, com reversão das alterações segmentares da contratilidade e fração de ejeção de 64%.
DiscussãoA calcificação coronária acentuada representa um importante desafio e uma limitação para ICP, dificultando a navegabilidade, a abordagem das lesões e a expansão dos stents. A má expansão dos stents pode estar associada à reestenose e revascularização da lesão alvo, à trombose de stent e ao infarto do miocárdio.3
O racional para utilização da AR em lesões muito calcificadas, antes do implante do stent, baseia‐se no pressuposto de que serão reduzidos os riscos de: (1) oclusão aguda, criando um lúmen mais regular, com menor barotrauma; (2) reestenose intra‐stent, aumentando o ganho luminal e reduzindo a placa residual; e (3) trombose de stent, por meio de uma melhor expansão e aposição do dispositivo.2 Além disso, lesões muito calcificadas podem representar uma ameaça especial para os stents farmacológicos, podendo danificar o revestimento de polímero,4 e a consequente difusão do antiproliferativo na parede do vaso, levando à redução da eficácia desses dispositivos.
AR e stents farmacológicos são técnicas complementares em lesões muito calcificadas. Estudos observacionais mostraram a segurança e a eficácia da estratégia AR, seguida de stents farmacológicos no tratamento de lesões calcificadas, com bons resultados clínicos em longo prazo.5–7 Dardas et al.8, usando essa estratégia combinada em estenoses muito calcificadas, mostraram que a mortalidade e os eventos adversos cardíacos maiores são muito baixos (3,8% e 14,9%, respectivamente), ao longo de um seguimento médio de 49 meses.
Por outro lado, benefício não foi demonstrado no estudo ROTAXUS (Rotational Atherectomy Prior to Taxus Stent Treatment for Complex Native Coronary Artery Disease),9 no qual a AR antes do implante do stent farmacológico não foi superior ao implante sem prévia AR, na redução do desfecho primário da perda tardia de lúmen intra‐stent aos 9 meses de acompanhamento. Importante ressaltar que, nesse estudo, a extensão média das lesões tratadas foi de 20mm. Em nosso caso, as lesões, além de muito calcificadas, eram muito extensas, com perfil anatômico de maior gravidade comparado às do estudo ROTAXUS. Além disso, no ROTAXUS, o ganho agudo obtido inicialmente foi contrabalanceado pela maior perda tardia no seguimento, havendo efeito neutro na reestenose. Devido à escassez de dados na literatura, somente com novos ensaios clínicos randomizados seremos capazes de avaliar adequadamente essas abordagens.
Por último, a ICP, realizada neste caso em caráter excepcional, com a utilização da AR adjunta no preparo das lesões para o posterior implante de stents farmacológicos, demonstra que é possível lançar mão dessa técnica em casos desfavoráveis e complexos para tratamento percutâneo.
Fonte de financiamentoNão há.
Conflitos de interesseOs autores declaram não haver conflitos de interesse
A revisão por pares é de responsabilidade da Sociedade Brasileira de Hemodinâmica e Cardiologia Intervencionista.