Conocer la frecuencia de efectos adversos (EA) en una unidad de cuidados intensivos (UCI), localizar dónde se originan, en qué medida la asistencia es responsable de su aparición, valorar sus consecuencias y determinar tanto su evitabilidad como los factores intrínsecos propios del paciente que predisponen a sufrir un EA.
Material y métodoEstudio de cohortes prospectivo realizado desde octubre de 2005 a mayo de 2006 en la UCI de adultos del Hospital Universitario de Salamanca. La información con la que se rellenaba un cuestionario de información general, un cuestionario de cribado y un cuestionario de confirmación del EA se obtuvo revisando diariamente las historias clínicas de todos los pacientes ingresados en dicha unidad. Se consideró EA al daño no intencionado o complicación, recogida en la historia clínica, que conllevaba incapacidad en el momento del alta, muerte o prolongación de la duración del ingreso y que había sido causado por la asistencia sanitaria.
ResultadosDe los 160 ingresos estudiados 33 fueron causados por 37 EA (el 20,63% de los ingresos); durante el ingreso en UCI se detectaron 72 EA (45 EA por cada 100 ingresos). La infección nosocomial fue el EA más frecuente (el 64,9 y el 47,2%, respectivamente). El 13,5% de los EA causantes de un ingreso en UCI y el 9,7% de los EA detectados durante el ingreso en UCI se consideraron altamente evitables y aumentaron la duración del ingreso. El origen más frecuente de ellos estuvo en el quirófano. Los principales factores asociados con la aparición de EA fueron la obesidad (riesgo relativo [RR]=6,82; intervalo de confianza [IC] del 95%, 1,3-34,2) y la diabetes mellitus (RR=5,94; IC del 95%, 2,2- 15,9).
ConclusionesLa frecuencia de EA detectados en nuestra UCI está dentro de la observada en otros estudios. El porcentaje de EA evitables es pequeño y refleja oportunidades donde mejorar la asistencia. La UCI puede utilizarse como unidad observatorio de EA porque, además de originarlos, recibe los EA causados por otros servicios del hospital.
To assess the frequency of adverse events (AE) in an intensive care unit (ICU), to detect where they occur, to grade the confidence that an AE is due to medical management and if it is avoidable, to assess their consequences and to determine which patient factors are associated with AE.
Material and methodWe performed a prospective cohort study from October 2005 to May 2006 in the adult ICU at Hospital Universitario, Salamanca. Each day a physician reviewed all patients’ medical records. The patient general information, AE screening and AE analysis forms were filled out. An AE was defined as an unintentional injury or complication that results in disability at the time of discharge, death or prolonged ICU stay, that is caused by health care management and that is written in the medical record.
ResultsOf the 160 admissions studied, 33 (20.63%) were identified as having 37 AE as the primary reason for admission to the unit. 72 AE were identified during ICU stay (45 AE each 100 admissions). Nosocomial infection was the main AE (64.9% and 47.2% respectively); 13.5% AE as the primary reason for admission to the unit and 9.7% AE identified during ICU stay were evaluated as strongly avoidable. These AE lead to an increase in ICU stay and were caused mainly in operating theatre. The major patient factors associated with AE were overweight (relative risk [RR]=6.82; 95% confidence interval [CI], 1.3-34.2) and diabetes mellitus (RR=5.94; 95% CI, 2.2-15.9).
ConclusionsThe frequency of AE in our ICU is within the range reported in the literature. Few AE were evaluated as strongly avoidable; these events indicate opportunities for improvement. ICU can be used as AE observation unit, since as well as causing them, it receives AE caused by other units.
La asistencia sanitaria ha cambiado, de ser una actividad sencilla, poco eficaz y relativamente segura ha pasado a ser una actividad compleja, eficaz y potencialmente peligrosa1. Paralelamente a esto se ha observado un incremento en el número de demandas a profesionales sanitarios por negligencias2, todo lo cual ha hecho que los sistemas sanitarios confieran a la seguridad clínica un papel esencial a la hora de conseguir la calidad asistencial3,4. España no es ajena a esta situación y en el Plan de Calidad para el Sistema Nacional de Salud la seguridad clínica constituye uno de los objetivos a alcanzar5.
En este campo de la seguridad del paciente un elemento clave es el efecto adverso (EA), que es el daño ocasionado por una actuación médica6. El estudio de estos EA se ha abordado desde dos perspectivas2: la médico-legal (típica de los estudios realizados en Estados Unidos, donde se buscaba dar respuestas al exceso de demandas hechas a los profesionales al valorar si hubo negligencias), y la de la mejora de la calidad asistencial (donde se valoraba la evitabilidad del EA).
Entre los estudios llevados a cabo en Estados Unidos destacan el Harvard Medical Practice Study (HMPS)7,8 y el Adverse Events and Negligent Care in Utah and Colorado9. Dichos estudios han sido la base para que el Institute of Medicine afirme que los errores médicos son la octava causa de muerte en Estados Unidos6.
Por su parte, los trabajos que abordan el estudio de los EA desde la perspectiva de la mejora de la calidad corresponden a los llevados a cabo en Australia10, Reino Unido11, Nueva Zelanda12,13, Canadá14 y España15. En estos trabajos queda demostrado que entre el 7,5%14 y el 16,6%10 de los pacientes hospitalizados sufren un EA y que hasta el 51% de tales EA son evitables10.
Los pacientes ingresados en las unidades de cuidados intensivos (UCI) experimentan 178 intervenciones diarias, con un promedio de 1,7 errores/día en cada paciente; esto representa una competencia del 99% (es decir, en el 99% de las intervenciones no se cometen errores), esto supera el límite de error tolerado en la industria (donde una competencia del 99,9% equivale a 2 aterrizajes de emergencia en el aeropuerto de Chicago cada día, 16.000 correos perdidos cada hora o 32.000 cheques descontados de la cuenta bancaria equivocada cada hora). Además, del promedio diario de 1,7 errores, el 29% puede conllevar un daño grave o fatal para el paciente16. De este modo, los EA incrementan la morbimortalidad del paciente2; otras consecuencias son prolongación de la duración del ingreso, aumento de los gastos sanitarios, costes en término coste/oportunidad, disminución de la confianza en el sistema sanitario, insatisfacción, desmotivación y frustración en el personal sanitario, reducción de la productividad laboral, absentismo escolar y, en definitiva, descenso del estado de la salud poblacional2,6.
Todas estas consideraciones, junto con el ya descrito carácter evitable de estos efectos (carácter que no ha sido valorado en el único estudio realizado en nuestro país sobre EA en UCI17), han motivado la realización de este trabajo, cuyos objetivos son conocer la frecuencia de EA que se detectan durante el ingreso en UCI, establecer qué porcentaje de ingresos se deben a un EA, localizar dónde se originan, en qué medida la asistencia es responsable de su aparición, valorar cuáles son sus consecuencias, determinar su evitabilidad y conocer los factores intrínsecos del paciente que lo predisponen a sufrir un EA.
Material y métodoEstudio de cohortes prospectivo llevado a cabo en la UCI médico-quirúrgica de adultos del Hospital Universitario de Salamanca (HUS). Esta unidad posee 12 camas. La muestra del estudio se obtuvo mediante muestreo consecutivo de todas las personas ingresadas en dicha UCI entre el 24 de octubre de 2005 y el 24 de mayo de 2006. Se excluyó a los pacientes cuya historia clínica no fue evaluada en ningún momento del período de seguimiento.
Se definió EA mediante una adaptación empleada en el estudio de Baker et al14 en Canadá, de modo que se consideró como tal al daño no intencionado o la complicación, recogidos en la historia clínica del paciente, que conllevan incapacidad en el momento del alta, muerte o prolongación de la duración del ingreso en la UCI causados por la asistencia sanitaria más que por la enfermedad subyacente del paciente.
Otras variables estudiadas fueron las ligadas a la enfermedad o el procedimiento (diagnóstico principal, procedimiento quirúrgico y medicación administrada), edad, sexo y factores intrínsecos (coma, insuficiencia renal, diabetes mellitus, neoplasia, enfermedad pulmonar obstructiva crónica [EPOC], inmunodeficiencia, neutropenia, cirrosis hepática, dislipemia, tabaquismo, alcoholismo, drogadicción, obesidad, insuficiencia cardíaca, enfermedad coronaria e hipertensión).
Se realizó una vigilancia activa de los pacientes ingresados en la UCI; para ello, cada día un facultativo iba a la unidad y revisaba la historia clínica de cada paciente a fin de obtener la información necesaria para cumplimentar el cuestionario de identificación del paciente y el cuestionario de cribado de EA. En el primero se recogían datos generales (número de historia clínica, nombre y apellidos del enfermo, diagnósticos y lugar de procedencia al ingreso en UCI, lugar de destino cuando recibe el alta de UCI, sexo, edad, factores intrínsecos, fecha de ingreso en el hospital y en el servicio), medicación administrada e intervenciones quirúrgicas realizadas; el cuestionario de cribado correspondió al utilizado en el HMPS, cuya fiabilidad ha sido contrastada18. En los pacientes que tuvieron alguna respuesta afirmativa en el cuestionario de cribado se cumplimentó el cuestionario de análisis y confirmación. Este cuestionario, de elaboración propia, fue diseñado tomando como modelos los cuestionarios de confirmación del HMPS19 y del Proyecto IDEA20. Con él se determinaron el origen, la causalidad, la evitabilidad y las consecuencias del EA.
Todos los cuestionarios fueron cumplimentados y evaluados por la misma persona: un médico del Servicio de Medicina Preventiva del HUS. Durante las 2 semanas anteriores al inicio del estudio dicho facultativo se entrenó, con el Manual de Procedimiento del Proyecto IDEA, para cumplimentar los primeros 2 cuestionarios; mientras que para rellenar el cuestionario de análisis y confirmación pasaron varios meses hasta que adquirió las habilidades y conocimientos necesarios mediante la asistencia a cursos sobre seguridad en el sistema de utilización de medicamentos, sesiones bibliográficas centradas en los trabajos más relevantes publicados sobre EA y ponencias de congresos que, sobre seguridad clínica y EA, se celebraron en España.
El origen del EA podía encontrarse antes del ingreso, en urgencias, planta de hospitalización, quirófano o UCI del HUS.
La causalidad y la evitabilidad se establecieron utilizando escalas tipo Likert de 6 categorías, las cuales, a fin de facilitar la explotación de la información en la fase de análisis, se reagruparon en escalas de 3 niveles.
Las consecuencias del EA podían ser: prolongación de la duración del ingreso, incapacidad en el momento del alta en la UCI o fallecimiento. Para definir incapacidad se adoptaron las consideraciones utilizadas en el HMPS, de modo que consideramos incapacidad cualquier tipo de limitación funcional o estética que englobaba desde las limitaciones que se preveía que podían conllevar una recuperación casi completa hasta aquellas que podían requerir de cuidados personales o de enfermería permanentes19.
En el análisis estadístico se realizó un estudio descriptivo de las variables, se calculó la incidencia acumulada de EA en UCI y se hizo un análisis univariable donde se consideró como variable dependiente la aparición o no de EA detectado durante el ingreso en UCI y originado en UCI, y como variable independiente, a cada uno de los factores intrínsecos, junto con el sexo y la edad; para el cálculo de éste se utilizó la prueba de la x2 y el test exacto de Fisher. Posteriormente se realizó un análisis de regresión logística multivariable con las variables en que se observó asociación significativa en el análisis univariable. Como probabilidad de error alfa se tomó el valor 0,05. Para todo ello se utilizó el programa SPSS14.
ResultadosDurante el período de estudio se siguieron 160 ingresos (el 65%, varones). Con una media ± desviación estándar (DE) de edad de 63,2 ± 16,3 años. El 50% de los ingresados tenían menos de 68 años de edad. El intervalo de edad fue 2389 años.
Los ingresos procedían principalmente de servicios médicos (30%) y de urgencias (25%). Las plantas quirúrgicas aportaron el menor número de ingresos (10,6%), si bien el 23,13% de los ingresos procedieron directamente de quirófano. El restante 11,24% fueron traslados desde otros hospitales.
Los principales lugares de destino de los ingresados cuando recibían el alta de UCI fueron las especialidades médicas (41,2%) y las especialidades quirúrgicas (37,5%); además, el 16,8% de los ingresados fallecieron, el 3,7% fueron trasladados a otros hospitales y un (0,62%) paciente fue trasladado a su domicilio tras concedérsele el alta voluntaria.
Los motivos de ingreso más frecuentes fueron las infecciones (40%), el control postoperatorio (21,3%), los politraumatismos (10%) y las enfermedades del aparato respiratorio (6,3%) y cardiovascular (6,3%).
En estos ingresos se realizaron 85 primeras intervenciones quirúrgicas; el 51,9% de estas cirugías implicó alguna parte del aparato digestivo. Entre las restantes destacaron la cirugía vascular (8,2%), la cirugía de cabeza y cuello (8,2%) y la cirugía de riñón y vías urinarias (7,1%).
Los medicamentos más frecuentemente administrados fueron los antibióticos, antiácidos y antidiabéticos, ya que se emplearon en más del 78% de los ingresos.
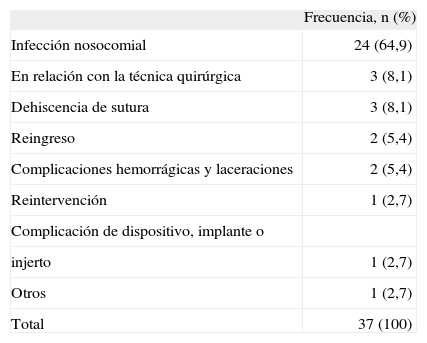
EA como motivo de ingreso en UCIEn total, 37 EA fueron la causa de 33 ingresos en la UCI (el 20,6% de todos los ingresos en esta unidad fueron debidos al menos a un EA). Las características de estos EA se muestran en la tabla 1.
Efectos adversos como motivo de ingreso en la unidad de cuidados intensivos
| Frecuencia, n (%) | |
| Infección nosocomial | 24 (64,9) |
| En relación con la técnica quirúrgica | 3 (8,1) |
| Dehiscencia de sutura | 3 (8,1) |
| Reingreso | 2 (5,4) |
| Complicaciones hemorrágicas y laceraciones | 2 (5,4) |
| Reintervención | 1 (2,7) |
| Complicación de dispositivo, implante o | |
| injerto | 1 (2,7) |
| Otros | 1 (2,7) |
| Total | 37 (100) |
Datos presentados en números absolutos (porcentaje).
El 48,6% de estos efectos se originaron en el quirófano, el 24,3% en planta de hospitalización, el 21,6% antes del ingreso en el hospital y el 5,4% en la UCI.
En el 91,9% hubo una moderada-elevada probabilidad de que el EA se debiera a la asistencia. El 13,5% de los EA se consideró como altamente evitables.
Todos estos EA aumentaron la duración del ingreso en el hospital y el 8,1% contribuyeron, además, a la muerte del paciente.
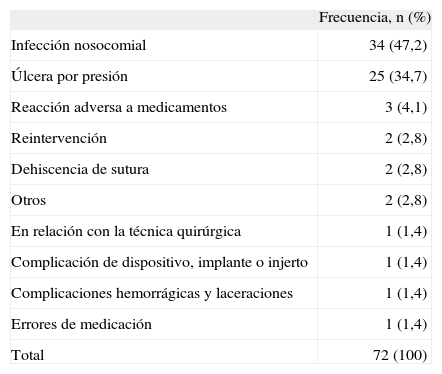
EA detectados durante el ingreso en UCIDurante el ingreso en UCI se detectaron 72 EA (incidencia acumulada, 45 EA por cada 100 ingresos). Entre estos EA los más frecuentes fueron las infecciones nosocomiales y las úlceras por presión (UPP), que conjuntamente representaron el 81,9% de tales efectos (tabla 2).
Efectos adversos detectados durante el ingreso
| Frecuencia, n (%) | |
| Infección nosocomial | 34 (47,2) |
| Úlcera por presión | 25 (34,7) |
| Reacción adversa a medicamentos | 3 (4,1) |
| Reintervención | 2 (2,8) |
| Dehiscencia de sutura | 2 (2,8) |
| Otros | 2 (2,8) |
| En relación con la técnica quirúrgica | 1 (1,4) |
| Complicación de dispositivo, implante o injerto | 1 (1,4) |
| Complicaciones hemorrágicas y laceraciones | 1 (1,4) |
| Errores de medicación | 1 (1,4) |
| Total | 72 (100) |
El principal origen de estos EA estuvo en la propia UCI (81,9%); en quirófano se originó el 16,7% y el resto se produjo antes de ingresar en nuestro hospital.
En el 97,2% hubo una moderada-elevada probabilidad de que el EA se debiera a la asistencia. El 9,7% se consideró EA altamente evitables.
Las consecuencias de estos EA fueron el aumento de la duración del ingreso (66,7%) y algún tipo de incapacidad (33,3%).
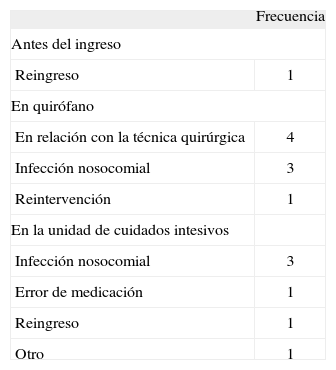
EA altamente evitables según su origenComo se observa en la tabla 3, las infecciones nosocomiales fueron los EA altamente evitables más frecuentes (6/15). La cirugía del aparato digestivo causó 7 de los 8 EA altamente evitables originados en quirófano. El error de medicación se debió a la administración de un anticoagulante.
En todos estos efectos hubo gran evidencia de que se debieron a la asistencia, al igual que todos tuvieron como consecuencia el aumento de la duración del ingreso.
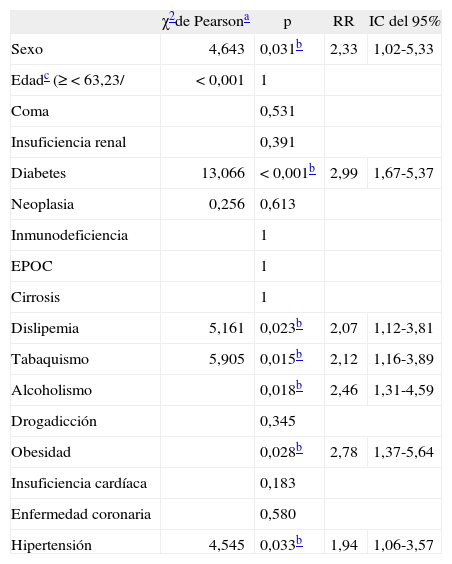
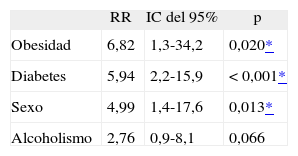
Análisis univariable y multivariable de los EA detectados y originados en la UCIEl modelo de regresión logística múltiple obtenido resultó significativo (χ2 = 29,340; p = 0,000), que consiguió clasificar correctamente el 84,4% de los casos. Como se puede observar en las tablas 4 y 5, tanto en el análisis univariable como en el multivariable los principales factores asociados con la aparición de EA detectados y originados en la UCI fueron la obesidad y la diabetes mellitus, los resultados del análisis multivariable fueron los siguientes: riesgo relativo (RR) = 6,8; intervalo de confianza (IC) del 95%, 1,3-34,2, y RR = 5,9; IC del 95%, 2,2-15,9, respectivamente.
Resultados del análisis univariable
| χ2de Pearsona | p | RR | IC del 95% | |
| Sexo | 4,643 | 0,031b | 2,33 | 1,02-5,33 |
| Edadc (≥ < 63,23/ | < 0,001 | 1 | ||
| Coma | 0,531 | |||
| Insuficiencia renal | 0,391 | |||
| Diabetes | 13,066 | < 0,001b | 2,99 | 1,67-5,37 |
| Neoplasia | 0,256 | 0,613 | ||
| Inmunodeficiencia | 1 | |||
| EPOC | 1 | |||
| Cirrosis | 1 | |||
| Dislipemia | 5,161 | 0,023b | 2,07 | 1,12-3,81 |
| Tabaquismo | 5,905 | 0,015b | 2,12 | 1,16-3,89 |
| Alcoholismo | 0,018b | 2,46 | 1,31-4,59 | |
| Drogadicción | 0,345 | |||
| Obesidad | 0,028b | 2,78 | 1,37-5,64 | |
| Insuficiencia cardíaca | 0,183 | |||
| Enfermedad coronaria | 0,580 | |||
| Hipertensión | 4,545 | 0,033b | 1,94 | 1,06-3,57 |
EPOC: enfermedad pulmonar obstructiva crónica; IC: intervalo de confianza; RR: riesgo relativo.
Sexo, edad, factores intrínsecos y efectos adversos detectados durante el ingreso y originados en la unidad de cuidados intensivos.
Cuando no se pudo calcular con la prueba de la χ2 de Pearson se utilizó el estadístico exacto de Fisher.
La incidencia de EA detectados durante el ingreso en nuestra UCI está dentro de lo observado en otras investigaciones, donde dicha frecuencia alcanza los 173,92 EA por cada 100 ingresos17,21-25. No obstante, en la mayoría de los trabajos, salvo en los estudios de Rothschild et al21 y Ramos et al17, se estudia a adultos y niños22-25 lo cual dificulta realizar comparaciones con nuestros resultados.
En el estudio de Rothschild et al21 la incidencia de EA detectados durante el ingreso en 2 UCI de adultos fue de 28,5 EA por cada 100 ingresos. Las unidades estudiadas correspondieron a una UCI médica y a una unidad de cuidados coronarios, mientras que nuestra investigación se llevó a cabo en una UCI médico-quirúrgica que no atiende a pacientes coronarios. Este hecho, junto con la definición de EA empleada ("cualquier daño debido a la asistencia médica, más que por la enfermedad subyacente") que no corresponde a la utilizada en nuestro trabajo, hace que no podamos establecer comparaciones válidas con nuestros resultados.
La mayor incidencia encontrada en nuestra revisión correspondió al estudio realizado por Ramos et al17 en una UCI médico-quirúrgica de adultos, donde se encontraron 173,9 EA por cada 100 ingresos estudiados. Esta elevada incidencia se atribuyó a la definición de EA empleada ("todo problema no deseado de cualquier naturaleza, gravedad e impacto sobre el paciente sufrido por éste durante su hospitalización y directamente relacionado con la atención sanitaria recibida durante su estancia"). Esta definición hace que los resultados no sean comparables con los nuestros, excepto en lo que respecta a la infección nosocomial. Ramos et al observaron que, durante la estancia en UCI, 16,9 de cada 100 ingresos presentaban al menos una infección nosocomial; este resultado es prácticamente idéntico al obtenido en nuestra unidad, donde 16,2 de cada 100 ingresos presentaban durante su estancia en UCI al menos una infección nosocomial.
Al observar detenidamente los tipos de EA vemos que las infecciones nosocomiales y las UPP fueron las más frecuentes, el 81,9% de todos los EA detectados durante el ingreso en nuestra UCI. La incidencia de infección nosocomial detectada durante el ingreso en dicha unidad fue de 21,2 por cada 100 ingresos (34/160), mientras que la de UPP fue de 15,6 por cada 100 ingresos (25/160).
En España, en el Estudio Nacional de Vigilancia de Infección Nosocomial en Unidades de Cuidados Intensivos (ENVIN-UCI)26 de 2002, se obtuvo una incidencia de 14,84 infecciones nosocomiales por cada 100 pacientes ingresados; esta incidencia ha ido aumentando y en 2005 se llegó a 16,03 por cada 100 pacientes27. El ENVIN-UCI sólo estudia las neumonías relacionadas con ventilación mecánica, las infecciones urinarias relacionadas con sonda uretral y algunas bacteriemias26,27; por contra, nosotros estudiamos cualquier tipo de infección nosocomial. Este hecho hace que hayamos considerado aceptable la frecuencia que hemos obtenido, más si cabe cuando la comparamos con los resultados de un estudio anterior realizado por Valero et al28 en nuestra UCI entre septiembre de 1993 y diciembre de 1994 donde se cuantificó la incidencia en 47,6 infecciones nosocomiales por cada 100 pacientes, lo cual refleja que en 12 años, en nuestra unidad, la frecuencia ha descendido en más de la mitad. Tal como explican Valero et al28, desde el año 1992 el Comité de Infecciones del HUS lleva elaborando protocolos sobre las normas de eficacia probada para prevenir y controlar las infecciones nosocomiales, normas que han sido difundidas a los distintos servicios del hospital, de modo que es de suponer que la implementación de estos protocolos a lo largo de estos años ha contribuido de una manera destacada al descenso de aquéllas en nuestra UCI.
En cuanto a las úlceras de decúbito, según la revisión que realizaron Keller et al29, la incidencia de UPP en UCI varía entre un 1 y un 56%; esta variabilidad puede explicarse por los diferentes métodos de recogida de datos utilizados, las características de los pacientes que forman las muestras estudiadas o por el grado de UPP considerado. Las UPP que hemos estudiado no incluyeron a las de primer grado, pues en ese estadio la piel se mantiene intacta. En estudios realizados en nuestro país en la Clínica Universitaria de Navarra, la incidencia de UPP de grado 2 o mayor se ha cuantificado en un 10,20%30, ésta es una frecuencia considerablemente menor que la nuestra. No obstante, se ha demostrado que en las UCI el 96% de las UPP de grado 2 o más aparecen en pacientes con estancias mayores de 7 días en dichas unidades31, lo cual concuerda con lo observado en nuestro estudio, donde el 95% de las UPP registradas aparecieron en ingresos con estancias de más de 7 días; este hallazgo se ve reforzado por el hecho de que la estancia media de los pacientes con UPP en el estudio de Navarra fue 26,2 días, mientras que en nuestra UCI fue 34,3 días.
En nuestra revisión sólo hemos localizado una investigación dedicada exclusivamente al estudio de los EA como causa de ingreso en UCI de adultos. Este trabajo fue llevado a cabo por Darchy et al32 en una UCI médico-quirúrgica y en él se estudiaron las enfermedades iatrogénicas como motivo de ingreso en UCI. Enfermedad iatrogénica se definió como la causada por la asistencia, ya sea inducida por un medicamento, un procedimiento médico o quirúrgico o por eventos ambientales (caídas o equipos defectuosos). El 10,9% de todos los ingresos atendidos en esta unidad fueron causados por una enfermedad iatrogénica (en concreto, 68 de éstas causaron 68 ingresos). El 60% de estos ingresos en particular procedían de otros servicios del hospital, mientras que el resto procedía del domicilio. El 60,3% de las enfermedades iatrogénicas estaban relacionadas con medicamentos; el 17,6%, con procedimientos médicos, y el 22,1%, con procedimientos quirúrgicos. En el 13,2% produjeron la muerte. Por lo que respecta a la evitabilidad, el 51% de las enfermedades iatrogénicas fueron consideradas evitables.
En nuestra UCI hubo 33 ingresos causados por 37 EA, los cuales representaron el 20,6% de los ingresos. El 72,7% de estos ingresos fueron traslados desde otros servicios, el 15,2% fueron traslados desde otros hospitales y el 12,1% procedían de su domicilio. A fin de realizar comparaciones más específicas y aprovechando que Darchy et al proporcionan una descripción de cada enfermedad iatrogénica, decidimos establecer a qué tipo de nuestros EA correspondía cada una. De este modo observamos que el 60,3% de las enfermedades iatrogénicas de Darchy correspondían a EA relacionados con medicamentos, el 8,8% eran infecciones nosocomiales, el 2,9% fueron dehiscencias de sutura, el 4,4% eran tromboembolias pulmonares, otro 4,4% correspondían a EA asociados a la técnica quirúrgica, el 1,4% fueron complicaciones hemorrágicas y laceraciones y el 17,6% fueron otros EA.
En relación con nuestro estudio la gran diferencia radica en que nosotros no hemos encontrado EA relacionados con medicamentos, mientras que en el estudio de Darchy tales efectos fueron los más frecuentes; en su lugar, en nuestro trabajo la infección nosocomial supone el EA más frecuente (64,9%). En cuanto a la distribución de los restantes EA, ésta es similar aunque con mayores porcentajes (caso de las dehiscencias de sutura, EA asociados a la técnica quirúrgica y las complicaciones hemorrágicas y laceraciones).
Por lo que respecta a la evitabilidad, el 13,5% de los EA fueron considerados altamente evitables, lo cual representa una evitabilidad menor que la descrita por Darchy et al. Si consideramos la evitabilidad de las enfermedades iatrogénicas, excluyendo aquellas relacionadas con medicamentos, observamos que la evitabilidad de nuestros EA sigue siendo menor, pues el 18,52% (5/27) de éstas fueron evitables.
El 8,1% de nuestros EA produjeron la muerte, de modo que también fueron menos letales.
Por otro lado, nuestra investigación muestra que los EA altamente evitables más frecuentes fueron los relacionados con las intervenciones quirúrgicas, especialmente con la cirugía de aparato digestivo. En España, los EA originados en los servicios de cirugía general ya han sido objeto de estudio, y se ha constatado que en estos servicios la enfermedad iatrogénica tiene una presencia muy destacada, mientras que los EA asociados a la técnica quirúrgica tienen un marcado carácter evitable33.
Por lo que respecta a los EA altamente evitables originados en UCI, la mitad fueron infecciones nosocomiales, hecho que no sorprende pues éstas representaron el 44,4% de los EA originados en esta unidad (28/63). El error de medicación se debió a la administración de un anticoagulante; este tipo de fármaco forma parte de los cinco grupos de medicamentos que más frecuentemente causan EA evitables en relación con medicamentos en UCI34. El EA ocurrido antes del ingreso se originó en otro hospital, lo cual demuestra que nuestra UCI, además de generar EA, también recibe EA originados ya no sólo en otros servicios de nuestro hospital, sino también en otros hospitales.
Los principales factores asociados con la aparición de EA detectados en UCI y originados en UCI fueron la diabetes mellitus y la obesidad, lo cual concuerda con que los EA más frecuentes fueran las infecciones nosocomiales y las UPP, pues se han descrito asociaciones entre estos factores y tales enfermedades29,35,36. Los amplios intervalos de confianza obtenidos, así como el hecho de que la variable alcoholismo quede incluida en nuestro modelo pese a no ser estadísticamente significativa, indican que el tamaño muestral de nuestro estudio fue pequeño.
Todos estos hallazgos hacen que a medio plazo nos planteemos dos objetivos: validar nuestro modelo de regresión con el fin de determinar si puede utilizarse como una herramienta con la que medir la calidad de la asistencia prestada y realizar un estudio pormenorizado de los EA altamente evitables, ya que consideramos que el estudio de estos efectos en particular, es decir aquellos con una puntuación de 5 o 6 en la escala Likert, es muy útil pues en éstos, sin lugar a dudas, la implementación de medidas adecuadas evitará su repetición. En distintos trabajos los autores no han sido tan restrictivos a la hora de valorar los EA evitables y ésta puede ser la explicación de que nosotros hayamos obtenido una cantidad menor que la encontrada en dichos estudios13,14,32.
Las limitaciones de nuestra investigación derivan de la inexistencia de una definición estándar de EA (que, como hemos descrito anteriormente, nos ha impedido establecer comparaciones válidas con los resultados de diferentes trabajos) y de la presencia de sesgos, tales como el sesgo de información (derivado de utilizar la historia clínica como fuente de información), de modo que una mala calidad de ésta puede habernos llevado a infravalorar la aparición de EA (esto puede explicar la escasa detección de EA debidos a errores de medicación), o derivado de la falta de participación del personal de UCI en el estudio, si bien el hecho de que este personal no haya participado en la identificación ni la caracterización de los EA aporta imparcialidad a la hora de evaluarlos; también pudo haber sesgo de información cuando se evaluó la evitabilidad y la causalidad, pues para ello se consideró la opinión subjetiva del investigador. No obstante, al solicitar al investigador que puntuase de 1 a 6 la probabilidad de que el EA se debiese a la asistencia o de que fuese evitable, y requerir un valor de 5 o más para considerarlos finalmente como tales, se ha pretendido mejorar la objetividad de estos juicios de valor.
Por su parte, la variabilidad estacional en la aparición de EA o las pérdidas de seguimiento pueden haber producido un sesgo de selección. Al no haberse estudiado un año completo, no podemos valorar si la aparición de EA varía según la época del año; de todos modos, no hemos encontrado evidencia científica suficiente para afirmar que su ocurrencia varíe durante el año, pues determinados EA, como los relacionados con catéteres, aparecen con mayor frecuencia en período de vacaciones37, mientras que otros, las infecciones nosocomiales, no varían según la estación del año38,39. Por lo que respecta a las pérdidas de seguimiento, se intentó minimizarlas mediante visitas diarias a la UCI; así sólo hubo 13 ingresos en los que no se pudo estudiar la totalidad de sus estancias en la unidad. No obstante, como último esfuerzo para obtener la mayor cantidad de información de estos ingresos en particular se revisó el libro de ingresos y altas de UCI, donde figuran las fechas de ingreso y alta en el servicio, así como el lugar de procedencia al ingreso y destino del paciente al alta; de este modo pudimos observar que, con la excepción del principal lugar de procedencia y el motivo de ingreso que correspondían respectivamente a quirófano y control postoperatorio, las características generales de estos pacientes no diferían del resto, pues tenían una media ± desviación estándar de edad de 60 ± 14,2 años, el 61,5% eran varones y los principales lugares de destino al alta de UCI fueron las especialidades médicas y las quirúrgicas.
Como conclusión podemos decir que la frecuencia de EA detectados en nuestra UCI se sitúa dentro de la observada en otros estudios, y los EA más frecuentes son las infecciones nosocomiales. Éstas y los EA asociados a la técnica quirúrgica fueron los principales efectos evitables, éstos, en particular, fueron poco numerosos y representan situaciones donde la asistencia sanitaria puede mejorar. En esta unidad se detectan, además de los EA producidos internamente, los originados en otras unidades, de modo que puede utilizarse como unidad observatorio de los EA que ocurren en todo el hospital. Diabéticos, obesos, varones y alcohólicos son especialmente susceptibles de presentar un EA; extremar los cuidados con los que se presta asistencia a este tipo de enfermos podría contribuir a la disminución de estos efectos.