Las pruebas diagnósticas son un elemento muy importante para garantizar la calidad de la atención sanitaria prestada ya que constituyen un apoyo, en ocasiones imprescindible, para mejorar la precisión diagnóstica y, con ello, la decisión terapéutica. El desarrollo tecnológico, el aumento de las posibilidades diagnósticas de las pruebas y la demanda creciente de éstas por parte de la sociedad hacen que los equipos, y por tanto el número de estudios realizados, hayan experimentado un gran crecimiento.
Esta utilización creciente de pruebas diagnósticas de alta tecnología ha generado en los últimos años un desequilibrio entre la oferta y la demanda. Además, diversos estudios apuntan hacia una inadecuada utilización de las pruebas diagnósticas más sofisticadas.
Mediante la revisión de la literatura científica y gris, se ha buscado información que permitiera detallar para la resonancia magnética (RM) y la tomografía computarizada (TC), por una parte, la variabilidad de las dotaciones y de las solicitudes realizadas, así como los tiempos de espera tanto reales como recomendados. Por otra, se ha buscado estrategias desarrolladas por diferentes organizaciones para intentar gestionar la demanda: instrumentos para la priorización clínica de los pacientes, instrumentos para mejorar la indicación y para la evaluación del uso apropiado de las mencionadas pruebas.
Para corregir el desequilibrio que se genera entre oferta y demanda, parece necesario desarrollar y aplicar diferentes estrategias que influyan en ambos binomios de la ecuación.
Las estrategias aplicadas deberían tener en cuenta los métodos que han demostrado una mayor efectividad para cambiar la práctica asistencial, así como los elementos relacionados con el contexto sanitario en el que se han desarrollado.
Diagnostic tests are a very important element in ensuring the quality of health care provided as they make, essential on occasions, a contribution to the improvement of diagnostic accuracy, and with this, therapeutic decisions. Technological development, the increased possibilities of diagnostic tests, and the growing demand for those by society means that equipment, and therefore, the number of studies carried out has grown considerably.
This increased use of high technology diagnostic tests in the last few years has generated an imbalance between their supply and demand. Several studies have also pointed to the inadequate use of the most sophisticated diagnostic tests.
Using a review of the scientific and grey literature, a search was made for detailed information on the variability in the provision and the requests made as regards magnetic resonance imaging (MRI) and computed axial tomography (CAT), as well as real and recommended waiting times. Strategies developed by different organisations to try to manage demand were also searched for: tools for the clinical prioritisation of patients, tools to improve the indication for use, and for assessing the appropriate use of these tests.
To correct the imbalance created by the supply and demand, it seems that different strategies need to be developed and applied to influence both binomials of the equation.
The strategies applied should take into account methods that have shown to be more effective in changing clinical practice, as well as those elements associated with the health context in which they have been developed.
Las pruebas diagnósticas son un elemento muy importante en el proceso asistencial para prestar una atención sanitaria de calidad. Por una parte, reducen la incertidumbre acerca del diagnóstico, ayudan en la elección de las opciones terapéuticas, valoran la efectividad de los tratamientos, así como el pronóstico, y sirven de guía en ciertas intervenciones quirúrgicas. Por otra parte, condicionan la duración de dicho proceso, con la consiguiente repercusión en el pronóstico.
Además, la sociedad las exige cada vez más debido a que hay una tendencia, especialmente en los países desarrollados, hacia la disminución de las situaciones de incertidumbre.
La revista Health Affaire1 publicó un estudio en el que se solicitaba la opinión a 387 internistas para ordenar, en función del grado de importancia, 30 innovaciones médicas surgidas en los últimos años. Los resultados mostraron que 3 de las 5 innovaciones tecnológicas mejor puntuadas estaban directamente relacionadas con las técnicas de diagnóstico
por imagen. La resonancia magnética (RM) y la tomografía computarizada (TC) ocuparon los primeros dos puestos, la angioplastia el tercero y el quinto, la mamografía.
Aunque se puede afirmar que, con carácter general, las nuevas tecnologías mejoran la calidad de la provisión de cuidados y contribuyen a mejorar la salud de los pacientes, no es cierto que lo consigan todas las tecnologías ni para todas las condiciones clínicas. Muchas tecnologías son inefectivas o redundantes, incrementan los gastos sanitarios y pueden ocasionar daños a los pacientes.
A los motivos enunciados anteriormente, podríamos añadir que una solicitud no justificada, además de los posibles problemas que pueda originar por prolongar el período de confirmación diagnóstica y la radiación que generan algunas pruebas, aumenta el tiempo de espera de forma innecesaria a otro paciente que se podría beneficiar de ella. Todo ello apunta a que se debe intentar una utilización adecuada de las tecnologías, incluidas como tales las pruebas diagnósticas.
La utilización creciente de pruebas de alta tecnología hace que, en ocasiones, se genere un desequilibrio entre oferta y demanda, lo que genera listas de espera, prolonga las estancias de los pacientes hospitalizados, etc. Cuando se produce el desequilibrio en el binomio, la organización sanitaria tiene que desarrollar estrategias para disminuir la demanda innecesaria y para aumentar la oferta.
El objetivo del presente trabajo es, a partir de una revisión de la literatura, conocer, por una parte, la variabilidad de las dotaciones y la utilización de la RM y la TC, así como los tiempos de espera reales y deseados que proponen las diferentes organizaciones sanitarias. Por otra parte, describir los distintos instrumentos desarrollados por diferentes organizaciones para la priorización clínica de los pacientes, para mejorar la indicación de estas pruebas y para evaluar su uso apropiado.
Material y métodosSe ha realizado una revisión sistemática de la literatura científica y de la literatura gris.
La búsqueda de artículos se ha realizado en las bases de datos de Cochrane, MEDLINE e IBECS (índice bibliográfico español en ciencias de la salud) utilizando las palabras clave: "utilization", "difussion", "variation", "use", "referral" "criteria", "standardization", "appropriateness", "wait-time", "prioritization", "CT", "computed tomography", "MRI", "magnetic resonance imaging", combinadas mediante diferentes operadores booleanos. Se utilizaron los términos equivalentes en español. Para la literatura gris se ha buscado en Google utilizado las mismas palabras clave.
De todos los documentos hallados, solamente se han analizado las publicaciones que estaban en inglés, español y francés y que hacían referencia explícita a la RM y la TC en los aspectos relativos a: dotaciones, variabilidad en la utilización, criterios de solicitud, adecuación, guías de uso, criterios para mejorar la indicación, criterios para priorizar a los pacientes y tiempos de espera. Se analizaron también todos los boletines oficiales que hicieran referencia a tiempos de espera de pruebas diagnósticas.
ResultadosVariabilidad en las dotaciones y su utilizaciónEn un estudio sobre variabilidad en la utilización2 de TC y RM en el territorio INSALUD, las tasas de indicación de TC por 10.000 habitantes (análisis por provincia) oscilaron entre 136 y 424 y las de RM, entre 13 y 151. Una de las conclusiones que manifestaron los autores del trabajo fue que la variabilidad encontrada en el territorio INSALUD para el uso de RM y TC por hospitales era alta y que estaba ecológicamente asociada a la disponibilidad de recursos.
En cuanto al número de equipos de resonancia por millón de habitantes, varía sustancialmente entre países. Por citar algunos datos, la cifra alcanza el valor de 7 en Suecia3, 31 en Japón, 24 en Estados Unidos y de menos de 2 equipos por millón de habitantes en México, Polonia, Lituania, Letonia, Irlanda, Hong Kong, China y Canadá (años 1997–2000)4. En España5, en el año 2000, el número de equipos de RM por millón fue 4,9 y el número de TC, 12,2 por millón de habitantes, cifras que ascendieron en 20 056 a 7,6 para RM y 13,2 por millón de habitantes para TC. Como se puede apreciar, además de una variabilidad entre países se observa una variabilidad importante con el tiempo, lo que aconseja analizar este tipo de datos con precaución.
Las tasas de radiólogos por millón de habitantes de diferentes países presentan también una alta variabilidad, que va desde 27 en Japón hasta 125 en Italia en el año 1999, tal como se refleja en la tabla 17.
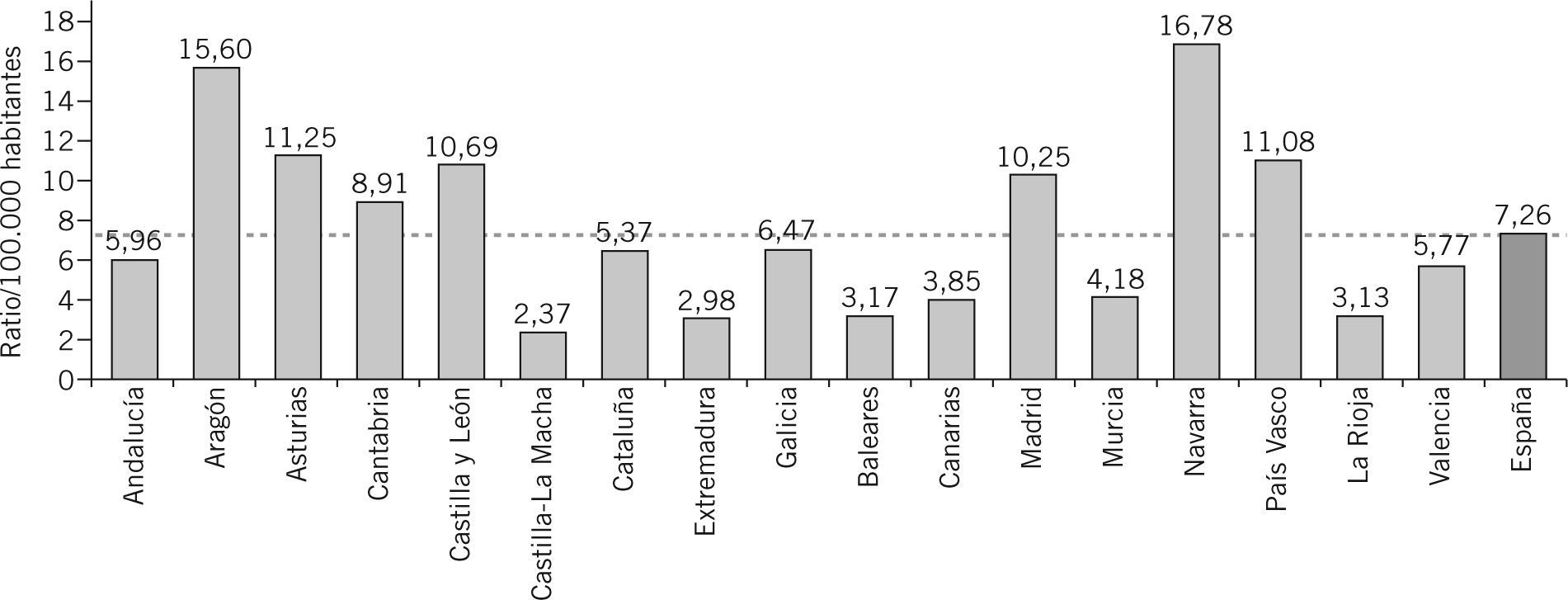
En España, según los datos del informe "Demografía médica en España" de la Fundación FESM (Federación Europea de Médicos Asalariados), con fecha de referencia el 1 de julio de 2004, hay un total de 3.100 especialistas en radiodiagnóstico, lo que supone una tasa de 72,6 radiólogos por millón de habitantes. La distribución por comunidades autónomas se refleja en la figura 1.
Tiempo de esperaLas cifras4 relativas a los tiempos de espera para RM fluctúan considerablemente entre países, desde 3 días para Estados Unidos (1997), 12 semanas para Canadá (año 2002) y hasta más de un año en Reino Unido (año 2000). En Suecia la espera oscilaba entre 4 días para pacientes ingresados y 30–40 para consultas externas; para las resonancias privadas la espera media era de 11 días.
En algunas áreas, los tiempos de espera oscilan en función de la gravedad-urgencia de la lesión que se quiere confirmar. Así, por ejemplo, en Ontario4 los tiempos de espera para acceder a RM fueron de menos de 24 h para los casos urgentes (p. ej., compresión medular), de 24 h a 2 semanas para los casos semiurgentes (p. ej., tumor) y entre 2 semanas y 18 meses (mediana, 4 meses) para los casos no urgentes (p. ej., cefalea o dolor de espalda).
La Sociedad de Radiólogos de Ontario8 establece que actualmente los tiempos de espera son de 12 semanas. No obstante, en algunas áreas los pacientes tienen que esperar hasta 26 semanas para una TC y 72 para una RM. Esta misma organización realizó una encuesta entre sus miembros para conocer su opinión, entre otros aspectos, sobre qué porcentaje de pacientes esperaban más tiempo del considerado adecuado para que se les realizara una TC o una RM. La respuesta fue que más del 89% de los pacientes esperaron más de lo debido para la realización de una TC y aproximadamente el 94%, para una RM.
En el momento de realizar el presente artículo no disponemos de datos nacionales del Ministerio de Sanidad y Consumo sobre la situación de las listas y tiempos de espera para pruebas complementarias. La disponibilidad de esta información podrá ser muy útil porque permitirá realizar comparaciones asegurándonos la homogeneidad en la forma de contabilizar a los pacientes y los tiempos en lista de espera.
Por otra parte, establecer una garantía de espera para pruebas diagnósticas tiene una gran complejidad. En primer lugar, las diversas organizaciones de profesionales y los distintos países no se ponen de acuerdo sobre el tiempo máximo que un paciente debería esperar hasta la realización de una prueba diagnóstica9. Además, a menudo los tiempos establecidos son tiempos "políticos" y no tiempos "técnicos".
En segundo lugar, hay organizaciones que abogan por una clasificación "previa" de los pacientes en categorías, asignando a cada categoría un tiempo recomendado. Otras, por el contrario, establecen garantías con independencia del estado de salud del paciente.
En tercer lugar, se realiza pruebas diagnósticas a un número importante de pacientes, por lo que la organización, antes de implantar el sistema de garantías, tiene que asegurarse de que es capaz de realizarlas a la mayor parte de los pacientes y, además, tener un sistema de registro y gestión de pacientes adecuado.
En nuestro país, algunas comunidades autónomas, como Castilla-La Mancha10, Andalucía11, Murcia12, Islas Baleares13 y Extremadura14, han legislado tiempos de garantías para pruebas diagnósticas. Las garantías de tiempos máximos de espera oscilan entre 7 y 60 días.
En la tabla 24,8–15 se presentan las garantías de tiempos de espera de diferentes países.
Garantías de tiempo máximo para la realización de pruebas diagnósticas en distintos países
| Organización/país | Tiempo máximo o tiempo de garantía | Prueba diagnóstica |
| Italia | 60 días | RM o ultrasonidos RM |
| Reino Unido4 Ontario Association of Radiologists (Canadá)8 | 13 semanas (91 días) 2–4 semanas (14–28 días) | RMTC o RM |
| Wait Time Alliance (Canadá)9 | Urgencia vital: 24 hCasos urgentes: 7 díasSemiurgentes: 30 días | TC o RM |
| Calgary (Canadá)15 | Prioridad 1: menos de 7 díasPrioridad 2: menos de 30 díasPrioridad 3: menos de 90 días | RM |
| España10–14 | Castilla-La Mancha, pruebas diagnósticas: 7 díasMurcia, pruebas diagnósticas relacionadas en el anexo IV del RD 605/2003: 30 días naturales Islas Baleares, procedimientos diagnósticos y terapéuticos: 60 días Extremadura, pruebas diagnósticas y terapéuticas: 30 días naturales | Pruebas diagnósticas |
RM: resonancia magnética; TC: tomografía computarizada.
Instrumentos para la priorización clínica. La Western Canada Waiting List ha desarrollado diferentes instrumentos para priorizar a los pacientes en listas de espera. Uno de estos instrumentos se diseñó para priorizar a los pacientes en espera para recibir una RM16. El instrumento es común para todo tipo de enfermedades y contiene 5 variables. Cada variable consta de 3 categorías, y se ha asignado a cada una de ellas una puntuación que va de 0 a 20 puntos.
Las variables son: duración, frecuencia o intensidad del dolor o sufrimiento; gravedad de la enfermedad o discapacidad; probable deterioro clínico con el tiempo; probabilidad de que la RM aporte luz sobre información clínica de relevancia, y probabilidad de que el tratamiento sea exitoso.
Los creadores del instrumento consideran que el desarrollo de un buen sistema de priorización clínica para la RM es bastante más complicado que su diseño para procedimientos quirúrgicos. El principal obstáculo radica en que se solicita una RM para poder resolver en parte las cuestiones planteadas en el instrumento. Expresado de otra forma, resulta muy difícil a priori dar puntuaciones a las diferentes categorías de aspectos que forman parte del valor añadido que se desea extraer del resultado de la prueba.
Otro elemento a tener en cuenta es que los pacientes y los clínicos pueden manipular las escalas otorgando a las variables puntuaciones más altas de las reales para saltarse la lista de espera. No obstante, esta herramienta puede ser un punto de partida para el desarrollo de futuros instrumentos.
En 2004, la región sanitaria de Calgary elaboró, mediante una comisión conjunta (Alberta Health and Wellness, Alberta Association of Radiologists y Regional Health Authorities), unas guías de priorización para RM en pacientes ambulatorios15. Estas guías tienen en cuenta los siguientes aspectos:
- –
Los casos urgentes y emergentes deberían discutirse de clínico a clínico o ser transferidos a una unidad de cuidados urgentes que sea capaz de monitorizar al paciente.
- –
Las guías son recomendaciones que pueden ser alteradas en función de las condiciones clínicas en las que se encuentre un paciente en concreto.
- –
A los estudios preoperatorios se les suele dar mayor prioridad ya que el paciente ha estado en otras "situaciones de espera".
- –
Se debe dar mayor prioridad si los resultados esperados tras la prueba pueden conducir a un manejo más eficiente del paciente y, con carácter general, se debe realizar las pruebas más útiles en primer lugar.
Esta región sanitaria establece tiempos máximos de espera para 4 niveles de prioridad. Los tiempos correspondientes a cada una de las prioridades son:
- –
Menos de 7 días para la prioridad 1.
- –
Menos de 30 días para la prioridad 2.
- –
Menos de 90 días para la prioridad 3.
- –
Se considera prioridad 4 a los pacientes que requieren seguimiento programado.
La guía no pretende ser exhaustiva. La adecuación de los tiempos de realización a las recomendaciones depende tanto de la oferta como de la demanda de cada momento.
El detalle de las prioridades por enfermedades se puede ver en la tabla 3.
Criterios de priorización de RM de Alberta Health and Wellness*
|
|
|
EEG: electroencefalograma; RM: resonancia magnética.
En Nueva Escocia (Canadá) se creó el Diagnostic Services Working Group17 con el objetivo de establecer para los pacientes programados de TC o RM los siguientes elementos: las franjas de espera, el desarrollo de un instrumento de priorización y el establecimiento de objetivos de tiempos de espera. Este grupo de trabajo estableció 3 tipos de prioridades; la prioridad 1 era la más urgente y la 3, la menos urgente.
La parrilla de priorización contiene 3 variables, cada una con 3 categorías, tal y como se expone en la tabla 4.
En función de la puntuación, el paciente se asigna a un grupo de prioridad. A cada prioridad le corresponde una espera máxima tal y como se refleja en la tabla 5.
Por el contrario, la Sociedad Canadiense de Radiología (Wait Time Alliance) considera que los instrumentos de priorización para la realización de TC y RM son de limitado valor. Para la mayoría de los casos, con la excepción de algunos pacientes urgentes, este tipo de instrumentos de priorización no son demasiado útiles, ya que requieren que se conozca la situación general del paciente y su posible evolución. Generalmente, estos aspectos no los conoce el facultativo antes de solicitar la prueba diagnóstica, y constituye el valor añadido que se espera de ella.
En cualquier caso, parece claro, y así lo establece el informe de la Wait Time Alliance, que la utilización de tiempos benchmarks (tiempos máximos de referencia) tiene que ir acompañada de la implantación de unas guías de indicación adecuada de pruebas diagnósticas para poder garantizar que el equipamiento disponible se utilice de la manera más efectiva posible.
Instrumentos para mejorar la indicación de las pruebas diagnósticas. En un estudio realizado por Highmark Blue Cross Blue Shiel y National Imaging Associates18, una de las 8 compañías aseguradoras más importantes de Estados Unidos, se analizaron 162.000 solicitudes de pruebas diagnósticas y se clasificaron en apropiadas o inapropiadas. Solamente se catalogó como apropiadas un 60% de las pruebas, por lo tanto, un 40% eran inapropiadas. Los datos indicaron que tanto la TC como la RM a menudo se las utilizaba de forma inapropiada o con poco valor añadido. En el trabajo, los autores comentan que, al igual que sucede con determinados procedimientos quirúrgicos, habría que considerar válido un porcentaje de solicitudes inadecuadas de pruebas diagnósticas, para evitar no excluir de las pruebas a personas que se beneficiarían de ellas. No obstante, no parece que el porcentaje del 40% sea un valor razonable.
En la memoria del Plan de Calidad de Atención Especializada del INSALUD19 se reflejan algunos datos de nuestro país en relación con el grado de adecuación de determinadas pruebas complementarias, en concreto de TC y de RM. Los
indicadores utilizados fueron: "porcentaje de peticiones de RM adecuadas a la guía de utilización de RM" y "porcentaje de peticiones de TC adecuadas al protocolo de indicación diseñado en el hospital". El porcentaje de adecuación de las solicitudes de TC y RM, con respecto a los criterios establecidos en el protocolo, osciló para los diferentes hospitales entre el 44 y el 100%. Los autores, en las conclusiones de la memoria, señalan un importante margen de mejora, ya que el elevado coste de la utilización de estas tecnologías, y a veces el riesgo para el paciente, hace especialmente importante lograr una utilización adecuada.
En el año 1997 Osteba, el Servicio de Evaluación de Tecnologías Sanitarias del País Vasco, publicó el informe "Indicaciones de uso apropiado de resonancia magnética"20. El objetivo fue elaborar indicaciones y recomendaciones de uso de RM basadas en la evidencia científica; se las clasificó en categorías diagnósticas en función del mayor o menor grado de indicación para, posteriormente, difundir las recomendaciones entre los colectivos más interesados. En fechas anteriores, los organismos pertinentes de Australia, Suecia, Canadá y España habían elaborado pautas de uso apropiado. El hecho de que se necesite una revisión constante de las indicaciones hace que este tipo de instrumentos, por otra parte imprescindibles, tenga una utilidad moderada si no se los actualiza periódicamente.
La National Imaging Associates21 ha publicado una guía, organizada por órganos y sistemas, en la que se recogen las indicaciones de las principales pruebas diagnósticas (TC, TC angiográfíca, RM, tomografía por emisión de positrones) para las diferentes enfermedades teniendo en cuenta consideraciones clínicas previas y posteriores a la prueba.
La Comisión Europea22, junto con expertos de European Radiology and Nuclear Medicine y la United Kingdom Royal College of Radiologists (cuarta edición), publicó en el año 2000 una guía en la que para cada problema clínico (p. ej., enfermedad cerebrovascular) se especifica la prueba más indicada junto con un grado de recomendación. Esta guía tiene como objetivo mejorar la adecuación de las peticiones por parte de quien tiene la capacidad de solicitarlas. La traducción al español de la guía, "Criterios de remisión de pacientes a los servicios de radiodiagnóstico por la imagen", se encuentra en la página web de la SERAM (Sociedad Española de Radiología Médica: http://www.seram.es). Los criterios para el área de abdomen han sido modificados por la propia SERAM.
Francia23 ha transpuesto la directiva europea 97/43 Euratom publicando en el año 2005 "Guide du bon usage des examens d'imagerie médicale" realizada por la Sociéte Française de Radiologie y la Sociéte Française de Biophysique et de Médecine Nucléaire.
La Canadian Coordinating Office for Health Technology Assessment24 ha emitido un informe para valorar la indicación de TC y RM en 13 condiciones clínicas para las que la mencionada indicación resulta controvertida. La fuente de información utilizada fue la revisión sistemática de la literatura científica (enero 2000-noviembre 2004). Clasificaron los procesos clínicos en tres grupos en función del grado de evidencia encontrado. La evidencia resultó prometedora para las enfermedades arteriales carotídeas, enfermedades vasculares periféricas, embolia pulmonar, estenosis renal arterial y enfermedad cerebrovascular. Los hallazgos fueron menos consistentes para los aneurismas cerebrales, coronariopatías y cribado de cáncer de pulmón. La evidencia fue escasa para la utilización de RM y TC para la investigación de las cefaleas, traumatismos craneales y crisis comiciales. No se encontró evidencia para las malformaciones arteriovenosas y el cribado de urolitiasis.
La American College of Radiology25 (ACR) publicó en agosto de 2005 una nueva edición de los ACR Appropriateness Criteria. La guía se divide en grupos de enfermedades, cada una desarrollada por un panel de expertos a quienes se les ha encargado desarrollar los criterios de indicación. En total hay 17 paneles de expertos. Por ejemplo, el panel de imágenes neurológicas ha seleccionado 16 enfermedades (enfermedad cerebrovascular, trauma craneal, cefalea no traumática, etc.).
Para cada enfermedad se elabora un informe en el que se indican los principales hallazgos bibliográficos en relación con la utilidad de determinadas pruebas diagnósticas.
Cada enfermedad se desglosa en variantes; una variante es un conjunto de síntomas clínicos (por ejemplo, empeoramiento de dolor crónico con historia previa de cefaleas, dolor crónico con sospecha de sinusitis, etc.).
A cada variante se le asigna una puntuación, en una escala que va del 1 (nada apropiado) al 9 (muy apropiado), según la adecuación de la solicitud de las diferentes pruebas diagnósticas. Por ejemplo, la variante 5 de la condición clínica "cefaleas" se refiere a pacientes con dolor de cabeza de reciente aparición, mayores de 60 años, con un índice de sedimentación superior a 50 y rigidez de nuca. Para esa variante, la RM tiene una puntuación de 8; la TC, 6; la TC angiográfica, 4, y los ultrasonidos, 2. Los criterios de la ACR han sido implantados en numerosas organizaciones.
Con carácter general, los criterios de utilización tendrían que priorizar las enfermedades que mayor número de pruebas diagnósticas generan.
Múltiples han sido las estrategias utilizadas para disminuir la demanda. Algunas organizaciones18 han propuesto limitar el número de personas que tienen privilegios para solicitar una prueba diagnóstica o han establecido un sistema de preautorización para las TC, RM, etc., no urgentes.
Otra estrategia utilizada en las organizaciones26 es la obligatoriedad de realizar la solicitud de una prueba diagnóstica a través de un protocolo informático. Solamente se realizan las pruebas cuyo protocolo esté debidamente cumplimentado.
Otras organizaciones han establecido y/o implantado criterios de adecuación. El establecimiento de los criterios de adecuación es un paso importante para ajustar la demanda. No obstante, para cambiar los patrones clínicos de forma efectiva, hay que elegir las estrategias idóneas, ya que la realización y la difusión de los criterios de adecuación de solicitud de pruebas diagnósticas no son medidas suficientes para estimular su utilización entre los clínicos.
En un estudio27 realizado para conocer la utilización de los criterios de la ACR en el área traumatológica, solamente el 30% de los radiólogos manifestaron utilizarlos, a pesar de que un 90% los conocía. Los usos más frecuentes de los criterios fueron la revisión de la adecuación de la solicitud de pruebas complementarias y la validación con el clínico solicitante de la elección del procedimiento diagnóstico más adecuado.
Sin embargo, el porcentaje de utilización de los criterios de la ACR puede llegar hasta el 75% en función de las características de los servicios28.
La literatura médica indica que las maneras más efectivas de cambiar la práctica asistencial29 son las visitas de profesionales expertos en la materia a los establecimientos sanitarios, junto con la influencia de la opinión de los líderes locales.
DiscusiónLa TC y la RM son pruebas diagnósticas muy importantes si se quiere dar una prestación sanitaria de calidad. No obstante, su utilización es heterogénea, ya que hay una gran variabilidad tanto en los recursos disponibles para su realización como en la tasa de indicación de estas pruebas.
Al tratarse de pruebas de utilización creciente, a menudo se origina un desequilibrio entre la oferta y la demanda, lo que ocasiona listas de espera. De la misma manera, a medida que se mejora la accesibilidad y las prestaciones de los equipos, también se produce un incremento en la utilización de estas pruebas diagnósticas para indicaciones nuevas.
Para adecuar la demanda distintas organizaciones han confeccionado diferentes instrumentos para la priorización clínica, han establecido garantías de espera o han elaborado guías de uso apropiado. Sin embargo, el conocimiento de los diferentes instrumentos no parece ser suficiente para motivar a los profesionales a un cambio en la práctica asistencial, para lo que se requiere estrategias planificadas que hayan demostrado su efectividad.
El presente trabajo pretende describir todos estos aspectos, pero presenta algunas limitaciones. En primer lugar, la adquisición de nuevos equipos sigue una tendencia ascendente, por lo que resulta difícil realizar una comparación actualizada entre organizaciones y países. Los modelos sanitarios también influyen en el acceso a estas pruebas, tanto por la posibilidad real de disponer de esta tecnología como de los "privilegios" que tienen los facultativos a la hora de indicarlas. Todo ello hace que el análisis de la información sea complejo.
Por otra parte, en nuestro país no disponemos de datos nacionales para poder analizar de forma homogénea los tiempos de espera para la realización de estas pruebas.
El hecho de que las indicaciones para la solicitud de pruebas diagnósticas estén en continuo cambio dificulta la generación de patrones de utilización estables y homogéneos. Además, los diferentes contextos en los que se desarrollan las experiencias hacen que su extrapolación resulte a menudo complicada. Antes de la implantación de protocolos para estas tecnologías, se requieren estudios de investigación que avalen la conveniencia de indicar la realización de las pruebas para el diagnóstico o seguimiento de enfermedades concretas.
Por otra parte, parece necesario que, junto con un ajuste de la demanda, se debería realizar un estudio sobre la oferta y la adecuada dimensión de los recursos de radiodiagnóstico de las diferentes organizaciones que garantice una distribución equitativa de éstos. También sería preciso realizar análisis de flujos, cargas de trabajo, tiempos de ciclo y metodologías para evaluar la eficiencia en cuanto a productividad de los diferentes servicios de radiodiagnóstico. Estos análisis podrían dar claves para el ajuste de la oferta.
Para corregir el desequilibrio que se genera entre oferta y demanda, parece necesario desarrollar y aplicar diferentes estrategias que influyan en ambos binomios de la ecuación. Además, las estrategias aplicadas deberían tener en cuenta los métodos que han demostrado una mayor efectividad para cambiar la práctica asistencial.