El objetivo es evaluar la efectividad de una intervención orientada a la higiene de manos (HM) así como la identificación de los factores relacionados con el no cumplimiento.
Material y métodosEstudio de intervención antes-después con dos cortes transversales de observación directa de cumplimiento de HM. La intervención se dirigió a todos los profesionales sanitarios y servicios hospitalarios que tienen contacto directo con los pacientes o el medio ambiente que los rodea. Se realizaron 160 periodos de observación en cada corte, registrándose 5.245 oportunidades de HM (OHM) en 947 profesionales.
ResultadosSe observa un incremento significativo del 7,7% (intervalo de confianza (IC) 95%: 5,5-9,9; p<0,001) en el grado de cumplimiento de HM (pre-intervención: 17,4% [IC 95%: 16,0-18,9]; post-intervención: 25,2% [IC 95%: 23,5-26,9]). El turno de mañana (odds ratio (OR): 0,32; IC 95%: 0,24-0,42), la categoría de enfermería (OR: 0,44; IC 95%: 0,29-0,65), el área de cuidados intensivos (OR: 0,14; IC 95%: 0,10-0,18), el no uso de guantes (OR: 0,58; IC 95%: 0,48-0,69), las OHM realizadas después de contactos de alto riesgo (OR: 0,30: IC 95%: 0,22-0,41) y después de contactos de bajo riesgo (OR: 0,43; IC 95%: 0,32-0,58) se relacionaron de manera independiente con el no cumplimiento.
ConclusionesLa campaña realizada mostró un efecto independiente significativo en la mejora de la HM. Es necesario el diseño en los centros sanitarios de estrategias multimodales para incrementar la HM en los profesionales.
The aim of the study is to assess the effectiveness of an intervention to improve the compliance with hand hygiene (HH) and the detection of factors associated with non-compliance.
MethodsA before and after intervention study with two cross-sectional and direct observations of HH compliance was performed. The intervention was targeted at all the health workers and hospital departments directly related with patients and their healthcare environment. One hundred and sixty observation periods were included in each cross-sectional observation, accounting for a total of 5,245 observed opportunities of HH among 947 health workers.
ResultsHand hygiene compliance showed a significant increase of 7.7% (95% CI: 5.5-9.9; P<.001) with a pre-intervention and post-intervention HH compliance of 17.4% (95% CI: 16.0-18.9) and 25.5% (95% CI: 23.5-26.9), respectively. The following variables showed an independent association with the non-compliance of HH: morning shift (0.32; 95% CI: 0.24-0.42), being a nurse (OR: 0.44; 95%CI: 0.29-0.65), working in an intensive care unit (OR: 0.14: 95%CI: 0.10-0.18), non-use of gloves (OR:0.58: 95% CI:0.48-0.69), observed opportunities of HH arising after high risk contact (OR:0.30: 95% CI: 0.22-0.41) and after low risk contact (OR:0.43: 95% CI:0.32-0.58).
ConclusionsThe intervention has independently and significantly improved hand hygiene in the hospital. Multimodal strategies need to be designed in healthcare settings in order to increase HH compliance among health workers.
Las infecciones relacionadas con la asistencia sanitaria o infecciones nosocomiales (IN) afectan a miles de personas en todo el mundo, siendo una de las principales causas de muerte y de incremento de morbilidad en los pacientes hospitalizados1. En nuestro país, según los datos publicados del Estudio de Prevalencia de las Infecciones Nosocomiales en España (EPINE) del año 2009 realizado en 278 hospitales, la prevalencia de la IN se situó en el 6,8%, y en los hospitales de la Comunidad de Madrid la cifra fue del 8,0%2.
Las manos de los profesionales sanitarios representan uno de los principales mecanismos de transmisión de las IN. Con el objetivo de reducir la incidencia de las IN, la principal medida de eficacia demostrada es la realización de una correcta higiene de manos (HM) antes y después del contacto con el paciente3–5. A pesar de ello, se ha observado que el grado de cumplimiento de las recomendaciones de HM en el personal sanitario es bajo. Se estima que el porcentaje medio de cumplimiento HM en los profesionales sanitarios es inferior al 50%3,4.
Múltiples son los factores que se han relacionado con el menor cumplimiento de las recomendaciones de HM, pero los que se han identificado con mayor frecuencia en los estudios observacionales son: pertenecer a una determinada categoría profesional, trabajar en un área específica del hospital, la falta de información de los profesionales sanitarios, la sobrecarga de trabajo y el uso de los guantes3,6,7.
Se han evaluado diversas intervenciones orientadas al aumento del grado de cumplimiento sobre la HM. Algunas de estas intervenciones incluyeron la formación y motivación del personal sanitario, la colocación de carteles y el reparto de trípticos informativos, poner en conocimiento de los profesionales sanitarios los indicadores del cumplimiento sobre HM, y la introducción de soluciones hidroalcohólicas para la antisepsia de manos por fricción4,8,9.
La OMS, a través de la Alianza para la Seguridad del Paciente, estableció en los años 2005-2006 un reto mundial por la seguridad del paciente con el objetivo de prevenir las IN. Así, propone el desarrollo en los centros sanitarios de modelos de intervención multidisciplinares y el compromiso por parte de todos los profesionales sanitarios y el equipo directivo en su implantación3.
El objetivo principal del presente estudio fue evaluar la efectividad de una intervención orientada a la HM basada principalmente en la formación, en términos de aumento del grado de cumplimiento de las recomendaciones, así como la identificación de los factores relacionados con el no cumplimiento de las mismas.
Material y métodosEstudio de intervención antes-después realizado en el Hospital Clínico San Carlos (HCSC), hospital de grado IV de 934 camas activas con un área de influencia de 529.588 habitantes. La campaña tuvo tres meses de duración y se dividió en 3 fases.
Fases de la campañaEn la primera fase (pre-intervención) se realizó un corte transversal de observación de oportunidades de HM (OHM) de 15 días de duración (dos primeras semanas de febrero). En la segunda fase (intervención), que se desarrolló durante el mes de marzo, se implantó la intervención diseñada. Por último, la tercera fase (post-intervención) consistió en la realización del segundo corte transversal de OHM de 15 días de duración (dos últimas semanas del mes de abril).
Descripción de la intervenciónLa intervención se dirigió a todos los profesionales de la salud (N=2.622) que tienen contacto directo con los pacientes o el medio ambiente que los rodea (personal médico facultativo, médicos internos residentes [MIR], enfermería, auxiliares de enfermería, fisioterapeutas, matronas, técnicos especialistas, terapeutas ocupacionales y celadores) en 32 servicios asistenciales.
La intervención consistió en la realización de sesiones formativas, la distribución de trípticos y la distribución de carteles informativos. Dichos carteles se colocaron en lugares estratégicos (máxima visibilidad y máximo tránsito del personal) del hospital y de los servicios asistenciales. En las sesiones, con duración aproximada de 40 minutos, se utilizó una presentación única cuyos contenidos principales fueron: el impacto de la IN, el papel de las manos como mecanismo de transmisión y técnica e indicaciones de HM. Todos los docentes fueron miembros del servicio de medicina preventiva previamente formados. El cronograma de las sesiones se estructuró de tal manera que todos los profesionales de un mismo servicio pudieran asistir independientemente de su turno de trabajo. Los horarios y el lugar que mejor se adaptaban a las características de cada servicio fueron establecidos individualmente con cada uno de ellos.
En la intranet del hospital se ubicó todo el material informativo de la campaña (tríptico, carteles, diapositivas de las sesiones formativas) y un vídeo diseñado ad hoc para la campaña con la técnica de HM con agua y jabón y la antisepsia por fricción con solución hidroalcohólica.
Estudio observacional de OHMSe estudiaron los servicios que se consideraron de alto riesgo para la adquisición de IN (elevado número de maniobras terapéuticas y/o diagnósticas y características clínicas del paciente): cuidados intensivos (adultos, pediátricos y neonatales) y médicos (nefrología, oncología, hematología y urgencias). El estudio de observación se amplió a los siguientes servicios: siete servicios quirúrgicos (angiología y cirugía vascular, cirugía cardiaca, cirugía general, ginecología, neurocirugía, traumatología y urología) y dos médicos (medicina interna y cardiología). Las categorías profesionales evaluadas fueron: personal médico facultativo, MIR, enfermería, auxiliares de enfermería y celadores. Se observaron los turnos de mañana y de tarde, de lunes a viernes.
Se calculó el tamaño muestral para una mejora global del cumplimiento de HM de un 10% (cumplimiento de partida 20,0%), para un nivel de significación del 5% y una potencia del 80%. El tamaño resultante fue de 294 OHM antes y después de la intervención para el global del centro. No obstante, con el objetivo de obtener tamaños muestrales similares en los 16 servicios seleccionados, en cada uno de ellos se decidió realizar 160 OHM (20 por día en turno de mañana y 12 en turno de tarde) durante una semana en las fases pre y post-intervención (2.560 antes y después). Con este tamaño muestral se obtendría una potencia superior al 99% para detectar la mejora estimada.
Los observadores fueron siempre los mismos en el estudio pre y post-intervención. Se seleccionaron tres MIR y tres enfermeras de la unidad de higiene del servicio de medicina preventiva. Previo al inicio del estudio se llevó a cabo un entrenamiento y se elaboró un manual de procedimientos. Los observadores se dirigían al servicio correspondiente, y seleccionaban aleatoriamente a un profesional sanitario para ser observado. Se presentaban al mismo especificando que se estaba llevando a cabo un estudio relacionado con la higiene hospitalaria en la práctica diaria del personal sanitario sin mencionar la HM, y se solicitaba su consentimiento verbal para la observación. Si el sujeto accedía a participar, se abría una ficha de recogida de datos y se le seguía durante su actividad asistencial hasta completar 4 OHM.
La unidad de observación fue la OHM. Se excluyeron aquellas actividades que implicaban una situación de emergencia o de riesgo para la vida del paciente.
Se diseñó una hoja de recogida de datos basada en «The hand-hygiene observation tool (HHOT)»10. Se registraron variables independientes relacionadas con el periodo de observación: unidad asistencial (área quirúrgica, médica y de cuidados intensivos), turno (mañana y tarde) y fecha de observación; de la persona que realizaba la actividad: sexo, edad, categoría profesional (personal médico facultativo/MIR, enfermería, auxiliar de enfermería y celador), tipo de contrato (fijo, temporal e interino), antigüedad en el servicio y si había asistido a las sesiones formativas; del tipo de actividad: momento (antes y después del contacto) y riesgo de la actividad (alto y bajo riesgo), producto utilizado en la HM (jabón de arrastre, jabón antiséptico y solución hidroalcohólica) y si la técnica de HM realizada fue correcta3 (duración y técnica) y el uso de guantes. La variable de resultado fue el cumplimiento correcto de HM (producto, duración y técnica) en cada oportunidad. Se define actividad de alto riesgo al contacto con la mucosa y fluidos corporales, y la manipulación de un dispositivo invasivo. La actividad de bajo riesgo engloba el resto de tipo de contacto con el paciente y el contacto con el entorno del paciente10.
En el momento de realización del estudio las soluciones hidroalcohólicas se encontraban disponibles en las unidades asistenciales de cuidados intensivos y urgencias al lado de la cama de los pacientes. En dos plantas de hospitalización quirúrgica, y en los servicios de oncología y nefrología, se situaban en los controles de enfermería y carros de curas. En el servicio de hematología en las habitaciones de aislamiento protector.
A todos los servicios participantes se les envió un informe con los resultados individuales y globales obtenidos del centro. Además, a todo el personal sanitario del hospital se le envió un boletín informativo.
Análisis estadísticoLas variables cualitativas se expresaron con su distribución de frecuencias y las variables cuantitativas se resumieron con la media y desviación estándar (DE), y aquellas que presentaron una distribución asimetría con la mediana y rango intercuartílico (RIC). Se evaluó la asociación entre variables cualitativas con el test de ji-cuadrado. La comparación de variables continuas se realizó mediante el test de la t-Student para grupos independientes, y en el caso de variables continuas asimétricas mediante el test no paramétrico de la mediana. Se calcularon las diferencias absolutas de porcentajes de cumplimiento entre el momento pre y post-intervención junto a sus intervalos de confianza (IC) al 95%. Se ajustó un modelo de regresión logística con el fin de identificar aquellas variables que se relacionan con el no cumplimiento de HM mediante ecuaciones de estimación generalizadas11, introduciendo a las OHM dentro de un mismo profesional sanitario como cluster. Se calcularon las odss ratio brutas y las ajustadas con sus IC 95%. Se estudió la relación entre el porcentaje de asistencia a las sesiones formativas y el cambio obtenido en el cumplimiento de HM (diferencia absoluta en la HM entre el momento post y pre-intervención) a través del cálculo del coeficiente de correlación no paramétrico de Spearman. Para este análisis se trataron los datos agrupados por servicio. Se aceptó un valor de significación del 5%. El procesamiento y análisis de los datos se realizó mediante el paquete estadístico STATA 9.0.
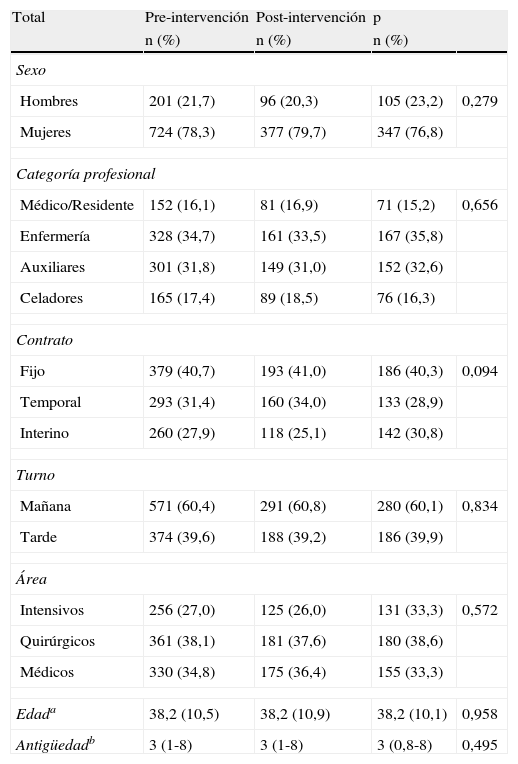
ResultadosDurante el estudio de observación directa se recogieron un total de 5.245 observaciones (2.658 en la fase pre-intervención y 2.587 en la post-intervención). Los observadores recogieron información de 947 profesionales sanitarios (481 en la fase pre y 466 en la fase post-intervención). La tabla 1 muestra la distribución de frecuencias de las características de los sujetos observados en el total de la muestra y en cada uno de los periodos evaluados. Ambos grupos de sujetos muestran características similares en los dos periodos. En relación a las variables relacionadas con el tipo de actividad, el 26,6% (1.395) de las OHM fueron antes de contactos de bajo riesgo, 52,2% (2.739) después de contactos de bajo riesgo, 10,0% antes de contactos de alto riesgo y el 11,1% (584) después de contactos alto riesgo. Al comparar la distribución entre los dos periodos se obtuvieron diferencias, observándose en la fase post-intervención un menor porcentaje de OHM antes de las actividades de alto riesgo (56,4% fase pre y 43,6% fase post; p=0,026).
Características de los sujetos observados antes y después de la intervención
| Total | Pre-intervención | Post-intervención | p | |
| n (%) | n (%) | n (%) | ||
| Sexo | ||||
| Hombres | 201 (21,7) | 96 (20,3) | 105 (23,2) | 0,279 |
| Mujeres | 724 (78,3) | 377 (79,7) | 347 (76,8) | |
| Categoría profesional | ||||
| Médico/Residente | 152 (16,1) | 81 (16,9) | 71 (15,2) | 0,656 |
| Enfermería | 328 (34,7) | 161 (33,5) | 167 (35,8) | |
| Auxiliares | 301 (31,8) | 149 (31,0) | 152 (32,6) | |
| Celadores | 165 (17,4) | 89 (18,5) | 76 (16,3) | |
| Contrato | ||||
| Fijo | 379 (40,7) | 193 (41,0) | 186 (40,3) | 0,094 |
| Temporal | 293 (31,4) | 160 (34,0) | 133 (28,9) | |
| Interino | 260 (27,9) | 118 (25,1) | 142 (30,8) | |
| Turno | ||||
| Mañana | 571 (60,4) | 291 (60,8) | 280 (60,1) | 0,834 |
| Tarde | 374 (39,6) | 188 (39,2) | 186 (39,9) | |
| Área | ||||
| Intensivos | 256 (27,0) | 125 (26,0) | 131 (33,3) | 0,572 |
| Quirúrgicos | 361 (38,1) | 181 (37,6) | 180 (38,6) | |
| Médicos | 330 (34,8) | 175 (36,4) | 155 (33,3) | |
| Edada | 38,2 (10,5) | 38,2 (10,9) | 38,2 (10,1) | 0,958 |
| Antigüedadb | 3 (1-8) | 3 (1-8) | 3 (0,8-8) | 0,495 |
a Media y desviación típica. b Mediana y rango intercuartílico.
En relación al uso de guantes, en el 53,2% (2.789) de las OHM se utilizó guantes (60,6% fase pre y 45,6% fase post; p<0,001). Del total de las OHM registradas en el 30,7% se realizó lavado con agua y jabón, en el 1,2% desinfección por fricción con solución hidroalcohólica, en 0,5% ambas y en el 67,7% ninguna.
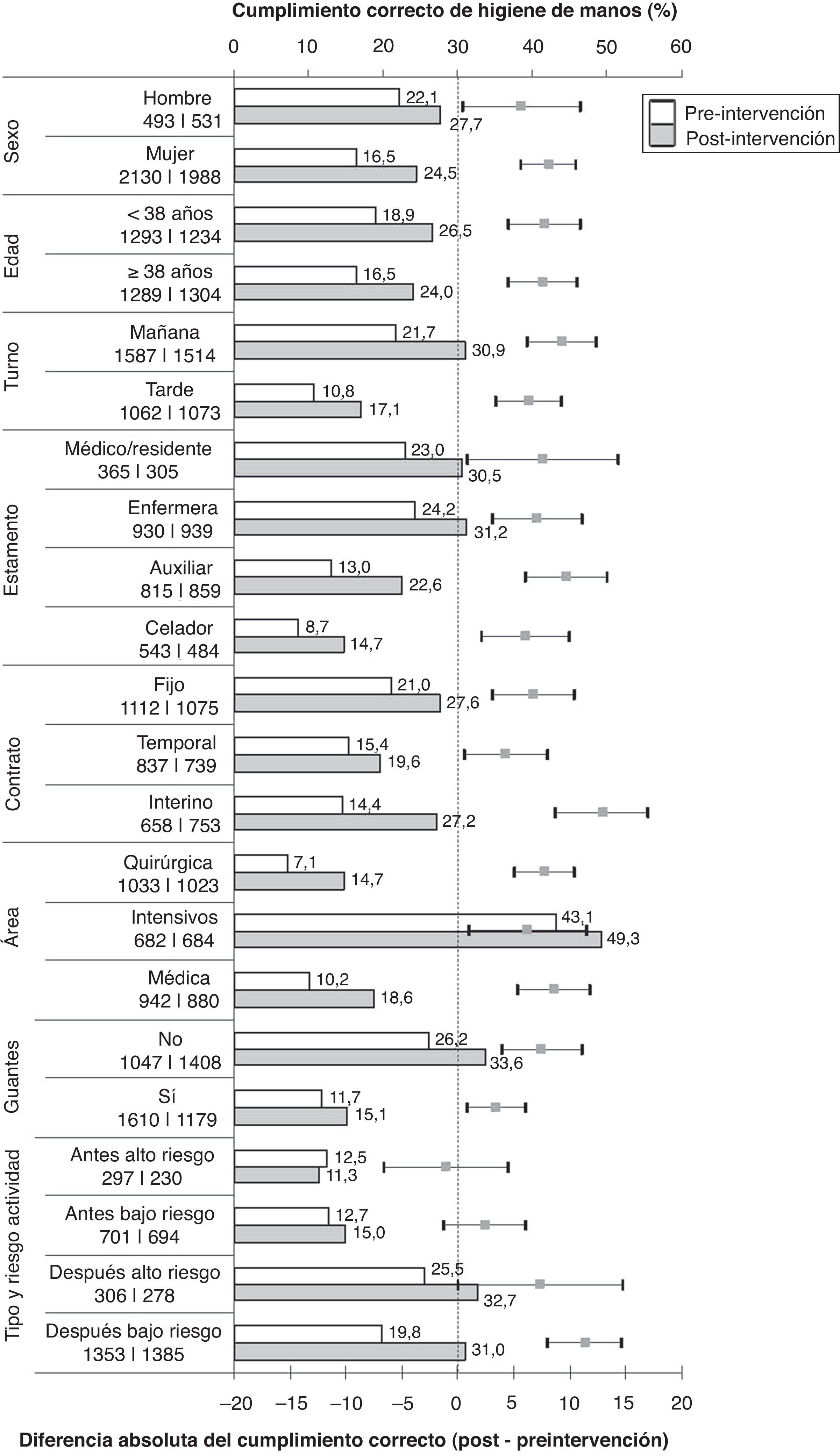
El grado de cumplimiento correcto de HM alcanzado tras la intervención fue de un 25,2% (IC 95%: 23,5-26,9) respecto al del periodo pre-intervención (17,4%; IC 95%: 16,0-18,9), lo que supone un aumento absoluto estadísticamente significativo de un 7,7% (IC95%: 5,5-9,9; p<0,001) y un aumento relativo del 44,4%. Dentro del grupo de sujetos que realizaron la HM se constató una disminución significativa de un 13,7% (IC 95%: 9,2-18,1; p=0,001) de realización de técnicas de HM incorrectas tras la intervención. La figura 1 muestra la proporción de cumplimiento correcto de HM en el estudio pre y post-intervención en función de las características de los sujetos y del tipo de actividad realizada. Se ha obtenido un aumento significativo del cumplimiento tras la intervención en todos los estratos evaluados excepto en las OHM realizadas antes de contactos de alto y bajo riesgo.
Cumplimiento correcto de higiene de manos: porcentaje pre y post-intervención y diferencia absoluta de porcentajes.
El número total de observaciones pre y post-intervención, respectivamente, figura debajo de cada categoría separado por una línea vertical. Las diferencias, cuyo intervalo de confianza al 95% se encuentre a la derecha de la línea vertical discontinua, indican un aumento absoluto estadísticamente significativo de la higiene de manos con respecto al momento inicial de la campaña.
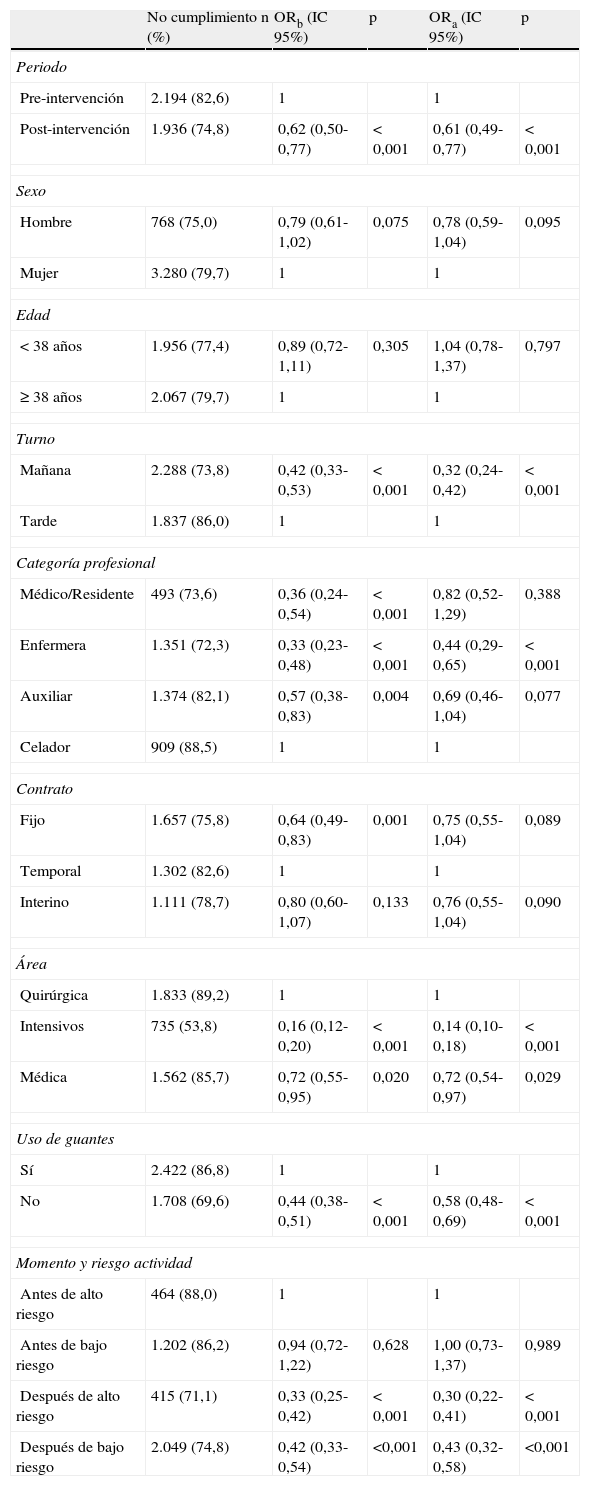
La tabla 2 muestra la frecuencia de no cumplimiento correcto de HM en el total de la muestra, así como los resultados del análisis univariado y multivariado de los factores evaluados. Para evaluar el efecto independiente de la intervención en la mejora del cumplimiento de la HM se ajustó un modelo de regresión logística introduciendo los factores, que en el análisis univariado fueron estadísticamente significativos y/o los clínicamente relevantes (tabla 2). La intervención presentó un efecto protector significativo (OR: 0,6; IC 95%: 0,5-0,8) en relación al no cumplimiento de HM. Los otros factores que mostraron un efector protector significativo en el análisis multivariado fueron: el turno de mañana, la categoría profesional de enfermería respecto a los celadores, el área de intensivos y médica, el no uso de guantes y las actividades de alto y bajo riesgo realizadas después del contacto con el paciente respecto a las OHM antes de contactos de alto riesgo.
Frecuencia de no cumplimiento de la higiene de manos y sus factores asociados
| No cumplimiento n (%) | ORb (IC 95%) | p | ORa (IC 95%) | p | |
| Periodo | |||||
| Pre-intervención | 2.194 (82,6) | 1 | 1 | ||
| Post-intervención | 1.936 (74,8) | 0,62 (0,50-0,77) | <0,001 | 0,61 (0,49-0,77) | <0,001 |
| Sexo | |||||
| Hombre | 768 (75,0) | 0,79 (0,61-1,02) | 0,075 | 0,78 (0,59-1,04) | 0,095 |
| Mujer | 3.280 (79,7) | 1 | 1 | ||
| Edad | |||||
| <38 años | 1.956 (77,4) | 0,89 (0,72-1,11) | 0,305 | 1,04 (0,78-1,37) | 0,797 |
| ≥ 38 años | 2.067 (79,7) | 1 | 1 | ||
| Turno | |||||
| Mañana | 2.288 (73,8) | 0,42 (0,33-0,53) | <0,001 | 0,32 (0,24-0,42) | <0,001 |
| Tarde | 1.837 (86,0) | 1 | 1 | ||
| Categoría profesional | |||||
| Médico/Residente | 493 (73,6) | 0,36 (0,24-0,54) | <0,001 | 0,82 (0,52-1,29) | 0,388 |
| Enfermera | 1.351 (72,3) | 0,33 (0,23-0,48) | <0,001 | 0,44 (0,29-0,65) | <0,001 |
| Auxiliar | 1.374 (82,1) | 0,57 (0,38-0,83) | 0,004 | 0,69 (0,46-1,04) | 0,077 |
| Celador | 909 (88,5) | 1 | 1 | ||
| Contrato | |||||
| Fijo | 1.657 (75,8) | 0,64 (0,49-0,83) | 0,001 | 0,75 (0,55-1,04) | 0,089 |
| Temporal | 1.302 (82,6) | 1 | 1 | ||
| Interino | 1.111 (78,7) | 0,80 (0,60-1,07) | 0,133 | 0,76 (0,55-1,04) | 0,090 |
| Área | |||||
| Quirúrgica | 1.833 (89,2) | 1 | 1 | ||
| Intensivos | 735 (53,8) | 0,16 (0,12-0,20) | <0,001 | 0,14 (0,10-0,18) | <0,001 |
| Médica | 1.562 (85,7) | 0,72 (0,55-0,95) | 0,020 | 0,72 (0,54-0,97) | 0,029 |
| Uso de guantes | |||||
| Sí | 2.422 (86,8) | 1 | 1 | ||
| No | 1.708 (69,6) | 0,44 (0,38-0,51) | <0,001 | 0,58 (0,48-0,69) | <0,001 |
| Momento y riesgo actividad | |||||
| Antes de alto riesgo | 464 (88,0) | 1 | 1 | ||
| Antes de bajo riesgo | 1.202 (86,2) | 0,94 (0,72-1,22) | 0,628 | 1,00 (0,73-1,37) | 0,989 |
| Después de alto riesgo | 415 (71,1) | 0,33 (0,25-0,42) | <0,001 | 0,30 (0,22-0,41) | <0,001 |
| Después de bajo riesgo | 2.049 (74,8) | 0,42 (0,33-0,54) | <0,001 | 0,43 (0,32-0,58) | <0,001 |
IC: intervalo de confianza 95%; ORb: odds ratio bruto; ORa: odds ratio ajustado.
Se impartieron un total de 77 sesiones formativas siendo el porcentaje de asistencia del 39,8% (N=1.044). Los asistentes a las sesiones presentaron un 66,7% (787) de no cumplimiento de HM frente al 81,6% (1.116) de los no asistentes (p<0,001). Este efecto protector se mantuvo significativo (OR ajustada: 0,92; IC 95%: 0,88-0,97; p=0,001) al ajustar por edad, sexo, turno, categoría profesional, tipo de contrato, área, uso de guantes, momento y riesgo. Mediante el análisis de los datos agrupados por servicio, a medida que aumentó el porcentaje de asistencia a las sesiones formativas se apreció un aumento lineal en el cambio absoluto del cumplimiento de HM entre el momento post y pre-intervención (rho de Spearman: 0,70; IC 95%: 0,33-0,89; p=0,002).
DiscusiónLa estrategia multimodal diseñada en la campaña realizada mostró un efecto global independiente significativo en la mejora de la HM por parte de los profesionales sanitarios. A excepción de las OHM realizadas antes del contacto con el paciente (alto y bajo riesgo) el resto de las características evaluadas de los sujetos y de las OHM obtuvieron aumentos significativos de mejora de HM. Nuestra estrategia se ha basado principalmente en la formación de profesionales y en la observación a la adherencia en las prácticas de HM. A diferencia de otras intervenciones publicadas en medios hospitalarias destinadas a la mejora de la HM, no se realizó una introducción masiva de las soluciones hidroalcohólicas. Pensamos que el bajo consumo observado en nuestro estudio de estos productos radica principalmente en la falta de disponibilidad de los mismos en los servicios observados, así como la posibilidad del lavado antiséptico en las mismas OHM.
El porcentaje de asistencia a las sesiones formativas ha sido bajo pero superior a lo publicado a nivel nacional12, sin embargo, los profesionales que acudieron a dichas sesiones presentaron porcentajes significativamente superiores de cumplimiento de HM, coincidiendo nuestros resultados con los obtenidos por otros autores13.
Los porcentajes de cumplimiento obtenidos en nuestro estudio son inferiores a los observados en otros centros. Una revisión sistemática publicada recientemente, que incluye estudios publicados antes de 2009 en relación a la prevalencia de cumplimiento de HM en el personal sanitario en medios hospitalarios, estimó en un 40% la mediana del cumplimiento en un total de 96 estudios incluidos14. Estos estudios presentan diferencias metodológicas relacionadas principalmente con el método de observación empleado, el ámbito del estudio, el tamaño muestral y el tipo de profesional sanitario evaluado. Sin embargo, los estudios de intervención de ámbito nacional en el medio hospitalario muestran incrementos del cumplimiento similares al observado en nuestro centro. Dos estudios, realizados en la Comunidad de Cantabria15 en tres hospitales y en la Comunidad de Murcia16 focalizado en el servicio de medicina intensiva con una evaluación post-intervención a los 6 meses, encontraron incrementos absolutos de 5,6% y 10,4%, respectivamente. Un estudio realizado en Canarias17 en siete áreas hospitalarias consideradas de alto riesgo tras un periodo de 3 meses de implantación obtuvo un aumento del 11,7%. Los únicos estudios publicados en nuestro país con evaluación tras un año o más desde la primera intervención muestran porcentajes de cumplimiento del 56%18 y 40,0%19.
En relación a los factores relacionados con la adherencia en la HM, el estamento de enfermería se mostró como factor independiente de protección frente al no cumplimiento. El efecto de la categoría profesional en este sentido ha sido descrito ampliamente en la literatura8,14,17,20–22.
La frecuencia de cumplimiento de HM después del contacto con el paciente resultó significativamente superior a la frecuencia antes del contacto. Otros autores han encontrado el mismo efecto relacionado con el momento de la actividad13,23. Tras la intervención se produjo un incremento del cumplimiento en las actividades realizadas después del contacto, sin embargo, este efecto no se apreció en las actividades llevadas a cabo antes del contacto. Este resultado puede ser debido a que los profesionales sanitarios perciban el riesgo potencial de transmisión cruzada una vez han contactado con el paciente o relacionarse con una mayor percepción del riesgo propio24.
En concordancia con los publicado en otros estudios13,17,23,25 el área de cuidados intensivos alcanzó las cifras más altas de cumplimiento y se mostró como factor de protección independiente de incumplimiento frente al área médica y quirúrgica. Pensamos que este resultado es debido a que en esta área se realizan mayores actividades de alto riesgo, factor asociado en nuestro estudio a un mejor cumplimiento, y las soluciones hidroalcohólicas se encuentran disponibles cercanas a la cama del paciente. La introducción de soluciones hidroalcohólicas en áreas de cuidados intensivos ha demostrado una mejora en el cumplimiento21,26,27. Por el contrario, otros autores han encontrado un menor cumplimiento de HM en las unidades de cuidados intensivos8,20 relacionado con un mayor número de OHM por hora y actividades de alto riesgo, factores relacionadas en dichos estudios con un menor cumplimiento. Es de destacar que la definición de contacto de alto riesgo en estos estudios contempla cualquier contacto previo con el paciente, incluso el paso dentro de un mismo paciente de una zona sucia a una limpia. Esta definición no es directamente comparable con la empleada en nuestro estudio.
Tras la intervención se observó una disminución significativa en el uso de guantes, este hallazgo puede ser justificado por las sesiones formativas que fueron impartidas recordando las indicaciones de los mismos. Por otro lado, el no uso de guantes mostró un efecto protector independiente en relación al no cumplimiento de la HM. Otros autores han obtenido resultados que apoyan el alcanzado en nuestro estudio13,28,29, sin embargo, en un estudio realizado exclusivamente en el área de cuidados intensivos, la frecuencia de una correcta realización de HM se relacionó con el uso de guantes30. Otros autores no han encontrado relación entre su uso y el correcto cumplimiento20. El uso de guantes debe realizarse exclusivamente en aquellas actividades en las que esté indicado y no sustituye la realización de la HM31.
Una de las principales limitaciones de nuestro estudio deriva de la metodología utilizada para el método de observación directa del cumplimiento de HM que podría sobreestimar la frecuencia del mismo, ya que los profesionales consienten ser observados. Independientemente de que a priori no conocieran exactamente que práctica de higiene se estaba evaluando, pensamos que la gran mayoría conocía el procedimiento a observar. Este sesgo es un problema intrínseco de la metodología empleada. Sin embargo, según lo sugerido por Gould et al.32 el comportamiento de los profesionales en relación a la HM es una actividad muy arraigada, por lo que es poco probable que exista un cambio en la práctica usual a lo largo del periodo de observación. En la evaluación de la efectividad de la intervención consideramos que el efecto de dicho sesgo se neutralizaría ya que se ha empleado la misma metodología de observación tanto antes como después de la observación. Otra limitación de nuestro estudio radica en el periodo de tiempo trascurrido entre los dos cortes transversales, que sólo nos permite obtener conclusiones de la efectividad de la campaña a corto plazo. Los dos periodos seleccionados se caracterizan porque se han realizado en momentos de estabilidad del personal sanitario en cada uno de los servicios seleccionados. Los estudios publicados con seguimiento a largo plazo8,21 demuestran la mejora en la adherencia a las recomendaciones de HM tras la realización de intervenciones como la implementada en nuestro centro.
Ya que la IN es un problema multifactorial que no tiene una solución única y sencilla, intervenciones fáciles de ejecutar dirigidas a la mejora de la adhesión de los profesionales sanitarios a los protocolos de HM contribuyen a la prevención de la IN, disminuyendo la transmisión cruzada entre pacientes y/o entorno hospitalario. La formación de los profesionales en la HM es un elemento clave para la mejora de la misma y se aconseja que sea realizada de forma periódica independientemente de la introducción de nuevos productos en el centro.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.