Introducción
En los últimos años ha aumentado la necesidad de mejorar la seguridad del paciente, principalmente desde la publicación del informe del Institute of Medicine de Estados Unidos, titulado "To Err Is Human: Building a Safer Health System"1, donde se pone de manifiesto la alta frecuencia de los efectos adversos (EA) causados por la asistencia sanitaria. Muchos de estos EA son consecuencia de terapias que se administran correctamente, pero que tienen riesgos inherentes. Sin embargo, otros muchos EA son potencialmente prevenibles2. Es por esto que los profesionales sanitarios muestran cada vez mayor interés por realizar una práctica clínica de calidad. En nuestro país, la reciente Ley de Cohesión y Calidad del Sistema Nacional de Salud3 impulsa la incorporación a la práctica clínica de las innovaciones que hayan demostrado ser seguras y efectivas.
Teniendo en cuenta que la especialidad de Ginecología y Obstetricia recibe muchas reclamaciones y que la búsqueda de respuestas a este tipo de demandas fue el origen del primer estudio de la incidencia de efectos adversos ligados a la asistencia sanitaria4,5, resulta llamativo comprobar la escasez de artículos que analizan específicamente los efectos adversos que afectan a la población ginecológica y obstétrica, como otros autores ya han mencionado6. En Francia se llevó a cabo un estudio para comparar 3 métodos de detección de EA (prospectivo, retrospectivo y transversal)6. La incidencia de EA en pacientes obstétricas fue del 5,9%, de los que el 64,3% fueron juzgados como prevenibles.
Incluso en bases de datos bibliográficas que recogen publicaciones sobre efectos adversos, como la de la National Patient Safety Foundation de Estados Unidos, no disponen de un apartado específico sobre ginecología y obstetricia, sino que incluyen los temas de obstetricia y maternidad dentro del apartado de pediatría7. Sin embargo, conscientes de la importancia de una adecuada gestión del riesgo, cada vez más las sociedades de ginecología y obstetricia de diferentes países están introduciendo conceptos sobre seguridad de los pacientes en sus publicaciones8.
Uno de los efectos adversos asociados a la asistencia médica que más impacto ha producido en la comunidad científica son los casos del dietiletilbestrol en Estados Unidos y la talidomida en Europa9. Desde los años cuarenta en Estados Unidos se pautaba el dietiletilbestrol, un estrógeno sintético, para prevenir el aborto y favorecer la maduración cervical en gestaciones a término. En 1971 la Administración americana se dio cuenta de que su uso durante el embarazo se relacionaba con el desarrollo de adenocarcinoma de células claras en vagina y cérvix en las hijas de estas embarazadas10. La baja frecuencia de esta enfermedad facilitó la detección del factor causal. Pero, sin duda, si no se hubiera realizado un estudio epidemiológico de los factores asociados a la aparición de adenocarcinoma en las hijas, difícilmente se podrían haber instaurado medidas preventivas11. Respecto a la talidomida, este hipnótico, de amplio uso entre 1957 y 1961 en embarazadas para prevenir las náuseas matutinas, fue rápidamente retirado del mercado cuando se vieron sus claros efectos teratógenos (focomelia, anotia, etc.)12. De nuevo la rareza de esta afección facilitó su detección y, en consecuencia, la retirada del fármaco13. Conocer la frecuencia y distribución de los efectos adversos permite desarrollar estrategias y mecanismos de prevención para evitarlos o, al menos, para reducirlos.
Dada la escasez de artículos que analizan específicamente la incidencia de EA en ginecología y obstetricia, el objetivo de esta revisión es identificar trabajos que, de manera indirecta, proporcionen información sobre la frecuencia, distribución o las características de los EA que afectan a esta población.
Material y método
La búsqueda se realizó en la base de datos bibliográficos MEDLINE (1960-actualidad), para localizar artículos que trataran sobre ginecología u obstetricia y que aportaran información sobre los EA.
Se consideró un EA a cualquier lesión o complicación que produjera invalidez, prolongación de estancia o muerte. El EA debía haber sido producido por la asistencia sanitaria (o la ausencia de intervención) y no ser consecuencia simplemente del proceso natural de la enfermedad. Se debía demostrar que el EA había sido provocado por la asistencia.
Dado que esta definición no está incluida en MEDLINE, a partir de los artículos clave sobre este tema4,5, se seleccionaron palabras clave (Medical Subheadings: MeSH) que pudieran identificar artículos sobre efectos adversos. Estos MeSH son:
Medical errors (error médico):equivocación que comete un profesional de la salud y que resulta en un daño al paciente. Incluye: diagnóstico incorrecto tras examen clínico o técnicas diagnósticas (diagnostic errors); error a la hora de prescribir, dispensar o administrar medicación con el resultado de que el paciente no recibe el fármaco correcto o la dosis indicada (medication errors); error en la realización de procedimientos quirúrgicos; error en el uso de otros tipos de terapia; error en el uso del equipamiento y error en la interpretación de los hallazgos del laboratorio. Se diferencia del término mala praxis (malpractice) en que el primero está considerado como equivocaciones o accidentes, mientras que el segundo es resultado de negligencia, ignorancia reprobable o acto criminal y se define como "fallo de un profesional, médico o jurista al ofrecer un servicio conveniente, por ignorancia reprobable, negligencia o intento criminal, especialmente si como consecuencia se produce un daño".
Iatrogenic disease (enfermedad iatrogénica): cualquier condición adversa que ocurra en un paciente como resultado de ser tratado por un médico, cirujano u otro personal sanitario, especialmente infecciones adquiridas por el paciente durante el curso del tratamiento.
Drug therapy/adverse effects (terapia farmacológica/ efectos adversos): terapia farmacológica, química o biológica en dosis aceptadas o con agentes físicos o productos manu-
facturados en uso normal con una finalidad diagnóstica, terapéutica, profiláctica o anestésica. Se usa también para efectos adversos o complicaciones de diagnóstico, terapia, profilaxis, anestesia, cirugía u otros procedimientos, pero excluye las contraindicaciones.
Drug toxicity (toxicidad farmacológica): manifestación de los efectos adversos causados por los fármacos administrados con fines terapéuticos o en el curso de técnicas diagnósticas. No incluye intoxicaciones accidentales o intencionales.
Wound infection (infección de la herida): infección que ocurre en la incisión quirúrgica/invasión del lugar del trauma por microorganismos patógenos.
Hospitals/standards (estándares hospitalarios): en relación al desarrollo, puesta en marcha y aplicación de estándares de un trabajo adecuado o aceptable.
Postoperative complications (complicaciones postoperatorias): proceso patológico que afecta al paciente tras una cirugía. Puede o no deberse a la enfermedad que justificó la cirugía, y puede ser o no resultado directo de ella.
Clinical competence (competencia clínica): capacidad para llevar a cabo de manera aceptable las tareas directamente relacionadas con el cuidado del paciente.
Insurance claim reporting (análisis de informes de reclamaciones): diseño y cumplimentación de formularios para el asegurador.
Health services research (investigación en servicios de salud): la integración de la epidemiología, sociología, economía y otras ciencias analíticas en el estudio de los servicios sanitarios. El término normalmente concierne a relaciones entre necesidades, demanda, oferta, uso y resultados de los servicios médicos. El objetivo de la investigación es la evaluación, particularmente en términos de estructura, proceso, producción y resultado.
Medical audit (auditoría médica): revisión y evaluación detallada de historias clínicas seleccionadas, realizada por profesionales cualificados, para evaluar la calidad de los cuidados médicos.
Safety (seguridad): ausencia de exposición a un peligro y protección frente al riesgo de sufrir un daño o pérdida. Sugiere precauciones adecuadas en el lugar de trabajo, en la calle, en la casa, etc., e incluye la seguridad personal y la corporal.
Risk assessment (valoración del riesgo): estimación cualitativa o cuantitativa de los efectos adversos que puedan resultar de la exposición a determinados riesgos o de la ausencia de influencias.
Una vez localizados los artículos que contenían alguna de estas palabras clave y además "obstetricia" o "ginecología" se revisaron sus abstracts para evaluar su contenido, que se hizo por pares.
Los criterios de elegibilidad fueron los siguientes:
1. Criterios de inclusión: abstract disponible; idiomas inglés/castellano/francés; revista disponible (on line; bibliotecas de la Comunidad Autónoma de Canarias).
2. Criterios de exclusión: no cumplir criterios de inclusión; artículo que no aporta datos sobre la frecuencia o distribución de efectos adversos ni sobre las características de la asistencia sanitaria que se asocian con la aparición de estos EA o que afecten a población no ginecológica/no obstétrica.
Una vez seleccionados los artículos, se clasificaron en función de la información que proporcionaban, con un formulario diseñado al efecto.
Resultados
No hemos encontrado ninguna publicación que aporte datos globales sobre la frecuencia y distribución de los EA en pacientes que reciben asistencia ginecológica u obstétrica. Los artículos localizados estudian algunos EA de manera individual.
A pesar de que el ámbito de la obstetricia y la ginecología pudiera esperarse que fuera un paraguas común en el que aparecieran todos los trabajos relativos a esta materia, pocos trabajos trataban al mismo tiempo estos 2 temas. Por ello, se presentan los resultados para ginecología u obstetricia de manera separada.
Obstetricia
Se localizaron 820 artículos sobre obstetricia que incluían alguna de las palabras clave seleccionadas. De ellos, 39 (4,75%) cumplían los criterios de inclusión y no exclusión.
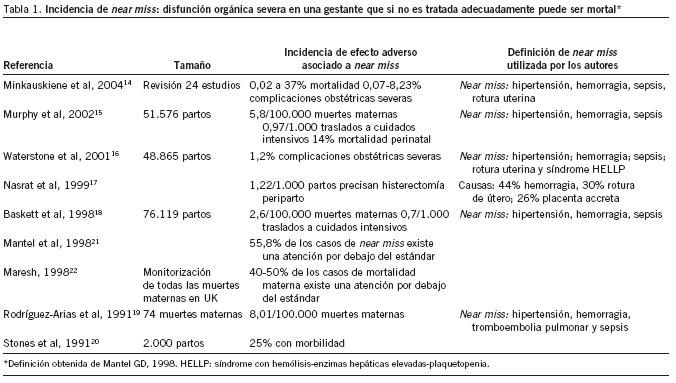
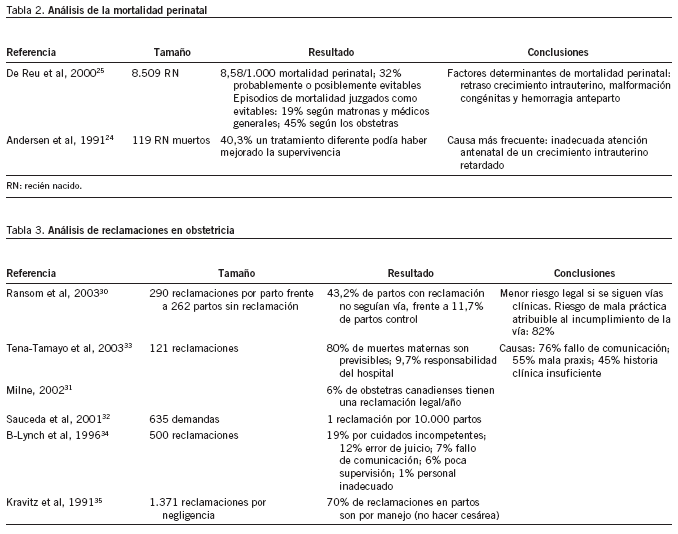
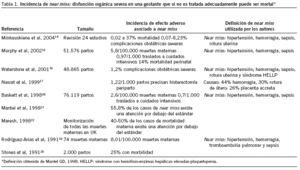
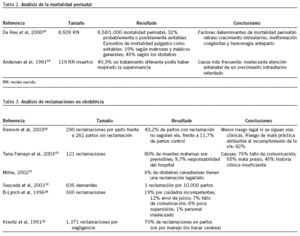
Recientemente se ha publicado una revisión de 24 estudios sobre la incidencia y prevalencia de near miss en mujeres embarazadas14. El near miss, en el ámbito clínico obstétrico, se define como "disfunción orgánica severa que si no es tratada adecuadamente puede ser mortal". En esta definición se incluyen varias enfermedades obstétricas severas (hipertensión, hemorragia, sepsis, rotura uterina, etc.); si bien ya se ha mencionado la necesidad de disponer de una definición consensuada. En el trabajo antes mencionado se muestra que entre el 0,07% y el 8,23% de las mujeres embarazadas llegan a presentar alguna de estas complicaciones, con una mortalidad que alcanza el 37%. Además de localizar varios artículos sobre su incidencia15-20 (tabla 1), encontramos un trabajo que evaluaba que en el 55,8% de los casos de near miss la atención sanitaria prestada a la embarazada estaba por debajo de los estándares21. Este dato coincide con una revisión de las muertes maternas ocurridas en el Reino Unido22, con una tasa de mortalidad materna de 7 por 100.000 y donde se ha calculado una proporción de muertes maternas atribuibles a cuidados por debajo de los estándares del 40%23. Igualmente, el análisis de la mortalidad perinatal (tabla 2) ha llevado a varios investigadores a indicar que entre el 30 y el 40% de las muertes perinatales eran probable o posiblemente evitables24,25, y uno de los motivos principales de crítica es la falta de una adecuada atención ante el crecimiento intrauterino retardado y la insuficiente disponibilidad de personal y equipamiento especializado26.
En el Reino Unido, el proyecto Building a safer NHS for patients27 llevó a la creación de un sistema obligatorio para notificar los acontecimientos adversos y complicaciones derivados de la asistencia sanitaria. Este método de registro voluntario define como incidente todo "acontecimiento que no es esperable dentro de la rutina de cuidados del paciente". Se localizaron 2 artículos que analizaban los resultados de este sistema de notificación en el campo de la obstetricia.
Se describió la existencia de un incidente en el 39,2% de los partos, de los que solamente el 23% eran notificados por el personal sanitario28. Los autores concluían que el sistema actual no proporcionaba una tasa fiable de incidentes adversos, y que sería necesario crear definiciones más claras de incidente, simplificar los métodos para informar e incluso designar personal específico para esta función29.
En Estados Unidos, el estudio de los efectos adversos nació como herramienta para disminuir las reclamaciones presentadas por los pacientes. En este sentido, el equipo que realizó el estudio de Harvard4,5 publicó recientemente un estudio caso-control donde comparaban partos que habían originado reclamaciones con partos sin reclamación30 (tabla 3). Los autores observaron que en los partos con reclamación había un riesgo 5 veces superior de haberse incumplido la vía clínica correspondiente. En Canadá se ha calculado que el 6% de los obstetras son objeto de una reclamación cada año31. En México se ha calculado que se origina una reclamación por cada 10.000 partos32 y se cita como una causa subyacente la mala comunicación del personal dentro del hospital, aunque se destaca que las reclamaciones no siempre están justificadas33, hecho que también se ha descrito en el Reino Unido34. Se ha resaltado que en obstetricia las reclamaciones más frecuentes son por errores de "manejo", sobre todo por insuficiente número de cesáreas35.
Cuando en vez de analizar las reclamaciones se analizaba a los médicos reclamados, se observó que los médicos que sufrían más reclamaciones tendían a aumentar el número de cesáreas en los partos que atendían posteriormente36. Otros estudios no han encontrado asociación entre los antecedentes de reclamaciones en el médico y su actividad clínica37,38, si bien los médicos con más reclamaciones también muestran mayores problemas de relación interpersonal con sus pacientes39.
Un efecto adverso mencionado con regularidad es la inadecuada interpretación de las pruebas diagnósticas utilizadas durante el embarazo y el parto. El 40% de los embarazos ectópicos no fueron diagnosticados en la primera ecografía del embarazo40, y casi la mitad de las malformaciones congénitas del recién nacido no son detectadas en las ecografías del segundo trimestre41. También se han analizado las complicaciones debidas a técnicas aplicadas durante un embarazo. Una de las técnicas anestésicas más frecuentes en un parto es la anestesia epidural. Recientemente se analizaron más de 350 reclamaciones originadas por esta técnica42 y se evidenció que en obstetricia se reclamaban lesiones temporales y de menor severidad que en otras especialidades en las que se utilizaba este tipo de anestesia. Otro trabajo estimó la frecuencia de complicaciones debidas a la realización de un aborto inducido en el primer trimestre de la gestación43. El 6,1% de las mujeres sometidas a esta técnica, que generalmente se les da el alta el mismo día, precisaron posteriormente un reingreso por complicaciones (sangrado excesivo, enfermedad pelviana inflamatoria, perforación uterina, daño en el cérvix o continuación del embarazo). Otras publicaciones más actuales presentan tasas de complicaciones más bajas44 (2,5%) y no encuentran diferencias significativas entre las diferentes técnicas utilizadas45.
Respecto a los efectos adversos relacionados con el uso de fármacos, además de los casos del dietiletilbestrol y la talidomida mencionados anteriormente9, se ha calculado que hay 3,54 errores de prescripción por cada 1.000 órdenes médicas en obstetricia y ginecología46. Cuando se analizó el tipo de errores de medicación que se informaban voluntariamente, se observó una tasa de efectos adversos de medicamentos en obstetricia (errores de clase I, que no ocasionan daño) entre 0,8 y 1,4 por cada 1.000 estancias (menor tasa en paritorio que en planta). Los autores concluían que estos sistemas podrían identificar oportunidades de mejora y evitar recurrencias47.
Un enfoque diferente se encuentra en el trabajo de Bailit et al48. En él, los autores examinan la frecuencia de complicaciones que aparecen durante la jornada de trabajo de un residente de ginecología y obstetricia. Cuando se reestructuró la jornada laboral y el residente tuvo más horas de descanso, disminuyeron significativamente las hemorragias posparto (del 2 al 1%) y las resucitaciones de neonatos (del 30 al 26%). El porcentaje de cesáreas aumentó de manera no significativa (del 14 al 16%) y también aumentó el número de incidentes declarados (del 3 al 10%).
El último gran grupo de efectos adversos relacionados con la asistencia sanitaria lo forman las infecciones de origen nosocomial (tabla 4). Ya a finales de los años ochenta se publicó una revisión que mencionaba la alta incidencia de infecciones relacionadas con la cesárea (hasta el 25%)49. Una revisión de casi 60 ensayos clínicos evidenciaba poco después la utilidad de la profilaxis antibiótica en la cesárea50, con una tasa de infección de la herida quirúrgica del 8,4%. La profilaxis antibiótica demostró ser costo-efectiva y disminuir la incidencia de infección en un 70%. Posteriormente han aparecido más estudios que apoyan esta indicación51,52, en los que se estima una tasa de infección de la herida quirúrgica después de una cesárea que oscila entre el 1,5 y el 11,2%, y se destaca la importancia de seguir a las mujeres con posterioridad al alta, que es cuando se manifiesta la mayoría de estas infecciones nosocomiales.
Ginecología
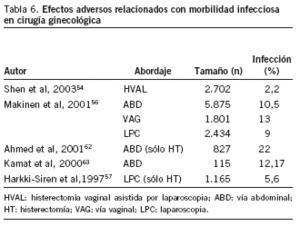
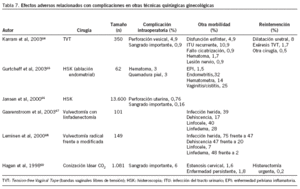
Se localizaron 484 artículos sobre ginecología que incluían alguna de las palabras clave seleccionadas. De ellos, 18 (3,7%) cumplían los criterios de inclusión y no exclusión. Los resultados se presentan en las tablas 5-7 en función del tipo de efecto adverso estudiado.
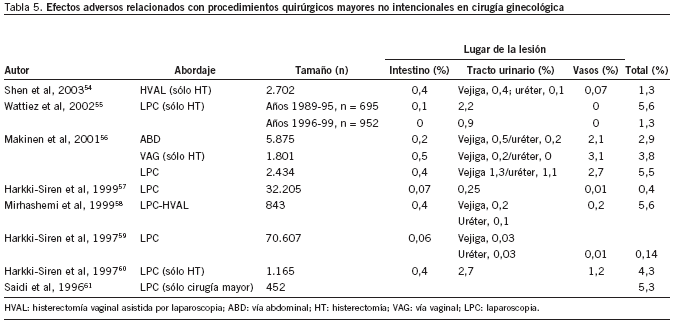
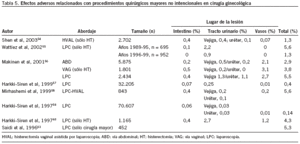
En la tabla 5 se presenta el porcentaje de "procedimientos quirúrgicos mayores no intencionales" en cirugía ginecológica, que son las lesiones de asas intestinales, tracto urinario o vasos, que se producen durante cualquier cirugía ginecológica, ya sea vía vaginal, abdominal o laparoscópica54-61. En los artículos que sólo analizan las complicaciones durante la realización de una histerectomía, el porcentaje total de complicaciones mayores oscila entre el 1,3 y el 5,6%, dependiendo de la vía de abordaje. Cuando se tiene en cuenta el total de las intervenciones ginecológicas (no sólo histerectomía), el porcentaje de complicaciones es menor, y varía entre el 0,14 y el 0,4%.
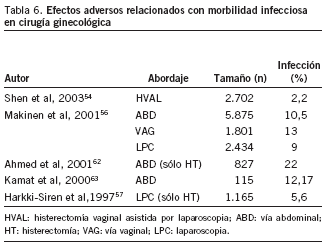
La morbilidad infecciosa (tabla 6), que incluye la fiebre no explicada y la infección del sitio quirúrgico, o alejada de éste54,56,57,62,63, oscila de un 2,2 a un 22%, dependiendo
de la vía de abordaje (menor en las laparoscopias) y de la cirugía realizada (histerectomía o no).
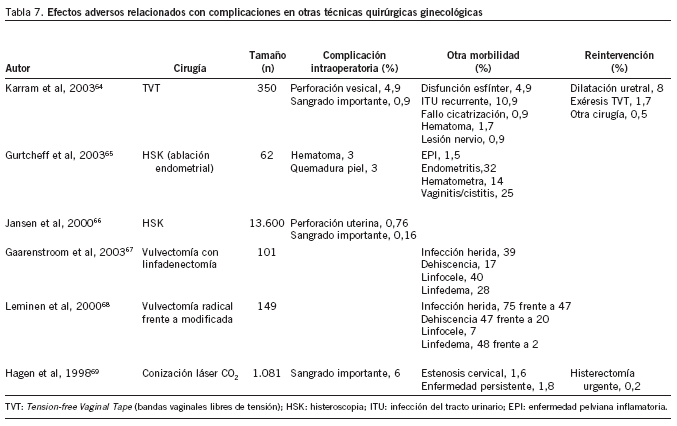
Hemos agrupado en la tabla 7 las complicaciones aparecidas en otro tipo de técnicas quirúrgicas consideradas como mínimamente invasivas, como la histeroscopia, la conización o la cirugía de la incontinencia urinaria con bandas libres de tensión (p. ej. TVT)64-69. Además, hemos incluido en esta tabla 2 artículos sobre la realización de vulvectomía67,68. Son complicaciones variadas, que dependen del tipo de cirugía, con diferentes porcentajes de aparición. Destaca por su elevada frecuencia de complicaciones la vulvectomía, en que hasta un 75% de las mujeres llegan a desarrollar una infección de la herida quirúrgica. Dos artículos70,71 observaron una incidencia de enfermedad tromboembólica tras cirugía ginecológica que oscilaba entre el 0,2 y el 0,5%.
Discusión
No existe ningún trabajo publicado que analice específicamente la incidencia de EA ligados a la asistencia sanitaria en ginecología o en obstetricia. Sin embargo, sí es posible identificar, de manera indirecta, diferentes EA que afectan a esta población.
Obstetricia
Hay una serie de complicaciones, denominadas near miss, presentes en el 1-8% de las mujeres embarazadas14, que pueden causar su muerte. Los autores que han estudiado estas complicaciones coinciden en afirmar que es importante identificar precozmente a estas pacientes y llevar a cabo un manejo adecuado de estas complicaciones. Hasta el 40% de las muertes maternas relacionadas con estas complicaciones se atribuyen a un cuidado por debajo del estándar23. En este aspecto desempeñan un importante papel la elaboración e implantación de pautas clínicas consensuadas y la coordinación entre diferentes estamentos. El análisis de las muertes maternas puede llevar a detectar oportunidades de mejora en el manejo de las pacientes.
Se ha analizado también el papel que desempeña una adecuada coordinación entre todos los profesionales en relación con la mortalidad perinatal, que ocurre en 8 de cada 1.000 nacimientos en un país europeo25. Estos análisis detallados han evidenciado que, de nuevo, hasta en el 40% de estos casos la supervivencia del neonato podría haber mejorado si aumentara la disponibilidad de equipos técnicos y profesionales adecuados26. El estudio con detalle de todas las muertes perinatales en un hospital podría ayudar a prevenir otras muertes en el futuro, al igual que en el caso de las muertes maternas.
Una de las medidas que se han propuesto para aumentar la seguridad de los pacientes es el estudio de los incidentes asociados a la actividad asistencial, den lugar o no
a daño27. En el Reino Unido existe una interesante experiencia en ese sentido, cuyos resultados hasta el momento muestran que hay un incidente en casi el 40% de los partos28, que no se informan todos los incidentes, que los que se informan son fundamentalmente los más leves, y que los profesionales necesitan sentir como algo suyo la gestión de estos incidentes28,29. Es necesaria una definición consensuada de lo que es un incidente, y favorecer un clima en el que su estudio pueda llevar a establecer medidas preven-
tivas.
El análisis de las reclamaciones, muy frecuentes en el campo de la ginecología y la obstetricia, ha sido el principio de muchos estudios sobre seguridad de los pacientes. En México se calcula una tasa de 1 reclamación por cada 10.000 partos32. No hay acuerdo a la hora de valorar si la existencia de reclamaciones previas modifica o no la actitud clínica del profesional reclamado. Un reciente y esclarecedor estudio muestra que los partos en que se sigue la vía clínica indicada dan lugar a menos reclamaciones30. De nuevo surge la importancia de establecer el manejo más apropiado de un parto, en función de las evidencias disponibles, y se resalta otra de las ventajas del análisis detallado de los efectos adversos, que podría ser la disminución de las reclamaciones.
En cuanto a las complicaciones debidas a la aplicación de técnicas diagnósticas o terapéuticas, los estudios sí que coinciden en resaltar la importancia de la experiencia del profesional sanitario que las ejecuta. Esta experiencia es muy importante tanto a la hora de interpretar una ecografía, un registro cardiotocográfico como al llevar a cabo una interrupción del embarazo40-45. Entre el 2 y el 6% de las mujeres que son sometidas a una interrupción del embarazo en el primer trimestre sufren una complicación43,44.
Los errores de la medicación no son frecuentes en el campo de la obstetricia, y se calcula que hay 3,54 errores de medicación por cada 1.000 órdenes médicas46 y entre 0,8 y 1,4 errores leves de medicación por cada 1.000 estancias, que no ocasionan daño47. Esta baja cifra tal vez sea motivada porque las catastróficas experiencias previas (talidomida, dietiletilbestrol) hacen que los profesionales sean muy cuidadosos a la hora de pautar fármacos a una mujer embarazada. Los casos de la talidomida y el dietiletilbestrol nos enseñan que el estudio de los efectos adversos ligados a un medicamento y la rápida implantación de medidas de control pueden de hecho prevenir efectos adversos en el futuro.
Un interesante estudio48, del que no hemos encontrado réplicas, mostró que cuando los residentes disponían de una menor carga laboral y más horas de descanso, disminuía significativamente el número de complicaciones durante un parto, por ejemplo, las hemorragias posparto disminuían del 2 al 1%, y las necesidad de hacer una resucitación al neonato disminuía del 30 al 26%. El análisis de la organización del trabajo en el momento en que ocurre un efecto adverso también puede aportar pistas para prevenirlos.
En cuanto a la infección nosocomial, la tasa de infección de la herida quirúrgica después de una cesárea oscila entre el 1,5 y el 11,2%51,52. A pesar de las evidencias acumuladas a lo largo del tiempo respecto a la utilidad de la profilaxis antibiótica en las cesáreas, todavía se publican artículos en los que se evidencia que aún hay mujeres sometidas a una cesárea que no reciben la profilaxis antibiótica indicada53. De nuevo, la adecuada implantación de una pauta clínica que recogiera esta indicación podría mejorar este aspecto. Disminuir la infección nosocomial es un objetivo básico de cualquier programa de mejora de la calidad asistencial y su prevención es un modo idóneo de mejorar la seguridad de nuestros pacientes. Los estudios publicados al respecto indican la conveniencia de efectuar un seguimiento posterior al alta a las mujeres intervenidas, para detectar infecciones de la herida quirúrgica que se manifiestan posteriormente52.
Ginecología
No existe ningún artículo que hable específicamente de EA en ginecología. En general, en la bibliografía se recoge fundamentalmente la incidencia de complicaciones en relación con las diferentes técnicas quirúrgicas.
La morbilidad infecciosa es la complicación más frecuente tras la cirugía, que oscila entre un 2,2 y un 22%54,56,57,62,63. La tasa de infecciones ha disminuido con la incorporación de la vía laparoscópica y la correcta realización de profilaxis antibiótica, que al igual que en la cesárea ha demostrado ser un método eficaz para disminuir las infecciones nosocomiales.
Además, la cirugía laparoscópica54-61 también ha disminuido la tasa de complicaciones mayores (lesiones de intestino, tracto urinario, etc.), el tiempo quirúrgico y la estancia hospitalaria.
En global, la aparición de esta técnica menos cruenta ha permitido disminuir la incidencia de efectos adversos y el gasto sanitario. La histerectomía vía laparoscópica54,55,58,60,61 tiene mayor número de complicaciones, pero esta cifra disminuye si la realizan cirujanos expertos, es de resaltar nuevamente la importancia de la experiencia previa del profesional implicado.
Cada vez son más las técnicas quirúrgicas conservadoras y mínimamente invasivas64-66, con menor tasa de complicaciones, y por lo general éstas son de menor importancia y fácil solución. Es claro el beneficio que esto ha aportado a las pacientes ginecológicas.
La enfermedad tromboembólica, sobre todo en ausencia de afección maligna, cirugía prolongada o coagulopatías, tiene baja incidencia en cirugía ginecológica70,71. Hay que pres-
tar especial atención a los factores de riesgo (edad superior a 40 años, obesidad, etc., además de los anteriormente expuestos) para detectar a las pacientes que se beneficiarían de una correcta profilaxis, apoyada en las evidencias disponibles. De nuevo, la difusión de protocolos de manejo de este tipo de pacientes podría disminuir la incidencia de este efecto adverso.
En conclusión, existe una carencia de estudios específicos que analicen la incidencia de efectos adversos en ginecología y obstetricia, especialidad con un alto número de reclamaciones, motivadas entre otras causas porque afectan en general a una población con poca o ninguna comorbilidad asociada. En España existe una interesante experiencia en este sentido72, un estudio multicéntrico en el que participa un hospital monográfico materno-infantil que aportará datos relevantes sobre la incidencia de EA en obstetricia y ginecología. Existen evidencias que sugieren que la elaboración e implantación de vías clínicas y su seguimiento disminuyen la incidencia de efectos adversos. Los estudios muestran que el análisis detallado de los efectos adversos puede ayudar a la detección de oportunidades de mejora, realización de acciones correctoras y, en consecuencia, a la disminución de efectos adversos posteriores.