Identificar y tipificar a la población mayor de 65 años polimedicada y determinar los medicamentos y las enfermedades más prevalentes en este subgrupo de población.
DiseñoEstudio descriptivo transversal.
EmplazamientoCentro de Salud Zaidín-Centro de Granada. Atención Primaria de Salud. Sistema Sanitario Público de Andalucía (SSPA).
ParticipantesTrescientos cinco pacientes mayores de 65 años y polimedicados (que utilizan cinco o más medicamentos, durante un periodo ≥ 6 meses, por cualquier vía), elegidos por muestreo estratificado por sexo, edad y número de medicamentos.
Mediciones principalesLas variables recogidas y analizadas fueron el sexo, la edad, el número de enfermedades, el número de medicamentos y el profesional médico.
ResultadosLa prevalencia de polimedicados en mayores de 65 años fue de 33,77%. Estos pacientes utilizaban un número medio de medicamentos de 8,7±2,5 y presentaban un número medio de enfermedades de 5,56±1,89. La prevalencia de polimedicación fue mayor en las mujeres, pero las diferencias disminuyen en mayores de 85 años. El grupo terapéutico más utilizado fue el de antihipertensivos, en concordancia con la enfermedad más frecuente, la hipertensión arterial. Se comprueba la existencia de una fuerte relación entre el número de medicamentos y el número de enfermedades (p=0,05).
ConclusionesEl consumo crónico de medicamentos en las personas mayores es de considerable magnitud y afecta a uno de cada tres mayores. La polimedicación de los mayores es un problema frecuente y grave que precisa revisión y evaluación continuas.
To identify and characterise the polymedicated population over 65 years-old; and to determine the prevalence of drugs and the diseases in this population subgroup.
DesignCross-sectional study.
SettingA primary care centre Zaidín-Centro in Granada. Andalusian Public Health Service.
ParticipantsA total of 305 patients over 65 years-old taking polypharmacy (defined as use of five or more drugs, during a period equal to or greater than six months by any route) selected by stratified sampling by sex, age and number of drugs consumed.
Principal measurementsThe analysed variables were sex, age, number of diseases, number of drugs and medical doctor.
ResultsThe prevalence of polypharmacy in patients over 65 years-old was 33.77%. These patients were using an average number of drugs of 8.7±2.5 and had an average number of diseases of 5.56±1.89. The prevalence of polypharmacy was greater among women, but differences decreased in people more than 85 years old. The antihypertensive pharmacological group was the most commonly used, in accordance with the most frequent disease, arterial hypertension. We found a strong relationship between the number of drugs and the number of diseases (p=0.05).
ConclusionsChronic use of drugs in the elderly is of considerable magnitude, affecting one out of every three. Polypharmacy in the elderly is a common and serious problem that needs to be reviewed and evaluated continuously.
Las personas mayores de 65 años presentan una demanda asistencial en atención primaria 3 veces superior a la media de la población1 y consumen más del 30% de los medicamentos que se prescriben, generando el 75% del gasto farmacéutico2,3. Se considera paciente polimedicado al que consume cinco o más medicamentos durante un periodo mínimo de 6 meses, por cualquier vía (oral, parenteral, inhalada, etc.)4–7. La polimedicación es un hecho constatado en este grupo de edad, porque con el paso de los años se van acumulando enfermedades crónicas8–11. Junto con la edad, otros factores demográficos y sociosanitarios (sexo, percepción de la salud, nivel cultural, posición económica, características del médico de atención primaria y hospitalaria, intervención de múltiples prescriptores, etc.) influyen en el número y el tipo de medicamentos utilizados12–16.
La polimedicación aumenta el riesgo de reacciones adversas, interacciones medicamentosas y mal cumplimiento de la pauta de medicación prescrita17–19, lo cual no contribuye a mejorar la seguridad de los pacientes20. Con la edad, los cambios fisiológicos alteran el metabolismo de algunos medicamentos e incrementan el riesgo de interacciones y reacciones adversas y aumenta la frecuencia de déficits sensoriales y cognitivos que dificultan la comprensión y el correcto cumplimiento terapéutico7,21. La polimedicación, el uso inadecuado de medicamentos y los factores de riesgo señalados generan ingresos hospitalarios urgentes potencialmente prevenibles16,19,22 y un incremento de los costes sanitarios muy considerable2,23,24.
La utilización de múltiples medicamentos en el paciente mayor es común en todos los países desarrollados, por lo que son necesarias medidas de intervención para mejorar la salud y la calidad de vida del paciente polimedicado. En este contexto se establecen criterios explícitos de medicamentos que resultan potencialmente inadecuados en este grupo de población; destacan los criterios de Beers como indicador de especial relevancia en la seguridad del paciente9,11,25. Se considera de gran interés conocer la frecuencia y las características de la polimedicación. El objetivo planteado en nuestro estudio es identificar y tipificar a la población mayor de 65 años polimedicada y, en particular, determinar los medicamentos y las enfermedades más prevalentes en este subgrupo de población.
Material y métodosDiseño: estudio descriptivo transversalÁmbito de estudio: Centro de Salud Zaidín-Centro de Granada. Es un centro de salud urbano que acoge a la población que reside en la zona centro-este del barrio del Zaidín. Desde 2005 es una Unidad de Gestión Clínica formada por 12 médicos de familia, 2 pediatras, 1 odontólogo, 10 enfermeras, 1 matrona, 3 auxiliares de enfermería, 5 auxiliares administrativos y 1 celadora.
Periodo de estudio: los datos se recogieron durante los meses de junio y julio de 2009.
Población de referencia: población adscrita al centro con 65 y más años. Criterios de inclusión:
- –
Pacientes polimedicados: aquellos con cinco o más medicamentos prescritos de forma crónica, aun cuando los medicamentos perteneciesen a un mismo grupo terapéutico (no se contabilizaron los medicamentos que en el momento del registro se utilizaban para afecciones agudas ni el material de curas, los absorbentes y los tópicos).
- –
Edad ≥ 65 años.
Identificación de casos: la Gestoría del Usuario del Distrito Sanitario Granada facilitó un listado general de toda la población adscrita al centro de salud, por sexo, grupo de edad y cupo asistencial. La identificación se realizó por número de tarjeta sanitaria, no nominativa. El Servicio de Farmacia de dicho distrito aportó un listado específico, también identificado por tarjeta sanitaria, de los 1.185 pacientes mayores de 65 años que utilizaban cinco o más medicamentos, por sexo, edad y profesional responsable. A partir de este listado se estratificó por sexo, edad y número de medicamentos. Especificado el tamaño de la muestra de 305 (que corresponde al 25,74% de la población que muestrear), se realizó la asignación de la muestra a los estratos proporcionalmente al tamaño.
Recogida de información: el médico de familia responsable de cada uno de los cupos revisó las historias clínicas de los pacientes seleccionados de su cupo, informatizadas según el programa DIRAYA (sistema que se utiliza en el Sistema Sanitario Público de Andalucía como soporte de la historia clínica electrónica)26, durante los meses de junio y julio de 2009. Un 2,3% de los pacientes inicialmente seleccionados fueron excluidos por no cumplir la definición de caso (al excluir los tratamientos agudos, tópicos, material de curas y absorbentes, el número total de medicamentos quedaba por debajo de cinco). En estos casos se procedió a la sustitución por selección aleatoria dentro del mismo estrato.
Variables de estudio: sexo; edad, en tres grupos (65-74, 75-84 y ≥ 85 años); número de enfermedades (codificadas según la Clasificación Internacional de Enfermedades [CIE-9])27; número de medicamentos (clasificados según el Sistema de Codificación de Principios Activos [ATC])28; profesional médico: cada uno de los doce médicos de familia del centro de salud referido. Se consideró como variable dependiente el número de medicamentos.
Análisis estadísticoLos datos se han procesado y analizado mediante el programa SPSS, versión 15.0. Las variables cuantitativas se describen mediante la media y la desviación estándar, las variables cualitativas se describen en frecuencias y porcentajes. Se han estimado intervalos de confianza del 95% construidos como el estimador±1,96 multiplicado por la desviación típica. Asimismo se han realizado análisis de asociación a través del coeficiente de correlación de Pearson, contrastes no paramétricos de homogeneidad con el test de Mann-Whitney, contrastes múltiples de homogeneidad con el test de Kruskal-Wallis y contrastes de comparación de medias con el test de la t de Student.
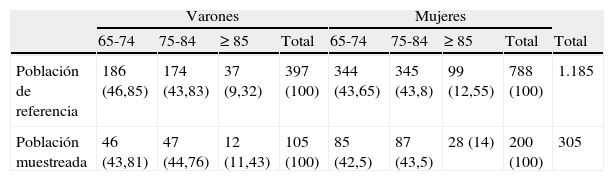
ResultadosEn el periodo de estudio, la población adscrita al C.S. Zaidín-Centro se componía de 20.738 personas, de las que 3.509 eran mayores de 65 años (1.355 varones y 2.154 mujeres). De ellas, 1.185 (397 varones y 788 mujeres) utilizaban cinco o más medicamentos, lo que supone una prevalencia de polimedicados en mayores de 65 años del 33,77%. En la tabla 1 se recoge la población de referencia y la población muestreada. No se hace ninguna indicación al médico a que está adscrito cada paciente porque una vez observada la muestra se realizaron los correspondientes contrastes de independencia entre la variable relevante del estudio, número de medicamentos, y el médico, sin detectar asociaciones significativas.
Pacientes polimedicados mayores de 65 años, estratificados por sexo y edad.
| Varones | Mujeres | ||||||||
| 65-74 | 75-84 | ≥ 85 | Total | 65-74 | 75-84 | ≥ 85 | Total | Total | |
| Población de referencia | 186 (46,85) | 174 (43,83) | 37 (9,32) | 397 (100) | 344 (43,65) | 345 (43,8) | 99 (12,55) | 788 (100) | 1.185 |
| Población muestreada | 46 (43,81) | 47 (44,76) | 12 (11,43) | 105 (100) | 85 (42,5) | 87 (43,5) | 28 (14) | 200 (100) | 305 |
Los datos expresan n (%).
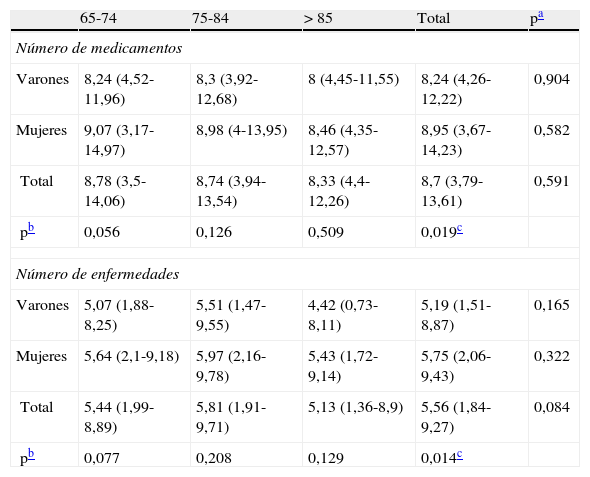
En lo que se refiere a la variable dependiente «número de medicamentos por paciente», en los listados facilitados por el Servicio de Farmacia para la población de polimedicados mayores de 65 años, la media de medicamentos por paciente ascendía a 10. Tras depurar los datos para contabilizar solamente los medicamentos prescritos para enfermedades crónicas, el número medio de medicamentos utilizados quedó en 8,7±2,5. En cuanto a la variable «número de enfermedades por paciente», se obtuvo una media de 5,56±1,89. Se comprueba la existencia de una fuerte relación entre el número de medicamentos y el número de enfermedades, con una correlación de Pearson significativa (bilateral p<0,001) y con el test de Kruskal-Wallis (asintótica, p<0,001). En la tabla 2 se recoge la distribución de ambas variables, en total y estratificadas por sexo y edad, y los intervalos de confianza (IC) del 95%. Asimismo, se establecen comparaciones de medias mediante el test de la t de Student. Se ha comprobado la existencia de asociación entre las variables «número de medicamentos» y sexo (correlación de Pearson significativa; bilateral, p=0,019; test de Mann-Whitney, asintótica bilateral p=0,058) e igualmente entre las variables «número de enfermedades» y sexo (correlación de Pearson significativa, bilateral p=0,014; test de Mann-Whitney, asintótica bilateral, p=0,012). Para las variables «número de medicamentos» y edad de los pacientes, no se observa asociación en la muestra total (correlación de Pearson no significativa; bilateral p=0,516) ni en ninguno de los grupos de sexo (correlación de Pearson no significativa; bilateral, p=0,557 para varones y p=0,521 para mujeres). Entre el «número de enfermedades» y la edad tampoco se observa asociación (correlación de Pearson no significativa; bilateral, p=0,756), excepto en el grupo de varones con edad de 75 a 84 años (p=0,003) y en el grupo de mujeres mayores de 85 años (p=0,016).
Características muestrales para las variables número de medicamentos y número de enfermedades por sexo y grupos de edad.
| 65-74 | 75-84 | > 85 | Total | pa | |
| Número de medicamentos | |||||
| Varones | 8,24 (4,52-11,96) | 8,3 (3,92-12,68) | 8 (4,45-11,55) | 8,24 (4,26-12,22) | 0,904 |
| Mujeres | 9,07 (3,17-14,97) | 8,98 (4-13,95) | 8,46 (4,35-12,57) | 8,95 (3,67-14,23) | 0,582 |
| Total | 8,78 (3,5-14,06) | 8,74 (3,94-13,54) | 8,33 (4,4-12,26) | 8,7 (3,79-13,61) | 0,591 |
| pb | 0,056 | 0,126 | 0,509 | 0,019c | |
| Número de enfermedades | |||||
| Varones | 5,07 (1,88-8,25) | 5,51 (1,47-9,55) | 4,42 (0,73-8,11) | 5,19 (1,51-8,87) | 0,165 |
| Mujeres | 5,64 (2,1-9,18) | 5,97 (2,16-9,78) | 5,43 (1,72-9,14) | 5,75 (2,06-9,43) | 0,322 |
| Total | 5,44 (1,99-8,89) | 5,81 (1,91-9,71) | 5,13 (1,36-8,9) | 5,56 (1,84-9,27) | 0,084 |
| pb | 0,077 | 0,208 | 0,129 | 0,014c | |
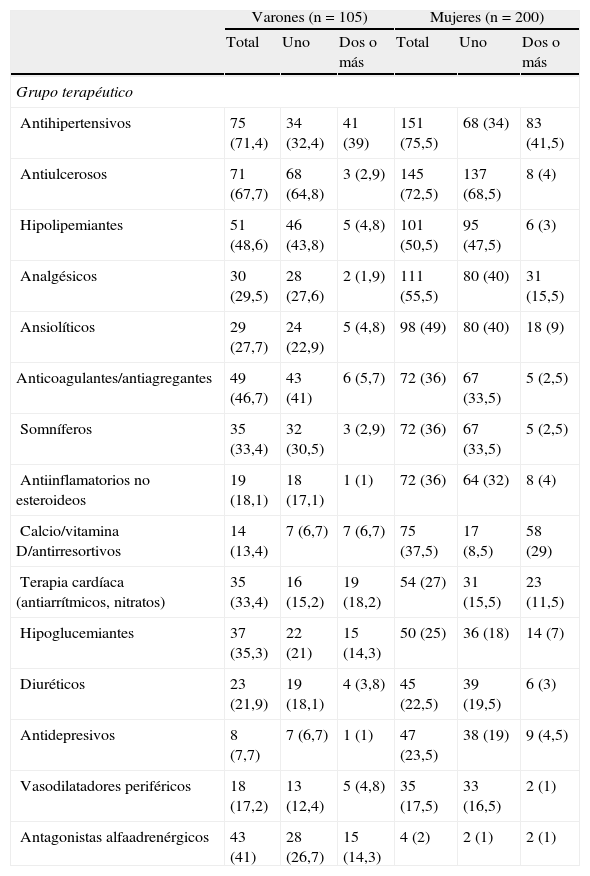
En la tabla 3 se muestran, estratificados por sexo, los 15 grupos terapéuticos más consumidos por las personas mayores de 65 años polimedicadas en la muestra estudiada. Los medicamentos más utilizados fueron los pertenecientes al grupo de los antihipertensivos y antiulcerosos tanto en varones como en mujeres.
Grupos terapéuticos de medicamentos consumidos por sexo.
| Varones (n=105) | Mujeres (n=200) | |||||
| Total | Uno | Dos o más | Total | Uno | Dos o más | |
| Grupo terapéutico | ||||||
| Antihipertensivos | 75 (71,4) | 34 (32,4) | 41 (39) | 151 (75,5) | 68 (34) | 83 (41,5) |
| Antiulcerosos | 71 (67,7) | 68 (64,8) | 3 (2,9) | 145 (72,5) | 137 (68,5) | 8 (4) |
| Hipolipemiantes | 51 (48,6) | 46 (43,8) | 5 (4,8) | 101 (50,5) | 95 (47,5) | 6 (3) |
| Analgésicos | 30 (29,5) | 28 (27,6) | 2 (1,9) | 111 (55,5) | 80 (40) | 31 (15,5) |
| Ansiolíticos | 29 (27,7) | 24 (22,9) | 5 (4,8) | 98 (49) | 80 (40) | 18 (9) |
| Anticoagulantes/antiagregantes | 49 (46,7) | 43 (41) | 6 (5,7) | 72 (36) | 67 (33,5) | 5 (2,5) |
| Somníferos | 35 (33,4) | 32 (30,5) | 3 (2,9) | 72 (36) | 67 (33,5) | 5 (2,5) |
| Antiinflamatorios no esteroideos | 19 (18,1) | 18 (17,1) | 1 (1) | 72 (36) | 64 (32) | 8 (4) |
| Calcio/vitamina D/antirresortivos | 14 (13,4) | 7 (6,7) | 7 (6,7) | 75 (37,5) | 17 (8,5) | 58 (29) |
| Terapia cardíaca (antiarrítmicos, nitratos) | 35 (33,4) | 16 (15,2) | 19 (18,2) | 54 (27) | 31 (15,5) | 23 (11,5) |
| Hipoglucemiantes | 37 (35,3) | 22 (21) | 15 (14,3) | 50 (25) | 36 (18) | 14 (7) |
| Diuréticos | 23 (21,9) | 19 (18,1) | 4 (3,8) | 45 (22,5) | 39 (19,5) | 6 (3) |
| Antidepresivos | 8 (7,7) | 7 (6,7) | 1 (1) | 47 (23,5) | 38 (19) | 9 (4,5) |
| Vasodilatadores periféricos | 18 (17,2) | 13 (12,4) | 5 (4,8) | 35 (17,5) | 33 (16,5) | 2 (1) |
| Antagonistas alfaadrenérgicos | 43 (41) | 28 (26,7) | 15 (14,3) | 4 (2) | 2 (1) | 2 (1) |
Los datos expresan n (%).
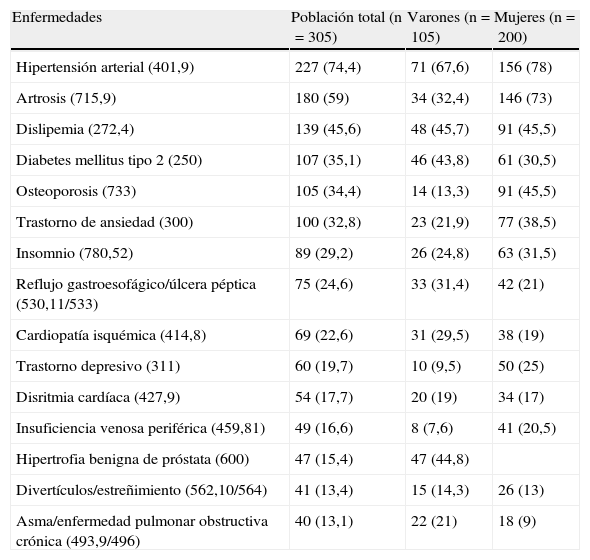
En la tabla 4 se exponen las 15 enfermedades más frecuentes en los pacientes polimedicados mayores de 65 años, según la clasificación CIE-9, para el total de la muestra y por sexo. Destaca la hipertensión en ambos sexos. La dislipemia y la hipertrofia benigna de próstata le siguen en frecuencia en varones y la artrosis, la osteoporosis y la dislipemia, en mujeres.
Distribución de enfermedades (CIE-9) por sexo. Población mayor de 65 años polimedicada.
| Enfermedades | Población total (n=305) | Varones (n=105) | Mujeres (n=200) |
| Hipertensión arterial (401,9) | 227 (74,4) | 71 (67,6) | 156 (78) |
| Artrosis (715,9) | 180 (59) | 34 (32,4) | 146 (73) |
| Dislipemia (272,4) | 139 (45,6) | 48 (45,7) | 91 (45,5) |
| Diabetes mellitus tipo 2 (250) | 107 (35,1) | 46 (43,8) | 61 (30,5) |
| Osteoporosis (733) | 105 (34,4) | 14 (13,3) | 91 (45,5) |
| Trastorno de ansiedad (300) | 100 (32,8) | 23 (21,9) | 77 (38,5) |
| Insomnio (780,52) | 89 (29,2) | 26 (24,8) | 63 (31,5) |
| Reflujo gastroesofágico/úlcera péptica (530,11/533) | 75 (24,6) | 33 (31,4) | 42 (21) |
| Cardiopatía isquémica (414,8) | 69 (22,6) | 31 (29,5) | 38 (19) |
| Trastorno depresivo (311) | 60 (19,7) | 10 (9,5) | 50 (25) |
| Disritmia cardíaca (427,9) | 54 (17,7) | 20 (19) | 34 (17) |
| Insuficiencia venosa periférica (459,81) | 49 (16,6) | 8 (7,6) | 41 (20,5) |
| Hipertrofia benigna de próstata (600) | 47 (15,4) | 47 (44,8) | |
| Divertículos/estreñimiento (562,10/564) | 41 (13,4) | 15 (14,3) | 26 (13) |
| Asma/enfermedad pulmonar obstructiva crónica (493,9/496) | 40 (13,1) | 22 (21) | 18 (9) |
Los datos expresan n (%).
La prevalencia estimada de pacientes polimedicados en mayores de 65 años fue del 33,77%, ligeramente inferior a la encontrada en otros estudios españoles: el 37,8% en un centro de salud urbano en Huesca4, el 34,2% en una población rural de Huelva17. Es posible que los estudios citados se basen exclusivamente en los datos registrados, sin depurar los tratamientos esporádicos, lo que explicaría las diferencias observadas. El dato equivalente en nuestro estudio sería del 36,07%, cifra intermedia entre las de esos dos trabajos. También se han encontrado prevalencias del 19,7 y el 16,1% referidas a población mayor de 65 y mayor de 75 años, respectivamente. En el primer caso, los datos son declarados por ancianos no institucionalizados en Leganés13 y, en el segundo, se identificaron a través del sistema de información de la prestación farmacéutica en la Comunidad de Madrid11. La prevalencia encontrada en estudios internacionales es variable y se debe tener en cuenta las características de los distintos sistemas de salud en cuanto a financiación del consumo farmacéutico. Así, en Estados Unidos se analiza la suma de los medicamentos financiados y los no financiados con una prevalencia del 40%29. En Asia, al estudiar a pacientes taiwaneses frágiles mayores de 50 años, la prevalencia alcanzada fue del 31%, y se argumenta que el desarrollo de un sistema de atención primaria universal disminuiría dicha prevalencia7. En Europa, en un estudio sueco sobre pacientes mayores de 77 años, se obtiene una prevalencia del 42,2%16.
La metodología de los estudios revisados es muy heterogénea, lo cual hace difícil la interpretación de las diferencias encontradas: en la mayoría de los estudios se registran exclusivamente los medicamentos prescritos para enfermedades crónicas5,6,8, pero en otros se añaden, por ejemplo, la medicación a demanda17 o la automedicación9. Además, hay heterogeneidad respecto a la edad de inclusión de los sujetos7,8,11,16, la forma de obtener la información (revisión de la historia clínica4,8, consulta telefónica5,29 o entrevista domiciliaria9,13,17), las características de la población (pacientes que viven en sus domicilios13,29 o institucionalizados8, válidos o dependientes5,8,9, posición económica16, etc.).
El número medio de medicamentos utilizados fue de 8,7, ligeramente superior al encontrado en Melilla, de 8,12 en pacientes institucionalizados8, e inferior al señalado en Badajoz, de 9,35. En otros estudios solamente se refiere la media de medicamentos utilizados por el conjunto de pacientes mayores de 65 años (polimedicados y no polimedicados), con lo cual las cifras se reducen, no son en absoluto comparables y oscilan entre 2,6 y 4,134,13,14,17. En el estudio taiwanés, el número medio de medicamentos fue de 8,6±4,37, mientras que en Suecia gira en torno a 4,4 (4,1-4,6)16, teniendo en cuenta, como se ha señalado anteriormente, que el primero se refiere a mayores de 50 años y el segundo, a mayores de 77 años.
Continuando con la variable «número de medicamentos», en lo que se refiere al sexo y la edad, la mayoría de los estudios coinciden en señalar que la prevalencia de consumo es mayor en las mujeres para los tres grupos de edad, tomando como referencia el conjunto de pacientes mayores de 65 años (polimedicados y no polimedicados). En el mismo sentido, encontramos diferencias significativas entre varones y mujeres, que disminuyen en el grupo de mayores de 85 años. En el estudio de Leganés, las diferencias entre sexos se reducían a medida que aumentaba la edad, hasta perder la significación estadística en mayores de 85 años13.
Los grupos terapéuticos más prevalentes coinciden con la mayoría de los estudios, y destacan los antihipertensivos4,7,8,16,17. Precisamente, la hipertensión se encuadra dentro de las enfermedades cardiovasculares, lo más frecuente en personas mayores; por lo tanto, es lógico que sea la medicación destinada a tratar tales enfermedades la más utilizada, y en otros estudios se halla que la tasa de este grupo terapéutico en los mayores de 65 años es del 50%13. En nuestro estudio, el grupo de antihipertensivos forma parte de la medicación prescrita en el 74,1% de los pacientes polimedicados. En segundo lugar se encuentran los medicamentos antiulcerosos, prescritos al 70,8% de la muestra; este grupo farmacológico se indica como protección gástrica cuando se emplean medicamentos lesivos de la mucosa intestinal (ácido acetilsalicílico, otros antiagregantes y AINE), a su vez asociados a la presencia de afecciones cardiacas y/o osteoarticulares, ambas muy frecuentes en este grupo de población. En otros estudios, este grupo aparece igualmente entre los más frecuentes7,8,13. Sin embargo, estos medicamentos también son los más representativos entre los de prescripción potencialmente inadecuada23. En nuestro estudio, la terapia hipolipemiante (48,6%), los antiagregantes (46,7%) y la terapia prostática (41%) ocupan el tercero, el cuarto y el quinto puesto en los varones. En las mujeres, son los analgésicos (55,5%), los hipolipemiantes (50,5%) y los ansiolíticos (49%) los que ocupan estos puestos, lo que también coincide con lo descrito previamente8,13,17. Las enfermedades más prevalentes asociadas a la polimedicación están en concordancia con los grupos terapéuticos destacados y coinciden igualmente con otros trabajos4,6,8,13. Destaca en general la hipertensión y, a continuación, la dislipemia, la hipertrofia benigna de próstata y la diabetes mellitus (varones) y la artrosis, la osteoporosis y la dislipemia (mujeres). En conclusión, el consumo crónico de medicamentos en las personas mayores es de considerable magnitud y afecta a uno de cada tres mayores. El estudio de los pacientes mayores de 65 años polimedicados es un campo en auge que precisa revisión y evaluación continuas. Solo desde un conocimiento profundo del problema podrán plantearse intervenciones que permitan la mejora de la salud y la calidad de vida de la población mayor polimedicada, y fomenten un uso racional del medicamento. Entre las medidas de mejora, se pueden destacar los programas de atención a pacientes polimedicados, cuyo objetivo es fomentar el uso correcto de los medicamentos para incrementar la eficiencia y la seguridad de los tratamientos; la coordinación entre los profesionales del centro de salud y las oficinas de farmacia para realizar actividades de seguimiento y de ayuda al cumplimiento terapéutico; la revisión sistemática del tratamiento reduciendo los grupos de escaso valor terapéutico y evitando los medicamentos potencialmente inadecuados, analizando interacciones y efectos adversos, etc.; sistemas personalizados de dosificación (SPD), herramienta para mejorar la adherencia terapéutica; formación a los profesionales de atención primaria, hospitalaria y de farmacia mediante cursos de actualización terapéutica y de atención farmacéutica a las personas mayores; educación sanitaria dirigida al paciente, para incrementar el conocimiento y mejorar las actitudes respecto al manejo de su medicación; etc.11,20,30.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos por su colaboración en la recogida de datos a Pilar Arance Maldonado, Rosa M. Bailón López, José L. Espinosa Martínez, Lorenza Gallardo Oliva, Antonio González Vilchez, José Marín Muñoz, Antonio Padilla Martínez, José Reyes Pérez y Rafael Tercero Padial. Todos ellos médicos de familia del Centro de Salud Zaidín-Centro. Asimismo a Adelina Romero Soto, responsable de la Gestoría del Usuario del Distrito Sanitario Granada, y a las farmacéuticas de dicho distrito, Esther Espínola García y M. Ángeles García Lirola.