Evaluar y mejorar la calidad de los cuidados médicos prestados a pacientes diabéticos a través de los estándares propuestos por la Asociación Americana de Diabetes.
Material y métodosEl estudio se realizó en 3 fases, sobre una población diana de 2.795 pacientes diabéticos, analizando los registros en la historia clínica informatizada de una muestra de 340 individuos. Primera fase (año 2010): estudio transversal, descriptivo, donde se evaluó el cumplimiento de estándares relacionados con el cribado, metas de control y tratamiento de la diabetes. En la segunda realizamos una intervención basada en sesiones grupales sobre los profesionales sanitarios. Finalmente evaluamos el cumplimiento de los mismos estándares, durante la asistencia prestada en 2012.
ResultadosEl porcentaje de diabéticos tipo 2 tratados con insulina se incrementó desde el 12,7% en 2010 al 20,2% en 2012 (p<0,01). También aumentó el porcentaje de pacientes en los que se cumplió el cribado relacionado con determinaciones analíticas: hemoglobina glucosilada (del 44,4% al 68,2%), perfil lipídico (del 47,6% al 73,8%), creatinina (del 32,5% al 73,5%) y cociente albúmina-creatinina (del 9,2% al 24,4%) (p<0,001). El 4,2% (IC: 0,9%-7,1%) de los diabéticos alcanzaron, a la vez, las metas recomendadas de hemoglobina glucosilada, tensión arterial y lipoproteínas de baja densidad en 2010, mientras que en el año 2012 fueron el 6,4% (IC: 3,2%-9,8%).
ConclusionesMejoramos el cribado de parámetros analíticos, insulinizamos más a los pacientes con diabetes tipo 2, pero conseguimos un pobre control de enfermedades, asociadas a la diabetes, que suponen importantes factores de riesgo cardiovascular.
The aim of this study was to evaluate and improve the quality of medical care provided to diabetic patients following the standards proposed by the American Diabetes Association.
Material and methodsThe study was conducted in three phases by analyzing data from the computerized clinical history of a sample of 340 patients. First phase (2010): cross-sectional, descriptive study which assessed the proportion of patients who met the standards related to the screening of diabetes, and goals of control and treatment. Subsequently, health professionals reviewed the results in order to promote the implementation of corrective action. Finally (2012), a new assessment with the same standards was performed.
ResultsAn increase in the number of patients treated with insulin (12.7% in 2010 and 20.2% in 2012) was observed (P<.01). There were also percentage increases in the number of patients who met the screening standards as regards analytical determinations: glycosylated hemoglobin (from 44.4% to 68.2%), lipid profile (47.6%-73.8%), creatinine (32.5% - 73.5%), and albumin-creatinine ratio (9.2%-24.4%) (P<.001). Only 6.4% (CI: 3.2- 9.8) of diabetic patients attained the composite target of glycosylated hemoglobin < 7%, blood pressure <130/80mmHg and low-density lipoprotein cholesterol<100mg/dl in 2012.
ConclusionsThis study shows that medical care has improved the goals related to analytical determinations and the number of insulin-treated diabetic type 2 patients. An optimal level was also maintained in metabolic control of diabetes, but there was still poor control of risk factors for cardiovascular disease.
La diabetes representa un importante problema de salud pública a nivel mundial, debido a que su prevalencia ha crecido de forma alarmante, asociándose frecuentemente a complicaciones micro-macrovasculares que, a su vez, han incrementado la morbimortalidad y los costes económicos1–4.
El 7% de la población en Estados Unidos padecía la enfermedad en el año 2003 y en una década se ha constatado un aumento, casi del doble, en el número de personas diagnosticadas1,3. En Europa un estudio realizado en 13 países estimó una prevalencia <10% en menores de 60 años y del 10-20% entre los individuos con edades comprendidas entre 60-80 años5. En España afecta al 13,8% de la población, ajustada por edad y sexo, según una publicación reciente6, y en la Región de Murcia se situó en torno al 11% tal y como se desprende del estudio Diabetes y Obesidad en la población adulta de la Región de Murcia (DINO)7.
La diabetes es la causa más frecuente de ceguera, amputaciones no traumáticas y fallo renal en adultos. Disminuye la esperanza de vida en 5-10 años debido, fundamentalmente, a eventos cardiovasculares4. Para prevenirlos se hace necesario un tratamiento integral que además de controlar los niveles de glucemia regule las cifras tensionales y de colesterol plasmático8,9, ya que el control de estos factores reduce el riesgo de complicaciones microvasculares (por cada 1% de descenso de la hemoglobina glucosilada [HbA1c] se reduce en un 25%)8 y la incidencia de complicaciones macrovasculares2,10,11. No debe sorprendernos, por tanto, que los costes directos e indirectos en el cuidado de la diabetes se hayan incrementado de forma importante12. La Asociación Americana de Diabetes (ADA) ha estimado que, en su país, más de uno de cada 5 dólares gastados en asistencia sanitaria irán dirigidos a esta enfermedad3.
Los estándares de cuidados médicos para los pacientes diabéticos propuestos por esta asociación tienen como objetivo, entre otros, reducir las complicaciones vasculares a través del control de la glucemia, de la presión arterial, de los niveles plasmáticos de lípidos, de la terapia antiagregante y mediante el cese del hábito tabáquico13. Para ello se ha mejorado el arsenal farmacológico con el que contamos y la accesibilidad de los pacientes a los servicios sanitarios, pero estas herramientas no han conseguido que los diabéticos dejen de presentar pobres controles de factores de riesgo cardiovascular, y solo un pequeño porcentaje de ellos (5%-7,3%) alcanzan las metas propuestas para 3 de las intervenciones mencionadas: HbA1c<7%, tensión arterial (TA)<130/80mmHg y lipoproteínas de baja densidad (LDLc)<100mg/dl14–17.
Con el presente trabajo nos propusimos evaluar la calidad de la atención sanitaria prestada a los pacientes diabéticos de nuestra zona básica de salud (ZBS) mediante el cumplimiento de algunos de los estándares propuestos por la ADA para este fin. Además, fue nuestra intención valorar la evolución de los mismos, en un periodo de 2 años, tras poner en marcha algunas medidas que intentaban mejorarlos.
Material y métodosEl estudio se ha realizado en el Centro de Salud Infante D. Juan Manuel de Murcia (España), que atiende a una población urbana de 32.526 pacientes mayores de 14 años, distribuida en 23 cupos médicos de atención primaria. La población diana estuvo compuesta por los pacientes diagnosticados de diabetes mellitus en nuestra ZBS (n=2.795), y fueron excluidos del estudio los diabéticos con menos de un año de evolución, las pacientes diagnosticadas de diabetes gestacional y los pacientes fallecidos, que se trasladaron a otra ZBS o que no consultaron con su médico durante los años estudiados.
Los datos se consiguieron de los registros en las historias clínicas informatizadas, mediante el programa Organización y Management Informático de la Atención Primaria (OMIap). La muestra se obtuvo de forma aleatoria, sistemática, con la ayuda de OMI-estadística, calculándose el tamaño de la misma (n=340) para conseguir una precisión del 5%, en la estimación de una proporción mediante un intervalo de confianza asintótico normal con corrección para poblaciones finitas al 95% bilateral, asumiendo que la proporción esperada es del 50%, con un porcentaje estimado de abandonos del 5%.
En cuanto al diseño, planteamos un estudio cuasi-experimental del tipo antes/después que se desarrolló en 3 fases: en la primera realizamos un estudio descriptivo, transversal durante el año 2010, retrospectivo, donde se evaluó el cumplimiento de los estándares relacionados con el cribado, metas de control y tratamiento de la diabetes (fig. 1), como herramienta para valorar la asistencia prestada. Otras variables analizadas fueron: edad, sexo y tipo de diabetes. Los datos se obtuvieron por personas ajenas a los cupos.
Algoritmo de metas, cribado y tratamiento.
AAS: ácido acetilsalicílico; Alb: albúmina; ARA II: antagonistas del eje renina-angiotensina ii; Cre: creatinina; ECV: enfermedad cardiovascular; FG: filtrado glomerular; HbA1c: hemoglobina glucosilada; HTA: hipertensión arterial; IECA: inhibidor de la enzima convertidora de angiotensina; LDL-c: colesterol de baja densidad; RCV: riesgo cardiovascular; TA: tensión arterial.
En la segunda fase efectuamos una intervención sobre los profesionales sanitarios, mediante sesiones grupales dirigidas tanto al personal médico como al de enfermería. En la primera sesión expusimos los resultados del estudio de 2010, se analizaron los datos y utilizando la técnica de tormenta de ideas identificamos 2 problemas fundamentales: el registro deficiente en la historia clínica del paciente de parámetros relacionados con la actividad asistencial y el desconocimiento, por parte de los profesionales, de algunos de los estándares examinados. Con el ánimo de corregir estos problemas y dirigidas a los mismos profesionales, realizamos 2 sesiones grupales adicionales. La primera de ellas tenía como objetivo proporcionar a los asistentes los conocimientos suficientes y las habilidades necesarias para llevar a cabo registros de información clínica válidos y coherentes en función de la cartera de servicios. Se trataron 2 temas: planes personales (composición, introducción de datos y sugerencias para conseguir un registro adecuado) y datos generales del paciente (DGP) (concepto, DGP estrella, trabajo y explotación de los DGP). En cuanto a la metodología, al no disponer de un aula de informática en nuestro centro, la actividad se desarrolló mediante la visualización del manejo activo de la historia clínica del paciente, por parte del ponente, y resolución de dudas aparecidas durante la exposición. La segunda sesión tenía como objetivo profundizar en el conocimiento de los cuidados sanitarios que debemos aplicar a los pacientes diabéticos. También se expusieron 2 temas: plan personal de la diabetes en OMIap (protocolos, órdenes clínicas, DGP y prescripciones) y recomendaciones de la ADA para la práctica clínica en el manejo de la diabetes mellitus (clasificación y diagnóstico, cuidados, prevención y manejo de las complicaciones crónicas, evaluación de comorbilidades y cuidado de la diabetes en población de riesgo). Además de las sesiones grupales descritas se elaboró un algoritmo para recordar la actuación en este tipo de pacientes (fig. 1).
Por último, en la tercera fase se evaluó de nuevo la asistencia prestada a este grupo poblacional durante el año 2012, utilizando los mismos estándares de la primera fase.
Con respecto al análisis estadístico, además de la estimación de medias y proporciones, se utilizó el test de la Chi cuadrado para el análisis comparativo de variables cualitativas independientes y el test de la «t» de Student para variables cuantitativas. Para el contraste de hipótesis se fijó un riesgo alfa de 0,05.
ResultadosLas sesiones grupales alcanzaron una media de asistencia del 76% para el personal médico y del 82% para el de enfermería.
En relación con las variables demográficas (tabla 1) la edad media de los pacientes aumentó desde los 66,3±14,7 años en 2010 hasta los 68,4±12,1 años en 2012, aunque no apreciamos diferencias estadísticamente significativas entre los diferentes grupos etarios y los años estudiados. Tampoco observamos estas diferencias en la variable sexo. Sí las apreciamos al valorar el tipo de diabetes, debido a que se incrementó el porcentaje de pacientes diabéticos tipo 2 que estaban siendo tratados con insulina (tabla 1).
Características generales de los diabéticos incluidos en el estudio
| Variables | 2010N=338 | 2012N=340 | |||
| N | % | N | % | p | |
| Sexo | |||||
| Hombre | 175 | 51,8 | 167 | 49,2 | N.S. |
| Mujer | 163 | 48,2 | 173 | 50,8 | N.S. |
| Edad | |||||
| <40 | 27 | 7,9 | 18 | 5,4 | N.S. |
| 40-65 | 111 | 32,9 | 120 | 35,3 | N.S. |
| 66-75 | 105 | 31,0 | 103 | 30,3 | N.S. |
| >75 | 95 | 28,2 | 99 | 29,0 | N.S. |
| Tipo de diabetes | |||||
| Tipo 1 | 12 | 3,6 | 14 | 4,1 | N.S. |
| Tipo 2 no insulinodependiente | 283 | 83,7 | 257 | 75,7 | <0,01 |
| Tipo 2 insulinodependiente | 43 | 12,7 | 69 | 20,2 | <0,01 |
| Comorbilidad | |||||
| Hipertensión arterial | 226 | 66,8 | 239 | 70,3 | N.S. |
| Dislipidemia | 139 | 41,1 | 163 | 47,9 | N.S. |
| Obesidad | 135 | 39,9 | 125 | 36,8 | N.S. |
| Cardiopatía isquémica | 41 | 12,1 | 46 | 13,5 | N.S. |
| ACV | 27 | 8 | 31 | 9,1 | N.S. |
| Cribado anual | |||||
| HbA1c | 150 | 44,4 | 232 | 68,2 | <0,001 |
| Tensión arterial | 208 | 61,5 | 203 | 59,7 | N.S. |
| Creatinina | 110 | 32,5 | 250 | 73,5 | <0,001 |
| Cociente albúmina/creatinina | 31 | 9,2 | 83 | 24,4 | <0,001 |
| Perfil lipídico | 161 | 47,6 | 251 | 73,8 | <0,001 |
| Fondo de ojo | 40 | 11,8 | 49 | 14,4 | N.S. |
ACV: accidente cerebrovascular; HbA1c: hemoglobina glucosilada.
Las enfermedades crónicas que más frecuentemente se asociaron a la diabetes fueron, por este orden: la hipertensión arterial (HTA), la dislipidemia, la obesidad y la enfermedad cardiovascular (ECV), predominando la cardiopatía isquémica sobre el accidente cerebrovascular. No se observaron diferencias estadísticamente significativas para ninguna enfermedad entre los años estudiados (tabla 1).
Cribado anualSe ha incrementado el porcentaje de pacientes en los que se cumplen los estándares relacionados con el cribado de determinaciones analíticas: HbA1c (del 44,4% en 2010 al 68,2% en 2012), perfil lipídico (del 47,6% al 73,8%), creatinina (del 32,5% al 73,5%) y cociente albúmina-creatinina (del 9,2% al 24,4%). En cuanto a los estándares de cribado no relacionados con determinaciones analíticas no han sido estadísticamente significativos, ni el aumento observado en la realización del fondo de ojo ni el descenso percibido en la toma de TA (tabla 1).
Hipertensión arterialSe incrementó el porcentaje de pacientes diabéticos que presentan cifras de TA<130/80mmHg en todos sus controles, aunque solo en los que tienen más del 75% y más del 50% de sus controles óptimos se observaron cambios estadísticamente significativos. El número de tomas de TA anuales por paciente varió entre 2,2±2,4 en 2010 y 2,1±2,4 en 2012.
Los diabéticos diagnosticados de HTA fueron tratados correctamente con inhibidores de la enzima convertidora de angiotensina (IECA) o antagonistas del eje renina-angiotensina ii (ARA II) en más del 80% de los casos; sin embargo, este porcentaje se redujo aproximadamente a la mitad cuando el diabético no tenía antecedentes de HTA y se recomendaba el uso de estos fármacos (fig. 1). No se apreciaron diferencias significativas entre los porcentajes obtenidos en cada uno de estos grupos para los años analizados (tabla 2). Al igual que ocurrió con el resto de parámetros analíticos, detectamos un incremento en el porcentaje de pacientes diabéticos a los que se les monitorizó el nivel plasmático de potasio cuando fueron tratados con este grupo de antihipertensivos.
Cumplimiento de estándares relacionados con la hipertensión arterial
| Hipertension arterial | 2010 | 2012 | |||
| N | % | N | % | p | |
| Cribado | |||||
| Diabéticos con alguna toma de TA | 208 | 61,5 | 203 | 59,7 | N.S. |
| Meta TA≤130/80 mmHg | |||||
| En 100% de los controles | 50 | 24,0 | 61 | 30,1 | N.S. |
| En >75% de los controles | 53 | 25,5 | 75 | 36,9 | <0,01 |
| En >50% de los controles | 74 | 35,6 | 103 | 50,7 | <0,002 |
| Tratamiento | |||||
| Diabéticos con diagnóstico de HTA | 226 | 66,8 | 239 | 70,3 | N.S. |
| Tratados con IECAs/ARA II | 189 | 83,6 | 207 | 86,6 | N.S. |
| Tratados sin IECAs/ARA II | 26 | 11,5 | 22 | 9,2 | N.S. |
| No tratada | 11 | 4,9 | 10 | 4,2 | N.S. |
| Sin diagnóstico de HTA pero con recomendación de tratamiento | 28 | 8,3 | 21 | 6,2 | N.S. |
| Tratados con IECAs/ARA II | 6 | 21,4 | 9 | 43,3 | N.S. |
| No tratados | 22 | 78,6 | 12 | 66,6 | N.S. |
| Sin diagnóstico de HTA y sin recomendación de tratamiento | 22 | 6,5 | 56 | 16,4 | <0,001 |
| No evaluable la necesidad de tratamiento | 62 | 18,3 | 24 | 7 | <0,001 |
| Monitorización de K si tratamiento con IECAs/ARA II | 79 | 40,5 | 164 | 75,9 | <0,001 |
ARA II: antagonistas del eje renina-angiotensina ii; HTA: hipertensión arterial; IECA: inhibidor de la enzima convertidora de angiotensina; K: potasio; TA: tensión arterial.
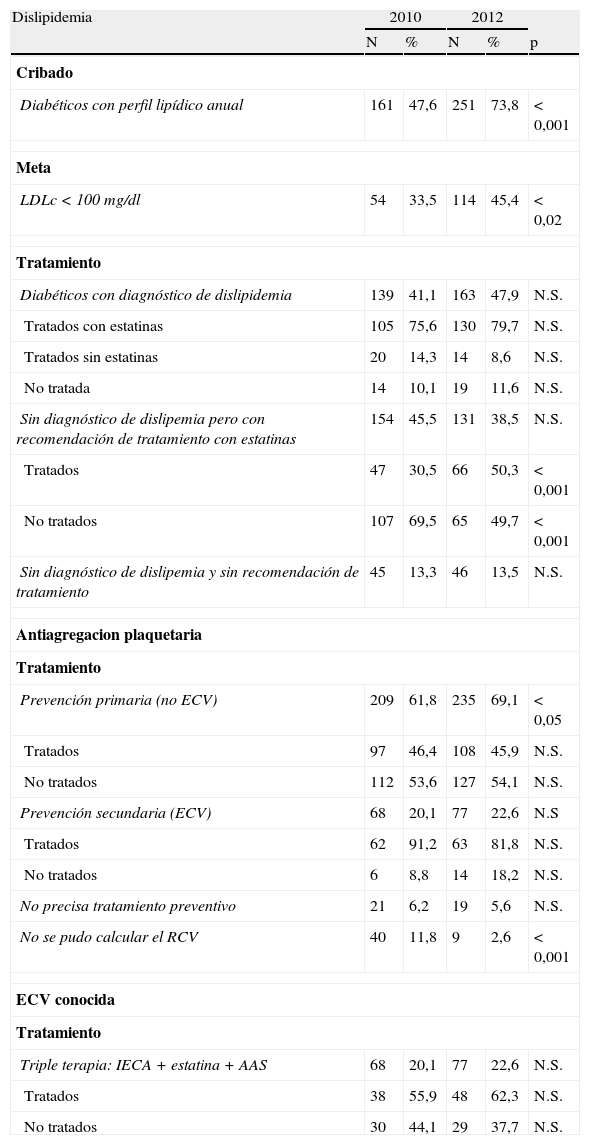
Aumentó el porcentaje de pacientes diabéticos que cumplían con la meta de control de LDLc<100mg/dl. Estaban tratados correctamente con estatinas más del 75% de los diabéticos que tenían un diagnóstico previo de dislipidemia y, como sucedió con la HTA, disminuyó el porcentaje de pacientes tratados con estatinas cuando se recomendaba este tipo de tratamiento, a pesar de no existir el antecedente de dislipidemia (fig. 1). A diferencia de la HTA, sí se apreciaron diferencias estadísticamente significativas entre los años estudiados en este grupo (tabla 3).
Cumplimiento de estándares relacionados con la dislipidemia, antiagregación plaquetaria y antecedentes de ECV
| Dislipidemia | 2010 | 2012 | |||
| N | % | N | % | p | |
| Cribado | |||||
| Diabéticos con perfil lipídico anual | 161 | 47,6 | 251 | 73,8 | <0,001 |
| Meta | |||||
| LDLc<100mg/dl | 54 | 33,5 | 114 | 45,4 | <0,02 |
| Tratamiento | |||||
| Diabéticos con diagnóstico de dislipidemia | 139 | 41,1 | 163 | 47,9 | N.S. |
| Tratados con estatinas | 105 | 75,6 | 130 | 79,7 | N.S. |
| Tratados sin estatinas | 20 | 14,3 | 14 | 8,6 | N.S. |
| No tratada | 14 | 10,1 | 19 | 11,6 | N.S. |
| Sin diagnóstico de dislipemia pero con recomendación de tratamiento con estatinas | 154 | 45,5 | 131 | 38,5 | N.S. |
| Tratados | 47 | 30,5 | 66 | 50,3 | <0,001 |
| No tratados | 107 | 69,5 | 65 | 49,7 | <0,001 |
| Sin diagnóstico de dislipemia y sin recomendación de tratamiento | 45 | 13,3 | 46 | 13,5 | N.S. |
| Antiagregacion plaquetaria | |||||
| Tratamiento | |||||
| Prevención primaria (no ECV) | 209 | 61,8 | 235 | 69,1 | <0,05 |
| Tratados | 97 | 46,4 | 108 | 45,9 | N.S. |
| No tratados | 112 | 53,6 | 127 | 54,1 | N.S. |
| Prevención secundaria (ECV) | 68 | 20,1 | 77 | 22,6 | N.S |
| Tratados | 62 | 91,2 | 63 | 81,8 | N.S. |
| No tratados | 6 | 8,8 | 14 | 18,2 | N.S. |
| No precisa tratamiento preventivo | 21 | 6,2 | 19 | 5,6 | N.S. |
| No se pudo calcular el RCV | 40 | 11,8 | 9 | 2,6 | <0,001 |
| ECV conocida | |||||
| Tratamiento | |||||
| Triple terapia: IECA+estatina+AAS | 68 | 20,1 | 77 | 22,6 | N.S. |
| Tratados | 38 | 55,9 | 48 | 62,3 | N.S. |
| No tratados | 30 | 44,1 | 29 | 37,7 | N.S. |
AAS: ácido acetil salicílico; ECV: enfermedad cardiovascular; IECA: inhibidor de la enzima convertidora de angiotensina; LDLc: colesterol ligado a lipoproteínas de baja densidad; RCV: riesgo cardiovascular.
El valor medio de la HbA1c se redujo desde 6,75±1,49% en 2010 a 6,67±1,34% en 2012, al igual que ocurrió con el porcentaje de diabéticos en los que se cumplió con la meta de control glucémico (HbA1c<7%): en 2010 llegamos al 66% mientras que, en 2012, el 64,6% de los pacientes alcanzaba un buen control metabólico.
Control combinado de factores de riesgo cardiovascularEl porcentaje de diabéticos en los que, a la vez, se cumplían las metas recomendadas de HbA1c, TA y LDLc se situó en el 4,2% (IC: 0,9%-7,1%) en 2010 y se amplió hasta el 6,4% (IC: 3,2%-9,8%) durante el año 2012 (fig. 2).
Antiagregación plaquetariaComo se observa en la tabla 3 descendió el grupo de diabéticos en los que no se pudo valorar la necesidad de iniciar tratamiento con ácido acetilsalicílico (AAS) y se incrementó el grupo que precisaba este tratamiento en prevención primaria. En cuanto a la aplicación del tratamiento antiagregante, se trataron correctamente más del 80% de los pacientes en prevención secundaria (hay antecedentes de ECV), mientras que en prevención primaria no llegamos al 50%, sin evidenciarse diferencias significativas entre los años analizados.
Enfermedad cardiovascularNo apreciamos cambios estadísticamente significativos en cuanto al porcentaje de pacientes con antecedentes de ECV y que fueron tratados con triple terapia: IECA/ARAII+estatinas+AAS en los años estudiados (tabla 3).
DiscusiónEl presente estudio analiza la atención prestada a los pacientes diagnosticados de diabetes mellitus en una ZBS, a través de estándares propuestos por la ADA, y la evolución en el cumplimiento de los mismos, tras aplicar medidas de mejora. No se evidencian cambios importantes en cuanto a la edad media, su distribución por diferentes grupos etarios ni sexo. La edad media de nuestros pacientes (68,4±12,1) coincide con la obtenida en nuestro país (67±10,9)18 y países vecinos como Portugal (66,8±27,2)16, y es superior a la observada en otros estudios de ámbito poblacional en Estados Unidos (61,6±11,5)14.
En cuanto al tipo de diabetes hemos de destacar que el grupo de diabéticos tipo 2 que siguen tratamiento con insulina se incrementa en un 7,5%, con lo que alcanzamos una tasa de insulinización del 20,2%, superior a la obtenida en otros estudios: 10%18, 13,2%14 y 16,2%16. Este resultado podría estar influenciado por la estrategia de insulinización precoz de los pacientes con diabetes tipo 2, promovida desde la unidad de diabetes de nuestra área de salud, mediante la elaboración de un póster con algoritmos terapéuticos y transmitida a los profesionales del centro de salud, a través de sesiones clínicas impartidas por nuestro representante en dicha unidad. Esta estrategia sigue las recomendaciones publicadas en un documento de consenso, tanto por la ADA como por la Asociación Europea para el Estudio de la Diabetes19. Por otra parte, el tratamiento con insulina se ha mostrado como un factor independiente para alcanzar las metas de control glucémico en un trabajo realizado por Sriwijitkamol sobre 722 pacientes diagnosticados de diabetes tipo 220.
La HTA es la enfermedad crónica que más se asocia a la diabetes en nuestro trabajo, alcanzando un porcentaje similar al observado por Pérez et al. (74,3%)14 y al conseguido en el estudio DINO (73,2%) realizado en nuestra región7. Le siguen en frecuencia la dislipidemia y la obesidad, aunque con porcentajes inferiores a los comunicados por otros autores: 67,7% para dislipidemia14 y 50,3% para obesidad18. La baja comorbilidad de la obesidad obtenida en nuestro caso podría atribuirse a un registro insuficiente en la historia clínica, de los parámetros necesarios para el cálculo del índice de masa corporal.
Hemos observado un importante incremento en el cumplimiento de los estándares de cribado relacionados con las determinaciones analíticas: HbA1c, creatinina, perfil lipídico y cociente albúmina/creatinina en orina; alguno de los cuales llegan casi a duplicar el porcentaje alcanzado en años anteriores. Creemos que este resultado tan positivo se debe a un sesgo de información en el estudio de 2010 y que la mejoría observada se ha visto influenciada por el volcado automático de los datos analíticos, desde el laboratorio de nuestro hospital de referencia a la historia clínica del paciente; un factor ajeno al estudio que se puso en marcha en el mes de marzo de 2012. No se ha producido un incremento en la petición de analíticas por parte de los facultativos (20.189 analíticas en 2010 y 21.234 en 2012), sino que se ha mejorado de forma importante el registro en la historia clínica. Representa uno de los problemas que detectamos en la evaluación de los datos obtenidos en 2010, pues la forma de registro varía según el profesional, conformando un amplio abanico que va desde los que registran todas las determinaciones copiando la analítica que reciben en formato papel, los que reflejan los resultados anómalos y alguno más que pudiera interesar para la evaluación del paciente y los que solo registran los resultados anómalos. Creemos que se trata de un posible ejemplo de cómo medidas de gestión que se pueden implementar a nivel de área de salud (conexión laboratorio de referencia-centro de salud, utilización de la misma aplicación informática para la gestión de historias clínicas por parte de atención primaria y especializada…) consiguen mejorar considerablemente el registro y, por tanto, la información que podemos obtener de la historia clínica. Todo ello podría redundar en una mejor atención al paciente. Aunque nos vamos acercando a los estándares alcanzados en otros estudios14,18,21, el margen de mejora más amplio lo tenemos en la determinación del cociente albúmina/creatinina en muestras de orina, necesario para evaluar el daño renal en el diabético, ya que supone la mitad del obtenido (59,4%) por Mata et al. en Cataluña en 201218.
Por el contrario, constatamos que las medidas encaminadas a optimizar el registro en la historia clínica no han surtido el efecto esperado, ya que no apreciamos una mejora en el cumplimiento del resto de estándares de cribado, los no relacionados con determinaciones analíticas: toma de TA y fondo de ojo anual. Este mal resultado podría atribuirse al excesivo número y heterogeneidad de los profesionales participantes en las sesiones grupales. La mejora en la toma de TA debería ser el primer objetivo a cumplir en próximos estudios, dado que el 40,3% de los diabéticos no tiene ninguna toma de TA registrada en la historia clínica, porcentaje que difiere sustancialmente con el comunicado en otros estudios: 1%21 y 2%22. Igual de deficiente es el resultado obtenido en la exploración del fondo de ojo, ya que el porcentaje de pacientes diabéticos que no tienen reflejado el resultado del mismo en su historia clínica supone el doble del comunicado en la bibliografía revisada: 45,7%22 y 51,8%14. El cumplimiento de este estándar depende del resultado de una interconsulta con el especialista, por lo que creemos que en el bajo nivel de calidad obtenido podría estar influyendo un nuevo factor, además del infrarregistro: la pérdida de información que se ocasiona por el bajo porcentaje de interconsultas que logran completar su ciclo, desde que se generan hasta que vuelven a las consultas de atención primaria. Este problema se acentúa cuando los diferentes niveles asistenciales utilizan distintos programas informáticos de gestión de historias clínicas, como ocurre en nuestra área de salud. Probablemente en próximos estudios asistiremos a una mejora en el resultado de este estándar, ya que se está modificando, no sin cierta controversia, la periodicidad del cribado: en guías de práctica clínica como la desarrollada por la Sociedad Europea de Cardiología, en colaboración con la Sociedad Europea para el Estudio de la Diabetes (2013), siguen recomendando una revisión anual del fondo de ojo en pacientes con diabetes tipo 2. Por el contrario, la ADA establece que si no hay evidencia de retinopatía en una o más exploraciones es suficiente realizar el seguimiento cada 2 años23.
Si hacemos referencia a los estándares concernientes a las metas de control verificamos que, el relacionado con la diabetes, alcanza unos porcentajes elevados de cumplimiento, superiores a los obtenidos en los estudios de los que tenemos datos: 28,7%14, 36,7%22, 42%24, 56,8%25 y es muy similar (64,2%) al observado por el Grupo de Estudio de la Diabetes en Atención Primaria de Salud en Cataluña18. Mejoramos significativamente el porcentaje de pacientes que cumplen con el estándar de control de la dislipidemia, consiguiendo valores similares a los comunicados por otros autores: 46%24, 47,8%14 y 48%15,16. En el caso de la HTA no utilizamos en su valoración la media de los controles tensionales, porque podría estar influenciada por el bajo número de controles tensionales por paciente/año obtenido, y además nos incluye a cada paciente en solo 2 grupos: según la media cumpla, o no, con el estándar. Por el contrario, el uso del porcentaje de tomas tensionales que cumplen con el estándar con respecto al total de controles tensionales nos incorpora al paciente en un rango más amplio de grupos donde poder constatar si se ha producido, o no, algún avance en el control de este factor de riesgo cardiovascular. En nuestro caso esta progresión se pone de manifiesto en los pacientes diabéticos que cumplen con el criterio de control en>50% y >75% de sus tomas tensionales.
Los estándares relacionados con el tratamiento presentan el mismo patrón: conseguimos niveles óptimos cuando el médico es consciente o existe el antecedente de la enfermedad a la que va dirigido, los diabéticos son tratados correctamente con IECA/ARA II cuando el paciente es hipertenso, se tratan con estatinas si existe el antecedente de dislipidemia, y se antiagregan correctamente si el diabético ha sufrido ECV; con resultados superiores a los obtenidos por Mubashar en Arabia Saudí (61%, 72,3% y 71,2%, respectivamente)21 y a los comunicados por Brown en Canadá (<50%, <25% y <25%, respectivamente)26. Por el contrario, los porcentajes alcanzados se reducen aproximadamente a la mitad cuando no existe el antecedente de la enfermedad relacionada con el estándar, pero se recomienda el uso del fármaco. En este apartado destacamos como positivo el incremento significativo de los diabéticos que tratamos con estatinas en ausencia del diagnóstico de dislipidemia (por presentar el paciente un riesgo cardiovascular >10%) y como negativo el descenso de calidad observado en la prescripción del tratamiento antiagregante en prevención secundaria, precisamente en el grupo de pacientes que presenta mayor riesgo de sufrir un nuevo evento cardiovascular.
Como se ha mencionado anteriormente, es muy deficiente el porcentaje de diabéticos que, simultáneamente, alcanzan niveles óptimos de control de las enfermedades crónicas que suponen importantes factores de riesgo cardiovascular. En nuestro caso solo el 6,4% de los pacientes presentaban HbA1c<7%, TA<130/80mmHg y LDLc<100mg/ml, en concordancia con los datos obtenidos en otros estudios14–17. Creemos que este porcentaje podría mejorar si además de perseverar en el tratamiento de los pacientes diabéticos con comorbilidad conocida, incidiendo en su educación sanitaria, aplicando posturas más enérgicas que intenten vencer la inercia terapéutica y poniendo en práctica las recomendaciones para el tratamiento farmacológico de diferentes guías clínicas, vamos asumiendo que debemos tratar al paciente diabético con fármacos antihipertensivos y/o estatinas, sin esperar al diagnóstico de la enfermedad a la que van dirigidos, cuando se cumplan los criterios clínicos que aconsejen su utilización.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.