Conocer la incidencia de prescripciones potencialmente inapropiadas (PPI) de los pacientes mayores de 65 años ingresados en las unidades de neumología y cardiología, así como los fármacos principalmente implicados y su severidad clínica.
MétodosEstudio observacional, prospectivo, de 6 meses de duración. Se revisaron los tratamientos de los pacientes mayores de 65 años ingresados en estas unidades. Se consideraron como PPI las incluidas en la lista de Beers de 2003. Se recogió la unidad clínica, edad, sexo, fármaco inapropiado, dosis y vía de administración. Se calculó la incidencia de PPI (número de PPI/número de pacientes) global y en función la unidad clínica, así como según el sexo, fármaco implicado y severidad clínica.
ResultadosSe recogieron datos de 385 pacientes (190 en cardiología y 195 en neumología). Se encontraron 111 PPI (0,29 PPI/paciente). Teniendo en cuenta la unidad de origen, se encontraron 53 PPI en cardiología (0,28 PPI/paciente) y 58 PPI en neumología (0,30 PPI/paciente). El 66,6% (n=74) de las PPI ocurrieron en hombres y el 33,4% (n=37) en mujeres. Los principales fármacos implicados fueron amiodarona (24,3%), digoxina (19,8%), doxazosina (17,1%) y diazepam (16,2%). El 68,5% de las PPI encontradas fueron de severidad alta según los criterios de Beers.
ConclusiónLa prescripción de medicamentos inapropiados en ancianos es elevada. Esto es importante ya que son una de las causas de aparición de reacciones adversas a medicamentos, las cuales provocan a su vez una parte importante de los ingresos hospitalarios. La inclusión de alertas en el programa de prescripción asistida y la difusión de boletines informativos al respecto en el personal implicado mejoraría la calidad de la asistencia sanitaria y minimizaría los problemas relacionados con la medicación.
To determine the incidence of potentially inappropriate prescriptions (PPI) for patients older than 65 years admitted to the cardiology and respiratory medicine units, as well as the main drugs involved and their clinical severity.
MethodsA prospective, observational study was carried out over a 6 month period. We reviewed the treatment of patients over 65 years old admitted to these units. PPI is considered as those included in the Beers criteria 2003. We recorded clinical unit, age, sex, inappropriate drug, dosage and route of administration. We calculated the overall incidence of PPI (number of PPI/number of patients) and according to the clinical unit, sex, drug involved, and clinical severity.
ResultsData were collected from 385 patients (190 in cardiology and 195 respiratory medicine unit). We found 111 PPI (0.29 PPI/patient). If we take into account the clinical unit, there were 53 PPI in cardiology (0.28 PPI/patient) and 58 PPI in respiratory medicine (0.30 PPI/patient). Two-thirds (66.6%, n=74) of the PPI occurred in men and 33.4% (n=37) in women. The main drugs involved were amiodarone (24.3%), digoxin (19.8%), doxazosin (17.1%) and diazepam (16.2%). According to the Beers criteria, 68.5% of those were high severity PPI.
ConclusionThe prescription of inappropriate medications in the elderly is high. This is important because they are a cause of adverse reactions, which leads to a significant proportion of hospital admissions. The inclusion of warnings in the program of assisted prescribing and distributing of newsletters about these to the personnel involved, improves the quality of health care and minimises medication-related problems.
Los ancianos constituyen un grupo de pacientes con unas características que les diferencian claramente de otros grupos de menor edad y que guardan relación con una mayor predisposición a padecer eventos adversos graves relacionados con los medicamentos que utilizan1. El consumo global de fármacos en los ancianos se caracteriza por la elevada prevalencia de enfermedades crónicas, que condiciona un mayor consumo de fármacos y aumenta de forma exponencial la incidencia de efectos adversos2, interacciones y problemas de incumplimiento. De hecho, la media diaria de consumo de fármacos es 4-8 fármacos por persona3, y se calcula que el 80% de los pacientes mayores de 65 años padece alguna enfermedad crónica y el 36% tiene más de tres4. Además, según algunos autores la frecuencia de reacciones adversas por medicamentos se situaría en torno al 6% cuando un paciente toma dos medicamentos, al 50% cuando toma cinco medicamentos y casi en 100% cuanto toma ocho o más medicamentos5. No hay que olvidar que el proceso de envejecimiento conlleva cambios farmacocinéticos y farmacodinámicos6,7, que incrementan la incidencia y gravedad de los efectos adversos.
Diversos estudios realizados con anterioridad demuestran que casi un 20% de los ingresos hospitalarios en este grupo de pacientes se deben a reacciones adversas a medicamentos (RAM)8. Una de las causas de estas RAM es el uso de fármacos inapropiados1,9, habiéndose detectado que una elevada proporción de los pacientes mayores de 65 años recibe fármacos inapropiados durante periodos prolongados10–12.
A pesar de que existen diversos métodos para identificar estas prescripciones inadecuadas5,13–16, el desarrollado por Fick et al. es el más ampliamente utilizado17.
Existen numerosos estudios publicados evaluando la prevalencia de prescripciones potencialmente inapropiadas (PPI) en ancianos, la mayoría de los cuales se centran en pacientes institucionalizados y en las unidades de emergencias.
El presente estudio se diseñó con el objetivo de conocer la prevalencia de PPI en nuestro medio hospitalario, así como los grupos terapéuticos principalmente implicados y su severidad clínica.
MétodosDiseño y ámbito del estudioSe trata de un estudio observacional de diseño prospectivo, de 6 meses de duración, realizado en un hospital de agudos de 560 camas, cuya variable principal es la prevalencia de PPI.
El estudio se realizó en los servicios de cardiología y neumología del hospital, en los que la prescripción médica es electrónica (programa informático Farmatools®–Dominion). Se incluyeron todos los pacientes hospitalizados en estas unidades y de edad igual o superior a 65 años, independientemente del número de fármacos consumidos y del diagnóstico al ingreso.
Se excluyó del estudio la utilización de digoxina a dosis superiores a 0,125mg/día para el tratamiento de arritmias auriculares, ya que la situación clínica justifica la utilización del fármaco.
Variables del estudioSe estableció como variable principal del estudio la prevalencia de PPI en pacientes mayores de 65 años. Se consideraron PPI las definidas en los criterios de Beers et al. 200317 para medicación potencialmente no adecuada en ancianos. La prevalencia de PPI se calculó como número de PPI encontradas en función del número de pacientes evaluados.
Como variables secundarias se determinó la prevalencia en función de la unidad clínica y el sexo, así como la prevalencia en función del principio activo, el grupo terapéutico y la severidad clínica.
Para la asignación del grupo terapéutico se utilizó la clasificación ATC (Anatomical, Therapeutic and Chemical classification system) de fármacos.
La severidad se asignó utilizando la clasificación en severidad alta y baja que figura en los citados criterios de Beers et al. 2003.
Proceso del estudioEl procedimiento empleado para realizar el estudio fue la revisión de todos los tratamientos de los pacientes mayores de 65 años hospitalizados a cargo de los servicios de cardiología y neumología.
El periodo de estudio fue de 6 meses, realizándose las revisiones los días 1, 10, 20 y 30 del periodo comprendido entre el 1 de diciembre de 2009 y el 30 de mayo de 2010. Para la obtención de los datos se utilizó la aplicación informática unidosis del programa Farmatools® -Dominion- y los informes de hospitalización de los pacientes disponibles en la intranet del hospital.
Se diseñó una hoja de recogida de datos en la que constaba el número de codificación de paciente, unidad clínica, edad, sexo, fármacos inapropiados implicados, vía de administración y dosis, cumpliendo la Ley de Protección de datos18 vigente. Estos datos se incluyeron en una hoja de Excel para facilitar su tratamiento.
Análisis estadísticoSe realizó mediante el paquete estadístico SPSS versión 15.0. Las variables cuantitativas de prevalencia de PPI en función del fármaco y de la relevancia clínica se expresaron como porcentaje respecto al total de PPI encontradas y se estudiaron mediante el test de la t de Student. Se estableció la significación estadística en el valor de p<0,05.
ResultadosSe revisaron los tratamientos de 385 pacientes, de los que 68,8% (n=265) fueron hombres y el 31,2% restante (n=120) mujeres. La edad media de los pacientes evaluados fue de 71,5 años. El número de PPI encontradas fue de 111, lo que supone que aparece una PPI en el 28,8% (IC 95%: 22,5 a 35,1%) de los pacientes evaluados.
El análisis en función del sexo de los pacientes mostró que el 66,6% (n=74) de las PPI tuvieron lugar en varones y el 33,4% (n=37) en mujeres (p=0,015).
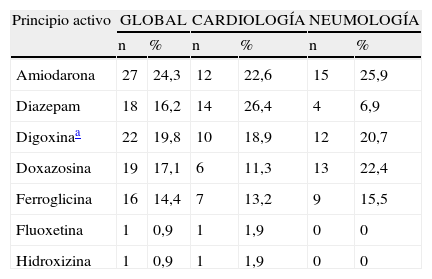
La PPI encontrada con mayor frecuencia fue amiodarona (24,3%), seguida por digoxina a dosis superiores a 0,125mg en ausencia de arritmias auriculares (19,8%) y diazepam (16,2%) (tabla 1).
Distribución de las prescripciones potencialmente inapropiadas en función del principio activo y servicio clínico
| Principio activo | GLOBAL | CARDIOLOGÍA | NEUMOLOGÍA | |||
| n | % | n | % | n | % | |
| Amiodarona | 27 | 24,3 | 12 | 22,6 | 15 | 25,9 |
| Diazepam | 18 | 16,2 | 14 | 26,4 | 4 | 6,9 |
| Digoxinaa | 22 | 19,8 | 10 | 18,9 | 12 | 20,7 |
| Doxazosina | 19 | 17,1 | 6 | 11,3 | 13 | 22,4 |
| Ferroglicina | 16 | 14,4 | 7 | 13,2 | 9 | 15,5 |
| Fluoxetina | 1 | 0,9 | 1 | 1,9 | 0 | 0 |
| Hidroxizina | 1 | 0,9 | 1 | 1,9 | 0 | 0 |
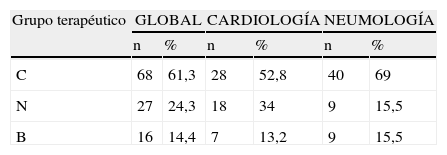
Si agrupamos los principios activos implicados en función del grupo terapéutico al que pertenecen, la mayor proporción de PPI correspondió al grupo C (fármacos que actúan a nivel cardiovascular −61,3%−) y al grupo N (fármacos que actúan a nivel del sistema nervioso central −24,3%−) (tabla 2).
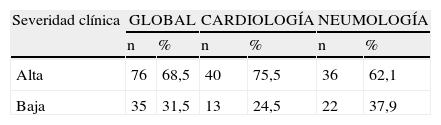
En cuanto a la severidad clínica, el 68,5% (n=76) de las PPI encontradas fueron de severidad alta y el 31,5% (n=35) de severidad baja (tabla 3).
Se revisaron los tratamientos de 190 pacientes. Se encontraron 53 PPI, lo que supone una incidencia del 27,9% (IC 95% 17,4-38,3%).
Diazepam fue la PPI encontrada con mayor frecuencia (26,4%), seguido por amiodarona (22,6%) y digoxina a dosis superiores a 0,125mg en ausencia de arritmias auriculares (18,9%) (tabla 1).
La agrupación de los principios activos implicados en sus correspondientes grupos terapéuticos arrojó los siguientes resultados: el principal grupo terapéutico afectado por las PPI fue el grupo C (52,8%) y el N (34%) (tabla 2).
En relación a la severidad clínica de las PPI encontradas, el 75,5% (n=40) tuvo severidad clínica alta y el 24,5% (n=13) baja (tabla 3).
Servicio de neumologíaSe revisaron los tratamientos de 195 pacientes. Se encontraron 58 PPI, lo que supone una incidencia del 29,7% (IC 95% 20,9-38,6%).
El análisis en función del sexo evidencia que el 74,1% (n=43) de las PPI tuvieron lugar en varones y el 25,9% (n=15) en mujeres.
La PPI encontrada más frecuentemente fue amiodarona (25,9%), seguida por doxazosina (22,4%) y digoxina a dosis superiores a 0,125mg en ausencia de arritmias auriculares (20,7%) (tabla 1).
Al agrupar los principios activos implicados en función de su grupo terapéutico, se observó la mayor proporción de PPI corresponde al grupo C (69%) (tabla 2).
El análisis por severidad clínica muestra que el 62,1% (n=36) de las PPI fueron de severidad clínica alta y el 37,9% (n=22) baja (tabla 3).
DiscusiónLa prevalencia del consumo de fármacos inapropiados siguiendo los criterios de Beers en el anciano es elevada ya que se ha encontrado una prescripción potencialmente inapropiada en el 29% de los pacientes evaluados.
Estos resultados coinciden con los encontrados por otros autores19–22 según los cuales la prescripción de fármacos inapropiados osciló entre el 23 y el 36,6% de los pacientes evaluados. Dichos estudios siguieron una metodología similar al nuestro, ya que utilizaron un diseño prospectivo y emplearon la actualización de los criterios de Beers realizada por Fick et al.17 para la identificación de las PPI.
Esta prevalencia es superior a la identificada por Egger et al.23 (20,8%); dicho estudio se llevó a cabo en una unidad de medicina geriátrica, mientras que el nuestro se realizó en los servicios de neumología y cardiología, que no están especializados en el paciente anciano. El estudio desarrollado por Rothberg et al.24 apoya la tesis de que las unidades geriátricas tienen una prevalencia de PPI menor que otras unidades de hospitalización.
Los resultados referentes a la severidad clínica de las PPI encontradas están en consonancia con los obtenidos por Curtis et al.25 y Ryan et al.16, según los cuales las PPI de severidad alta representaban el 61,8 y el 50,8%, respectivamente.
En cuanto a los factores de riesgo asociados a la aparición de PPI, nuestros resultados respecto al género de los pacientes muestran una mayor prevalencia en varones (p=0,015). Estos resultados no coinciden con los expuestos por Gongora et al.26, estudio en el que el 61,4% de los pacientes estudiados eran mujeres, mientras que en el nuestro representaban el 31,2% de la población. Por el contrario, Gallagher et al. no encontraron diferencias estadísticamente significativas. Según estos datos, no se puede considerar al género de los pacientes como un factor de riesgo independiente de aparición de PPI.
Los resultados obtenidos respecto a los grupos farmacológicos principalmente implicados (fármacos que actúan a nivel del sistema nervioso central −grupo N− y del sistema cardiovascular –grupo C−) coinciden con los descritos en la bibliografía19,24,27. Un posible sesgo en este sentido es que el 72,7% de los fármacos pertenecientes a los criterios de Beers que están incluidos en la guía farmacoterapéutica del hospital pertenecen a los mencionados grupos N y C.
En el análisis en función del servicio implicado cabe resaltar el elevado consumo de diazepam, benzodiacepina de vida media larga, en los pacientes ingresados en el servicio de cardiología. El conocimiento de esta situación es interesante ya que es el primer paso para poder implantar medidas de mejora para reducir la utilización de dicha clase de benzodiacepinas a favor de lorazepam, que es un fármaco de vida media corta que no requiere transformación hepática para su eliminación.
Tanto de forma global, como en los dos servicios clínicos evaluados, más del 60% de las PPI encontradas fueron de severidad alta según los criterios de Beers. Esto refuerza la importancia de realizar una detección precoz de las mismas; el farmacéutico hospitalario puede desempeñar un importante papel proponiendo alternativas más seguras que ayuden a optimizar los resultados de la farmacoterapia recibida por estos pacientes.
No se ha encontrado ningún estudio realizado de forma específica en los pacientes mayores de 65 años que ingresan en los servicios de cardiología y neumología hospitalarios pero, como se ha dicho anteriormente, la incidencia de PPI es similar a la encontrada en estudios realizados en otros servicios hospitalarios.
Estos servicios se eligieron debido a que en ellos existe una gran proporción de pacientes mayores de 65 años con patologías crónicas generalmente asociadas a un elevado consumo de fármacos, lo cual constituye un factor de riesgo añadido para la existencia de PPI. Además, en dichos servicios estaba implantada la prescripción electrónica asistida mediante la cual están disponibles, a través de la aplicación informática tanto los medicamentos prescritos en el ingreso hospitalario como la medicación habitual del paciente, incluyendo los fármacos de automedicación.
Una limitación del estudio puede ser la utilización de los criterios de Beers como único criterio para establecer el carácter potencialmente inapropiado de las prescripciones en estos pacientes. En primer lugar, el hecho de que la última actualización de los mismos date del año 2003 supone una limitación, ya que desde esa fecha se han comercializado un gran número de medicamentos que no han sido tenidos en consideración para la elaboración del citado listado. En segundo lugar, dicho listado está diseñado utilizando los fármacos comercializados en EE. UU. y no considera la sobreprescripción de fármacos o las pautas que favorecen el incumplimiento28 como prescripciones inapropiadas. Para evaluar la calidad de las prescripciones en nuestro ámbito deberían incluirse aquellos fármacos de uso hospitalario con restricciones o precauciones para su uso en paciente mayores de 65 años y tenerse en cuenta todas aquellas situaciones que favorezcan la aparición de resultados negativos asociados a la medicación. Además, los criterios de Beers no fueron desarrollados para evaluar las prescripciones en unidades de hospitalización de agudos. La mejora de la calidad de la prescripción debe considerar también otros aspectos además de evitar ciertos medicamentos29. Los criterios STOPP/START han demostrado una mayor sensibilidad que los criterios de Beers y aportan el valor añadido de detectar no solo la prescripción inadecuada por determinados fármacos, sino también por falta de prescripción de medicamentos indicados30, constituyendo una alternativa muy útil a la hora de evaluar la calidad de las prescripciones en este grupo de pacientes.
En conclusión, aunque la prescripción de medicamentos inapropiados en ancianos es elevada en nuestro medio, es importante conocer tanto su magnitud como los fármacos principalmente implicados para establecer estrategias dirigidas a su disminución. Entre estas estrategias se encuentran la inclusión de alertas en el programa de prescripción asistida, la modificación del programa de intercambio terapéutico en estos pacientes y la difusión de boletines informativos al respecto en el personal implicado, con el objetivo de mejorar la calidad de la asistencia sanitaria prestada a los pacientes y minimizar la aparición de problemas relacionados con la medicación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.