El propósito fue determinar qué factores predisponentes, facilitadores o reforzadores están relacionados con la conducta de higiene de manos (HM) de los profesionales sanitarios. También quisimos investigar la prevalencia de higiene de manos.
Material y métodosA través de la metodología PRECEDE y mediante técnicas de observación no participante y cuestionarios se realizó un diagnóstico conductual sobre los factores que favorecen y dificultan la realización de higiene de manos. Además se realizó un estudio transversal de prevalencia para conocer la tasa de cumplimiento. Los sujetos de estudio fueron profesionales sanitarios y directivos.
ResultadosSe detectaron variables a favor predisponentes (recibir formación, valorar la eficacia de la higiene, percepción de que es posible adquirir infecciones a través de los pacientes, etc.), facilitadoras (disponer de preparados de base alcohólica, que la higiene de manos no suponga esfuerzo, falta de presión asistencial, etc.) y reforzadores (que el superior le dé importancia a la higiene de manos, imitación de conductas positivas, etc.). El cumplimiento de HM fue de un 26,8%.
ConclusionesLa accesibilidad a las herramientas para la HM, las creencias de los profesionales relacionadas con la autoprotección, el pudor, el escepticismo y los modelos o refuerzos condicionantes son los factores que determinan su conducta de HM. Los modelos cognitivos-conductuales deben ser considerados a la hora de elaborar intervenciones encaminadas a modificar e interiorizar las conductas de HM.
To identify the predisposing, enabling and reinforcing factors of hand hygiene behaviour of healthcare staff, and to determine the prevalence of hand washing in hospitals.
Material and methodsUsing the PRECEDE methodology and techniques of non-participant observation and questionnaires, a behavioural diagnosis was made of the factors that favour and hinder the practice of hand hygiene. In addition, a cross-sectional prevalence study was performed to determine the rate of compliance. The study subjects were healthcare staff and managers.
ResultsVarious predisposing variables were identified: instruction, valuing the effectiveness of hygiene, the perception that infections may be acquired from patients, etc. The enabling variables were the availability of alcohol-based cleansers, the understanding that hand hygiene is effortless, the absence of pressure of work, etc. The enhancing variables were the presence of hierarchical superiors stressing the importance of hand hygiene, the wish to imitate positive behaviour, etc. Compliance with hand washing recommendations was 26.8%.
ConclusionsAccess to instruments for hand hygiene, healthcarers’ attitudes regarding self-protection, modesty, scepticism and conditioning or reinforcing models are all factors that influence hand washing practices. Cognitive-behavioural models should be considered when policies aimed at modifying and assimilating hand washing behaviour are being developed.
Los pacientes hospitalizados contraen infecciones asociadas a la atención sanitaria (IAAS). En España, el 7% de los pacientes que ingresan en hospitales de agudos, contraen este tipo de infecciones. Múltiples estudios evidencian que la higiene de manos (HM) es una medida primordial para prevenir la transmisión de microorganismos y reducir las IAAS1–3. En los últimos años se han introducido nuevas fórmulas o preparados de base alcohólica (PBA) para la HM mediante fricción, que deberían ayudar a aumentar el cumplimiento4–6, sin embargo, este sigue siendo bajo entre los profesionales sanitarios7,8. Algunos estudios concluyen en la necesidad de buscar nuevas estrategias para favorecer estas buenas prácticas9.
A través del modelo de educación para la salud Predisposing, reinforcing and enabling causes in educational diagnosis and evaluation (PRECEDE)10,11, se intenta conocer las variables relevantes en las prácticas y conductas promotoras de la salud12. Inicialmente este modelo facilita la elaboración, en 5 fases, de un diagnóstico de procesos determinantes de salud, considerando los factores predisponentes (FP), facilitadores (FF) y reforzadores (FR) de las conductas13–15.
El propósito del estudio fue determinar qué factores predisponentes, facilitadores o reforzadores están relacionados con la conducta de HM de los profesionales sanitarios, además de investigar la prevalencia del cumplimiento de HM en un ámbito hospitalario.
Material y métodosSe realizó un estudio cualitativo transversal a través del modelo PRECEDE y un estudio de prevalencia de HM. El periodo de estudio fue de octubre de 2008 a febrero de 2009. La Agencia Sanitaria Costa del Sol (ASCS) comprende 3 centros y cuenta con 400 camas de hospitalización.
Mediante técnicas de observación no participante y cuestionarios validados (OMS) sobre percepciones, conocimientos y actitudes, se evaluaron los factores PRECEDE relacionados con la HM. La observación permitió valorar también la prevalencia de HM. Los sujetos de estudio fueron profesionales sanitarios (médicos, enfermeros, auxiliares, estudiantes de medicina y enfermería) y directivos de la ASCS. Las unidades asistenciales estudiadas fueron Urgencias, UCI, Neonatología, Hospital de día, Hemodiálisis, Hospitalización y consultas externas. Los cuestionarios constaban de 25 ítems y una valoración de la efectividad de 8 medidas propuestas para aumentar el cumplimiento de HM. La metodología utilizada para conocer la tasa de adherencia fue la contemplada en las «Directrices de la OMS sobre higiene de las manos en la atención sanitaria, (borrador avanzado)» de 2006. La observación acumuló un total de 150 horas y 1.705 oportunidades de HM registradas. La variable resultado medida fue el cumplimiento en función de las oportunidades generadas en base a «los 5 momentos» de la OMS para la HM. Las variables predictoras fueron: centro, grupo profesional, servicios o unidades de observación, turno de trabajo (para UCI, Neonatología y Urgencias), tipo de acción realizado (lavado o fricción), indicaciones (prepaciente, preaséptica, posfluidos, pospaciente, postentorno), y número sucesivo de oportunidades generadas sobre cada uno de los pacientes, por profesional durante los periodos de observación.
Durante la observación se realizó un análisis funcional de la conducta, identificando las variables predisponentes o reforzadoras, así como los estímulos facilitadores de la misma16. Como herramientas para la recogida de estas variables se utilizaron cuadernos de campo en los que se recogieron trascripciones literales de los profesionales, además de ciertos factores externos relacionados con la organización o con el entorno. Se llegó a la finalización de la recolección de los datos cuando el número de oportunidades registradas para el cálculo de prevalencia sobrepasó el mínimo estadístico requerido y los datos cualitativos recogidos no produjeron ninguna comprensión nueva de la conducta problema (no realizar HM), lográndose así la saturación de la información. El proyecto fue valorado y admitido por el Comité de Ética e Investigación de la ASCS.
Análisis estadísticoSe realizó análisis descriptivo con medidas de tendencia central y de dispersión en variables continuas, y distribución de frecuencias para las cualitativas. En el análisis bivariado y multivariado se tomó como variable principal el cumplimiento de la HM, dicotomizado el resultado en acción realizada (fricción o lavado) o no realizada. Se determinaron las comparaciones con las variables independientes de estudio mediante modelos de regresión logística simple y múltiple, las odds ratio y respectivos intervalos de confianza al 95% (IC 95%). El nivel de significación estadística se estableció en p<0,05 y, para las variables con magnitud de la asociación clínicamente significativas, en p<0,10, con la excepción de la variable «categoría profesional», la cual se fuerza su entrada en el modelo, por su relevancia. El análisis de la información cualitativa se inició con la categorización de las observaciones realizadas en cada unidad.
ResultadosDiagnóstico socialPara los profesionales sanitarios, la tasa de respuesta de los 382 cuestionarios recogidos fue del 54,4%. La edad media de los encuestados fue de 34,2 años.
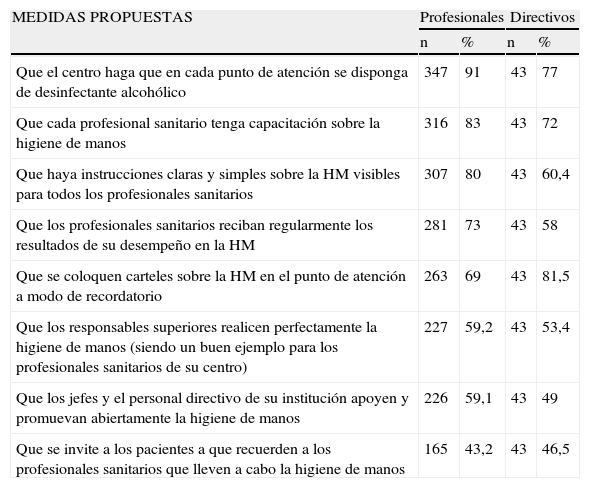
Como factores predisponentes a favor de la HM hallamos que el 78% admitieron haber recibido formación sobre HM, 94,5% valoraron que es grande/muy grande la eficacia de la HM en la prevención de las IAAS y un 76,9% opinaron que la repercusión de la IAAS sobre el paciente es elevada/muy elevada. El 61,2% estimaron que realizaban una correcta HM en más del 90% de las oportunidades, y que solo un 44% de sus compañeros lo hacían en ese mismo porcentaje. Para el 54% no suponía ningún esfuerzo realizar HM durante la atención a sus pacientes. Como FP en contra, la medida menos valorada por los encuestados fue «que se invite a los pacientes a que recuerden a los profesionales sanitarios que lleven a cabo la HM» (tabla 1).
Medidas valoradas como eficaces o muy eficaces por los profesionales sanitarios y directivos
| MEDIDAS PROPUESTAS | Profesionales | Directivos | ||
| n | % | n | % | |
| Que el centro haga que en cada punto de atención se disponga de desinfectante alcohólico | 347 | 91 | 43 | 77 |
| Que cada profesional sanitario tenga capacitación sobre la higiene de manos | 316 | 83 | 43 | 72 |
| Que haya instrucciones claras y simples sobre la HM visibles para todos los profesionales sanitarios | 307 | 80 | 43 | 60,4 |
| Que los profesionales sanitarios reciban regularmente los resultados de su desempeño en la HM | 281 | 73 | 43 | 58 |
| Que se coloquen carteles sobre la HM en el punto de atención a modo de recordatorio | 263 | 69 | 43 | 81,5 |
| Que los responsables superiores realicen perfectamente la higiene de manos (siendo un buen ejemplo para los profesionales sanitarios de su centro) | 227 | 59,2 | 43 | 53,4 |
| Que los jefes y el personal directivo de su institución apoyen y promuevan abiertamente la higiene de manos | 226 | 59,1 | 43 | 49 |
| Que se invite a los pacientes a que recuerden a los profesionales sanitarios que lleven a cabo la higiene de manos | 165 | 43,2 | 43 | 46,5 |
Escala de 1 a 7, Ineficaz a Muy eficaz; HM: higiene de manos.
En relación con los factores facilitadores a favor, un 95% reconocieron que disponían con facilidad de PBA, y respecto a las medidas propuestas la valorada como más eficaz fue «que el centro favorezca que en cada punto de atención se disponga de antiséptico alcohólico». Entre los factores reforzadores, el 71% opinaron que sus superiores «le dan mucha importancia a que el profesional sanitario realice una adecuada HM», el 62% tienen esa misma opinión en referencia a sus compañeros y el 51% respecto de sus pacientes.
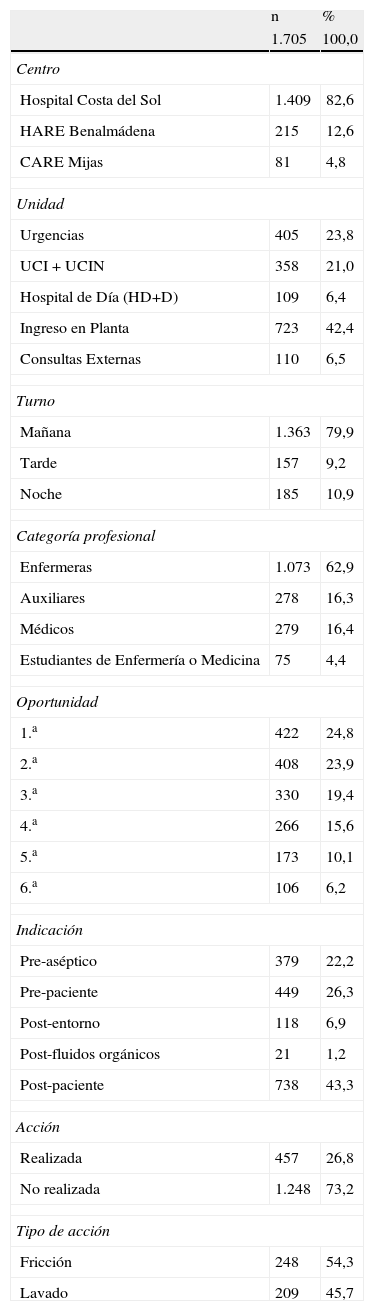
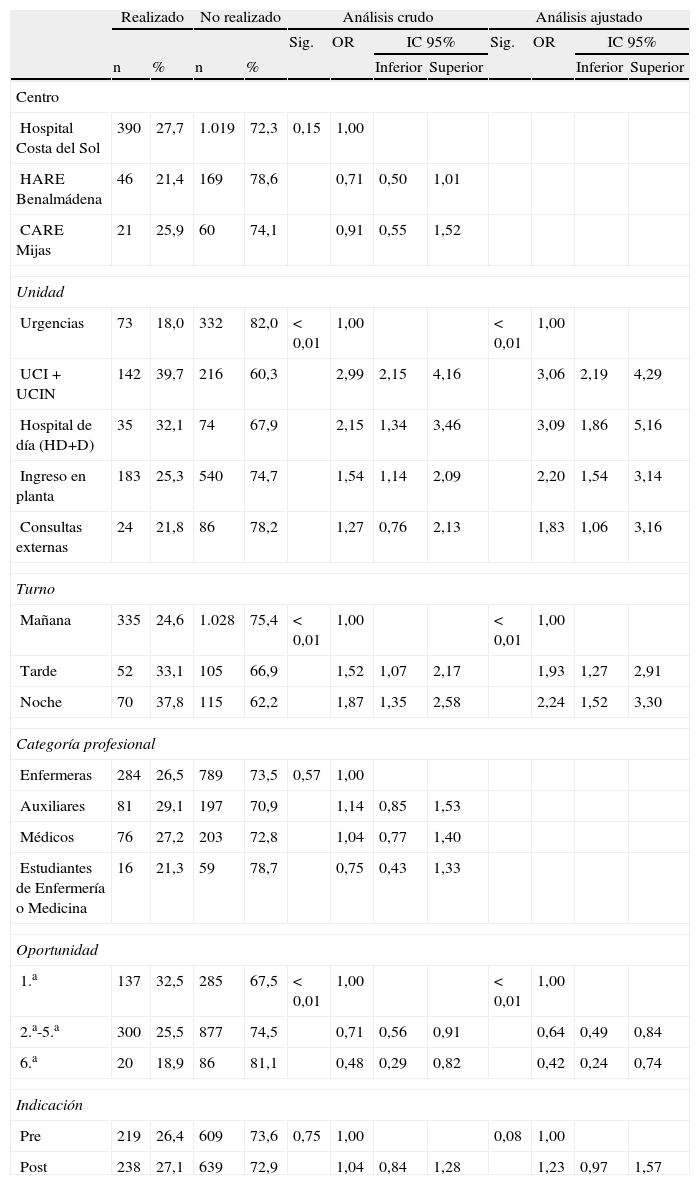
Diagnóstico epidemiológicoEl grado de cumplimiento de HM para el global de la ASCS fue del 27% (IC 95%: 24,6-28,9). La distribución de observaciones y cumplimientos por centros aparecen en las tablas 2 y 3. Los resultados indican que trabajar en la unidad de UCI o Neonatología (UCIN) se asocia a un mayor cumplimiento (OR: 2,99, IC 95%: 1,34-3,46), frente al resto de unidades. En el análisis multivariante, la realización de actividades en Urgencias, el turno de mañana, y la sexta o sucesivas oportunidades de contacto con el paciente, son los factores de riesgo para la no realización de la HM que tienen un efecto independiente mayor (tabla 3).
Análisis descriptivo de las variables relacionadas con la situación del profesional y el momento del lavado de manos
| n | % | |
| 1.705 | 100,0 | |
| Centro | ||
| Hospital Costa del Sol | 1.409 | 82,6 |
| HARE Benalmádena | 215 | 12,6 |
| CARE Mijas | 81 | 4,8 |
| Unidad | ||
| Urgencias | 405 | 23,8 |
| UCI + UCIN | 358 | 21,0 |
| Hospital de Día (HD+D) | 109 | 6,4 |
| Ingreso en Planta | 723 | 42,4 |
| Consultas Externas | 110 | 6,5 |
| Turno | ||
| Mañana | 1.363 | 79,9 |
| Tarde | 157 | 9,2 |
| Noche | 185 | 10,9 |
| Categoría profesional | ||
| Enfermeras | 1.073 | 62,9 |
| Auxiliares | 278 | 16,3 |
| Médicos | 279 | 16,4 |
| Estudiantes de Enfermería o Medicina | 75 | 4,4 |
| Oportunidad | ||
| 1.a | 422 | 24,8 |
| 2.a | 408 | 23,9 |
| 3.a | 330 | 19,4 |
| 4.a | 266 | 15,6 |
| 5.a | 173 | 10,1 |
| 6.a | 106 | 6,2 |
| Indicación | ||
| Pre-aséptico | 379 | 22,2 |
| Pre-paciente | 449 | 26,3 |
| Post-entorno | 118 | 6,9 |
| Post-fluidos orgánicos | 21 | 1,2 |
| Post-paciente | 738 | 43,3 |
| Acción | ||
| Realizada | 457 | 26,8 |
| No realizada | 1.248 | 73,2 |
| Tipo de acción | ||
| Fricción | 248 | 54,3 |
| Lavado | 209 | 45,7 |
CARE: centro de alta resolución de especialidades; HARE: hospital de alta resolución; HD+D: hospital de día y diálisis.
Análisis bivariante y regresión logística sobre la realización adecuada de la higiene de manos
| Realizado | No realizado | Análisis crudo | Análisis ajustado | |||||||||
| Sig. | OR | IC 95% | Sig. | OR | IC 95% | |||||||
| n | % | n | % | Inferior | Superior | Inferior | Superior | |||||
| Centro | ||||||||||||
| Hospital Costa del Sol | 390 | 27,7 | 1.019 | 72,3 | 0,15 | 1,00 | ||||||
| HARE Benalmádena | 46 | 21,4 | 169 | 78,6 | 0,71 | 0,50 | 1,01 | |||||
| CARE Mijas | 21 | 25,9 | 60 | 74,1 | 0,91 | 0,55 | 1,52 | |||||
| Unidad | ||||||||||||
| Urgencias | 73 | 18,0 | 332 | 82,0 | <0,01 | 1,00 | <0,01 | 1,00 | ||||
| UCI + UCIN | 142 | 39,7 | 216 | 60,3 | 2,99 | 2,15 | 4,16 | 3,06 | 2,19 | 4,29 | ||
| Hospital de día (HD+D) | 35 | 32,1 | 74 | 67,9 | 2,15 | 1,34 | 3,46 | 3,09 | 1,86 | 5,16 | ||
| Ingreso en planta | 183 | 25,3 | 540 | 74,7 | 1,54 | 1,14 | 2,09 | 2,20 | 1,54 | 3,14 | ||
| Consultas externas | 24 | 21,8 | 86 | 78,2 | 1,27 | 0,76 | 2,13 | 1,83 | 1,06 | 3,16 | ||
| Turno | ||||||||||||
| Mañana | 335 | 24,6 | 1.028 | 75,4 | <0,01 | 1,00 | <0,01 | 1,00 | ||||
| Tarde | 52 | 33,1 | 105 | 66,9 | 1,52 | 1,07 | 2,17 | 1,93 | 1,27 | 2,91 | ||
| Noche | 70 | 37,8 | 115 | 62,2 | 1,87 | 1,35 | 2,58 | 2,24 | 1,52 | 3,30 | ||
| Categoría profesional | ||||||||||||
| Enfermeras | 284 | 26,5 | 789 | 73,5 | 0,57 | 1,00 | ||||||
| Auxiliares | 81 | 29,1 | 197 | 70,9 | 1,14 | 0,85 | 1,53 | |||||
| Médicos | 76 | 27,2 | 203 | 72,8 | 1,04 | 0,77 | 1,40 | |||||
| Estudiantes de Enfermería o Medicina | 16 | 21,3 | 59 | 78,7 | 0,75 | 0,43 | 1,33 | |||||
| Oportunidad | ||||||||||||
| 1.a | 137 | 32,5 | 285 | 67,5 | <0,01 | 1,00 | <0,01 | 1,00 | ||||
| 2.a-5.a | 300 | 25,5 | 877 | 74,5 | 0,71 | 0,56 | 0,91 | 0,64 | 0,49 | 0,84 | ||
| 6.a | 20 | 18,9 | 86 | 81,1 | 0,48 | 0,29 | 0,82 | 0,42 | 0,24 | 0,74 | ||
| Indicación | ||||||||||||
| Pre | 219 | 26,4 | 609 | 73,6 | 0,75 | 1,00 | 0,08 | 1,00 | ||||
| Post | 238 | 27,1 | 639 | 72,9 | 1,04 | 0,84 | 1,28 | 1,23 | 0,97 | 1,57 | ||
CARE: centro de alta resolución de especialidades; HARE: hospital de alta resolución; HD+D: hospital de día y diálisis.
En el estudio detectamos problemas de accesibilidad al lavado de manos en los pasillos de hospitalización ya que los 277 lavamanos disponibles para el personal sanitario se ubican en los controles de enfermería, consultas y servicios o vestuarios. El acceso a los PBA en el punto de atención al paciente resultaba difícil, ya que se encontraban fuera de las habitaciones, en los carros de curas y controles de enfermería. En UCI y Neonatología los PBA estaban en el interior de los boxes, a pie de cama, o se disponía de envases de bolsillo. En todas las unidades existía cartelería y trípticos sobre HM con agua y jabón, pero no se contaba con cartelería para PBA.
Diagnóstico educacional y organizacionalLos factores PRECEDE detectados figuran en la tabla 4. Respecto a los FP en contra destacan el uso abusivo de los guantes y no observar una relación directa entre no realizar HM e infección. De los FF negativos, la falta de accesibilidad a los recursos y en cuanto a los FR, la ausencia de refuerzos positivos ante conductas correctas, y el refuerzo negativo de algunas tareas repetitivas.
Factores PRECEDE predisponentes, favorecedores o reforzadores que dificultan la realización de higiene de manos
| FACTORES PREDISPONENTES |
| Desinformación acerca de las indicaciones. |
| Que el profesional deba atender a otro paciente que se encuentra en la misma habitación de forma no planificada previamente. |
| No observar una relación directa causa-efecto entre no realizar higiene de manos e infección. |
| Enfermero/a: «Yo pienso que no está del todo comprobado que esté relacionado…». |
| Percepción de que es poco probable adquirir infecciones a través de ciertos pacientes. |
| Enfermero/a: «Uno, más o menos, sabe con qué pacientes debe tomar precauciones». |
| Sensación de seguridad que provoca el uso de guantes. |
| Auxiliar: «Yo todo lo hago con guantes, ya que a los pacientes también les gusta más». |
| Efectos de una percepción de una higiene más íntima. Se usan los lavabos que están en el control de enfermería, más retirado de los pacientes. |
| Enfermero/a: «No sé, a mi me da cosa lavarme las manos… y toda la familia mirando». |
| Escepticismo acerca del valor de la HM frente a otras medidas como el uso de guantes. |
| Auxiliar: «Yo prefiero los guantes antes que solo lavarme las manos». |
| Sobrevaloración de los profesionales de su propio grado de cumplimiento de higiene de manos. |
| Médico: «Yo sé que me lavo las manos siempre, todas las veces que es necesario». |
| No considerar necesaria la reiteración constante de la higiene. |
| Enfermero/a: «Es que tantas veces es excesivo, no se para qué tantas…». |
| No estar de acuerdo con las recomendaciones establecidas o la evidencia proporcionada. |
| Enfermera: «Yo no creo que la solución sea tan efectiva como dice el fabricante…». |
| El olvido |
| La incertidumbre: que el profesional se dirija a la habitación sin saber qué tarea va a realizar exactamente o cuál es la demanda del paciente. |
| FACTORES FACILITADORES |
| Falta de accesibilidad a los recursos (soluciones, lavamanos, etc.) en el punto de atención. |
| Que un paciente, un familiar o profesional interrumpa la higiene de manos. |
| Presión asistencial, exceso de trabajo. |
| Presencia de situación grave para el paciente que requiera una intervención urgente. |
| FACTORES REFORZADORES |
| Área de trabajo en el que realiza una tarea repetitiva y reforzadora en sí misma. |
| Consecuencias de un procedimiento o indicación incorrecta (dosis incorrecta de solución hidroalcohólica que provoca sequedad de la piel). |
| Observar a los compañeros, superiores o a profesionales con experiencia actuar de manera incorrecta con respecto a la indicación. |
| Falta de presión social percibida por compañeros, superiores, pacientes y familiares. |
| Influencia de creencias erróneas de otros compañeros. |
| Enfermera: «No utilices tanta solución alcohólica que te vas a destrozar las manos». |
| Conducta de imitación en higiene de manos del médico residente hacia el médico que le tutoriza en la atención al paciente. |
En referencia a los cuestionarios administrados a directivos, se recogieron un total de 43 con una tasa de respuesta del 47%. El 40% manifestó haber participado en campañas en pro de la HM, el 54% conoce el impacto de las IAAS sobre el paciente y el 82% valoró como grande/muy grande su repercusión en los gastos hospitalarios. El 97% consideró la efectividad de la HM como grande/muy grande en la prevención de las infecciones. En relación con los factores facilitadores un 60,4% creyó como medida muy eficaz que se dispusiera de PBA en cada punto de atención. El 86% consideró muy eficaz que los directivos apoyasen la HM.
DiscusiónEl análisis conductual basado en el modelo PRECEDE nos ha permitido conocer las causas subyacentes de las conductas de HM de nuestros profesionales sanitarios. Como en nuestro caso, otras investigaciones intentan un acercamiento profundo al problema, centrándose en el uso de métodos cualitativos17. Sax et al.18, por ejemplo, describen cómo ciertas variables aumentan la probabilidad de que los profesionales realicen mejor la HM, es el caso de la presión social percibida (pacientes, superiores y colegas), valorada como muy influyente en la conducta de HM.
Entre los factores predisponentes detectados en nuestro trabajo, el que más interfiere con la HM es el uso abusivo de los guantes, debido a que el profesional se siente protegido cuando los usa, aunque no realice una correcta HM. Es un elemento que provoca doble sensación de seguridad, debido a su efecto visual y táctil. Este estímulo es más tangible y potente que la protección «virtual» que ofrece la HM, por lo que prevalece y llega a sustituir a esta última.
Otros FP que se asocian al no cumplimiento son la sensación de pudor, la falta de conocimiento e información, y el escepticismo acerca del valor de la HM, así como la percepción de una baja probabilidad de transmitir infecciones.
Según Salazar et al.19, los facultativos y enfermeras/os calculan el riesgo de contraer una infección, en función de las condiciones del paciente. En cambio, los auxiliares, al desconocer el diagnóstico clínico, perciben a todos los pacientes como posibles portadores. Nosotros hemos podido comprobar cómo el profesional percibe que es poco probable adquirir infecciones a través de «ciertos pacientes» considerados «normales» en base a un cálculo del riesgo subjetivo, y que se refleja en la expresión «Uno, más o menos, sabe con qué pacientes debe tomar precauciones».
La sensación de pudor proviene de la percepción de la HM como un acto íntimo que induce al profesional a usar los lavamanos que están en los controles de enfermería, más alejados de la mirada de los pacientes. Esto queda bien reflejado en esta expresión: «No sé, a mi me da cosa lavarme las manos… y toda la familia mirando».
Un factor facilitador de la HM es la accesibilidad a los recursos. En nuestro caso, observamos que el profesional debe salir de la habitación para acceder a los PBA, lo que genera una sensación de «desatención hacia el paciente» que provoca incomodidad y rechazo. Para evitarlo, opta por realizar HM solo antes de entrar a la habitación, sin interrumpir así el proceso asistencial.
La ausencia de modelos y de refuerzos positivos ante conductas correctas se convierte en un factor reforzador de la conducta problema. Hemos detectado incumplimiento de HM en médicos residentes que imitan el modelo que los tutoriza en la práctica. Este efecto reforzador es mayor al realizar tareas repetitivas. Esto explica la ausencia de HM en las consultas para extracciones sanguíneas, al no haberse incorporado a la secuencia del procedimiento durante el proceso de aprendizaje, lo que acaba reforzando la aparición de la conducta incorrecta, que además es repetida una y otra vez.
En relación con la observación del cumplimiento, el dato se acerca a la literatura, no superando el 27%. Sin embargo, en la encuesta, los profesionales admiten conocer la importancia de la HM y haber recibido formación adecuada. Esta discordancia se explica por la falsa autopercepción del profesional sobre el propio grado de cumplimiento de HM, que se demuestra está sobredimensionada, lo que se refleja en diferentes estudios20. No hallamos diferencias en función de la categoría profesional, aunque en la literatura está descrito un menor cumplimiento entre los facultativos21. Esto puede deberse a un sesgo de información a favor del personal médico o al efecto inducido por la propia observación, a la que los facultativos se mostraron más sensibilizados. El grado de cumplimiento decae conforme aumenta el número de oportunidades de HM. En nuestro estudio, trabajar en UCI o Neonatología es un factor protector para el incumplimiento, debido a que los PBA son más accesibles en estas unidades.
En cuanto a las limitaciones de este estudio, es posible que los profesionales se hayan sentido observados (efecto Hawthorne) y esto puede haber influido en sus comportamientos.
Este trabajo nos ha permitido determinar que la accesibilidad a las herramientas para la HM, las creencias de los profesionales relacionadas con la autoprotección, el pudor, el escepticismo y los modelos o refuerzos condicionantes son los factores que determinan su conducta de HM.
Los modelos cognitivos-conductuales deben ser considerados a la hora de elaborar intervenciones encaminadas a modificar e interiorizar las conductas de HM.
FinanciaciónLa realización de este estudio fue posible gracias a la financiación del Ministerio de Sanidad y Política Social, en el ejercicio 2008, según acuerdo del Consejo Interterritorial del Sistema Nacional de Salud para la distribución de fondos a las Comunidades Autónomas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
l Dr. Emilio Perea-Milla, epidemiólogo y amigo, recientemente fallecido, cuya colaboración y asesoría nos hizo más fácil este camino.