Evaluar el impacto de una aplicación informática en la mejora de la calidad de la información sobre el tratamiento domiciliario y los cambios tras la hospitalización en el informe de alta hospitalaria. Analizar la incidencia de errores y clasificarlos.
Material y métodoDiseño: estudio cuasi-experimental antes/después con grupo control no equivalente.
Población de estudio: pacientes ingresados en plantas de especialidades médicas.
Intervención: puesta en marcha de una aplicación informática integrada en la historia clínica digital.
Variables: porcentaje de pacientes conciliados del total de pacientes con alta y porcentaje de pacientes con más de una discrepancia no justificada.
ResultadosSe han evaluado 349 pacientes; 199 (preintervención) y 150 (postintervención). En la fase preintervención en 157 pacientes (78,8%) se había realizado el proceso de conciliación, hallándose discrepancias no justificadas en 99 (63,0%). El tipo de error más frecuente, n= 339 (78,5%), fue por prescripción incompleta. Tras la implantación, cuando se utilizó la aplicación, la conciliación se realizó en todos los pacientes. El porcentaje de pacientes con discrepancias no justificadas se redujo del 63,0% al 11,8% con el uso de la aplicación (p<0,001). El tipo de discrepancias encontradas al usar la aplicación fue prescripción confusa, motivada por falta de familiarización de los profesionales con la nueva herramienta.
ConclusionesLa utilización de una aplicación informática como apoyo al proceso de conciliación ha demostrado mejorar la calidad de la información en el informe de alta hospitalaria sobre el tratamiento del paciente, siendo necesario continuar su desarrollo como estrategia para mejorar el proceso de conciliación.
To assess the impact of a software application to improve the quality of information concerning current patient medications and changes on the discharge report after hospitalization. To analyze the incidence of errors and to classify them.
Material and method DesignQuasi-experimental pre / post study with non-equivalent control group study.
Study population: Medical patients at hospital discharge.
Intervention: implementation of a software application.
Variables: Percentage of reconciled patient medication on discharge, and percentage of patients with more than one unjustified discrepancy.
ResultsA total of 349 patients were assessed; 199 (pre-intervention phase) and 150 (post-intervention phase). Before the implementation of the application in 157 patients (78.8%) medication reconciliation had been completed; finding reconciliation errors in 99 (63.0%). The most frequent type of error, 339 (78.5%), was a missing dose or administration frequency information. After implementation, all the patient prescriptions were reconciled when the software was used. The percentage of patients with unjustified discrepancies decreased from 63.0% to 11.8% with the use of the application (p<.001). The main type of discrepancy found on using the application was confusing prescription, due to the fact that the professionals were not used to using the new tool.
ConclusionsThe use of a software application has been shown to improve the quality of the information on patient treatment on the hospital discharge report, but it is still necessary to continue development as a strategy for improving medication reconciliation.
La transferencia de la información entre los distintos ámbitos de la atención sanitaria es una de las preocupaciones a nivel mundial que afecta a la seguridad de los pacientes.
En los últimos años se ha constatado el elevado número de errores que se producen por fallos en la comunicación sobre los tratamientos con medicamentos entre los profesionales sanitarios o entre estos y los pacientes o cuidadores1.
Los procesos de transición asistencial, como el ingreso y el alta hospitalaria, son especialmente complejos.
Diversos estudios publicados han mostrado que el porcentaje de errores de conciliación varía considerablemente, entre un 35% y un 86,8%2–16, siendo en el momento del ingreso desde un 26,9% hasta el 65%3,4,17 y afectando al 70%8 de los medicamentos.
La falta de registros únicos de salud uniformes y compartidos dificulta conocer, en un momento determinado, cuál es el tratamiento crónico de un paciente18; la participación de múltiples profesionales sanitarios en el tratamiento de un mismo enfermo y la existencia, cada vez mayor, de pacientes crónicos con pluripatologías y polimedicación atendidos por diferentes niveles asistenciales pone de manifiesto la necesidad de establecer estrategias conjuntas y multidisciplinares que minimicen estos errores1,2.
El proceso de conciliación tiene como finalidad mejorar la calidad farmacoterapéutica que recibe el paciente y disminuir los errores de medicación en las transiciones asistenciales.
Conocer y registrar de forma precisa la historia medicamentosa de un paciente es el primer paso para una correcta conciliación de la medicación. La mejora de los registros de medicación activa, y disponer de soluciones informáticas integradas entre atención primaria y especializada son un elemento indispensable para garantizar una adecuada continuidad de los tratamientos farmacológicos en las transiciones asistenciales.
En nuestra área sanitaria se está desarrollando un modelo de atención a pacientes con enfermedades crónicas complejas (insuficiencia cardiaca, EPOC, pluripatológicos, paliativos) basado en la asistencia compartida entre atención primaria y especializada llamado «Programa Comparte»; uno de los objetivos del programa es mejorar aspectos relacionados con la seguridad del medicamento: conciliación de la medicación y adherencia.
La información contenida en el informe de alta hospitalaria (IAH) acerca del tratamiento se identificó como elemento clave para facilitar el proceso de conciliación y mejorar la transferencia de la información entre ambos niveles asistenciales.
El objetivo de este trabajo es evaluar si el uso de una aplicación informática, diseñada para asistir el proceso de conciliación, contribuye a mejorar la calidad de la información sobre el tratamiento en el IAH y a disminuir la incidencia de errores que se producen al conciliar la medicación del paciente al alta.
Material y métodoEstudio cuasi-experimental antes/después con grupo control no equivalente, para evaluar el impacto de una aplicación informática integrada en la historia clínica electrónica.
Ámbito de estudio y sujetosEl estudio se realizó en el Servicio de Medicina Interna de un hospital de tercer nivel; la población de estudio fueron todos los pacientes que, al alta hospitalaria, tenían como destino el domicilio; seleccionándose una muestra mediante muestreo aleatorio simple. El tamaño de la muestra se calculó asumiendo un error alfa de un 5%, con un nivel de confianza del 95% y una prevalencia esperada de errores de conciliación del 30% (según estudios de evaluación previos).
Periodo de estudioLa fase preintervención se realizó evaluando las historias clínicas y los IAH del periodo comprendido entre enero-mayo de 2013. La aplicación se implantó en junio 2013; tras un periodo de formación y pilotaje de 4 meses se evaluó la fase postintervención (octubre-diciembre de 2013).
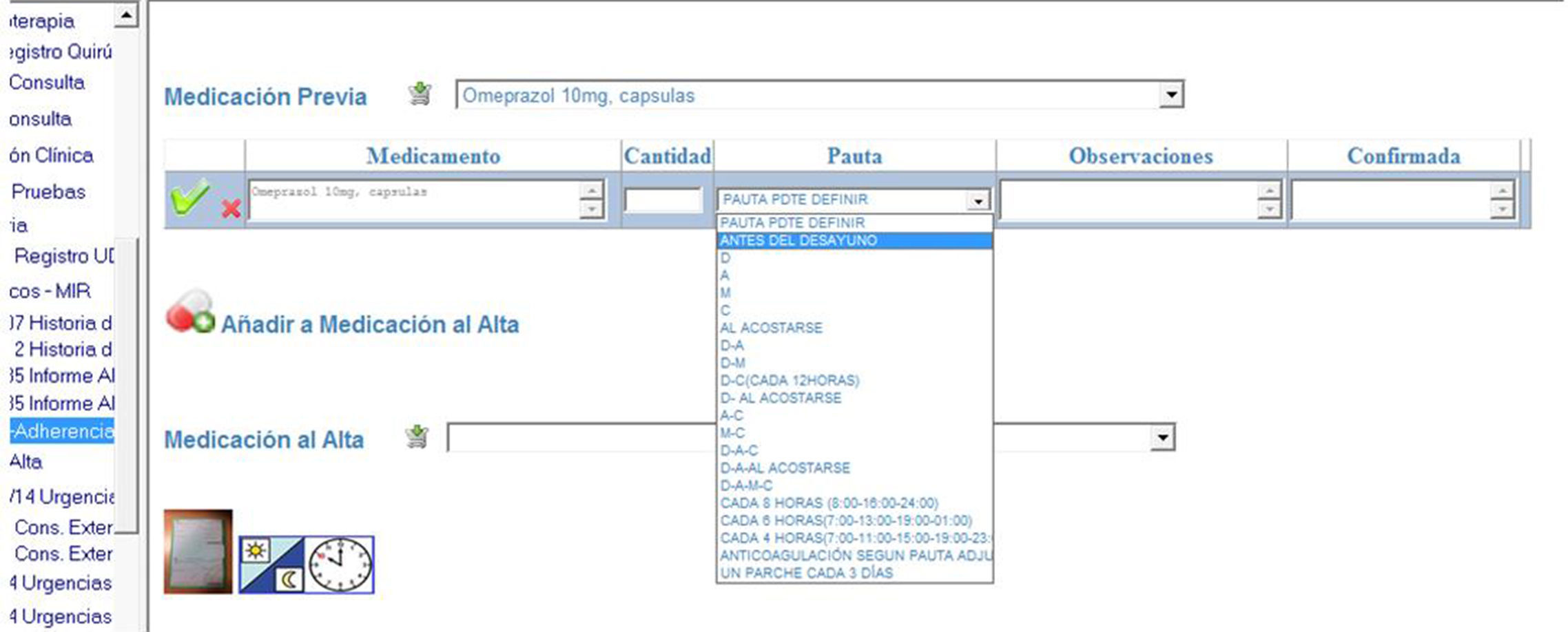
IntervenciónLa intervención consistió en poner a disposición de los médicos del servicio una aplicación informática integrada en la historia clínica digital (fig. 1), que permite registrar la medicación que habitualmente toma el paciente (fig. 2) y los cambios que van a producirse tras el alta hospitalaria, indicando qué medicamento se mantiene, modifica o suspende y cuál se añade tras el proceso de hospitalización (fig. 3).
La aplicación permite registrar cada medicamento seleccionándolo de una base de datos (nomenclátor SAS) en la que consta el principio activo, la dosis y la forma farmacéutica; la cantidad y la pauta posológica puede elegirse de un desplegable y se pueden incluir recomendaciones para la duración del tratamiento o relacionadas con la toma de alimentos. Como elemento de ayuda a la prescripción para algunos medicamentos se han asociado recomendaciones específicas.
La medicación registrada en la aplicación es posteriormente capturada en el informe de alta, quedando claramente especificado el tratamiento previo al ingreso, así como los cambios realizados durante la hospitalización. Esta herramienta permite, además, obtener un plan de medicación personalizado, con un cuadro horario en el que se indica, para uno de los medicamentos, la hora en que se debe tomar, así como las recomendaciones (fig. 4).
La aplicación ha sido diseñada por médicos del servicio de medicina interna y farmacéuticos pertenecientes al «Programa Comparte» y ha contado con el apoyo del departamento de informática del hospital.
Variables del estudioPara determinar el impacto de la aplicación un farmacéutico y un médico internista evaluaron los IAH y las historias clínicas de ambos periodos; se establecieron 2 indicadores: indicador de cobertura del proceso y un indicador de calidad de la prescripción siguiendo el documento de consenso sobre terminología, clasificación y evaluación de los programas de la conciliación de la medicación19, adaptándose según las características de nuestro centro; los indicadores se midieron antes y después de la intervención.
- •
Indicador cobertura (%): n.° de pacientes con conciliación en el IAH/n.° pacientes al alta.
- •
Indicador de calidad de la prescripción (%): n.° pacientes con≥una discrepancia no justificada en el IAH/n.° pacientes con conciliación en el IAH.
Se consideró que se había realizado conciliación si en el IAH se especificaba el tratamiento domiciliario del paciente y los cambios producidos tras la hospitalización, evitando frases como «continuar con la medicación habitual» o «seguir con el mismo tratamiento»20.
Se definió discrepancia no justificada como las discordancias o diferencias entre el tratamiento domiciliario y el régimen de tratamiento al alta no justificadas en el IAH. Y se clasificaron en: omisión (no se prescribe al alta un medicamento que el paciente tomaba previamente), duplicidad (se prescribe un medicamento que el paciente ya tomaba); prescripción incompleta (dosis, pauta no especificada) y prescripciones confusas o ambiguas aquellas que pudiesen inducir a error al paciente.
No se han tenido en cuenta discrepancias no justificadas del tipo: comisión, interacción y contraindicación.
En los pacientes valorados se recogió información sobre variables demográficas, sexo y edad, y otras variables como la inclusión en un programa de atención a pacientes con enfermedades crónicas complejas «Programa Comparte» y el número de fármacos que tenía prescrito el paciente previo al ingreso, evaluándose la relación entre esta variable y la presencia o no de discrepancias no justificadas.
Análisis estadísticoLa población de estudio son los pacientes dados de alta con destino a su domicilio por el servicio de medicina interna, que en un año es de unos 3.600 pacientes. Se calcula el tamaño muestral necesario para conocer los errores de conciliación, con un nivel de confianza del 95%, considerando un error del 5% y con una prevalencia esperada del 60% (en la fase previa), resultando un total de 335 pacientes.
Se realizó un muestreo aleatorio simple en cada periodo de estudio.
Se hizo inicialmente un análisis descriptivo; para las variables cualitativas se utilizaron medidas de frecuencia absoluta y relativa (n.°, %) y para las variables cuantitativas mediana y rango intercuartil, ya que seguía una distribución asimétrica.
Para comparar los grupos de estudio se utilizó el test de Chi-cuadrado y el test exacto de Fisher (en el caso de bajas frecuencias) en las variables cualitativas y la U de Mann Whitney para la variable cuantitativa (que no seguía una distribución normal). El estudio estadístico se realizó con el programa SPSS versión 19. Para el cálculo de la reducción relativa del riesgo (RRR) y la reducción absoluta del riesgo (RAR) se ha utilizado la calculadora CASPe (http://redcaspe.org/herramientas/descargas/tratamientos.xls).
ResultadosSe incluyeron en el estudio 349 pacientes, 199 en la fase preintervención y 150 en la fase postintervención.
En la figura 5 se muestra el esquema general del estudio: en la fase postintervención se observó que de los 150 pacientes incluidos en 93 (63%) se utilizó la aplicación como instrumento de apoyo al proceso de conciliación; sin embargo en 57 se utilizó el procedimiento habitual, a pesar de estar disponible para todos los médicos y accesible desde la historia clínica.
Las características basales de la población de estudio quedan recogidas en la tabla 1; los grupos de estudio presentaron características homogéneas, no encontrándose diferencias estadísticamente significativas en cuanto al sexo (52,3% vs 52,7%; p=0,940), grupos de edad (mayor o igual a 65 años: 65,3% vs 71,3%; p=0,234) e inclusión en el programa de atención a pacientes crónicos, siendo en ambos periodos el grupo de pluripatológicos el de mayor prevalencia. Tampoco se encontraron diferencias en cuanto al número de medicamentos que tomaban los pacientes previo al ingreso en ambos periodos del estudio.
Características de los pacientes
| Total | Fase preintervención | Fase postintervención | p | ||||
| N=349 | % | N=199 | % | N=150 | % | ||
| Sexo | |||||||
| Mujeres | 166 | 47,6 | 95 | 47,7 | 71 | 47,3 | 0,940 |
| Hombres | 183 | 52,4 | 104 | 52,3 | 79 | 52,7 | |
| Edad | |||||||
| Mayores o igual 65 años | 237 | 67,9 | 130 | 65,3 | 107 | 71,3 | 0,234 |
| Menores 65 años | 112 | 32,1 | 69 | 34,7 | 43 | 28,7 | |
| Inclusión en el «Programa Comparte» | |||||||
| Sí | 82 | 23,5 | 53 | 26,3 | 29 | 9,3 | 0,130 |
| Oncológicos | 9 | 11,1 | 4 | 7,8 | 5 | 17,9 | |
| EPOC | 7 | 8,6 | 4 | 7,8 | 3 | 10,7 | |
| ICC | 8 | 9,9 | 6 | 11,8 | 2 | 7,1 | 0,509 |
| Pluripatológicos | 57 | 70,4 | 38 | 72,5 | 19 | 64,3 | |
| No | 267 | 6,50 | 146 | 73,7 | 121 | 80,7 | 0,130 |
| N° medicamentos/ paciente al ingresoa | 7 (4-9) | 7 (4-9) | 7 (4-9) | 0,660 | |||
Tal como muestra la tabla 2 en la fase preintervención de los 199 pacientes en 157 (78,89%) se había realizado el proceso de conciliación, quedando registrado el tratamiento previo y los cambios tras la hospitalización en el IAH, y en la fase postintervención en el grupo de pacientes en el que se utilizó la aplicación (n=93, 63%) el índice de cobertura fue del 100% (p<0,001), mostrándose en todos los informes el proceso de conciliación, y en los 57 pacientes que no se utilizó la aplicación esta quedó reflejada en 12 de ellos (21,05%).
Indicadores en fase preintervención y postintervención
En cuanto al número de pacientes con más de una discrepancia (indicador de calidad), en la fase pre-intervención de los 157 pacientes conciliados, 99 (63,06%) presentaban alguna discrepancia no justificada entre el tratamiento previo y el registrado al alta, y en la fase postintervención cuando se utilizó la aplicación el n.° de discrepancias fue 11 (11,83%) y cuando se siguió el procedimiento habitual fue de 5 (41,66%).
Estos datos indican que el uso de la aplicación informática aumenta en un 26,8% (p<0,01) la realización de la conciliación y se producen un 81,2% menos de errores, lo que supone una reducción absoluta del riesgo del 51,2% (p<0,01).
Se ha analizado en los pacientes con conciliación si el número de medicamentos prescritos al ingreso influyen en la presencia o no de discrepancia no justificada, observándose que, en los pacientes con discrepancias, la mediana de fármacos era mayor 7 (4-9,5) frente a 6 (4-9) en los que no presentaban discrepancias, aunque esta diferencia no es estadísticamente significativa (p=0,243).
Tipos de discrepanciaEn la fase pre-intervención, de los 99 pacientes con al menos un error de conciliación, 38 (39%) tenía entre 3-6 errores de conciliación, como se muestra en la figura 6. El número total de discrepancias no justificadas encontradas fue de 432, lo que supone una media de 2,7 discrepancias por paciente conciliado.
La discrepancia más frecuente en la fase preintervención fue prescripción incompleta (339 [78,5%]), que afecto a 84 pacientes faltando en 26 (30,95%) la dosis y/o pauta de la totalidad de los medicamentos recogidos en el tratamiento habitual; le sigue prescripción confusa (53 [12,3%]), por ejemplo: no quedaba claro si el medicamento lo tomaba previamente el paciente o se había añadido al tratamiento; omisión al alta de un medicamento que el paciente tomaba previamente (35 [8,1%]) y, en menor frecuencia, duplicidad (5 [1,1%]), es decir, se añadía un fármaco que ya tomaba el paciente (tablas 3 y 4).
Tipo de discrepancias no justificadas en fase preintervención y postintervención (con y sin aplicación)
| Tipo | Fase pre n=432 | Fase post n=38 | ||||
| Con aplicación | Sin aplicación | |||||
| N | % | N=11 | % | N=27 | % | |
| Duplicidad | 5 | 1,1 | 0 | 0 | ||
| Omisión | 35 | 8,1 | 0 | 3 | 11,1 | |
| Prescripción confusa | 53 | 12,3 | 11 | 100 | 0 | |
| Prescripción incompleta | 339 | 78,5 | 0 | 24 | 88,8 | |
Pacientes afectados por tipo de discrepancia no justificada en fase preintervención y postintervención (con y sin aplicación)
| Tipo | Fase preintervención (n) | Fase postintervención (n) | |
| Con aplicación | Sin aplicación | ||
| Duplicidad | 5 | 0 | 0 |
| Omisión | 19 | 0 | 1 |
| Prescripción confusa | 30 | 11 | 0 |
| Prescripción incompleta | 84 | 0 | 5 |
| Total pacientes≥una discrepancia no justificada en el IAH | 99 | 11 | 5 |
En la fase postintervención cuando se utilizó la aplicación el único tipo de discrepancia detectada en los IAH fue prescripción confusa, fundamentalmente con medicamentos con varias pautas de administración o en multidosis (gotas, colirios…) y causada por falta de familiarización del médico con la aplicación. El número total de discrepancias fue de 11, lo que supone 0,1 discrepancias por paciente conciliado.
En los que no se utilizó la aplicación los tipos de discrepancias no justificadas fueron: prescripción incompleta (24 [88,8%]) y omisión (3 [11,1%]). Se encontraron 27 discrepancias no justificadas; el número de discrepancias por paciente conciliado fue 2,2.
En cuanto al número de pacientes según el tipo de discrepancia detectada (tabla 4) la que estuvo presente en más pacientes fue prescripción incompleta por falta de dosis y pauta en el tratamiento previo: 84 pacientes (fase preintervención) y 5 pacientes (fase postintervención sin aplicación); sin embargo, con el uso de la aplicación, este tipo de discrepancia no se detectó en ningún paciente.
DiscusiónEl informe de alta hospitalaria es un documento de comunicación en el que se aporta información clínica acerca de la hospitalización, que facilita los cuidados del paciente y la continuidad asistencial.
La historia clínica digital, según una revisión sistemática21, mejora la calidad asistencial pero tiene algunas limitaciones, entre ellas el arrastre de equivocaciones ocasionadas por la práctica «cortar y pegar» un texto, pudiendo ocasionar incongruencias en la historia del paciente.
Un aspecto esencial de los IAH es la información acerca del tratamiento. Existe evidencia acerca de que los problemas con la medicación y sus efectos adversos se pueden relacionar con el gran número de fármacos al alta, con la introducción de fármacos nuevos, con la falta de información y con el uso de fármacos de alto riesgo.
Sobre la calidad de los IAH se han descrito22 problemas como el bajo cumplimiento de los apartados del plan terapéutico y de las recomendaciones del seguimiento, así como problemas asociados a la conciliación del tratamiento.
En este sentido, la implantación de una herramienta que facilite este proceso ha demostrado, según nuestro trabajo, que mejora la información reflejada en el IAH, quedando claramente detallado el tratamiento previo (principio activo, dosis, forma farmacéutica) y los cambios producidos: fármacos suspendidos, modificados y añadidos tras la hospitalización (78,8% vs 100%).
Una de las principales limitaciones del trabajo realizado es el número de pacientes realmente comparados a los que se les incluye en la aplicación, 93 de los 150 estudiados en la fase postintervención, ya que 57 continúan el procedimiento habitual.
De los 199 IAH analizados en el periodo preintervención el 63,0% (99) presentaron alguna discrepancia no justificada, dato similar al encontrado en la bibliografía (35-80%)2–4,10–13,aunque en nuestro estudio solo se utilizó el IAH y la historia clínica como fuente de justificación y no se clarificó con el médico prescriptor, ya que las discrepancias entre en tratamiento previo y el actual debían estar justificadas en el IAH, por ejemplo: si había un cambio de dosis en el informe debía constar en el apartado «modifique» o si había una suspensión de un fármaco esta debía constar en el apartado «suspenda».
En cuanto al tipo de discrepancia los datos publicados son muy discordantes debido a las diferencias metodológicas y conceptuales de los diversos estudios, y así se pone de manifiesto en la revisión bibliográfica realizada por Alfaro-Lara et al.23.
Algunos autores7 no consideran discrepancia el no especificar el tratamiento completo al alta (blanket orders) o utilizar frases como «continuar con la medicación habitual» o «seguir con el mismo tratamiento», por ser práctica habitual en los hospitales españoles. En nuestro estudio, en cambio, sí se ha tenido en cuenta este aspecto, de ahí los resultados de prescripción incompleta en fase preintervención (78,5%) y en fase postintervención sin aplicación (88,8%).
Las escasas discrepancias detectadas con el uso de la aplicación 11 (11,8%) obedecen a incidencias relacionadas con el manejo práctico de la aplicación, originando prescripciones confusas que podrían inducir a error y que ocurren fundamentalmente con prescripciones de medicamentos en multidosis, pautas complejas, etc.
En la fase postintervención los informes elaborados sin el uso de la aplicación, muestran el valor más bajo de conciliación (21,0%) aunque el porcentaje de pacientes con discrepancias disminuye con respecto a la fase preintervención (41,6% vs 63,0%), lo que podría explicarse por una mayor concienciación de los profesionales en cuanto al registro completo del tratamiento en el informe de alta.
No se ha podido demostrar si el número de fármacos que tomaba el paciente influye en la aparición o no de discrepancias, como ocurre en otros estudios en los que los pacientes con más fármacos tenían más discrepancias9.
El uso de la aplicación ha sido del 63%, esto demuestra que, a pesar de ofrecer múltiples ventajas como la oportunidad de estandarizar el registro de la medicación, reducir la variabilidad y los errores al cumplimentar el IAH, aumentar la legibilidad del tratamiento completo o favorecer la adherencia mediante entrega al paciente de cuadro horario, es necesario mejorar algunos aspectos que contribuyan a aumentar su aplicabilidad y faciliten su uso como herramienta de apoyo al proceso de conciliación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.