Se presenta un mapa de 24 indicadores para medir la calidad de la asistencia dada a los pacientes con intoxicaciones agudas que son atendidos en los servicios de urgencias. Se incluyen indicadores estructurales (disponibilidad de protocolos, stock de antídotos, técnicas analíticas, sondas de lavado gástrico), indicadores de proceso (adecuación de las técnicas de descontaminación digestiva, indicaciones de depuración renal y de depuración extrarrenal, uso de antídotos, indicación de análisis toxicológicos, práctica de electrocardiograma, demora asistencial, consulta psiquiátrica, parte judicial), indicadores de resultado (mortalidad, cumplimentación de un conjunto mínimo de datos del intoxicado, formación continuada del personal) e indicadores administrativos (publicaciones).
We present a map of 24 indicators to measure the quality of care given to patients with acute poisoning attended in the emergency department. These include structural indicators (availability of protocols, stocks of antidotes, analytical tests, gastric lavage tubes), process indicators (correct indication of gut decontamination techniques, indications for renal and extra-renal purification, use of antidotes, indication of toxicological analyses, ECG, delays in care, psychiatric referrals, judicial notifications), indicators of results (mortality, compliance with minimum basic data set of poisonings, continuing staff education) and administrative indicators (publications).
La Organización Mundial de la Salud (OMS) define la calidad asistencial como aquella que es capaz de garantizar que todo paciente reciba el conjunto de servicios diagnósticos, terapéuticos y de cuidados más adecuados para obtener el mejor resultado de su proceso, con el mínimo riesgo de iatrogenia y la máxima satisfacción del paciente.
En España, la calidad en sanidad es una inquietud relativamente reciente, pues hace sólo 20 años que se implantó por primera vez un programa de calidad asistencial, en el Hospital de Sant Pau de Barcelona1. Desde entonces, esta preocupación se ha ido expandiendo progresivamente a diferentes instituciones y especialidades médicas. La Societat Catalana de Medicina d'Urgencia publicó en el año 2001, con el aval de la Agencia de Evaluación Tecnológica del Departamento de Sanidad de la Generalitat de Catalunya y de la Fundación Avedis Donabedian, un documento con 103 indicadores de calidad en urgencias, pero sólo dos de ellos (realización de una fibrogastroscopia en la ingesta de cáusticos y valoración neurológica en el etilismo agudo) hacían referencia a la asistencia específica de los intoxicados2.
Hoy por hoy existen pocos datos objetivos sobre cómo se está tratando al intoxicado en urgencias, a pesar de que hay diversos registros puntuales como el "Multicatox"3, el "Registro Español de Toxicovigilancia"4 y el "SemesTox"5. Por todo ello, y debido a la ausencia global y específica de indicadores toxicológicos, los autores de este trabajo, integrantes de la Sección de Toxicología Clínica (STC) de la Asociación Española de Toxicología (AET) y de la Sociedad Española de Medicina de Urgencias y Emergencias (SEMES), popusieron la elaboraración del presente mapa de indicadores para medir los aspectos más relevantes de la calidad de la asistencia urgente prestada al paciente que llega a un servicio de urgencias con una intoxicación aguda.
MétodoPara diseñar un mapa de indicadores de calidad en la asistencia urgente de las intoxicaciones agudas, se formó un grupo de trabajo integrado por los 3 autores del presente documento, que empezaron a trabajar a partir de una propuesta que había realizado Jordi Puiguriguer 1 año antes6 y de la experiencia habida en el Hospital Clínic de Barcelona7. Se manejaron diversos documentos relativos al control de la calidad asistencial mediante indicadores, redactados por otras sociedades o expertos en el tema, y se revisaron guías clínicas, protocolos y consensos en el ámbito de la toxicología clínica, documentos que han quedado reflejados en la bibliografía final que acompaña a este manuscrito.
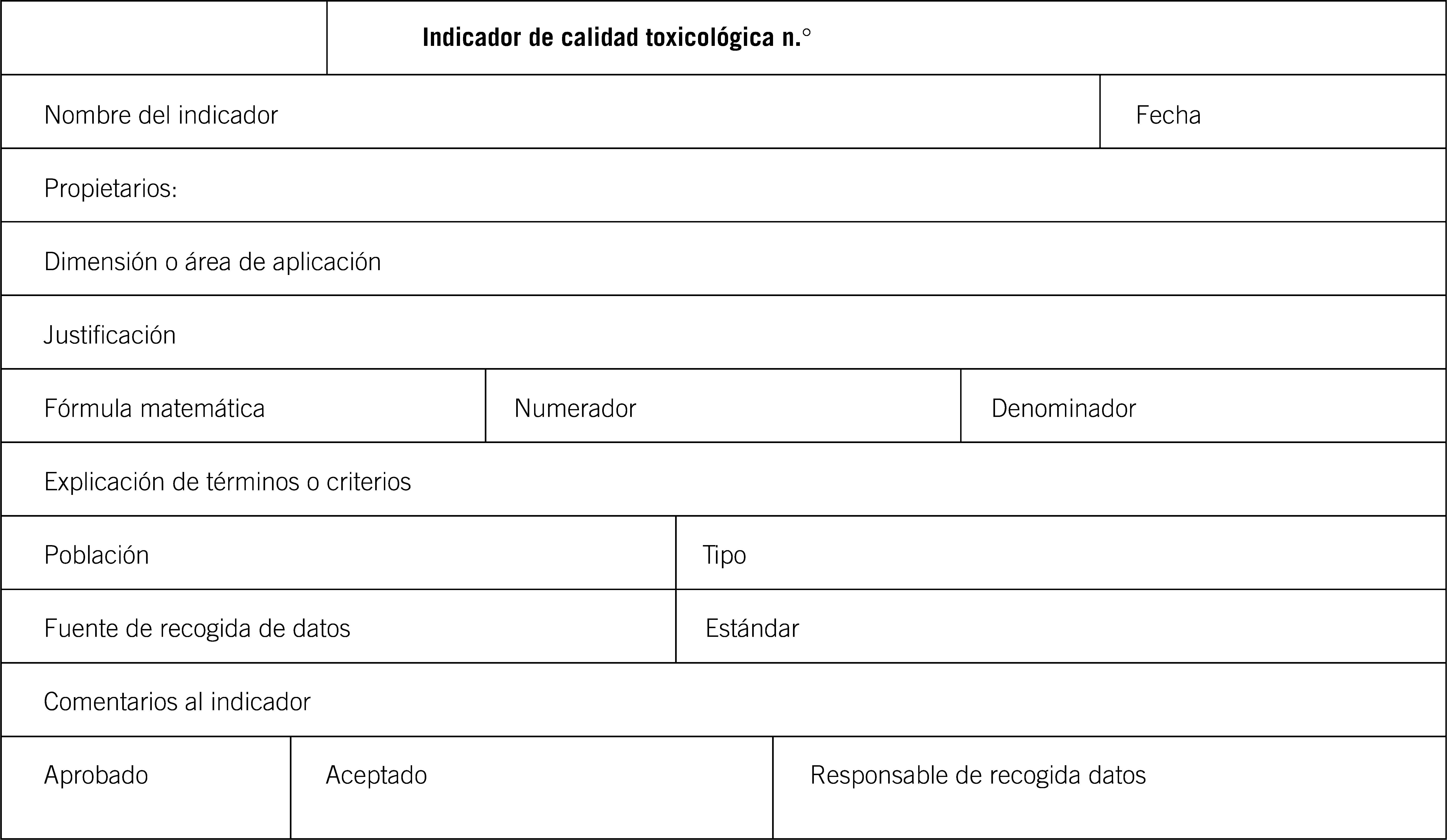
Se decidió unificar la forma de presentación de los indicadores siguiendo una plantilla de uso habitual para expresar los indicadores de calidad, y que es el modelo que se ha seguido para desarrollar los 24 indicadores propuestos (fig. 1).
A continuación se revisaron los términos que se utilizan al estructurar los indicadores:
- 1.
Dimension o area de aplicacion: caracteristica, atributo o aspecto de la atencion asistencial que se quiere destacar, para que esta sea considerada de calidad.
- 2.
Justificacion: causa o motivo fundamental por el cual se define el indicador. Explica el sentido de la medida que se va a realizar.
- 3.
Formula: expresion matematica que refleja el resultado de la medida y que habitualmente se expresa en porcentaje.
- 4.
Explicacion de terminos o criterios: definicion de los vocablos utilizados en el indicador y en la formula, para evitar interpretaciones ambiguas que fueran consideradas de manera diferente por quienes tienen que aplicarlos.
- 5.
Poblacion: descripcion precisa de la unidad de estudio que sera objeto de la medida. Pueden ser pacientes, exploraciones complementarias o tratamientos. En algunos casos sera necesario citar criterios de inclusion o de exclusion.
No siempre sera necesario, ni quiza factible, medir sobre el total de la poblacion definida, por lo que se puede recurrir a la revision de una muestra.
- 6.
Tipo: se refiere a la clasificación de indicadores (actividad, estructura, proceso, resultado).
- 7.
Fuente de datos: define el origen y la secuencia de la información necesaria para obtener los datos a evaluar.
- 8.
Estándar: refleja el grado deseado de cumplimiento del indicador. Se basa en guías clínicas, consensos u opinión de expertos. Habitualmente se expresa en porcentaje.
- 9.
Comentarios: son reflexiones sobre la validez del indicador o sobre posibles factores de confusión que se han de tener en cuenta a la hora de interpretar los resultados. También incluye las referencias bibliográficas, especialmente aquellas en las que se ha basado el estándar.
En el grupo de trabajo se intercambiaron documentos y se fueron construyendo borradores sucesivos que se enviaron, discutieron, corrigieron y ampliaron progresivamente por correo electrónico, y se celebraron 2 reuniones presenciales en Barcelona (5 y 14 de diciembre de 2005). Conseguido un manuscrito provisional, se remitió a finales de diciembre de 2005 a 4 consultores (Tomeu Castanyer, Antonio Dueñas, Ana Ferrer y Lluís Marruecos), expertos en el campo de la toxicología clínica y analítica, de la medicina de urgencias y de la medicina intensiva, que realizaron sus enmiendas y las discutieron entre ellos y los autores, para luego incorporar al documento las correcciones que se consideró oportunas. Éste fue revisado completamente por los autores de forma individual, y en otra reunión presencial conjunta realizada en Barcelona el 16 de marzo de 2006, se unificaron los criterios pendientes y este documento fue aprobado definitivamente el 30 de abril de 2006. A continuación se remitió a la Junta Coordinadora de la Sección de Toxicología Clínica de la AET y posteriormente a la Junta Directiva de la AET, que lo aprobaron y asumieron como documento institucional el 6 de octubre de 2006.
ResultadosDe acuerdo con las bases expuestas previamente, se han elaborado 24 indicadores para evaluar la calidad de la asistencia dada a los pacientes con intoxicaciones agudas atendidos en los servicios de urgencias, hospitalarios y extrahospitalarios. Estos indicadores se enuncian en la tabla 1.
Indicadores de calidad asistencial toxicológica en los servicios de urgencias
|
El servicio de urgencias dispone de un protocolo asistencial de tratamiento específico del tóxico causal de la intoxicación.
Área/dimensión: adecuación, accesibilidad, continuidad, seguridad (sin riesgo), efectividad, eficacia.
Justificación: evitar la variabilidad en la práctica clínica diaria.
Fórmula:
Explicación de términosTóxico: sustancia química en forma de producto doméstico, agrícola, industrial, medicamento o droga de abuso o presente en plantas, setas o animales, y que a determinadas dosis induce un efecto nocivo en algunos órganos o sistemas.
Tóxico causal: en caso de intoxicación por varios principios activos, sería aquel al que se le atribuyen, mayoritariamente, las manifestaciones clínicas.
Intoxicado: persona que ha tenido contacto con una sustancia o veneno y presenta sus efectos.
Protocolos asistenciales: pautas escritas y adecuadas al medio donde se trabaja, que hacen referencia a la atención sanitaria que debe recibir el paciente intoxicado y que cuentan con la acreditación o la validación de la institución donde se utilizan. Deben ser accesibles las 24h del día a todo facultativo que los precise.
Población: todo servicio de atención urgente, que pueda asistir a algún paciente intoxicado: asistencia primaria, centro penitenciario, hospital de nivel I, II, III, 061, SEM o transporte sanitario medicalizado.
Tipo: estructura, recursos, índice.
Fuente de datos: manuales, protocolos y guías existentes en el servicio.
Estándar: ≥ 90%.
Comentarios: la asistencia al intoxicado representa entre un 1 y un 3% del total de las urgencias médicas. En ocasiones, la intoxicación está producida por tóxicos muy poco habituales, lo que crea dudas a los profesionales que prestan la atención inicial. El resultado final, y por tanto el pronóstico, dependerá en buena medida de la atención inicial prestada al paciente, y de ahí la importancia de disponer de protocolos que puedan contribuir a mejorar la calidad del proceso asistencial, disminuir los costos guiando a los clínicos hacia una práctica más estandarizada con estrategias de coste-efectividad, facilitar la asignación eficiente de recursos, utilizar mediciones más validadas y comparables de procesos clínicos y sus resultados, y corregir y mejorar la organización interna de los servicios8,9.
Este indicador es un índice que permite conocer el porcentaje de intoxicados para los que se dispone de protocolo. Pero si el servicio de urgencias carece de protocolos asistenciales toxicológicos, además de no poder medir el "índice", expresa una carencia inadmisible y, por ello, se convierte al mismo tiempo en un indicador "centinela".
Indicador N.° 2El servicio de urgencias y/o el servicio de farmacia disponen del antídoto necesario para tratar al paciente intoxicado.
Área/dimensión: adecuación, continuidad, seguridad (sin riesgo), accesibilidad, efectividad, eficacia.
Justificación: ha de estar definida y protocolizada la existencia de un stock mínimo de antídotos según el nivel asistencial que le corresponda al centro de atención.
Fórmula:
Explicación de términosAntídoto: fármaco que se utiliza para revertir el efecto de un tóxico o que se utiliza para el tratamiento específico de un paciente intoxicado. Han de ser de fácil disposición y accesibles para el personal sanitario las 24h del día y los 365 días del año.
Población: todo servicio de atención urgente que pueda asistir a algún paciente intoxicado: asistencia primaria, centro penitenciario, hospital de nivel I, II, III, 061, SEM o transporte sanitario medicalizado.
Tipo: estructura, recursos, índice.
Fuente de datos: stock de antídotos del servicio de farmacia o de urgencias, manuales o protocolos existentes, datos de alguna comisión de toxicovigilancia o similar.
Estándar: ≥ 90%.
Comentarios: el listado de antídotos que se muestra en la tabla 2 es una propuesta de dotación mínima, y está basada en un documento de consenso publicado en 2005, y en cuya redacción participaron 2 de los editores de este proyecto de indicadores10. Este indicador no se refiere a la disponibilidad cuantitativa de cada antídoto, pero se considera que si hay un antídoto, debería haberlo en cantidad suficiente para cubrir, por lo menos, las necesidades de 2 pacientes durante 24h.
Dotación mínima de antídotos y otros fármacos de especial interés en el tratamiento de las intoxicaciones agudas
| Área básica de salud. Centro penitenciario | Atropina, biperideno, carbón activado, diazepam, flumazenilo, glucosa hipertónica, naloxona, oxígeno normobárico, vitamina K, jarabe de ipecacuana |
| Asistencia urgente extrahospitalaria | Ácido ascórbico, ácido folínico, apomorfina, azul de metileno, bicarbonato 1M, etanol absoluto intravenoso, gluconato cálcico, hidroxocobalamina, piridoxina, protamina, sulfato magnésico y todos los del área básica de salud |
| Hospital de nivel I | Fisostigmina, N-acetilcisteína, penicilina, plasma fresco, polietilenglicol de cadena larga, sulfato sódico y todos los de la asistencia urgente extrahospitalaria |
| Hospital de nivel II | Bromocriptina, dantroleno y todos los del hospital de nivel I |
| Hospital de nivel III | Ciproheptadina, complejo de protrombina, fentolamina, glucagón, penicilamina, suero antiofídico y todos los del hospital de nivel II |
| Hospital de referencia toxicológica u hospital con cámara hiperbárica | Anticuerpos antidigoxina, dimercaprol (BAL), EDTA cálcico disódico, oxígeno hiperbárico, oximas (pralidoxima u obidoxima), silibinina, suero antibotulínico, tiosulfato sódico y todos los del hospital de nivel III |
Aunque este indicador podría considerarse "centinela", en el sentido de si se dispone o no del stock mínimo necesario que se define en la tabla 2 para cada nivel asistencial, se ha decidido considerarlo como "índice", ya que se evaluará para cada intoxicado que hubiera podido precisar antídoto, independientemente de que se le aplique o no.
Se ha introducido el concepto de hospital de referencia toxicológica para significar que en cada comunidad autónoma debiera existir un hospital de tercer nivel que aglutinase antídotos de difícil disponibilidad, ya sea por tratarse de fórmulas magistrales, por ser medicamentos extranjeros o por utilizarse muy esporádicamente.
Indicador N.° 3El laboratorio de urgencias y/o de toxicología dispone del método analítico que permite determinar con carácter de urgencia, de forma cualitativa o cuantitativa, la presencia del tóxico.
Área/dimensión: adecuación, efectividad, continuidad, accesibilidad, eficacia.
Justificación: ha de estar definida y protocolizada la existencia de un método analítico apto para confirmar, con carácter de urgencia y las 24h del día, si un paciente presenta intoxicación, según el nivel asistencial que le corresponda al centro de atención.
Fórmula:
Explicación de términosDeterminación analítica: prueba de laboratorio que, dentro de unos márgenes definidos de sensibilidad y especificidad, informe sobre la ausencia o presencia de un producto en una muestra biológica.
Determinación cuantitativa: determinación analítica con alta especificidad y que informa sobre la cantidad de tóxico presente en una muestra biológica.
Determinación cualitativa: determinación analítica de menor especificidad, que detecta la presencia de un tóxico, sus metabolitos o alguna otra sustancia químicamente relacionada. La determinación cualitativa se informa como positiva si el tóxico o sus metabolitos se encuentran en la muestra a una concentración superior a la de un punto de corte (cutoff) establecido previamente; en caso contrario, se informa como negativa.
Tóxico causal: principal sustancia que ha dado lugar al cuadro clínico de la intoxicación.
Nivel asistencial: estratificación del sistema sanitario que permite clasificar a los hospitales en función de su capacidad para dar respuesta a las necesidades de los pacientes.
Población:todo servicio de atención urgente que pueda asistir a algún paciente intoxicado y tenga laboratorio: hospital de nivel I, II, III.
Tipo: estructura, recursos, índice.
Fuente de datos: petitorio de análisis toxicológico urgentes del laboratorio, cartera de servicios del laboratorio de urgencias o de toxicología con disponibilidad las 24h del día.
Estándar: ≥ 90%.
Comentarios: este indicador podría haber sido considerado como "centinela" (se dispone o no de los análisis cualitativos y cuantitativos que se explicitan en la tabla 3), pero se ha considerado más adecuado como "índice", ya que se evaluará para cada intoxicado que hubiera podido precisar una determinación analítica del tóxico causal, independientemente de que se realice o no. La fórmula propuesta permite que, al monitorizar periódicamente este indicador, se constate si el servicio se acerca o se aleja del estándar. Se excluyen de este indicador los tóxicos no absorbibles (cáusticos) o que sólo producen lesiones oculares o cutáneas por contacto.
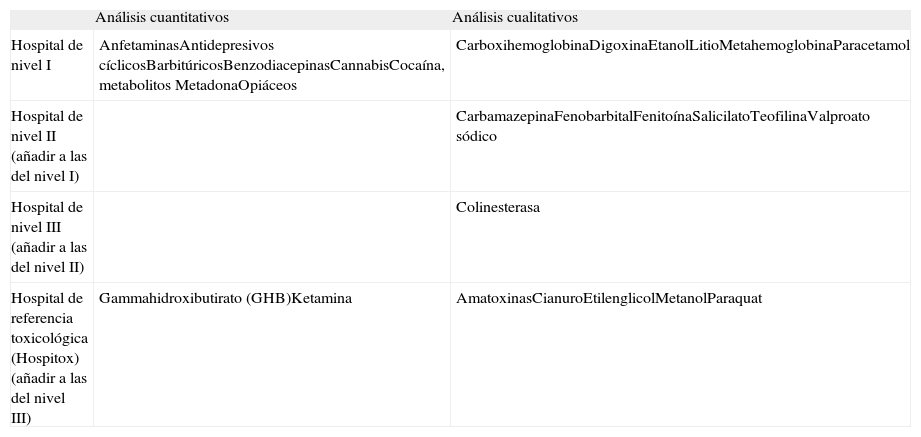
Disponibilidad mínima de analítica toxicológica, en función del nivel asistencial
| Análisis cuantitativos | Análisis cualitativos | |
| Hospital de nivel I | AnfetaminasAntidepresivos cíclicosBarbitúricosBenzodiacepinasCannabisCocaína, metabolitos MetadonaOpiáceos | CarboxihemoglobinaDigoxinaEtanolLitioMetahemoglobinaParacetamol |
| Hospital de nivel II (añadir a las del nivel I) | CarbamazepinaFenobarbitalFenitoínaSalicilatoTeofilinaValproato sódico | |
| Hospital de nivel III (añadir a las del nivel II) | Colinesterasa | |
| Hospital de referencia toxicológica (Hospitox) (añadir a las del nivel III) | Gammahidroxibutirato (GHB)Ketamina | AmatoxinasCianuroEtilenglicolMetanolParaquat |
La propuesta de disponibilidades mínimas de analítica toxicológica urgente, para cada nivel asistencial, se muestra en la tabla 3. Estos análisis se consideran de utilidad para cada uno de los niveles asistenciales propuestos, porque aportan una herramienta de diagnóstico, pueden hacer modificar el tratamiento o influir en el traslado del paciente, con lo que se mejora la calidad de la asistencia11. Los resultados cualitativos propuestos para los hospitales de nivel I y realizados habitualmente con inmunoanálisis enzimático, en caso de ser positivos, deberían ser confirmados mediante técnicas más específicas, generalmente cromatográficas.
Se ha introducido el concepto de hospital de referencia toxicológica para significar que en cada comunidad autónoma debiera existir un hospital de tercer nivel que aglutinase determinaciones analíticas que precisan técnicas complejas, que requieren personal especializado o que son de utilización muy esporádica.
Indicador N.° 4El servicio de urgencias dispone de sonda orogástrica para realizar el lavado gástrico.
Área/dimensión: adecuación, continuidad, efectividad, accesibilidad, eficacia.
Justificación: el rescate digestivo es una técnica acreditada en el tratamiento de algunas intoxicaciones. Ha de estar asequible para cuando se requiera su uso.
Fórmula:
Explicacion de terminosSonda orogastrica para lavado gastrico: denominada comunmente sonda de Faucher, es una sonda ancha, con un diametro exterior aproximado de 12-13,3mm para ser usada en adultos y de 7,8-9,3mm para ser usada en ninos. La sonda ha de ser desechable (de un solo uso), roma en su parte distal, semirrigida para permitir su llegada al estomago cuando se introduce por via oral, pero suficientemente flexible para no danar la mucosa12.
Lavado gastrico: procedimiento por el cual se extrae del estomago un toxico ingerido por via oral.
Poblacion: todo servicio de atencion urgente que realice dicho procedimiento terapeutico: hospital de nivel I, II, III, 061, SEM o transporte sanitario medicalizado.
Tipo: estructura, recursos, centinela.
Fuente de datos: inventario del almacén de la institución o del servicio de urgencias.
Estándar: 100% (la sonda ha de estar disponible en el servicio de urgencias).
Comentarios: este indicador valora la disponibilidad de una sonda orogástrica para poder realizar el lavado gástrico, independientemente de que la indicación de descontaminación digestiva sea adecuada o no. Se considera óptimo que el rescate digestivo sea efectuado en la primera hora después de la ingesta del tóxico por vía oral, período que puede alargarse hasta 4, 6 o incluso más horas, dependiendo de las propiedades de la sustancia ingerida (si es o no de absorción retardada) o de si la absorción se ha retrasado por el estado clínico del paciente (coma profundo, shock)13. La disponibilidad de esta sonda de Faucher no implica que la descontaminación digestiva sea obligatoria, ni que si está indicada la descontaminación deba procederse al lavado, ni de que en caso de que se lave se haga siempre con este tipo de sonda, ya que las sondas de Levin o las de doble luz constituyen también otras alternativas, en particular si se ha ingerido soluciones líquidas14. Sin embargo, se considera que las sondas nasogástricas tienen un diámetro insuficiente para permitir un lavado satisfactorio si el paciente ha ingerido medicamentos u otras materias sólidas, y además pueden producir epistaxis15, por lo que los servicios de urgencias han de disponer siempre de este tipo de sonda orogástrica.
Indicador N.° 5Hay constancia en el informe asistencial de que se ha practicado un electrocardiograma (ECG) a todo paciente que consulta por una intoxicación por agentes cardiotóxicos.
Área/dimensión: adecuación, continuidad, seguridad (sin riesgo), accesibilidad, efectividad, eficacia.
Justificación: la principal complicación de la intoxicación por las sustancias mencionadas en la tabla 4 son las alteraciones del ritmo cardíaco.
Sustancias consideradas cardiotóxicas
| Medicamentos | Antagonistas del calcio, antiarrítmicos, antidepresivos cíclicos, antipalúdicos, bloqueadores beta, carbamazepina, digoxina, neurolépticos, teofilina |
| Drogas de abuso | Cocaína, anfetamínicos |
| Productos domésticos | Monóxido de carbono |
| Productos industriales | Ácido fluorhídrico, arsénico, hexafluorosilicatos, hidrocarburos halogenados |
| Productos agrícolas | Insecticidas organoclorados, insecticidas organofosforados, insecticidas carbamatos |
| Plantas | Aconitum napellus, Conium maculatum, Convalaria majalis, Nerium oleander |
Fórmula:
Explicación de términosInforme asistencial: documento en el que queda registrada la atención prestada al paciente. Engloba tanto el informe médico como la hoja de enfermería.
Sustancia cardiotóxica: son diversas sustancias como medicamentos, drogas de abuso, productos agrícolas, industriales o plantas, y cuya acción a dosis tóxicas se caracteriza por inducir trastornos cardíacos o hemodinámicos (tabla 4).
Intoxicación: evidencia de exposición reciente (últimas 24h) a los xenobióticos citados en la tabla 4, con manifestaciones clínicas compatibles con una sobredosificación y/o concentraciones elevadas en los análisis toxicológicos.
ECG: registro de la actividad eléctrica del corazón. En la historia clínica ha de figurar un ECG de 12 derivaciones impreso en papel.
Población: todo servicio de atención urgente, que pueda asistir a algún paciente intoxicado: asistencia primaria, centro penitenciario, hospital de nivel I, II, III, 061, SEM o transporte sanitario medicalizado.
Tipo: proceso, funcional, centinela.
Fuente de datos: informe asistencial de urgencias, médico o de enfermería; historia clínica del paciente.
Estándar: 100% (debe haber constancia en el informe asistencial de que se ha practicado un ECG a los intoxicados por agentes cardiotóxicos).
Comentarios: este indicador se considera de tipo "centinela", dada la gravedad intrínseca que comporta la intoxicación por sustancias cardiotóxicas.
La lista de sustancias cardiotóxicas (tabla 4) se ha basado en la propuesta de Brent16. Se admitirá, como alternativa al registro en papel del ECG, que conste en el informe de asistencia la descripción de un ECG practicado al ingreso o durante su estancia en urgencias. No se admite la monitorización del ECG en pantalla, salvo en el transporte medicalizado y en la asistencia extrahospitalaria, en cuyo caso debe constar al menos una derivación impresa.
Indicador N.° 6La descontaminación digestiva ha sido indicada correctamente a los pacientes que consultan por una intoxicación medicamentosa aguda.
Área/dimensión: efectividad, adecuación, seguridad (sin riesgo), continuidad, eficacia.
Justificación: dentro del arsenal terapéutico del intoxicado, las medidas de descontaminación digestiva (lavado gástrico, inducción del vómito, carbón activado y catárticos) ocupan un lugar preferente.
Fórmula:
Explicación de términosDescontaminación digestiva: cualquier sustancia administrada o procedimiento aplicado, con la intencion de evitar la absórcion digestiva de un tóxico: jarabe de ipecacuana, carbón activado, aspirado/lavado gástrico o catártico.
Aplicación correcta del algoritmo de indicaciones y método: significa que se han seguido los criterios de Amigó et al17. Correcto significa que no se ha descontaminado porque no procedía, o que se ha descontaminado porque procedía y que se ha utilizado el método adecuado y especificado en el citado algoritmo.
Intervalo: período que se inicia desde la hora referida de la ingesta hasta que se realiza la técnica de descontaminación digestiva.
Población: todo servicio de atención urgente que pueda asistir a algún paciente intoxicado: asistencia primaria, centro penitenciario, hospital de nivel I, II, III, 061, SEM o transporte sanitario medicalizado.
Tipo: proceso, funcional, índice.
Fuente de datos: informe asistencial médico y de enfermería.
Estándar: > 90%.
Comentarios: la intoxicación medicamentosa aguda es una de las intoxicaciones más frecuentes atendidas en los servicios de urgencias y la indicación o no de la descontaminación digestiva y la elección del método más apropiado, un motivo de frecuente controversia, aun a pesar de las recomendaciones realizadas por la EAPCCT y la AACT. En todos los casos y según la evidencia cientifica, sus correctas indicación y utilización estarán definidas por 4 factores: el tipo de medicamento, la dosis, el tiempo transcurrido desde la ingesta y el estado clínico del paciente.
Indicador N.° 7La diuresis forzada ha sido indicada correctamente a los pacientes que consultan por una intoxicación aguda.
Área/dimensión: efectividad, adecuación, seguridad (sin riesgo), continuidad, eficacia.
Justificación: la diuresis forzada es una técnica de depuración renal que en el enfermo intoxicado tiene escasas indicaciones, pero que en ocasiones es una opción terapéutica útil, aunque su puesta en práctica requiere controles y representa siempre un riesgo para el paciente.
Fórmula:
Explicación de términosDiuresis forzada: es una tecnica que mediante perfusiones intravenosas de fluidos permite incrementar el filtrado glomerular de productos toxicos y/o reducir su reabsorcion tubular.
Aplicación correcta: la indicación correcta se basa en los criterios de Lloret et al10 (tabla 5).
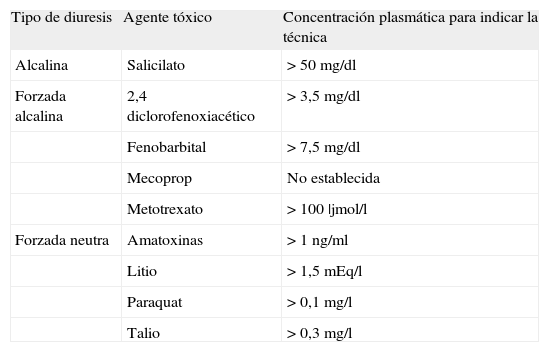
Indicaciones de la diuresis forzada
| Tipo de diuresis | Agente tóxico | Concentración plasmática para indicar la técnica |
| Alcalina | Salicilato | > 50mg/dl |
| Forzada alcalina | 2,4 diclorofenoxiacético | > 3,5mg/dl |
| Fenobarbital | > 7,5mg/dl | |
| Mecoprop | No establecida | |
| Metotrexato | > 100 |jmol/l | |
| Forzada neutra | Amatoxinas | > 1ng/ml |
| Litio | > 1,5mEq/l | |
| Paraquat | > 0,1mg/l | |
| Talio | > 0,3mg/l |
Población: hospital de nivel I, II, III. Se excluyen centros de asistencia primaria y medios de transporte sanitario, aunque estén medicalizados.
Tipo: proceso, funcional, índice.
Fuente de datos: registro de pacientes intoxicados, informe asistencial de urgencias, resultados de laboratorio; en su ausencia, revisión de las historias clínicas (registros médicos y de enfermería).
Estándar: > 95%.
Comentarios: las indicaciones de esta técnica son poco fecuentes. Su aplicación requiere controlar el balance hidroelectrolítico, la presión venosa central, la diuresis y la evolución clínica. El riesgo es de provocar hipervolemia, edema pulmonar o cerebral, cambios iónicos o de pH.
Este indicador valora sólo las diuresis forzadas realizadas. No debe aplicarse para indicaciones no realizadas, aunque hubieran debido hacerse.
Indicador N.° 8La depuración artificial ha sido indicada correctamente a los pacientes que consultan por una intoxicación aguda.
Área/dimensión: efectividad, adecuación, seguridad (sin riesgo), continuidad, accesibilidad.
Justificación: la depuración artificial o extrarrenal es un tipo de técnica de extracción del tóxico ya absorbido que en el enfermo intoxicado tiene escasas indicaciones, pero que en ocasiones es una opción terapéutica muy útil, aunque su puesta en práctica requiere un instrumental específico, personal cualificado, controles frecuentes y representa siempre un riesgo para el paciente.
Fórmula:
Explicación de términosDepuración artificial o extrarrenal: sistema extracorpóreo que permite extraer sustancias tóxicas circulantes en la sangre de un paciente. Se refiere a la diálisis peritoneal, la hemodiálisis, la hemoperfusión, la hemofiltración, la hemodiafiltración, el recambio plasmático (plasmaféresis) y el recambio sanguíneo (exanguinotransfusión).
Indicación correcta: La indicación correcta se basa en los criterios clínicos descritos por Lloret et al10 y en los analíticos que se especifican en la tabla 6 y en la que se detallan 4 opciones de depuración extrarrenal en razón de las diferentes características cinéticas de los tóxicos.
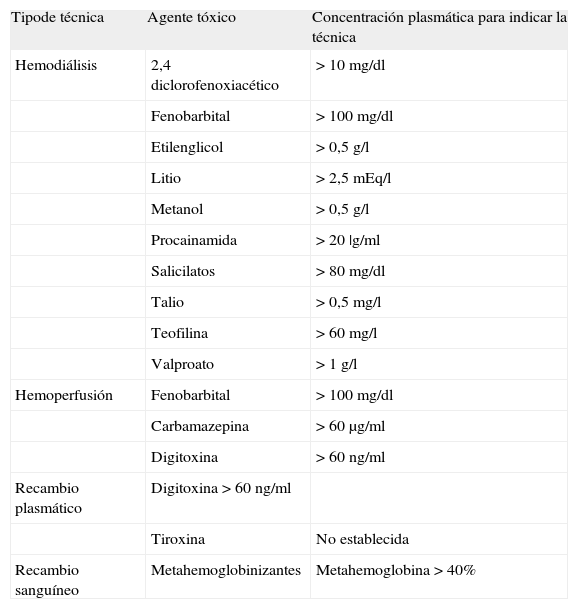
Indicaciones de la depuración extrarrenal
| Tipode técnica | Agente tóxico | Concentración plasmática para indicar la técnica |
| Hemodiálisis | 2,4 diclorofenoxiacético | > 10mg/dl |
| Fenobarbital | > 100mg/dl | |
| Etilenglicol | > 0,5g/l | |
| Litio | > 2,5mEq/l | |
| Metanol | > 0,5g/l | |
| Procainamida | > 20 |g/ml | |
| Salicilatos | > 80mg/dl | |
| Talio | > 0,5mg/l | |
| Teofilina | > 60mg/l | |
| Valproato | > 1g/l | |
| Hemoperfusión | Fenobarbital | > 100mg/dl |
| Carbamazepina | > 60μg/ml | |
| Digitoxina | > 60ng/ml | |
| Recambio plasmático | Digitoxina>60ng/ml | |
| Tiroxina | No establecida | |
| Recambio sanguíneo | Metahemoglobinizantes | Metahemoglobina>40% |
Población: hospital de nivel III u hospital con unidad de diálisis o con UCI capacitada para realizar técnicas de depuración extrarrenal.
Tipo: proceso, funcional, centinela.
Fuente de datos: informe asistencial de urgencias, resultados de laboratorio, registro de pacientes intoxicados, historia clínica (registros médicos y de enfermería).
Estándar: 100%.
Comentarios: las indicaciones de estas técnicas son poco fecuentes. Cuando se la ha indicado, la aplicación de la técnica no debe demorarse, ya que este retraso puede condicionar la aparición de secuelas o la mortalidad. Su aplicación requiere colocar catéteres que permitan un elevado flujo de sangre (> 100ml/min) y ubicados en venas de grueso calibre (yugular, subclavia o femoral). Se requiere un área adecuada (UCI o unidad de diálisis), el equipo de depuración y personal médico y de enfermería cualificado.
Este indicador valora sólo las indicaciones de depuración artificial realizadas. Por ello, no debe aplicarse ni pretende analizar indicaciones que no se han realizado, aunque debieran haberse hecho.
Indicador N.° 9La administración de carbón activado, como método de descontaminación digestiva, no ha generado broncoaspiración.
Área/dimensión: efectividad, seguridad (sin riesgo), continuidad, eficiencia.
Justificación: la descontaminación digestiva, y en particular la administración de carbón activado, es, sin duda, el tratamiento más utilizado actualmente en la atención al paciente intoxicado agudo. Su indicación, la técnica de preparación y el modo de administración han de estar claramente protocolizados para evitar riesgos al intoxicado, el principal de los cuales es la broncoaspiración. Cuando se indica carbón activado, la integridad de la vía aérea ha de estar garantizada, ya sea de forma espontánea (el paciente está consciente) o porque se ha procedido a la intubación traqueal (el paciente está en coma). Si hay riesgo de broncoaspiración al administrar carbón activado, no hay que indicarlo.
Fórmula:
Explicación de términosAdministración de carbón activado: se considerará su administración, tanto si es por vía oral como por sonda gástrica, en dosis única o repetida. Y también se considerará si es el único tratamiento utilizado para descontaminar el tubo digestivo o si constituye un complemento de la inducción del vómito, la aspiración gástrica o el lavado gástrico.
Broncoaspiración de carbón activado: los criterios a considerar se basan en los de Amigó et al18 y consisten en que entre las 0 y las 24h que siguen a la administración de carbón activado, se detecte la presencia de carbón en el esputo del paciente consciente, en el aspirado bronquial del paciente intubado o en la fibrobroncoscopia, en caso de realizarse por cualquier motivo.
Población: todo servicio de atención urgente que pueda asistir a algún paciente intoxicado: asistencia primaria, centro penitenciario, hospital de nivel I, II, III, 061, SEM o transporte sanitario medicalizado.
Tipo: proceso, funcional, centinela.
Fuente de datos: revision de los diagnosticos de las altas hospitalarias, teniendo en cuenta que las broncoaspiraciones son criterio de ingreso hospitalario; registros médicos y de enfermería; codificaciones del alta hospitalaria.
Estándar: 100%.
Comentarios: a pesar de las recomendaciones existentes en la literatura médica y los protocolos asistenciales que hacen referencia a las técnicas de descontaminación y a la prevención de la broncoaspiración iatrogénica, la incidencia de esta complicación es alta (5-7%), sobre todo en el paciente que tiene disminuido el nivel de conciencia, y puede llevar a una insuficiencia respiratoria potencialmente muy grave, en algunos casos más grave que el propio episodio agudo de la intoxicación. En este indicador, se contempla sólo la evidencia de carbón en la vía aérea. Se excluye, por tanto, el concepto de broncoaspiración simple, neumonía aspirativa o neumonía bacteriana u otros tipos de complicaciones respiratorias, por las dificultades en conocer con certeza si estas manifestaciones son inherentes al tóxico, complicaciones espontáneas de la intoxicación o iatrogenia secundaria a las maniobras de descontaminación.
Se considera que un buen cumplimiento de este indicador puede corresponder a una medida de buena eficacia en la asistencia global del intoxicado, y es considerado como un indicador "centinela". Debe tenerse en cuenta que muchos intoxicados recibirán descontaminación digestiva, y una de las opciones es el carbón activado. Este tratamieno representa siempre un riesgo de inducir una afección respiratoria, y si ésta se presenta, además de agravar la situación del paciente, implica un coste económico adicional (broncodilatadores, oxigenoterapia, antibióticos profilácticos), prolongación de los días de ingreso e incluso riesgo de mortalidad19.
Indicador N.° 10El intoxicado por monóxido de carbono recibe oxigenoterapia precoz con FiO2>0,8 durante un mínimo de 6h, con una mascarilla con reservorio (si no está intubado) o con una FiO2 de 1 (si está intubado).
Área/dimensión: adecuación, accesibilidad, continuidad, seguridad (sin riesgo), efectividad, eficiencia, eficacia.
Justificación: retirar al paciente de un ambiente con concentración elevada de monóxido de carbono (CO) e iniciar cuanto antes una oxigenoterapia con fracción inspiratoria de oxígeno (FiO2) lo más próxima a 1 es la base inicial del tratamiento del paciente intoxicado con CO. El objetivo es acortar, lo más rápidamene posible, la semivida de eliminación de la carboxihemoglobina (COHb) y conseguir concentraciones de COHb<1%. Este objetivo requiere mantener este tipo de oxigenoterapia durante un cierto período, variable en función de la concentración inicial de COHb, pero que nunca será inferior a 6h20.
Fórmula:
Explicación de términosIntoxicación por monóxido de carbono: paciente expuesto a una fuente de CO (estufa, calentador, brasero, motor de explosión, humo de incendio), que presenta manifestaciones clínicas (cefalea, astenia, mareos, náuseas, debilidad muscular, confusión, disminución del nivel de conciencia, arritmias, convulsiones) y que tiene una concentración en sangre arterial o venosa de COHb mayor del 4% en no fumadores y mayor del 10% en fumadores de un paquete al día21.
Tratamiento con oxigenoterapia a elevada concentración (> 80%): es la oxigenoterapia administrada con una mascarilla con reservorio (tipo Monagan) o, si el paciente está intubado y ventilado mecánicamente, con oxígeno puro, sin mezcla de aire. Incluye también la oxigenoterapia en una cámara hiperbárica.
Duración de la oxigenoterapia: se refiere al tiempo transcurrido a partir del diagnóstico clínico y/o analítico de la intoxicación por CO.
Población: todo servicio de atención urgente que pueda asistir a algún paciente intoxicado: asistencia primaria, centro penitenciario, hospital de nivel I, II, III, 061, SEM o transporte sanitario medicalizado.
Tipo: proceso, funcional, centinela.
Fuente de datos: registros de asistencia del 061, SEM o transporte medicalizado; informe asistencial médico y de enfermería de urgencias; datos del laboratorio de urgencias (COHb); registros asistenciales de la unidad de medicina hiperbárica.
Estándar: 100%.
Comentarios: la intoxicación por CO es, inmeditamente después de las sobredosis por drogas de abuso, la principal causa de muerte y secuelas neurológicas de origen tóxico en nuestro medio22. El CO suele proceder de la combustión generada por estufas, calentadores, braseros, chimeneas, coches con el motor en marcha, incendios y otras combustiones, por lo que es mucho más frecuente en épocas invernales.
La oxigenoterapia es considerada un antídoto de la intoxicación por CO. Su aplicación precoz e intensa puede reducir el riesgo de muerte y de secuelas inmediatas y tardías. Para conseguir FiO2 elevadas, cuando el paciente está consciente se recurre a una mascarilla con reservorio (tipo Monagan) o si el paciente está intubado y ventilado mecánicamente, a oxigenarlo sin mezcla de aire (FiO2=1).
Este indicador es considerado de tipo "centinela". En caso de incumplimiento, puede aplicarse la fórmula matemática que permite seguir la evolución en el tiempo de la calidad asistencial medida con este indicador.
Indicador N.° 11No se ha administrado flumazenilo a pacientes con nivel de conciencia de más de 12 puntos en la escala de Glasgow ni a pacientes con convulsiones previas en el curso clínico de su intoxicación.
Área/dimensión: adecuación, continuidad, seguridad (sin riesgo), efectividad, eficiencia.
Justificación: el flumazenilo es un antídoto específico para el tratamiento de las intoxicaciones o sobredosificaciones con benzodiacepinas, solas o con otros fármacos, y que se indica para revertir la depresión del nivel de conciencia. Su utilización está también justificada en los casos de coma de origen desconocido. Pero el uso de flumazenilo puede desencadenar un síndrome de abstinencia en adictos a las benzodiacepinas y convulsiones. Además, el flumazenilo tiene un coste económico elevado.
Fórmula:
- –
Administracion intravenosa de flumazenilo a pacientes intoxicados con benzodiacepinas, solas o con otros farmacos, o a pacientes con una disminucion de la conciencia de causa desconocida, pero en los que esta perdida del estado de vigilia no es profunda, no comporta depresion respiratoria y no hay perdida de reflejos faringeos, el paciente conserva la respuesta verbal espontanea o con estimulos, equivalente todo ello a una puntuacion del nivel de conciencia medido por la escala de Glasgow de 13, 14 o 15 puntos23.
- –
Pacientes que han presentado una convulsion: intoxicados por cualquier sustancia y que, como manifestacion clinica, presentan una crisis convulsiva, independientemente del estado de conciencia previo y de si tenian o no antecedentes epilepticos24.
Administracion de flumazenilo: administracion intravenosa de flumazenilo, en bolo o en perfusion continua.
Poblacion: todo servicio de atencion urgente que pueda asistir a algun paciente intoxicado: asistencia primaria, centro penitenciario, hospital de nivel I, II, III, 061, SEM o transporte sanitario medicalizado.
Tipo: proceso, funcional, indice.
Fuente de datos: registros de asistencia del 061, el SEM o el transporte medicalizado. Informe asistencial de urgencias.
Estandar: < 10%.
Comentarios: la mision del flumazenilo es que los pacientes en coma recuperen el nivel de conciencia y garantizar una via aerea permeable, un buen reflejo tusigeno y una adecuada capacidad ventilatoria. Se indica en el coma benzodiacepinico o de causa desconocida, pero en ocasiones (< 10% de las indicaciones del flumazenilo) un paciente puede ser remitido a urgencias con una leve disminucion del estado de conciencia (Glasgow, 13-14); en este caso se usa el antidoto para descartar la participacion de las benzodiacepinas, administradas de forma aguda o cronica, en el estado del paciente. Cuando el flumazenilo se ha administrado correctamente y la respuesta del paciente ha sido favorable, en ocasiones el intoxicado vuelve a sedarse, por lo que se debe evaluar una nueva administracion del antidoto en forma de bolo o de perfusion intravenosa continua.
Pero el uso del flumazenilo comporta un riesgo de efectos secundarios, entre los que destacan el sindrome de abstinencia en adictos a las benzodiacepinas y las convulsiones. Estas ultimas podrian presentarse en pacientes intoxicados con farmacos o drogas proconvulsivas, como los antidepresivos triciclicos, inhibidores de la recaptacion de serotonina, isoniazida, teofilina, cocaina o anfetaminas. Por ello, este antídoto sólo se administra a pacientes en coma (Glasgow, < 12), y se considera contraindicado en pacientes que han tenido convulsiones.
Aunque este indicador sea considerado "índice", la administración de flumazenilo a un paciente que ha tenido convulsiones es un riesgo iatrogénico muy grave, que eleva en la práctica la categoria de este indicador a "centinela". Las convulsiones aparecidas por una administración de flumazenilo agravan el estado del paciente25. Sin embargo, en el paciente que no ha tenido convulsiones pero que puede presentarlas (antecedentes epilépticos o intoxicación por los fármacos o drogas citados previamente), debe evaluarse la relación beneficio/riesgo, pero este riesgo no contraindica per se la administración del fármaco, y su utilización en estas condiciones y a efectos de este indicador no se considerará inadecuada.
Indicador N.° 12No se ha administrado naloxona a pacientes con un nivel de conciencia, medido con la escala de Glasgow, > 12 puntos.
Área/dimensión: adecuación, seguridad (sin riesgo), continuidad, efectividad.
Justificación: la naloxona es un antídoto específico para el tratamiento de las intoxicaciones o sobredosificaciones con opiáceos (heroína, morfina, metadona y otros), solos o con otros fármacos o drogas, y que se indica para revertir la depresión del nivel de conciencia, garantizar la vía áerea permeable, una adecuada ventilación alveolar y un eficaz reflejo tusígeno. Su utilización también está justificada en los casos de coma de origen desconocido. Pero el uso de naloxona tiene potenciales efectos secundarios, ya que puede desencadenar un síndrome de abstinencia en adictos a opiáceos, por lo que su utilización exige una marcada disminución del estado de conciencia (Glasgow, < 12 puntos).
Fórmula:
Explicación de términosAdministración inadecuada de naloxona: administración intravenosa de naloxona a pacientes intoxicados con opiáceos, solos o con otros fármacos o drogas de abuso, o con una disminución aguda de la conciencia de causa desconocida, pero en los que esta pérdida del estado de vigilia no es profunda, no comporta depresión respiratoria y no hay pérdida de reflejos faríngeos, y el paciente conserva la respuesta verbal espontánea o con estímulos, equivalente todo ello a una puntuacion del nivel de conciencia en la escala de Glasgow de 13, 14 o 15 puntos26.
Administracion de naloxona: administracion intravenosa de naloxona, en bolo o en perfusion continua.
Poblacion: todo servicio de atencion urgente que pueda asistir a algun paciente intoxicado: asistencia primaria, centro penitenciario, hospital de nivel I, II, III, 061, SEM o transporte sanitario medicalizado.
Tipo: proceso, funcional, índice.
Fuente de datos: registros de asistencia del 061, SEM o transporte medicalizado; informe médico de asistencia y de enfermería de urgencias.
Estándar: < 10%.
Comentarios: la misión de la naloxona es recuperar el nivel de conciencia en los pacientes en coma, garantizar la vía aérea permeable, un buen reflejo tusígeno y capacidad ventilatoria. Se indica en el coma por opiáceos o de causa desconocida, pero en ocasiones (< 10% de las indicaciones de la naloxona) un paciente puede ser remitido a urgencias con una leve disminución del estado de conciencia (Glasgow. 1314), en este caso se usa el antídoto para descartar la participación de los opiáceos, administrados de forma aguda o crónica, en el estado del paciente.
Cuando la naloxona se ha administrado correctamente y la respuesta del paciente ha sido favorable, en ocasiones el intoxicado vuelve a sedarse, por lo que debe evaluarse la nueva administración del antídoto en forma de bolo o de perfusión intravenosa continua. La naloxona no previene ni resuelve el edema agudo de pulmón no cardiogénico que, a veces, presentan estos pacientes con sobredosis de opiáceos.
El uso de la naloxona comporta un riesgo de efectos secundarios, entre los que destacan el síndrome de abstinencia en adictos a opiáceos. Por ello, este antídoto sólo se administra a pacientes en coma (Glasgow, ≤ 12).
Indicador N.° 13No se ha realizado una extracción de sangre para determinar la concentración plasmática de paracetamol, antes de que hayan transcurrido 4h desde la ingesta de una dosis única y potencialmente tóxica del fármaco.
Área/dimensión: efectividad, adecuación, seguridad (sin riesgo), continuidad, eficiencia, accesibilidad.
Justificación: la intoxicación por paracetamol es potencialmente muy grave. Además de las medidas para prevenir la absorción del fármaco, se dispone de un antídoto de reconocida eficacia desde hace 30 años27. Para indicar el antídoto se establece una correlación entre la concentración plasmática de paracetamol y el tiempo transcurrido desde la ingesta, correlación que tiene una representación gráfica en el denominado nomograma de Prescott-Matthew-Rumack28, y en el que se evalúa el riesgo de hepatotoxicidad con la condición ineludible de realizar la extracción de sangre para determinar la concentración de paracetamol cuando han transcurrido, al menos, 4h de la ingesta de una dosis única. Una determinación de paracetamol previa a las 4h, además de no permitir una evaluación pronóstica ni tomar decisiones adecuadas respecto al tratamiento antidótico, representa un consumo de recursos, personales y materiales, y una inútil extracción sanguínea en el paciente, que deberá repetirse posteriormente.
Fórmula:
Explicación de términosParacetamolemia: concentración plasmática de paracetamol en sangre.
Nomograma de Prescott-Matthew-Rumack: gráfico validado internacionalmente para prever el riesgo de hepatotoxicidad en una intoxicación por paracetamol, a partir del resultado obtenido en su cuantificación plasmática, realizada siempre a partir de las 4 horas tras la ingesta29. Este nomograma sólo es aplicable en la intoxicación aguda por paracetamol en adultos y en ingesta única, no fraccionada, del fármaco.
Población: cualquier servicio de urgencias con capacidad de realizar de forma continuada una cuantificación de paracetamol en sangre, las 24h del día.
Tipo: proceso, funcional, índice.
Fuente de datos: informe médico de asistencia y de enfermería de urgencias; registro del laboratorio de urgencias.
Estándar: ≥ 90%.
Comentarios: la morbilidad de la intoxicación por paracetamol es frecuente y el hígado es el órgano diana. Está la posibilidad de una hepatitis fulminante con riesgo de muerte. Por ello, en toda ingesta de una dosis tóxica de paracetamol (más de 100mg/kg) debe evaluarse el riesgo de hepatotoxicidad, e indicar o no un tratamiento antidótico con eficacia garantizada si se administra antes de las 12h de la ingesta. Esta evaluación requiere conocer la paracetamolemia y el tiempo transcurrido desde la ingesta de una dosis única, y correlacionarlos mediante el citado nomograma30.
En cualquier caso, el antídoto del paracetamol, la Nacetilcisteína, no es un fármaco inocuo y se han descrito reacciones anafilactoides, por lo que no puede proponerse su uso indiscriminado, de ahí los esfuerzos en racionalizar su indicación. Sólo en el caso de pacientes en que se sospeche con fundamento que han ingerido una dosis tóxica y no sea posible realizar una evaluación analítica antes de las 12h de la ingesta, o esta determinación analítica no pueda insertarse en el nomograma ya citado o no sea posible estimar la semivida de eliminación, estará justificado el uso del antídoto para prevenir la aparición de la hepatotoxicidad.
Indicador N.° 14El intervalo de tiempo entre la llegada del intoxicado al servicio de urgencias y la primera atención es≤15min.
Área/dimensión: accesibilidad, continuidad, efectividad, adecuación, seguridad (sin riesgo), eficacia.
Justificación: uno de los mayores problemas que se plantea hoy en día en los servicios de urgencias es el de su saturación, ya que con demasiada frecuencia la demanda supera a las disponibilidades del momento. Para paliar, que no resolver, el problema, se idearon los sistema de clasificación de pacientes, cuya misión fundamental es priorizar la asistencia sanitaria. El intoxicado agudo debe ser protegido en este sistema de priorización o clasificación inicial por diversos motivos: evaluar las repercusiones clínicas de su intoxicación, prever la posibilidad de un rápido deterioro, evitar la absorción digestiva del tóxico o poder aplicar medidas de descontaminación de piel y mucosas.
Fórmula:
Explicación de términosPrimera atención: momento en que el equipo médico o de enfermería se hace cargo del paciente e inicia la evaluación de constantes clínicas (presión arterial, frecuencia cardíaca, frecuencia respiratoria o temperatura) o empieza a aplicar algún tratamiento (reanimación cardiopulmonar, descontaminación digestiva, antídoto, etc.).
15 minutos: intervalo de tiempo transcurrido entre la llegada administrativa del intoxicado a urgencias y el inicio de la evaluación de las constantes clínicas o de alguna actividad asistencial.
Población: todo servicio de atención urgente que pueda asistir a algún paciente intoxicado: asistencia primaria, centro penitenciario, hospital de nivel I, II, III, 061, SEM o transporte sanitario medicalizado.
Tipo: proceso, funcional, índice.
Fuente de datos: base de datos de admisión en urgencias, registros médicos y de enfermería de urgencias.
Estándar: ≥ 90%.
Comentarios: este indicador no es específicamente toxicológico, pero al incluirlo como criterio de calidad, se resalta la importancia de una valoración inmediata del intoxicado para, en caso necesario, poner en marcha precozmente medidas terapéuticas que perderían eficacia con el paso del tiempo. Sin embargo, se admite que hasta un 10% de las intoxicaciones tienen un carácter muy leve y/o llevan un tiempo de evolución muy prolongado, y en estos pacientes puede demorarse la primera asistencia, aunque en ningún caso debería sobrepasar las 4h31.
Indicador N.° 15El intervalo de tiempo entre la llegada del paciente al servicio de urgencias y el inicio de la descontaminación ocular o cutánea es≤20min.
Área/dimensión: efectividad, seguridad (sin riesgo), adecuación, accesibilidad, continuidad, eficacia.
Justificación: la lesión química cutánea u ocular después de una exposición accidental a un agente tóxico es un hecho relativamente frecuente en el ámbito laboral, industrial o doméstico, que con frecuencia ocasiona secuelas graves, a veces irreversibles, que podrían evitarse o reducirse con un tratamiento inicial precoz. Este tratamiento se basa fundamentalmente en el lavado ocular con abundante suero fisiológico y en el lavado cutáneo con agua y jabón32.
Fórmula:
Explicación de términosDescontaminación ocular: acto terapéutico consistente en eliminar, por arrastre con agua u otros fluidos, los productos químicos que han contactado con el ojo y la conjuntiva ocular, y en los que pueden producir lesiones por contacto directo, como los productos cáusticos o los irritantes. Esta maniobra asistencial debe realizarse durante un período continuado de 15-20min. Se excluye a los pacientes con lesiones químicas que precisen una actuación quirúrgica urgente, ya que en este caso está contraindicada la terapia tópica.
Descontaminación cutánea: acto terapéutico consistente en eliminar, por arrastre con agua u otros fluidos, los productos químicos que han contactado con la superficie cutánea y en la que pueden producir lesiones por contacto directo, como los cáusticos o irritantes. Se aplica también a los productos que pueden absorberse a través de la piel y producir síntomas sistémicos de intoxicación, como los plaguicidas, disolventes o hidrocarburos.
Este indicador se aplica sólo a pacientes a quienes se ha realizado una descontaminación ocular o cutánea en el servicio que está valorando este indicador. Por tanto, se excluye a los pacientes descontaminados previamente, los que consultan tras un intervalo de exposición ocular mayor de 3h o de exposición cutánea mayor de 6h y a los que se debería haber descontaminado, pero que por una u otra razón no han recibido este tratamiento.
Población: todo servicio de atención urgente que pueda asistir a algún paciente intoxicado: asistencia primaria, centro penitenciario, hospital de nivel I, II, III, 061, SEM o transporte sanitario medicalizado.
Tipo: proceso, funcional, índice.
Fuente de datos: registros de asistencia del transporte sanitario medicalizado; base de datos de la admisión en urgencias; informe médico de asistencia y de enfermería de urgencias.
Estándar: ≥ 90%.
Comentarios: tras un contacto ocular con un producto químico no identificado, debe realizarse siempre una descontaminación si hay hiperemia conjuntival, dolor y picor ocular, fotofobia, lagrimeo, edema palpebral, pérdida de agudeza visual o signos de quemadura de las estructuras externas33. Una vez realizada la descontaminación ocular precoz, el oftalmólogo debe realizar una revisión especializada de las posibles lesiones. Si el centro o servicio carece de oftalmólogo, una vez realizada la descontaminación, se debe derivar al paciente. En los pacientes que presentan signos de perforación ocular después de una exposición a un producto tóxico, está contraindicada la descontaminación ocular34.
En los pacientes que llegan al servicio de urgencias en estado crítico tras absorber un tóxico por vía cutánea, la prioridad es estabilizar sus constantes vitales y las medidas de soporte general, pero si es posible y está indicada, debe iniciarse cuanto antes la descontaminación cutánea para evitar que el paciente continúe absorbiendo producto tóxico y empeore todavía más su situación clínica.
Indicador N.° 16El intervalo de tiempo entre la llegada del paciente al servicio de urgencias y el inicio de la descontaminación digestiva es≤20min.
Área/dimensión: efectividad, adecuación, continuidad, seguridad (sin riesgo), eficacia.
Justificación: para interrumpir la absorción digestiva del tóxico, es primordial realizar la descontaminación digestiva, cuando está indicada, lo más precoz posible para que ésta sea eficaz, aunque el intoxicado no presente sintomatología35.
Fórmula:
Explicacion de terminosDescontaminacion digestiva: cualquier sustancia administrada o procedimiento aplicado, con la intencion de evitar o reducir la absorcion digestiva de un toxico: jarabe de ipecacuana, carbon activado, aspirado/lavado gastrico, catartico. Este indicador se aplica solo a pacientes a los que se ha practicado una descontaminacion digestiva como actuacion terapeutica para prevenir la absorcion de un toxico ingerido por via oral. Se excluye de valorar por este indicador a los pacientes que han sido descontaminados de modo adecuado en un eslabon sanitario previo.
Intervalo de tiempo: tiempo transcurrido desde el registro administrativo hasta el inicio de las medidas de descontaminacion, y que debe ser de 20min o menos.
Poblacion: todo servicio de atencion urgente que pueda asistir a algun paciente intoxicado: asistencia primaria, centro penitenciario, hospital de nivel I, II, III, 061, SEM o transporte sanitario medicalizado.
Tipo: proceso, funcional, indice.
Fuente de datos: registros de asistencia del transporte medicalizado, base de datos de admision en urgencias, informe de asistencia medica y de enfermeria de urgencias.
Estandar: > 90%.
Comentarios: para indicar una descontaminacion digestiva, hay que tener en cuenta el tipo de toxico ingerido, la dosis, el intervalo de tiempo transcurrido desde la ingesta y la clinica que presenta el paciente, y una vez indicada y escogido el metodo mas adecuado, la prontitud en su realizacion es el factor que mas influira en la eficacia del rescate digestivo.
Hay que recordar que la descontaminacion digestiva no siempre es necesaria y que esta contraindicada cuando el riesgo de complicaciones por practicarla (la mas habitual es la broncoaspiracion, por una proteccion inadecuada de la via aerea en un paciente con disminucion del nivel de conciencia) supera el potencial beneficio. La descontaminacion digestiva esta contraindicada en la ingesta de productos causticos o corrosivos, ya sean acidos o alcalis, y en caso de sospecha de un abdomen agudo36.
Indicador N.° 17Hay constancia documental de que el paciente atendido por una intoxicacion aguda voluntaria con animo suicida ha sido valorado por el psiquiatra antes de ser dado de alta.
Area/dimension: efectividad, adecuacion, seguridad (sin riesgo), accesibilidad.
Justificación: en toda tentativa de suicidio hay que valorar el riesgo de que el paciente consume su suicidio en un futuro inmediato. Todo paciente que ha intentado suicidarse tiene más probabilidades que otro de hacerlo. Esta valoración debe realizarla un especialista, en este caso un psiquiatra, una vez se hayan resuelto las manifestaciones clínicas más importantes de la intoxicación.
Fórmula:
Explicación de términosValoración psiquiátrica: informe realizado por el psiquiatra de guardia, en el que se realiza una valoracion del gesto suicida del intoxicado. Esta valoración ha de quedar registrada y firmada en el informe asistencial de urgencias o en la historia clínica. En ningún caso se tendrá en cuenta valoraciones o consultas telefónicas. Quedan excluidos los pacientes que fallezcan.
Poblacion: todo servicio de atencion urgente que pueda asistir a algun paciente intoxicado y disponga de un especialista en psiquiatria de guardia. En los centros que no dispongan de psiquiatria de guardia, se considera como valoracion psiquiatrica las derivaciones urgentes a un centro concertado que disponga de especialista para realizar esta valoracion.
Tipo: proceso, funcional, centinela.
Fuente de datos: informe asistencial de urgencias, historia clinica, registros de actividad del psiquiatra de guardia.
Estandar: 100%.
Comentarios: el suicidio representa la tercera causa de muerte en el grupo de edad de 15 a 20 anos. El grado de intencionalidad es a veces muy dificil de precisar, incluso para un especialista en psiquiatria. En el ano posterior a una tentativa de suicidio fallida, el riesgo a consumarlo es 100 veces mayor que el de la poblacion general, y el 50% de los suicidios consumados se producen dentro de los 365 dias que siguen a una tentativa37.
Aunque este indicador es “centinela”, porque refleja la importancia medico-legal de que los pacientes que han intentado suicidarse sean evaluados por un psiquiatra, en caso de incumplirse puede aplicarse la formula matematica citada previamente y adaptarse como indicador de indice para medir periodicamente la evolucion de este importante indicador.
Indicador N.° 18Hay constancia documental de que se ha cursado un parte judicial si se ha atendido a un paciente por una intoxicacion con intencion suicida, criminal, laboral, accidental epidemica, body-packer, body-stuffer o cualquier tipo de intoxicacion con resultado de muerte.
Area/dimension: efectividad, seguridad (sin riesgo), adecuacion.
Justificacion: una intoxicacion o un envenenamiento puede constituir un delito, en cuyo caso, el medico debe ponerlo inmediatamente en conocimiento de un juez de instruccion, de acuerdo con el articulo 262 de la Ley de Enjuiciamiento Criminal38. Para cumplir con esta obligacion, se realiza el denominado “parte judicial”. En la practica, algunos de estos partes no llegan a extenderse (por ejemplo, en el etilismo agudo no complicado o en las sobredosis leves de otras drogas de abuso, como el cannabis), pero se considera que hay 6 situaciones inexcusables de parte judicial en caso de intoxicacion, porque encubren o pueden encubrir un delito: la voluntaria con animo suicida, la criminal con animo de robo, violacion, homicidio o asesinato, la laboral, la accidental epidemica (que afecta a 2 o mas personas simultaneamente), la derivada de un transporte intracorporal de drogas de abuso (body-packers o body-stuffers) y cualquiera que concluya con resultado de muerte39.
Fórmula:
Explicación de términosParte judicial: documento que se remite al Juzgado de Guardia, en el que un médico informa al juez de instrucción que ha realizado o esta realizando una atencion sanitaria a un paciente, en este caso intoxicado, con una enfermedad no natural recogida como declarable por el Código Penal o la Ley de Enjuiciamiento Criminal. No es una denuncia contra nadie, es una transmisión de información de un delito o de un posible delito, en la que se especifica el dia y la hora de la asistencia, la naturaleza y el pronóstico de las lesiones, sus causas y el destino del enfermo.
Intoxicación de origen suicida: Es la intoxicación que se produce tras una exposición (por via oral u otras) a un agente tóxico (medicamento u otros agentes), realizada de forma voluntaria y con intención de quitarse la vida.
Intoxicación criminal: intoxicación inducida voluntariamente por otra persona. Puede ser con ánimo de robo, violacion, homicidio o asesinato. También puede ser una forma de maltrato, en particular a ninos y ancianos.
Intoxicación laboral: intoxicacion producida en el lugar de trabajo.
Intoxicación epidemica: intoxicacion del mismo origen y que afecta a 2 o mas individuos simultaneamente.
Intoxicación mortal: intoxicación que evoluciona, directa o indirectamente, con resultado de muerte.
Body-packer: ocultación premeditada e intracorporal de paquete o paquetes con drogas de abuso, con ánimo de trafico40. En España, el tráfico de drogas ilegales es un delito contra la salud pública, tipificado en el Código Penal41.
Body-stuffer: ocultación súbita e intracorporal de drogas de abuso, con animo de ocultarla ante la presencia inesperada de agentes policiales o judiciales. En España, el tráfico de drogas ilegales es un delito contra la salud pública, tipificado en el Código Penal.
Población: cualquier médico del servicio de urgencias que atienda a un intoxicado con tentativa de suicidio, criminal, laboral, epidémica, body-packer, body-stuffer o con resultado de muerte.
Tipo: proceso, administrativo, centinela.
Fuente de datos: registro de “partes judiciales” del centro, informe asistencial de urgencias, registro del juzgado de guardia.
Estándar: 100%.
Comentarios: el parte judicial es un documento médicolegal. Los médicos que atienden enfermedades no naturales y en las que hay o puede haber un delito subyacente están obligados a esta declaración, sin que ello rompa el secreto profesional. Se incluyen como declarable, además de las causas citadas en el apartado de justificación o de explicación de términos:
- –
Atención médica a una persona que por la influencia de drogas, estupefacientes, psicotropos o bebidas alcohólicas hubiese tenido un accidente de tráfico conduciendo un vehículo a motor42.
- –
Reconocimiento de un cadáver con sospecha de muerte no natural, muerte violenta o con indicios de criminalidad.
Quejas o reclamaciones relacionadas con la asistencia del paciente intoxicado en el servicio de urgencias.
Área/dimensión: adecuación, participación, satisfacción, accesibilidad.
Justificación: las quejas o reclamaciones relacionadas con el proceso de asistencia del intoxicado y que son formuladas por el propio paciente o por sus familiares son un buen índice de la falta de calidad percibida por ellos y constituyen una oportunidad de mejora43.
Fórmula:
Explicación de términosQueja o reclamación: documento escrito en el que el intoxicado o sus familiares expresan una percepción de asistencia o trato inadecuado. Se incluyen, por tanto, los reproches al personal sanitario (médicos, enfermeras, auxiliares, camilleros, administrativos), la dinámica de la asistencia (tiempo de demora en la primera atención, falta de cama para ingreso, información deficiente), el resultado de la asistencia (complicaciones, secuelas, mortalidad) y también el descontento por las condiciones de esta atención (limpieza de la salas de espera, calidad de la comida, etc.).
Asistencia: proceso de atención al paciente que incluye su diagnóstico, tratamiento, cuidados e información.
Calidad percibida: sensación que tiene el paciente y sus familiares de haber recibido una buena asistencia técnica, por profesionales bien preparados y que les han tratado con interés, deferencia y educación.
Población: todo servicio de atención urgente que pueda asistir a algún paciente intoxicado: asistencia primaria, centro penitenciario, hospital de nivel I, II, III, 061, SEM, transporte sanitario medicalizado.
Tipo: resultado, administrativo, índice.
Fuente de datos: registro del servicio de atención al paciente, registro del servicio de reclamaciones, registro del servicio de control de calidad.
Estándar: ≤ 4‰.
Comentarios: las quejas y reclamaciones de los pacientes van dirigidas, en la mayoría de los casos, hacía aspectos no relacionados directamente con la calidad intrínseca del proceso asistencial (diagnóstico, tratamiento y cuidados), como la información recibida a lo largo del proceso. Podría, pues, diferenciarse o subdividirse este indicador en dos, uno que hiciese referencia exclusivamente al proceso técnicoasistencial y otro sobre aspectos administrativos y de hostelería, pero como se espera que el número de reclamaciones sea bajo, se ha considerado más oportuno agruparlos en un solo indicador. El estándar de calidad que se ha fijado es, por el motivo que se acaba de citar, muy bajo (4‰), pero cada centro debe situarlo siempre por debajo del índice general de reclamaciones que se producen en urgencias44.
Indicador N.° 20La mortalidad por intoxicación medicamentosa aguda es<1%.
Área/dimensión: efectividad, adecuación.
Justificación: este indicador evalúa el resultado global del proceso asistencial del paciente intoxicado por medicamentos. Hace referencia sólo a la intoxicación medicamentosa aguda (IMA), que es muy prevalente entre las intoxicaciones atendidas en los servicios de urgencias.
Fórmula:
Explicación de términosIntoxicación medicamentosa aguda: ingesta oral de uno o varios tipos de medicamentos, a dosis tóxica y no fraccionada, accidental o voluntaria, acompañada o no de bebidas alcóholicas. Incluye la administración parenteral de insulina u otros fármacos prescritos por un médico. Se excluye la coingesta o consumo asociado de otras drogas de abuso (heroína, cocaina, éxtasis, etc.) o de productos de uso doméstico, agrícola o industrial.
Mortalidad por IMA: paciente fallecido en el centro asistencial que está evaluando el indicador, tras ser atendido por una IMA. Se incluyen tanto los fallecimientos a consecuencia directa de la acción del toxico (por ej., hepatitis fulminante por paracetamol, shock cardiogenico por antidepresivos tricíclicos) como a consecuencia indirecta del tóxico (p. ej., disnea por broncoaspiración).
Población: todo servicio de atención urgente, que pueda atender o ingresar a pacientes intoxicados: asistencia primaria, centro penitenciario, hospital de nivel I, II, III, 061, SEM, transporte sanitario medicalizado.
Tipo: resultado, administrativo, índice.
Fuente de datos: registro o datos de la Comisión de Mortalidad, registros y datos de la Comisión de Toxicovigilancia, registro o datos de los informes asistenciales de urgencias, informes de alta hospitalaria.
Estándar: < 1%.
Comentarios: la IMA llegó a tener una mortalidad de hasta un 20% en algunas series publicadas a mitades del siglo pasado (1950–1960)45, pero desde que se demostró la importancia de las medidas de soporte general del intoxicado46, desde que se pudo ingresar en unidades de cuidados intensivos a los casos graves47 y desde que se empezó a racionalizar el uso de los diversos métodos de descontaminación digestiva48, la mortalidad ha ido descendiendo. En las series publicadas en los últimos 5 años49, la mortalidad de la IMA se sitúa por debajo del 1%.
Aunque podría evaluarse este indicador considerando sólo los fallecimientos causados directamente por la acción del tóxico en un órgano o sistema, la práctica clínica muestra que esta afectación primaria puede ser el origen de una cascada de fallos multiorgánicos, y en ocasiones resulta muy difícil discernir entre causas primarias o secundarias. También podrían considerarse aparte las acciones iatrogénicas (broncoaspiración por maniobras de descontaminación digestiva, desgarros de carótida en el intento de colocar catéter para hemodializar a un intoxicado, etc.), que también pueden acabar con resultado de muerte. Se ha considerado por todo ello aconsejable agrupar todas las muertes por IMA en un único indicador, lo que no excluye un análisis pormenorizado de las causas de estos fallecimientos en caso de que se produzcan. Este indicador de mortalidad es imprescindible cuando se pretende evaluar calidad asistencial toxicológica, por lo que podría merecer la consideración de "centinela". Al mismo tiempo es un índice evolutivo de gran importancia para urgencias.
Indicador N.° 21La mortalidad por intoxicación no medicamentosa aguda es<3%.
Área/dimensión: efectividad, adecuación.
Justificación: este indicador evalúa y hace sólo referencia al resultado global del proceso asistencial del paciente con una intoxicación no medicamentosa o por sobredosis por drogas de abuso (INMA). Estas últimas son muy prevalentes como causa de atención toxicológica en los servicios de urgencias.
Fórmula:
Explicación de términosIntoxicación no medicamentosa aguda: intoxicación resultante de la ingesta, inhalación (nasal o respiratoria) o absorción parenteral de productos no medicamentosos (domésticos, agŕicolas, industriales) o drogas de abuso (alcohol etílico, heroína, cocaína, éxtasis u otras), ya sea de forma accidental o voluntaria. Se incluye también la intoxicación por consumo de plantas o setas y el envenenamiento por animales les ponzoñosos terrestres (serpientes, arañas y escorpiones) o marinos (escórpora, araña de mar y medusas).
Mortalidad por INMA: paciente fallecido en el centro asistencial que está evaluando el indicador, tras ser atendido por una INMA. Se incluyen tanto los fallecimientos a consecuencia directa de la acción del tóxico (por ej., parada cardio- rrespiratoria por sobredosis de heroína, edema cerebral por éxtasis, disnea por paraquat) como a consecuencia indirecta del tóxico (por ej., una neumonía nosocomial en el postoperatorio de una ingesta de productos cáusticos).
Población: todo servicio de atención urgente que pueda atender o ingresar a pacientes intoxicados: asistencia primaria, centro penitenciario, hospital de nivel I, II, III, 061, SEM, transporte sanitario medicalizado.
Tipo: resultado, administrativo, índice.
Fuente de datos: registro o datos de la Comisión de Mortalidad, registros y datos de la Comisión de Toxicovigilancia, registro o datos de los informes asistenciales de urgencias, informes de alta hospitalaria.
Estándar: < 3%.
Comentarios: la intoxicación no medicamentosa aguda llegó a tener una mortalidad de hasta un 20% en algunas series publicadas a mitades del siglo pasado (1950-1960)50, pero desde que se demostró la importancia de las medidas de soporte general del intoxicado, desde que se pudo ingresar en unidades de cuidados intensivos a los casos graves y desde que se empezó a racionalizar el uso de los diversos métodos de descontaminación digestiva, la mortalidad ha ido descendiendo. En las series publicadas en los últimos 5 años, la mortalidad de la INMA se sitúa por debajo del 3%5.
Aunque podría evaluarse este indicador considerando sólo los fallecimientos causados directamente por la acción del tóxico en un órgano o sistema, la práctica clínica muestra que esta afectación primaria puede ser el origen de una cascada de fallos multiorgánicos, que en ocasiones resulta muy difícil discernir entre causas primarias o secundarias. También podrían considerarse aparte las acciones iatrogénicas (broncoaspiración por maniobras de descontaminación digestiva, desgarros de carótida en el intento de colocar catéter para hemodializar un intoxicado, etc.), que también pueden acabar con resultado de muerte. Por todo ello, se ha considerado aconsejable agrupar todas las muertes por INMA en un único indicador, lo que no excluye un análisis pormenorizado de las causas de estos fallecimientos en caso de que se produzcan. Este indicador de mortalidad es imprescindible cuando se pretende evaluar calidad asistencial toxicológica, por lo que podría merecer la consideración de "centinela". Al mismo tiempo es un índice evolutivo de gran importancia para el servicio de urgencias.
Indicador N.° 22Se ha completado el conjunto mínimo de datos del paciente intoxicado en el informe asistencial del servicio de urgencias.
Área/dimensión: adecuación, efectividad, continuidad.
Justificación: la correcta evaluación de la asistencia dada a un paciente intoxicado requiere que en su historia clínica y/o en los informes asistenciales de urgencias se haya registrado un conjunto mínimo de datos (CMD) que aportan información sobre el episodio atendido.
Fórmula:
Explicación de términosInforme asistencial: documento en el que queda registrada la atención prestada al paciente intoxicado. Engloba tanto el informe médico como la hoja de enfermería.
Conjunto mínimo de datos: se consideran integrantes del CMD las siguientes 12 variables:
- –
Tipo de tóxico, dosis y vía de la exposición. Deben constar los 3 ítems.
- –
Hora de la exposición (T0), hora administrativa de la llegada a urgencias (T1), hora de la clasificación (T2) y hora de la asistencia sanitaria (T3). Deben constar las 4 horas. T2 y T3 pueden coincidir en algunos casos (ambos son atención sanitaria). No se tendrá en cuenta la ausencia del T0 en el caso del etilismo agudo.
- –
Medidas aplicadas previamente a la llegada a urgencias.
- –
Causa de la intoxicación.
- –
Motivo principal de la consulta a urgencias.
- –
Constantes clínicas: presión arterial, frecuencia cardíaca, frecuencia respiratoria y temperatura. Deben estar las 4 constantes.
- –
Manifestaciones clínicas a la llegada a urgencias. En el caso del paciente no consciente, se debe incluir la cuantificación del grado de disminución de conciencia según la escala de Glasgow. Se considera válida también la completa descripción del estado neurológico, que permite inferir esta cuantificación.
- –
Resultado de las exploraciones complementarias solicitadas (análisis generales y toxicológicos, radiología convencional, tomografía computarizada, fibrogastroscopia u otras).
- –
Técnicas y procedimientos de enfermería realizados (vía venosa, sonda vesical o gástrica, recogida de muestras, ECG, contención u otras), con especificación de la hora.
- –
Tratamiento médico aplicado (medidas de soporte general, descontaminación, aumento de eliminación, antídotos u otras medidas), con especificación de la hora en la que se prescribe.
- –
Destino del paciente.
- –
Diagnóstico y codificación del diagnóstico. Deben constar ambos.
Población: cualquier facultativo (médico o enfermero) de cualquier servicio de atención urgente que pueda asistir a algún paciente intoxicado: asistencia primaria, centro penitenciario, hospital de nivel I, II, III, 061, SEM o transporte sanitario medicalizado.
Tipo: resultado, administrativo, índice.
Fuente de datos: historia clínica, informe asistencial de urgencias.
Estándar: > 80%.
Comentarios: este indicador está basado en la propuesta de CMD de los hospitales de agudos de Cataluña, publicado por el Servicio de Salud del año 2003, con el objetivo de disponer de un exhaustivo banco de datos, que sea válido para evaluar la actividad y para planificar los recursos.
El informe de urgencias se supone que genera automáticamente el nombre del paciente, su sexo y edad, y el día y la hora de la consulta. Se considera también que han de ser identificables el nombre del médico y de la enfermera responsables o sus números de matrícula.
Indicador N.° 23Formación continuada del personal médico y de enfermería de urgencias, en toxicología clínica.
Área/dimensión: adecuación, seguridad, efectividad.
Justificación: la participación en actividades formativas realizadas fuera o dentro de la institución donde el personal asistencial está trabajando implica una adquisición de conocimientos que beneficiará a los pacientes que se atiendan en un futuro.
Fórmula:
Explicación de términosPersonal asistencial: médicos y enfermeras que desarrollan su principal actividad asistencial en el servicio de urgencias.
Actividad formativa: curso, jornada, simposio, sesión o conferencia dedicados a un tema de formación continuada en toxicología clínica, que esté acreditado por una institución sanitaria pública u otro organismo capacitado para conceder acreditación formativa. Incluye tanto a los asistentes como a los ponentes.
Crédito: Equivaldrá a 1 crédito cualquiera de las siguientes actividades:
- –
Participación (10h, que pueden ser por acumulación) como asistente o como docente a un curso, jornada, simposio, sesión científica o conferencia de toxicología clínica.
- –
Autor o coautor de un artículo de formación continuada en toxicología clínica (revisión o editorial) publicado en una revista biomédica o de enfermería.
- –
Autor o coautor de un capítulo de toxicología clínica en un libro.
Población: personal asistencial de plantilla de urgencias.
Tipo: resultado, administrativo, índice.
Fuente de datos: memoria de actividades docentes del servicio de urgencias, currículum vitae del personal.
Estándar: > 5%.
Comentarios: la participación en actividades docentes es un índice de la inquietud del personal y de la voluntad del servicio por mejorar su formación. Además de adquirir nuevos conocimientos y maneras de actuar, crea lazos profesionales e institucionales, lo que contribuye a mejorar la calidad general del servicio.
Indicador N.° 24Publicación de trabajos de investigación o notas clínicas de toxicología clínica en revistas biomédicas o de enfermería por parte del personal asistencial de urgencias.
Área/dimensión: adecuación, seguridad, efectividad.
Justificación: la investigación es un hecho motivador y la investigación clínica aporta resultados que pueden modificar la práctica diaria y mejorar la calidad asistencial.
Fórmula:
Explicación de términosPersonal asistencial: médicos y enfermeras que desarrollan su principal actividad asistencial en el servicio de urgencias.
Trabajo de investigación: manuscrito original sobre investigación de aspectos epidemiológicos, clínicos, técnicos, terapéuticos o de cuidados relacionados con la toxicología clínica, publicado en una revista biomédica o de enfermería y en los que conste como autor o coautor el personal asisten- cial del servicio de urgencias. Se excluyen las comunicaciones a congresos, reuniones y simposios.
Nota clínica: descripción de un caso o de una serie de casos de intoxicaciones publicados en una revista biomédica o de enfermería, en los que conste como autor o coautor el personal asistencial del servicio de urgencias. Se excluyen las comunicaciones a congresos, reuniones y simposios.
Población: personal asistencial de plantilla de urgencias.
Tipo: administrativo, índice, resultado.
Fuente de datos: memoria de actividades de investigación del servicio de urgencias, currículum vitae del personal.
Estándar: > 3%.
Comentarios: la investigación clínica está reconocida como un elemento asociado a la calidad asistencial y a la calidad general de un servicio. Este indicador es particularmente importante para instituciones que están acreditadas como docentes.
AgradecimientosA Ana Ferrer (Hospital Clínico Universitario, Zaragoza), Antonio Dueñas (Hospital Río Hortega, Valladolid), Lluís Marruecos (Hospital de Sant Pau, Barcelona) y Tomeu Castanyer (Hospital Son Dureta, Palma de Mallorca), por sus comentarios a una versión previa de este manuscrito.