El estudio se ha desarrollado en 3 fases cuyos respectivos objetivos han sido: definir el proceso de gestión más adecuado para la fibrilación auricular (FA) desde el punto de vista de profesionales y pacientes. Conocer cómo se gestiona en la práctica diaria. Identificar los cambios necesarios para que esta práctica diaria se aproxime a una gestión adecuada del proceso
Material y métodosDiseño: 1.a fase: se han utilizado técnicas de consenso, un análisis de modos de fallo y sus efectos (AMFE) y un grupo focal con pacientes. 2.a fase: se ha desarrollado mediante encuesta. 3.a fase: se han realizado 3 grupos nominales y 3 grupos focales. Emplazamiento: Atención Primaria y Cardiología. Participantes: en la primera fase médicos de familia, cardiólogos y pacientes. En la segunda y tercera, médicos de familia. Mediciones principales: 1.a fase: se ha definido el diagrama de flujo, con sus notas explicativas, del proceso correcto de atención para la FA. 2.a fase: se ha investigado como se atiende en la práctica en la actualidad. 3.a fase: se han identificado las barreras para una correcta atención del proceso y se han definido propuestas para su mejora.
ResultadosCasi el 40% de los médicos de familia se implicó en el diagnóstico y tratamiento de sus pacientes con FA. Se identificó la formación, la colaboración entre especialidades, motivación, trabajo en equipo con enfermería y cambios organizacionales como factores imprescindibles para una correcta gestión del proceso.
ConclusionesLa FA puede ser gestionada desde Atención Primaria. Para ello son necesarios cambios relevantes en la organización de la asistencia. Se ven como imprescindibles tanto la formación como el apoyo y comunicación entre niveles.
The study was developed in 3 phases, with the following aims: To define the most appropriate management process for atrial fibrillation (AF) from the point of view of the health professionals and the patients. To determine how it is managed in daily practice. To identify the changes required in order that this daily practice may come closer to that of an appropriate management process.
Material and methodsDesign: 1st phase: consensus techniques were used, as well as a failure modes and effects analysis (FMEA), and a focus group with patients. 2nd phase: included a questionnaire. 3rd phase: 3 nominal groups and 3 focus groups were formed. Setting: Primary Care and Cardiology. Participants: Family doctors, cardiologists, and patients, in the first phase, and family doctors in the second and third phases. Main measurements: 1st phase: a flow diagram was designed with its explanatory notes on the correct care process for AF. 2nd phase: how AF was managed in current practice. 3rd phase: barriers for using the correct care process were identified, and proposals for their improvement were defined.
ResultsAlmost 40% of the family doctors were involved in the diagnosis and treatment of their patients with FA. Training, cooperation between specialties, motivation, working in a team with nursing, and organisational changes were identified as essential factors for a proper management process.
ConclusionsAF can be managed from Primary Care. To do this, important changes are required in the care organisation. Training, along with support and communication between care levels are also seen as necessary.
La fibrilación auricular (FA) es una patología muy frecuente, tanto en la consulta del médico de familia como del cardiólogo. Afecta al 1-2% de la población general, aumentando su prevalencia progresivamente con la edad, hasta alcanzar el 4-5% en las personas mayores de 65 años y hasta el 15% en mayores de 80 años.
La FA se asocia con mayores tasas de mortalidad, accidentes cerebrovasculares tromboembólicos, insuficiencia cardiaca y hospitalizaciones. De forma habitual produce una limitación de la calidad de vida, reduciendo la capacidad de ejercicio y la función ventricular1,2.
Esta patología ha sufrido importantes cambios en cuanto a su tratamiento en los últimos años. El control de frecuencia como alternativa segura al control del ritmo sinusal3,4, la protección tromboembólica mediante tratamiento anticoagulante5, y el adecuado abordaje de otros procesos asociados o relacionados (hipertensión arterial, insuficiencia cardiaca,…), han supuesto un cambio relevante en el manejo de este proceso. Por otra parte, a nivel de la organización de la asistencia, la implicación de la atención primaria (AP) en su identificación, seguimiento y control de anticoagulación, está siendo progresiva e importante tanto en nuestro país6–8 como en los de nuestro entorno9,10.
Sin embargo, sigue existiendo una gran variabilidad en cuanto a la manera de ser asistida, que está presente tanto entre los distintos servicios de salud como dentro de cada uno de ellos.
Es previsible que a corto y medio plazo algunas cosas cambien. Por un lado, su prevalencia seguirá en aumento de forma paralela al envejecimiento poblacional, lo que aconsejará un mayor desplazamiento de su asistencia hacia AP. Por otro lado, la irrupción en el mercado de fármacos presumiblemente más seguros, y un mejor conocimiento y formación en el manejo clínico del proceso por parte de AP, podrán facilitar ese desplazamiento.
Para disponer de la información necesaria para afrontar estos cambios, necesitamos saber cuál es la situación actual, y qué condicionantes identifican los médicos de familia para poder asumir su asistencia. Para ello está diseñado este estudio, cuyos objetivos son, en primer lugar, conocer las expectativas de los profesionales y de los pacientes sobre cómo debe organizarse el proceso de atención a la FA; en segundo lugar conocer cuál es la realidad asistencial actual; y finalmente identificar los cambios que deben abordarse para facilitar que la AP asuma con garantías este proceso.
MetodologíaEl trabajo tuvo lugar en las comunidades de Navarra, País Vasco y Cantabria, y se llevó a cabo en 3 fases:
1.afase. Su objetivo fue describir cómo debe ser el proceso, según las expectativas de profesionales y pacientes, para lo que se utilizó una metodología cualitativa. Se llevó a cabo una sesión de consenso entre especialistas de Cardiología y médicos de AP para definir el proceso correcto de atención a la FA y elaborar un primer borrador del diagrama de flujo de dicho proceso. Se celebró una segunda sesión con los mismos profesionales para aplicar la metodología AMFE (modo de fallo y de sus efectos)11 al diagrama elaborado e identificar así los problemas de seguridad y las principales barreras para evitarlos. Finalmente, se organizó un grupo focal12 con pacientes tratados por FA para conocer sus percepciones de cómo son atendidos y su expectativas de cómo esperarían serlo. Con toda la información recogida se elaboró la versión final del proceso ideal de atención a la FA.
2.afase. Su objetivo era conocer, a través de una encuesta, cómo se atiende realmente la FA. Para ello se diseñó un cuestionario -a partir del proceso definido en la primera fase- de forma que permitiera conocer cómo se atienden en la práctica diaria los aspectos más relevantes de la FA. La selección de participantes se realizó mediante muestreo sistemático a partir de los listados de todos los centros de salud de las 3 comunidades, cada uno de ellos con sus médicos ordenados por orden alfabético. Se estableció como norma de sustitución que, en caso de no poder acceder al caso seleccionado, se debía encuestar al siguiente elemento de la población a encuestar. Se fijó un tamaño muestral de 244 médicos, aceptando un riesgo alfa < 0,05 y una precisión del 5% para el cálculo de una proporción.
El cuestionario consta de 17 preguntas: 5 sobre aspectos claves de la atención, 11 sobre conocimientos del proceso y una sobre responsabilidad en el seguimiento. Algunas preguntas incorporan opciones de respuesta abiertas y hay un espacio final para cualquier aclaración que quiera incluir el encuestado. Otras variables incluidas fueron los años de ejercicio, el género y la especialidad.
Los cuestionarios se entregaron a los encuestados en persona, recogiéndolos posteriormente.
Se realizó un análisis descriptivo de cada una de las variables mediante el cálculo de porcentajes. Se realizó un bivariante tomando como variables de referencia la pregunta 1 de la encuesta (tendencia a hacerse cargo del proceso), los años de ejercicio y el género, utilizando el estadístico X2.
El resultado de esta fase era mostrar cómo era la atención en la práctica y además, mediante las preguntas abiertas, disponer de una primera aproximación a los problemas para una correcta asistencia.
3.afase. Se realizó en cada Comunidad Autónoma (CC. AA.) participante una sesión con médicos de AP (8 profesionales por sesión) utilizando la técnica de grupo nominal13, para identificar y priorizar las dificultades por las que la atención real (identificada en la 2.a fase) diferían de la atención ideal (identificada en la 1.a fase) y, señalar y priorizar los recursos necesarios para reducir dichas dificultades. En los criterios de selección de los participantes se tuvo en cuenta que estuvieran representados hombres y mujeres, de distintas edades, con o sin titulación MIR y con diferente grado de adherencia a las guías clínicas.
En las mismas sesiones se desarrollaron también sendos grupos focales para conocer las opiniones de los profesionales sobre la información a los pacientes, ya que este había sido un problema detectado en el grupo focal con pacientes de la 1.a fase y se consideró necesario conocer la opinión de los médicos sobre este aspecto, al que no habían hecho ninguna referencia en los grupos nominales.
Se llevó a cabo el análisis de toda la información recogida en los grupos (de la información recogida en los grupos focales se realizó análisis de contenido), se contrastó con las respuestas de las preguntas abiertas de la encuesta, triangulando con colaboradores expertos que habían colaborado en el desarrollo de los grupos, y finalmente se elaboró el listado priorizado de las propuestas que pueden facilitar el cambio.
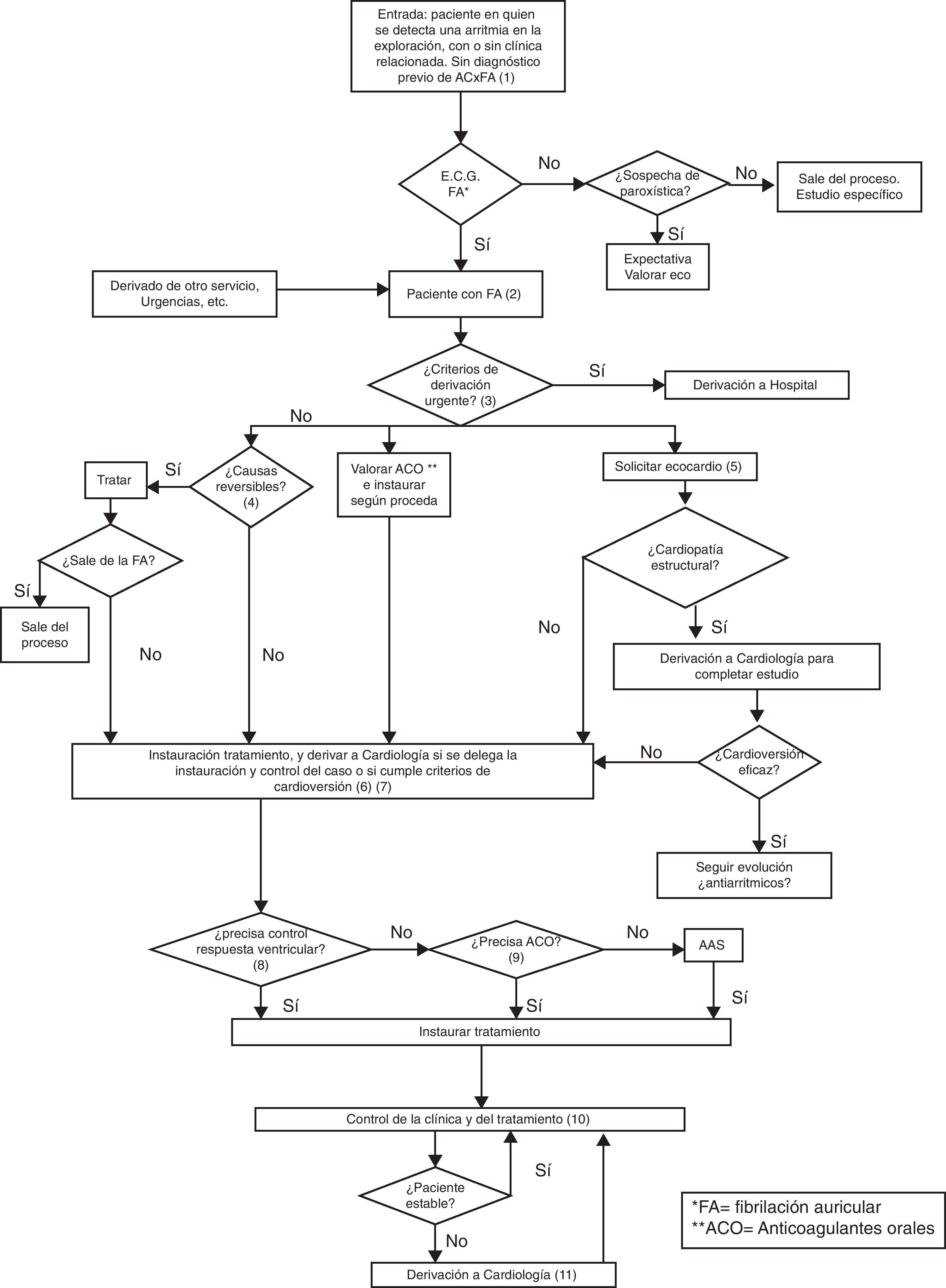
Resultados1.a fase. ¿Cómo debe atenderse la fibrilación auricular?En la reunión de consenso se discutió en primer lugar qué nivel asistencial es el responsable de la atención a la FA en ausencia de cardiopatía estructural. ¿Debe tratarla el médico de familia o derivar para instaurar tratamiento al cardiólogo? Hubo unanimidad en que, en ausencia de patología estructural, la FA puede y debe ser tratada desde AP, viendo la mayor dificultad para ello en el manejo de los fármacos antiarrítmicos en el caso de que se opte por el control del ritmo. Con esta premisa se diseñó el diagrama provisional de atención al proceso, con sus notas explicativas.
En el AMFE se constató que, para una atención razonablemente segura, la formación es fundamental como barrera para evitar el error y se identificaron las siguientes medidas por su capacidad para conseguir disminuir el riesgo asistencial:
Mejorar los conocimientos sobre el manejo de la anticoagulación y del control del ritmo, la identificación de las causas reversibles de FA, la detección rápida de cambios hemodinámicos en el curso de la enfermedad que permitan un tratamiento inmediato de las descompensaciones y la definición de criterios de derivación urgente en el momento del diagnóstico. Disponer de tiempo suficiente para una consulta sosegada fue otro factor, también determinante, con vistas a la seguridad del proceso.
En cuanto al grupo de pacientes, puso de manifiesto la necesidad de apoyo emocional en un proceso que va a afectar seriamente su vida, así como la necesidad de mejor información, que en el caso de la anticoagulación oral (ACO) se valoró como muy insuficiente. La mejora de la accesibilidad fue el otro de los aspectos más señalados, ya que el paciente se sabe con una patología cardiaca, lo que le provoca angustia.
El diagrama del proceso aparece en la figura 1. Las notas al diagrama así como el análisis de los resultados del grupo nominal se incluyen como material electrónico.
2.a fase. ¿Cómo se atiende la fibrilación auricular en las consultas de atención primaria?Contestaron el cuestionario 244 médicos, 33 de Cantabria, 162 del País Vasco y 49 de Navarra (proporcional a las poblaciones muestrales). Las mujeres son un 47,5% de la muestra. La media de años de ejercicio es de 21,5 (percentil 25 de 15 años y percentil 75 de 28 años).
El 79,1% es especialista de Medicina de Familia, el 6,1% tiene otras especialidades y el 14, 8% no tiene especialidad. Dado el predominio de la especialidad de Medicina de Familia esta variable se desechó para el análisis bivariante.
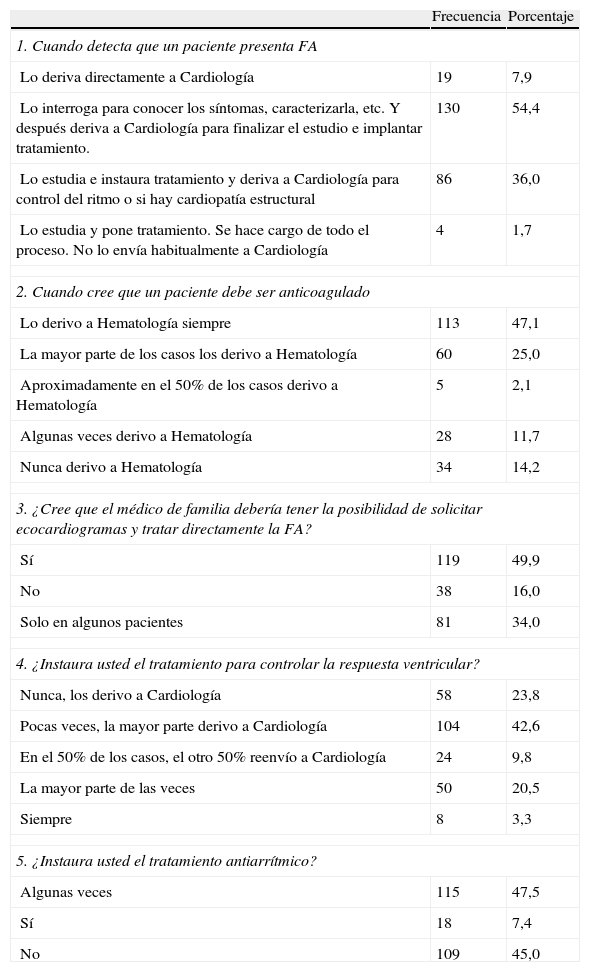
En la tabla 1 se presentan las respuestas a las 5 preguntas clave. En la tabla 2 aparecen los resultados de otras preguntas relevantes. La tabla de respuestas completa figura en el material electrónico.
Resultados de la encuesta. Preguntas clave sobre la gestión del proceso (la numeración no coincide con la encuesta original, que aparece en el material electrónico)
| Frecuencia | Porcentaje | |
| 1. Cuando detecta que un paciente presenta FA | ||
| Lo deriva directamente a Cardiología | 19 | 7,9 |
| Lo interroga para conocer los síntomas, caracterizarla, etc. Y después deriva a Cardiología para finalizar el estudio e implantar tratamiento. | 130 | 54,4 |
| Lo estudia e instaura tratamiento y deriva a Cardiología para control del ritmo o si hay cardiopatía estructural | 86 | 36,0 |
| Lo estudia y pone tratamiento. Se hace cargo de todo el proceso. No lo envía habitualmente a Cardiología | 4 | 1,7 |
| 2. Cuando cree que un paciente debe ser anticoagulado | ||
| Lo derivo a Hematología siempre | 113 | 47,1 |
| La mayor parte de los casos los derivo a Hematología | 60 | 25,0 |
| Aproximadamente en el 50% de los casos derivo a Hematología | 5 | 2,1 |
| Algunas veces derivo a Hematología | 28 | 11,7 |
| Nunca derivo a Hematología | 34 | 14,2 |
| 3. ¿Cree que el médico de familia debería tener la posibilidad de solicitar ecocardiogramas y tratar directamente la FA? | ||
| Sí | 119 | 49,9 |
| No | 38 | 16,0 |
| Solo en algunos pacientes | 81 | 34,0 |
| 4. ¿Instaura usted el tratamiento para controlar la respuesta ventricular? | ||
| Nunca, los derivo a Cardiología | 58 | 23,8 |
| Pocas veces, la mayor parte derivo a Cardiología | 104 | 42,6 |
| En el 50% de los casos, el otro 50% reenvío a Cardiología | 24 | 9,8 |
| La mayor parte de las veces | 50 | 20,5 |
| Siempre | 8 | 3,3 |
| 5. ¿Instaura usted el tratamiento antiarrítmico? | ||
| Algunas veces | 115 | 47,5 |
| Sí | 18 | 7,4 |
| No | 109 | 45,0 |
Resultados de la encuesta. Preguntas sobre conocimiento clínico (n=244)
| % | |
| Según su criterio ¿en cuáles de estas situaciones se debe derivar urgente a Cardiología o a Urgencias? (Respuesta múltiple) | |
| Los pacientes que tienen cardiopatía previa de riesgo | 44,7 |
| Los pacientes con Inestabilidad hemodinámica con clínica de insuficiencia cardiaca | 84,4 |
| Todos los pacientes en FA | 18 |
| Cuando detecta que un paciente presenta FA, usted interroga sobre (Respuesta múltiple) | |
| No interrogo. Derivo a Cardiología | 3,3 |
| La aparición del primer episodio sintomático | 82,4 |
| La fecha de descubrimiento de la FA | 81,1 |
| La frecuencia con que le aparecen esos síntomas | 85,2 |
| La duración de los síntomas | 82,8 |
| Los factores precipitantes | 86,5 |
| En caso de que haya cedido el episodio, cómo ocurrió | 69,7 |
| La respuesta a cualquier fármaco administrado previamente | 70,1 |
| La existencia de diagnóstico previo de cardiopatía | 90,6 |
| La existencia de diagnóstico previo de hipertiroidismo | 83,6 |
| El consumo de alcohol | 67,6 |
| El consumo de cocaína | 52 |
| Otros datos (especificarlos) | 8,2 |
| ¿Utiliza los criterios CHADS 2 (evalúan el riesgo de tromboembolismo en función de la edad y de la presencia o ausencia de insuficiencia cardiaca congestiva, HTA, diabetes o antecedente de AVC) para decidir sobre la anticoagulación? | |
| Sí | 44,6 |
| No | 35,8 |
| A veces | 19,6 |
| Cuando deriva a un paciente porque lo considera subsidiario de cardioversión inmediata, ¿inicia ya la anticoagulación? | |
| Prácticamente nunca | 76,1 |
| A veces | 11,1 |
| Prácticamente siempre | 12,8 |
| En caso de que vaya a tratar una causa de FA reversible, ¿anticoagula al paciente? | |
| Sí | 42,7 |
| No | 57,3 |
| En la anamnesis, valora en el paciente la presencia de alguna de estas patologías (causas reversibles de FA) (Respuesta múltiple) | |
| Neumonía | 43 |
| Embolismo pulmonar | 70,9 |
| Hipertiroidismo | 90,2 |
| Procesos cardiológicos como el IAM | 88,9 |
| Cirugía cardiaca | 58,6 |
| Pericarditis o miocarditis | 51,6 |
| Otras | 4,5 |
| El objetivo del control del ritmo es mantener la frecuencia en reposo | |
| Por debajo de 115 | 0,8 |
| Por debajo de 100 | 49,8 |
| Por debajo de 80 | 47,3 |
| Por debajo de 65 | 2,1 |
| En su opinión, el seguimiento de los pacientes con FA en situación estable debe hacerlo: | |
| Mayoritariamente el médico de familia | 69,3 |
| Mayoritariamente el cardiólogo | 9,8 |
| Cualquiera de los 2 | 20,9 |
La pregunta 1 permitió agrupar a los participantes en 2 grupos. Los más proclives a derivar a cardiología (respuestas a+b) y los más proclives a tratar (respuestas c+d). En el primer grupo, que hemos denominado «los que derivan» comprende el 62,3% de los participantes. En el segundo grupo, los «intervencionistas» incluye el 37,7% de la muestra. Entre ambos grupos no hay diferencias estadísticamente significativas en cuanto a años de ejercicio o género.
Analizando sus respuestas a las otras 4 preguntas clave se encuentra que:
- •
El porcentaje de los que creían que el médico de familia ha de poder solicitar ecocardiogramas fue mayor en los intervencionistas que en los que derivan (p=0,008). Los intervencionistas estaban más dispuestos a tratar la frecuencia (p=0,000) y el ritmo (p=0,009). No hubo diferencia estadísticamente significativa entre ambos grupos en cuanto a instaurar el tratamiento anticoagulante.
- •
Los intervencionistas utilizaban más los criterios CHADS2, (p=0,008) pero -aunque su porcentaje de aciertos es mayor- no hay diferencia estadística en cuanto a conocer la frecuencia objetivo en reposo.
- •
En cuanto a los años de ejercicio (agrupados por cuartiles), solo la disposición a tratar la frecuencia, que fue mayor entre los que cuentan menos años (p=0,005) y a tratar el ritmo, que fue mayor cuantos más años de ejercicio (p=0,044), presentaron diferencias estadísticamente significativas y no en el resto de las preguntas.
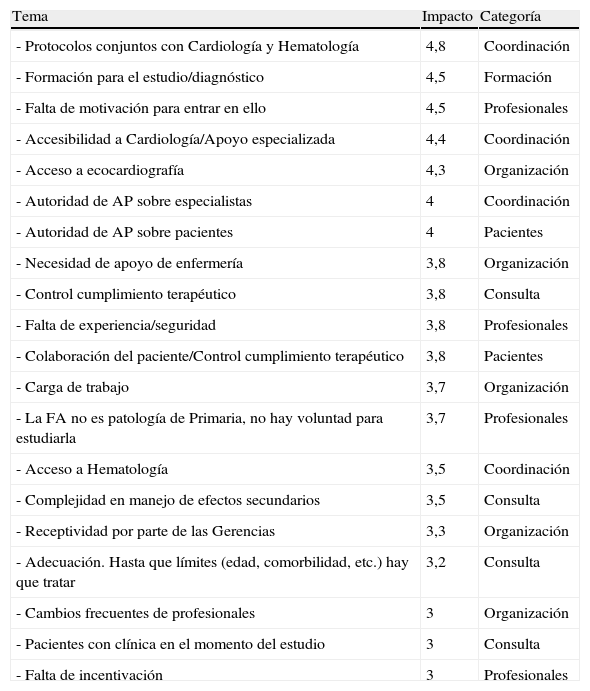
En los 3 grupos nominales participaron 23 profesionales. Aportaron 193 ideas que se agruparon en 6 categorías, según estuvieran relacionados con la formación, la organización de la asistencia, la coordinación AP-Cardiología-Hematología, el proceso de consulta, factores personales de los profesionales o factores relacionados con el paciente. Los resultados de los 3 grupos nominales se resumen en la tabla 3, que recoge los temas de cada categoría que obtuvieron mayor puntuación.
Respuesta de los grupos nominales sobre las necesidades para facilitar la gestión de la FA desde Primaria
| Tema | Impacto | Categoría |
| - Protocolos conjuntos con Cardiología y Hematología | 4,8 | Coordinación |
| - Formación para el estudio/diagnóstico | 4,5 | Formación |
| - Falta de motivación para entrar en ello | 4,5 | Profesionales |
| - Accesibilidad a Cardiología/Apoyo especializada | 4,4 | Coordinación |
| - Acceso a ecocardiografía | 4,3 | Organización |
| - Autoridad de AP sobre especialistas | 4 | Coordinación |
| - Autoridad de AP sobre pacientes | 4 | Pacientes |
| - Necesidad de apoyo de enfermería | 3,8 | Organización |
| - Control cumplimiento terapéutico | 3,8 | Consulta |
| - Falta de experiencia/seguridad | 3,8 | Profesionales |
| - Colaboración del paciente/Control cumplimiento terapéutico | 3,8 | Pacientes |
| - Carga de trabajo | 3,7 | Organización |
| - La FA no es patología de Primaria, no hay voluntad para estudiarla | 3,7 | Profesionales |
| - Acceso a Hematología | 3,5 | Coordinación |
| - Complejidad en manejo de efectos secundarios | 3,5 | Consulta |
| - Receptividad por parte de las Gerencias | 3,3 | Organización |
| - Adecuación. Hasta que límites (edad, comorbilidad, etc.) hay que tratar | 3,2 | Consulta |
| - Cambios frecuentes de profesionales | 3 | Organización |
| - Pacientes con clínica en el momento del estudio | 3 | Consulta |
| - Falta de incentivación | 3 | Profesionales |
El impacto se valora de 1 (poco importante) a 5 (muy importante).
En la columna de la derecha se incluye la categoría a la que pertenece el tema.
De los grupos focales para identificar las dificultades que se presentan en la práctica para una información adecuada a los pacientes las conclusiones principales fueron:
- -
La dificultad para explicar el riesgo: «Siempre resulta complicado explicar el riesgo, y aquí se trata de una enfermedad particularmente difícil de explicar»; «Esto hace que demos menos explicaciones que de otras».
- -
No goza del «prestigio mediático» de otras: «No disponemos por tanto de la información facilitada por los medios, como por ejemplo de la diabetes».
- -
Colaboración del resto de agentes: «La implicación de enfermería es variable pero puede asumir un papel importante como informadora»; «Cardiología explica muy poco y deriva al médico de familia como informante».
- -
Impacto de la información: existe entre los profesionales la creencia de que mejorar la información influirá poco en el desarrollo de la enfermedad, cosa que no ocurre en otras enfermedades: «A un diabético le explicas la importancia del ejercicio y puede ser útil, pero a un paciente en FA…».
La FA es un proceso complejo, que está entrando en un proceso de cambios organizativos importantes. Para facilitar estos cambios se ha desarrollado este trabajo, que ha permitido disponer de una aproximación global al mismo.
Como posibles limitaciones del estudio cabe decir que, en el tiempo trascurrido desde que se realizó (a lo largo del 2010) ha habido cambios en cuanto a las recomendaciones sobre la FA1. Estos cambios modifican algunos criterios técnicos pero no el sentido del proceso, que parece propio de Atención Primaria. Por otra parte se han publicado algunos estudios de interés relacionados con el tema, algunos de los cuales hemos incorporado a esta discusión8–10,14,15, Un único grupo focal con pacientes implica el riesgo de una visión incompleta de la realidad, pero la información obtenida, sobre necesidad de información y agilización del proceso, parece muy relevante para mejorarlo. La encuesta es representativa de la población de médicos de familia de las 3 comunidades participantes, y el número de casos le da suficiente validez. En cuanto a las respuestas de los participantes en los grupos nominales, parecen coherentes y coinciden con los literales de las opciones abiertas en las preguntas y los comentarios finales a la encuesta. Además las transcripciones fueron analizadas por 3 investigadores, por lo que se considera suficiente la triangulación de la información.
Las principales consideraciones que podemos extraer del estudio son:
- -
En lo que se refiere a la pregunta ¿cómo debe atenderse la FA? Hay acuerdo en que es un proceso que puede y debe ser abordado desde la Atención Primaria en la mayoría de los casos. El papel del cardiólogo quedaría reservado a los pacientes con patología estructural o con mala respuesta al tratamiento.
- -
Ya se ha comentado en los resultados del AMFE la necesidad de la formación en temas básicos, particularmente en paciente complejos. La eficacia de esta medida ha sido constatada ya en nuestro país8. Además de la formación, debe disponerse de tiempo para una práctica reflexiva que facilite prestar un proceso asistencial seguro.
- -
Los profesionales deben tomar conciencia de que la información, particularmente en procesos que afectan tanto el pronóstico como la calidad de vida, es una parte muy importante del acto asistencial. Y si bien consideran que los pacientes están poco informados y que es difícil informar de una patología tan compleja explicando adecuadamente de su riesgo, deben esforzarse para dar esa información de manera adecuada, como parte de una correcta asistencia.
- -
En lo que se refiere a la pregunta ¿cómo se atiende la FA en las consultas de atención primaria? Se aprecia que en la actualidad conviven 2 grupos de profesionales, a quienes podríamos denominar los que derivan (62,3%) y los intervencionistas 37,7), en función de su disposición a hacerse cargo de la FA. Los porcentajes encontrados en este estudio no son muy diferentes a los encontrados por Loo9 en el Reino Unido, 52 y 48% respectivamente, lo que nos hace pensar que el concepto de que la FA es mayoritariamente área de Cardiología no es exclusivo de nuestro país.
- -
Los que derivan son mayoría, pero todavía es mayor el porcentaje de profesionales que consideran que el médico de familia debe poder solicitar ecocardiografías, como mínimo en algunos casos (84%). Volviendo al citado estudio de Loo, solo el 18% de los pacientes con FA atendidos en AP disponían de un ecocardiograma, incluso pudiendo disponer de esta prueba. Esto nos permite suponer que, si se ponen en marcha medidas de apoyo como las que aquí se han identificado, una buena parte de los médicos de familia asumirían este proceso correctamente.
- -
Como parece lógico los intervencionistas son más proclives a tratar tanto la frecuencia como el ritmo. Sin embargo, se encuentran tan incómodos como los que derivan en cuanto a la anticoagulación. Esto llama la atención, cuando la práctica totalidad del control del tratamiento anticoagulante se hace desde la AP. Quizás tenga su explicación en que el riesgo de los anticoagulantes orales (ACO) se ve como inmediato y difícil de prevenir. Otros estudios europeos muestran una utilización muy variable de ACO, que va desde el 26,6%14 al 59%15 y al 83%10
- -
En lo que se refiere a conocimiento clínico, los resultados muestran una valoración aceptable o buena, aunque con lagunas importantes en campos tan relevantes como la frecuencia en reposo o el conocimiento de los criterios CHADS2. Podemos pensar que son precisamente estas lagunas las que hacen que la demanda de formación haya sido una constante a lo largo de todo el estudio, tanto en el AMFE como en la encuesta o en los grupos focales.
- -
Finalmente, en lo que se refiere a la responsabilidad sobre el seguimiento, se considera propia del médico de AP y menos de un 10% de los encuestados lo ve más propio del cardiólogo.
- -
En lo que se refiere a ¿qué dificultades se perciben para tratar la FA en AP? Los médicos de AP reiteran la necesidad de formación, ya que es una patología que actualmente apenas estudian ni tratan por lo que sus habilidades en este campo son escasas. Por lo mismo, se hace necesario disponer de la colaboración con Cardiología y Hematología con fácil acceso, protocolos conjuntos y apoyo real, más allá de los protocolos escritos. Por otra parte, para asumir las razones por las que han de hacerse cargo de una patología compleja que ahora se maneja en Cardiología, la motivación será otro de los pilares para poder desplazar la atención del proceso hacia la AP. En este caso, una gestión adecuada del cambio, a la que queremos contribuir con este estudio, y una correcta política de incentivación (reconocimiento, formación, tiempo,…) pueden ser fundamentales. Además es imprescindible una carga de trabajo adecuada, ya que la seguridad del paciente debe ser prioritaria y nos enfrentamos a un proceso que puede presentar complicaciones de alto riesgo.
- -
Además se ha de implicar también a enfermería y conseguir un trabajo en equipo real. Hay evidencia de que enfermería puede ser un estamento fundamental en el control de estos pacientes16 en un proceso donde médicos y enfermeros tiene responsabilidades importantes y complementarias. Existen suficientes materiales17,18 de apoyo al respecto, que pueden utilizarse para facilitar la información al paciente y el control del proceso.
- -
Por supuesto, el acceso a ecocardiografía y otras pruebas es condición sine qua non. Solo con acceso a la ecocardiografía es posible el cambio. Con informe ecocardiográfico explícito, que deje clara la presencia o ausencia de patología estructural y permita tomar decisiones fundadas y seguras.
- -
Otro elemento que puede favorecer el cambio es el refuerzo de la autoridad del médico de familia frente a los pacientes y frente a los profesionales de las otras especialidades. Es necesario fomentar la autoridad y la influencia del médico de familia sobre sus pacientes, pero este cambio exige la colaboración de todas las instancias implicadas: la organización sanitaria, las otras especialidades y los propios médicos de familia, cuyo trabajo riguroso tanto de los aspectos clínicos como relacionales han de convencer a los pacientes de que están «en buenas manos».
En resumen, la FA se presenta como una patología compleja, asumible en su gestión por los profesionales de AP, aunque actualmente parece haber una mayoría que se desentiende en mayor o menor medida del proceso. Este trabajo, con una metodología que permite una visión global del proceso, aporta información para facilitar los cambios necesarios, tanto de actitudes, conocimientos y aptitudes, como organizativos, para que la Atención Primaria vaya haciéndose cargo de la gestión de la FA.
Y si esto es así habremos de evaluar la efectividad y la eficiencia de los cambios, lo que nos abre nuevas líneas de investigación, en las cuales ya estamos trabajando.
Fuente de financiaciónEl trabajo ha sido financiado por Laboratorio Sanofi.
Un resumen de este estudio ha sido presentado en el congreso de 2011 de la Sociedad Española de Calidad Asistencial, donde recibió el segundo premio a la mejor comunicación oral.
Conflicto de interesesTodos los autores han recibido honorarios de Laboratorio Sanofi por llevar a cabo este estudio.
A Idoia Gaminde Inda y Carmen Silvestre Busto, cuyas contribuciones fueron imprescindibles.