Describir los errores de medicación en el circuito de uso de medicamentos en una sala general de internación de un Hospital Público de referencia, e identificar estrategias de intervención en relación a la detección y prevención de estos errores.
MétodoEstudio descriptivo, transversal. Hospital público general, de 190 camas, en Rosario (Argentina). Recolección de datos en forma diaria y sistemática del circuito de uso de medicamentos en una sala de internación general durante mayo 2009. Una vez identificados y caracterizados los errores, un grupo interdisciplinar aplicó en forma secuencial herramientas de gestión de calidad para reconocer causas y proponer y ponderar soluciones. (Flujograma, diagrama de causa y efecto, tormenta de ideas, grupo nominal y matriz de decisión).
ResultadosEn el período de estudio se obtiene información de 60 pacientes, con detección de 506 errores de medicación. Los indicadores de incidencia mostraron los siguientes valores: 8,4 errores/paciente y 88,6 errores/100 pacientes-día.
De las causas identificadas se definieron como relevantes: «la doble prescripción» y «la falta de normativas claras». De las diferentes soluciones propuestas se planteó como estrategia de intervención incluir en la Historia Clínica una planilla de «prescripción/indicación/administración» con un diseño diferente, habilitando actualización diaria, con un duplicado para la dispensación en Farmacia. Se genera un procedimiento operativo estándar para normatizar esta nueva modalidad de trabajo.
ConclusionesEste trabajo logra, a través de la gestión de la calidad, el compromiso del equipo de salud para generar cambios que buscan tanto la seguridad del paciente como mejorar la calidad de las prestaciones que brinda el hospital.
To describe the medication errors in the medication use cycle in a general public hospital, and to identify intervention strategies in relation to the detection and prevention of these errors.
MethodsDescriptive study with cross-sectional design. General public hospital of 190 beds, in Rosario (Argentina). Daily and systematic data collection of the circuit of use of medicines during May 2009. Once the errors were identified and classified, an interdisciplinary group sequentially applied different quality management tools to recognize and weigh causes, and propose solutions. (Flowchart, Cause Effect Diagram, Brainstorming, Nominal Group and Matrix Decision).
ResultsInformation on 60 patients was retrieved during the study period, with 506 medication errors detected. The impact indicators showed the following values: 8.4 errors/patient and 88.6 errors/100 patients-day.
From the causes identified, two were defined as relevant: “Double prescription” and “Lack of clear policy”. Of the various solutions proposed, an intervention strategy was defined to include a differently designed form for “prescription/indication/administration” in the clinical history which could be updated daily, with a duplicate to Pharmacy for the distribution, as well as a Standard Operating Procedure to standardize this new way of working.
ConclusionThis work achieved, through quality management, the commitment of a team of health professionals to seek and make changes for patient safety, and to improve the quality of services provided by the hospital.
La seguridad del paciente es un componente crítico de la calidad de la atención sanitaria, su objetivo es evitar daños accidentales al paciente en cualquier interacción con el sistema de salud1. Si bien es una propiedad inherente a la atención médica, diferentes estudios y reportes muestran que el cuidado de la salud no es tan seguro como debiera1–9. Una de las principales barreras para mejorar la seguridad del paciente es la falta de conocimiento de la magnitud en que los errores ocurren diariamente en las organizaciones de salud. Estas deberían desarrollar y mantener un proceso continuo de detección, clarificación, incorporación de principios básicos e innovaciones para la reducción de errores, con una visión sistémica del problema2.
Dentro de los errores médicos, los errores de medicación (EM) son la causa más común, entendiéndose como cualquier evento prevenible que puede causar daño al paciente o conducir a una utilización inapropiada de la medicación, cuando la farmacoterapia está bajo el control de profesionales del cuidado de la salud, pacientes o consumidores. Estos eventos pueden estar relacionados con la práctica profesional, los productos para el cuidado de la salud, los procedimientos y/o sistemas, reconociéndose que la estandarización y la simplificación del trabajo son los principales factores que conducen a la seguridad2,4,10,11. Los errores aumentan con la complejidad y tienen diferentes orígenes, como es el caso de circuito del uso de medicamentos, que por ser multidimensional los mismos pueden generarse durante los procesos de prescripción, transcripción, dispensación, preparación y administración de cualquier fármaco2,12.
En estos casos, la calidad de vida del paciente se ve disminuida, con un incremento de la asistencia médica, del ingreso hospitalario, con prolongación de la estancia e incluso la muerte12. La morbimortalidad derivada de los EM es elevada, siendo considerada como un problema de salud pública13.
Reportes del National Health Service (UK) y del Institute of Medicine (USA) recomiendan la implementación de programas institucionales de monitoreo de EM, destacando además la necesidad de desarrollar investigaciones tanto para el conocimiento de la incidencia como para la evaluación de estrategias de prevención y costos, teniendo en cuenta el flujo de decisiones y procedimientos de una organización, los cuales juegan un papel decisivo en su seguridad5,9,14.
Desde la filosofía de Atención Farmacéutica, considerada como la provisión responsable del tratamiento farmacológico con el propósito de alcanzar resultados concretos que mejoren la calidad de vida del paciente, y cuya práctica está centrada en el paciente, los farmacéuticos asumen la responsabilidad de optimizar todos los aspectos de la farmacoterapia disponible más efectiva y segura15,16.
En este sentido, la gestión de calidad del circuito del uso de medicamentos en el ámbito hospitalario, habilita la utilización de diferentes herramientas de calidad con el propósito de realizar un análisis profundo de los procesos e identificar problemas, para luego proponer estrategias de intervención con la participación activa de todos los actores involucrados17,18.
Con la misma lógica se plantea el presente estudio con el fin de desarrollar estrategias de intervención para la detección y prevención de EM en busca de la seguridad del paciente.
Los objetivos generales de este trabajo consisten en describir los EM en el circuito de uso de medicamentos en una sala general de internación de un hospital público de referencia, de la ciudad de Rosario; e identificar estrategias de intervención en relación a la detección y prevención de los mismos.
Los objetivos específicos proponen reconocer y clasificar los EM utilizando la clasificación de errores de medicación propuesta por el Grupo Ruiz–Jarabo (2008), establecer la incidencia de los EM hallados, identificar y ponderar las causas de los EM, y aplicar herramientas de gestión de calidad en el circuito de uso de los medicamentos.
Material y métodosEstudio descriptivo con diseño transversal.Se realizó en el Hospital Provincial del Centenario de la ciudad de Rosario (Argentina), institución pública, general, con 190 camas de internación, categoría iii por nivel de riesgo y de referencia para la región. El Servicio de Farmacia aplicó un sistema de distribución de medicamentos en dosis diaria individualizada por paciente, sin asistencia del farmacéutico a las salas. La sala de internación general de adultos donde se desarrolló el estudio cuenta con 21 camas; con un promedio de 8,6 días de estancia; un promedio de 14,2 dosis medicamentos/paciente/día; 37,36% de medicamentos vía endovenosa (en referencia a complejidad de administración), representando el 12,65% de camas con sistema de distribución de medicamentos en dosis diaria individualizada del hospital. Los registros de Historia Clínica son efectuados en papel. Se incluyeron a todos los pacientes internados en la sala durante el período de estudio.
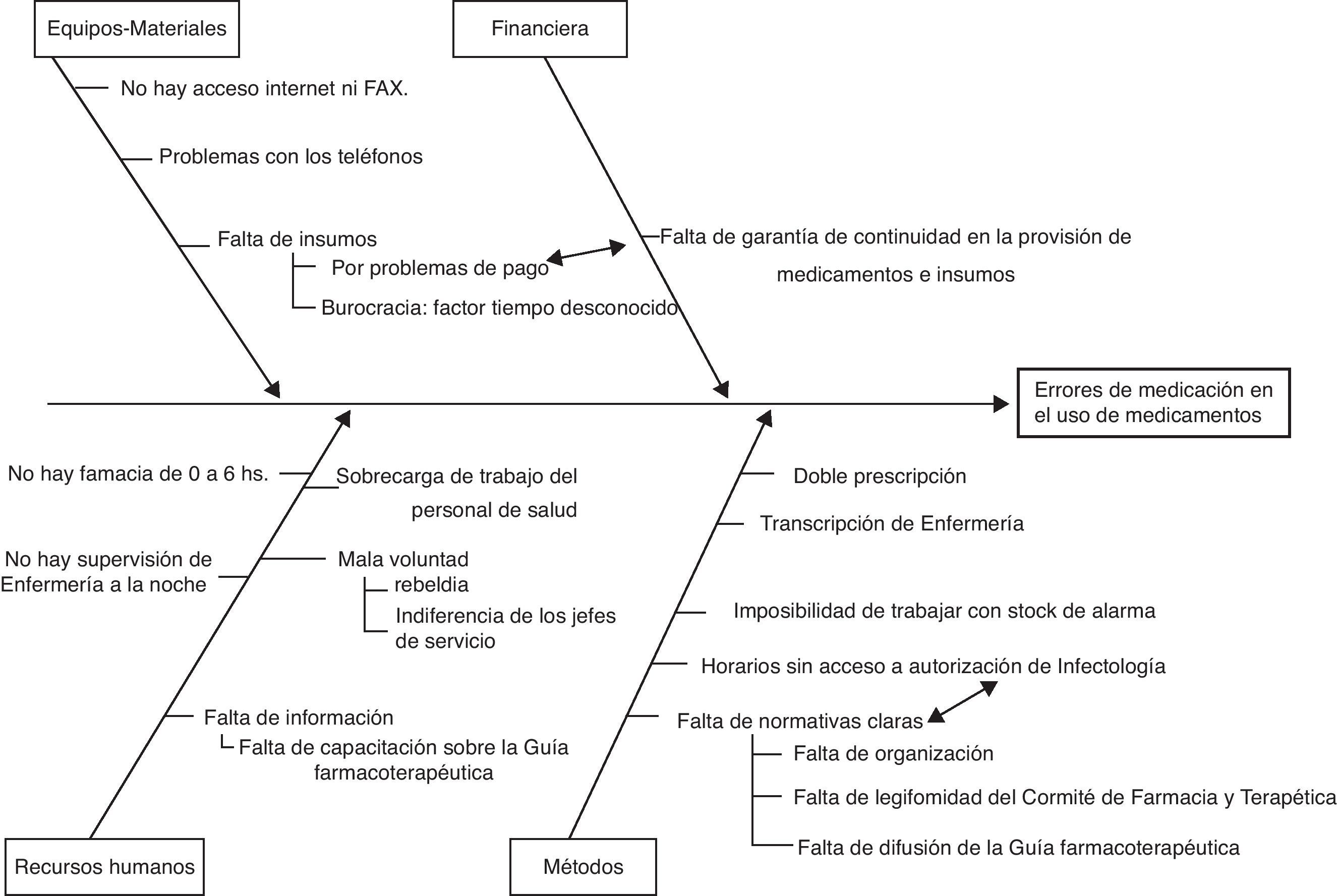
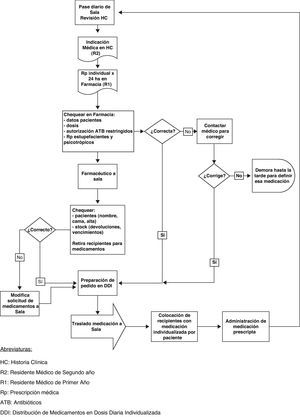
Para llevar a cabo el primer objetivo general se realizaron reuniones informativas y de homogeneización de criterios con los farmacéuticos y becarios-alumnos de la carrera de Farmacia, que formaban parte del equipo investigador. Se organizaron reuniones con el Comité de Farmacia y Terapéutica de la Institución, para revisar la política de medicamentos vigente (guía farmacoterapéutica, criterios de uso y protocolos de diagnóstico y tratamiento), así como las normas de trabajo propias de cada servicio involucrado (procedimientos operativos estándar), y se confeccionó un flujograma para identificar todos los pasos del circuito (fig. 1).
Con el fin de identificar los EM se realizó una revisión de registros de las prescripciones médicas, de la preparación y distribución de la medicación en Farmacia y de la administración de Enfermería, en forma diaria y sistemática. Para ello se utilizó una planilla, específicamente diseñada, que contenía el detalle de la farmacoterapia prescripta, dispensada y administrada para cada paciente internado. Se aplicó una prueba piloto para evaluar la factibilidad del sistema de recolección y registro de datos, con asistencia diaria a la sala durante 15 días.
Luego, durante el mes de mayo de 2009, se revisaron dichos registros para identificar los EM dentro del circuito de uso del medicamento.
Posteriormente, dichos errores se ordenaron según la clasificación de errores de medicación establecida por el Grupo Ruiz–Jarabo 200819, la cual está siendo considerada para ser aplicada a nivel nacional.
Para establecer la incidencia de los errores se utilizaron 2 indicadores: a) número de errores por paciente y b) número de errores identificados por cada 100 pacientes–día9,20.
Para el segundo objetivo general se extrajo información a través de la clasificación Ruiz Jarabo, caracterizando los errores y desagregando las causas. Para la discusión y análisis de esta etapa se conformó un grupo interdisciplinar de expertos, integrado por profesionales del equipo de salud del hospital (médicos, enfermeros y farmacéuticos). La selección de estos integrantes se realizó teniendo en cuenta los siguientes criterios: profesionales que se encontraban involucrados directamente con alguno de los eslabones del circuito del uso de los medicamentos y profesionales con capacidad de gestionar modificaciones en el sistema. El grupo fue coordinado por un docente del área académica responsable del proyecto de investigación.
Se aplicaron herramientas de calidad: diagrama de causa y efecto (espina de pescado) para identificar causas raíz, posterior tormenta de ideas para proponer soluciones y ponderación de las mismas a través de grupo nominal17,18.
Con el fin de lograr la definición de potenciales estrategias de intervención, se trabajó sobre las soluciones mejor ponderadas para cada causa con una matriz de decisión, teniendo en cuenta los siguientes criterios: 1) impacto en el suministro de medicamentos, 2) utilidad, 3) aceptación por el recurso humano, 4) factibilidad y 5) retorno de la inversión17,18.
Se consideraron los resguardos éticos y de confidencialidad respecto a la información contenida en las Historias Clínicas. Los pacientes fueron ingresados al sistema con código alfanumérico. Se contó con el aval del Comité de Docencia e Investigación del Hospital Provincial del Centenario y del Comité de Bioética de la Facultad de Ciencias Bioquímicas y Farmacéuticas (Universidad Nacional de Rosario).
ResultadosEn el período de estudio se obtuvo la información de 60 pacientes, con la detección de 506 EM. El flujograma muestra, dentro del sistema de distribución de medicamentos en dosis diaria individualizada, una doble prescripción: el médico indica en la Historia Clínica y luego concurre a Farmacia para prescribir en una planilla la medicación para cada paciente (fig. 1). Como este paso no estaba en la clasificación utilizada, fue necesario incluir el ítem «prescripción en Farmacia» en la dimensión 5 de la misma.
La tabla 1 muestra los errores identificados, presentando los datos más relevantes según las diferentes dimensiones de la Clasificación Ruiz Jarabo (2008).
Clasificación de los errores identificados, según Ruiz Jarabo 2008
| Dimensiones | Cantidad (n) |
| 2. Información sobre el error | |
| 2.6. Persona que generó inicialmente el error | |
| 2.6.1.3. Médico residente | 249 |
| 2.6.2. Farmacéutico | 95 |
| 2.6.3. Enfermero | 162 |
| 3. Consecuencias del error | |
| 3.1. Categoría de gravedad clínica del error | |
| 3.1.1. Error potencial | 36 |
| 3.1.2. Error sin daño | 469 |
| 3.2. Probabilidad de recurrencia del error | |
| 3.2.1. Muy frecuente | 260 |
| 4. Información de los medicamentos | |
| 4.1. Número de principios activos implicados | 71 |
| 5. Características del error | |
| 5.1. Proceso de la cadena terapéutica en que ocurrió el error | |
| 5.1.2. Selección y adquisición | 9 |
| 5.1.3. Prescripción en Historia Clínica | 88 |
| 5.1.3.1. Prescripción en Farmacia | 166 |
| 5.1.6. Preparación en Farmacia | 83 |
| 5.1.10. Administración en unidad de enfermería | 160 |
| 5.2. Tipos de error | |
| 5.2.1. Medicamento erróneo | 62 |
| 5.2.2. Omisión de dosis o de medicamento | 316 |
| 5.2.3. Dosis incorrecta | 29 |
| 5.2.5. Forma farmacéutica errónea | 20 |
| 6. Causas del error | |
| 6.1. Problemas de comunicación/interpretación | |
| 6.1.2. Comunicación escrita incorrecta/incompleta/ambigua | 116 |
| 6.6. Factores individuales | |
| 6.6.2. Falta de conocimientos/información sobre el paciente | 73 |
| 6.6.4. Falta de seguimiento de procedimientos de trabajo | 345 |
| 7. Factores contribuyentes asociados a los sistemas de trabajo | |
| 7.6. Sistemas de comunicación/información deficientes | |
| 7.6.4. Falta de información sobre los pacientes | 255 |
| 7.10. Sistema de preparación/dispensación de medicamentos deficientes | |
| 7.10.2. Falta de sistema de distribución en dosis unitarias | 344 |
Los indicadores de incidencia mostraron los siguientes valores: 8,4 errores/paciente y 88,6 errores/100 pacientes-día.
El diagrama de causa y efecto describe las posibles causas vinculadas a las 4 dimensiones (fig. 2).
El equipo de expertos definió como causas relevantes a: «doble prescripción» y «falta de normativas claras», proponiéndose soluciones a través de 2 tormentas de ideas respectivas, y ponderadas a través de grupo nominal, cuya puntuación asignada se visualiza en la tabla 2.
Soluciones propuestas por tormenta de ideas y ponderadas con grupo nominal
| Soluciones | Puntos |
| Tormenta de ideas 1 | |
| Causa: doble prescripción | |
| Implementar red informatizada para el circuito de uso de medicamentos | 115 |
| Especificar horarios de actualización en Historia Clínica para que Farmacia asista a sala en simultáneo | 110 |
| Actualización de prescripción en Historia Clínica, diaria y completa | 105 |
| Prescripción en Historia Clínica, con papel carbónico | 75 |
| Normativa sobre circuito prescripción-dispensación para internados (asignando responsabilidades) | 70 |
| Orden de Dirección Médica de cumplir actualización diaria de prescripciones | 70 |
| Garantía, de Dirección Médica de continuidad de existencia de insumos para registros | 68 |
| Evaluación periódica e interdisciplnaria del funcionamiento del sistema | 65 |
| Asistencia diaria de farmacéutico a sala para recuperar prescripciones (carbónico) | 60 |
| Replantear distribución de tareas, funciones y responsabilidades del personal | 45 |
| Farmacéutico en sala de internación con interacción equipo de salud | 35 |
| Revisión de método de autorizaciones de antibióticos de uso restringido | 35 |
| Control de stock de sala, con planillas especiales para Enfermería | 30 |
| Discutir/aclarar el concepto de prescripción | 17 |
| Prescripción solo en Historia Clínica, pero sin papel carbónico | 0 |
| Tormenta de ideas 2 | |
| Causa: falta de normativas claras | |
| Dirección Médica debe legitimar al Comité de Farmacia y Terapéutica y empezar a normatizar | 160 |
| Organizar grupo de trabajo con Jefes de Comités y/o de Servicios, interacción con reuniones periódicas | 105 |
| Trabajo activo del Comité de Farmacia y Terapéutica | 100 |
| Diseñar guía farmacoterapéutica propia con más información útil para los servicios | 85 |
| Generar «desde abajo’» los procedimientos operativos estándar y normas de cada servicio | 80 |
| Implementar reunión anual informativa (en junio) para todo el personal nuevo del hospital. | 75 |
| Redacción por escrito de normas, y que se difundan. | 65 |
| Que las normas se generen desde abajo pero que el jefe asuma responsabilidad | 55 |
| El jefe de cada servicio debe definir cómo funcionar, por escrito y que se cumpla | 40 |
| Definición y divulgación de organigrama del hospital | 40 |
| Convocar, motivar, estimular al cumplimiento | 40 |
| Implementar estructura matricial en el hospital (genera interacción entre servicios y comités) | 15 |
Las 6 propuestas de solución con mayor ponderación en cada grupo fueron posteriormente consideradas en la matriz de decisión en base a los criterios establecidos. Para la causa «doble prescripción», la estrategia de actualización de prescripción solo en Historia Clínica, en forma diaria y completa, es considerada la de mayor impacto y utilidad. Se asignó alta factibilidad a la implementación de normativas sobre circuito prescripción-dispensación para pacientes internados, asignando responsabilidades. Entre las opciones para «falta de normativas claras» reunió máxima puntuación total implementar reunión anual informativa, considerando el conocimiento de las normativas internas por parte de los nuevos residentes médicos. Siguieron en el orden diseñar una guía farmacoterapéutica propia con más información útil, trabajo más activo del Comité de Farmacia y Terapéutica y generar «desde abajo» los procedimientos operativos estándar y normas de cada servicio, siendo esta última la que obtuvo mayor puntuación en el criterio aceptación por parte del recurso humano.
En base a todo lo anterior, la necesidad de modificar la metodología de indicación-prescripción, se tradujo en la estrategia de incluir en la Historia Clínica una planilla de «prescripción/dispensación/administración» con un diseño diferente, habilitando la actualización diaria, con un duplicado para la dispensación en Farmacia que es retirado por el farmacéutico que concurre a sala en el horario en que el médico prescribe. Asimismo, se generó un procedimiento operativo estándar para normatizar esta nueva modalidad de trabajo.
DiscusiónEl circuito de uso de medicamentos utilizado en la institución es inadecuado, generando errores, principalmente debido a la duplicidad de la prescripción, que involucra una indicación en la Historia Clínica, la cual es considerada por enfermería para la administración de los medicamentos, y otra prescripción simultánea en Farmacia, que es considerada por los farmacéuticos para la dispensación.
Si bien existen diferencias en las publicaciones sobre el tema, relacionadas con el circuito del uso de medicamentos, características del ámbito de aplicación y método utilizado9, los resultados de este estudio habilitan una discusión.
Jornet Montaña et al. detectan 400 errores en 2 salas de internación durante 4 semanas, distribuidos en 23% de errores de prescripción, 9% de errores de transcripción, 41% como errores de dispensación y un 27% como errores de administración, con una incidencia de 0,3 errores por paciente por día, destacando la importancia de crear sistemas de notificación de errores con un alto compromiso del equipo de salud12. Font Noguera et al. identifican 28,5% de errores en prescripción/validación, 23,4% en dispensación y 27,7% en administración21. Pastó-Cardona et al. muestran un mayor porcentaje de errores en la dispensación (48%), mientras que en la prescripción solo el 16%, detectándose 16,94 errores/100 pacientes-día y 0,98 error/paciente22. Navarrete et al. observaron 34% de errores en prescripción, 23% en transcripción y 43% en dispensación 23.
En el presente estudio el porcentaje de EM en la etapa de prescripción es del 50,2%, superando los valores anteriores. La doble prescripción aparece como la causa de mayor peso, tanto en los resultados cuantitativos (tabla 1) como en los resultados cualitativos (fig. 2), y es consecuencia de la aplicación de un sistema de distribución de medicamentos carente de evaluación continua, que fuera producto de una intervención política irracional.
La observación de cada etapa del circuito en cada uno de los pacientes brinda una visión secuencial de los hechos. Al igual que Font Noguera et al., se puede explicitar que la metodología de este estudio permite evaluar la calidad del proceso farmacoterapéutico de una manera integral, sin embargo, no llega a ofrecer un enfoque epidemiológico de prevalencia de errores de medicación.
Se puede considerar como una limitación del estudio no haber estimado el grado de acuerdo entre los observadores, aún cuando la prueba piloto sirvió para establecer criterios comunes en el registro de datos, y la carga de los errores fue realizada por una misma persona.
En base a las herramientas de calidad aplicadas en forma secuencial se propone, como estrategia principal, aplicar una nueva planilla de «prescripción/dispensación/administración», buscando la actualización diaria y completa de toda la medicación que requiere el paciente, facilitando el registro, y evitando confusiones y duplicación de información. Se redacta un procedimiento operativo estándar, que alcanza a todos los pasos del circuito para sostener la implementación de estos cambios.
Cabe señalar, que la solución mejor ponderada en el grupo nominal es la implementación de una red informatizada para el circuito de uso de medicamentos, con amplia fundamentación de publicaciones donde muestran el impacto positivo en la eficiencia del sistema y en la seguridad del paciente2,10,24. Esta alternativa obtuvo el puntaje más bajo en el criterio factibilidad de la matriz de decisión, ya que la Historia Clínica electrónica no es aún reconocida en la legislación local vigente.
Este trabajo logra, a través de la gestión de la calidad, el compromiso de diferentes profesionales del equipo de salud para generar cambios que buscan tanto la seguridad del paciente como mejorar la calidad de las prestaciones que brinda el hospital.
El trabajo interdisciplinario enriqueció la metodología del estudio, permitiendo una comunicación abierta, una interacción continua, sincerando miedos y problemas, permitiendo generar estrategias de intervención, siendo estos fundamentales para la aceptación y la implementación de estos cambios.
En esta instancia, las propuestas presentadas demandan una participación activa, tanto de las autoridades del hospital como de los miembros del Comité de Farmacia y Terapéutica, en la toma de decisiones para lograr cambios que redunden en la seguridad de los pacientes asistidos en la institución.
En el futuro se plantea afianzar la aplicación de herramientas de calidad después de aplicada la nueva planilla para conocer el impacto de la intervención, metodología propia de la gestión de calidad, y estimular la cultura de la seguridad del paciente.
Si bien se encuentra ampliamente documentado que la presencia del farmacéutico en la sala produce ventajas indiscutibles en relación a la seguridad del paciente 9,13,25 en nuestro caso se plantea como «urgente» recuperar la presencia responsable y comprometida del profesional farmacéutico en la recolección y transcripción de las indicaciones médicas, para luego realizar la dispensación por dosis diaria individualizada. Se podría pensar que una estrategia innovadora y sustentable es la implementación de una Unidad de Optimización Farmacoterapéutica, entidad que representa la filosofía de la Atención Farmacéutica, con el fin de evaluar el medicamento en pos de lograr los resultados terapéuticos, económicos y humanísticos que mejoren la salud y la calidad de vida de los pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A los miembros del equipo de salud y becarios que participaron en el desarrollo de este trabajo: Adriana Oliva, Zulma Leguizamón, Jorgelina Ortiz de Guinea, Nicolás Frigieri, Vanina Tassone, Julieta Giordani, Natalie Sceresini y Jorgelina Bertero.