Introducción
La insuficiencia cardíaca crónica es un complejo síndrome clínico de creciente importancia por su frecuencia, la dependencia que origina, su mortalidad y el coste que supone. Se estima que en España es una de las 2 causas de ingreso más frecuentes en los hospitales y la primera en mayores de 65 años1. La prevalencia detectada en el único estudio realizado en nuestro país ronda el 1% en mayores de 40 años, y dobla su incidencia por cada 10 años de edad2. Es la causa del 4 al 8% de las muertes totales en nuestro país y del 12 al 20% de la mortalidad cardiovascular, con importante variabilidad geográfica3.
El conocimiento creciente de los mecanismos neurohormonales implicados4, así como el avance en el arsenal diagnóstico y terapéutico disponible, ha aportado mucha solidez al manejo de estos pacientes5,6. Pero, pese a que se dispone hoy día de un abanico terapéutico bastante efectivo, como afirman Kullig et al7, "parece como si los pacientes no se beneficiasen de estos medios". En el estudio EuroHeart, se reveló una escasa aplicación clínica de recomendaciones sólidamente respaldadas por la evidencia actual8.
Desde el aspecto de la calidad de vida, sus efectos son muy incapacitantes, ya que se reduce en mayor medida que otras enfermedades crónicas9-11: aumentan los cuadros de ansiedad y depresión12, hay un deterioro significativo de las relaciones sociales y un déficit de actividades recreativas13,14, así como deterioro de las relaciones sexuales15. Uno de los factores más determinantes de la calidad de vida y que con mayor frecuencia ocurre es el reingreso hospitalario. Las cifras de distintos estudios varían, pero se calcula que se sitúan por encima del 30% por año16. Las causas más frecuentes de reingreso son las infecciones y las consecuencias de un manejo inadecuado del régimen terapéutico por parte del paciente. Las intervenciones que inciden en la optimización de la continuidad asistencial (planificación del alta, atención domiciliaria precoz y seguimiento continuado) parecen tener un papel relevante para evitarlas17-21. Aunque hay muchos modelos al efecto, como la gestión de casos, la teleasistencia o la gestión de enfermedades (entre otras), en todas, la intervención de la enfermera parece que produce buenos resultados en este cometido, al ser la principal proveedora de servicios domiciliarios y de intervenciones educativas para afrontar enfermedades crónicas.
Determinar con exactitud qué consecuencias producen estos modelos asistenciales en los pacientes con insuficiencia cardíaca y sus familiares, así como comprobar cuáles son los más efectivos, ayudaría a determinar las características clave a la hora de implantar alternativas asistenciales coste-efectivas, que puedan tener un impacto sustancial en este importante problema de salud pública. El objetivo general de esta revisión es analizar los distintos modelos de intervención en pacientes con insuficiencia cardíaca en la transición hospital-domicilio y su posterior seguimiento.
Material y método
Tipos de estudios
Se realizó una revisión sistemática de estudios en que quedaba acreditado explícitamente que su diseño correspondía a estudios experimentales aleatorizados y controlados. Se descartaron estudios semiexperimentales, de cohortes, de casos y controles, estudios transversales y estudios descriptivos, así como revisiones literarias médicas.
Tipos de sujetos
Pacientes mayores de 55 años de edad, con insuficiencia cardíaca diagnosticada y deterioro funcional (clase NYHA >= II), hospitalizados por causa de su enfermedad, con régimen de tratamiento farmacológico. Las comorbilidades, hipertensión arterial, infarto agudo de miocardio y diabetes, se medían para establecer su distribución en la muestra, pero no constituían un criterio de selección específico.
Tipo de intervenciones
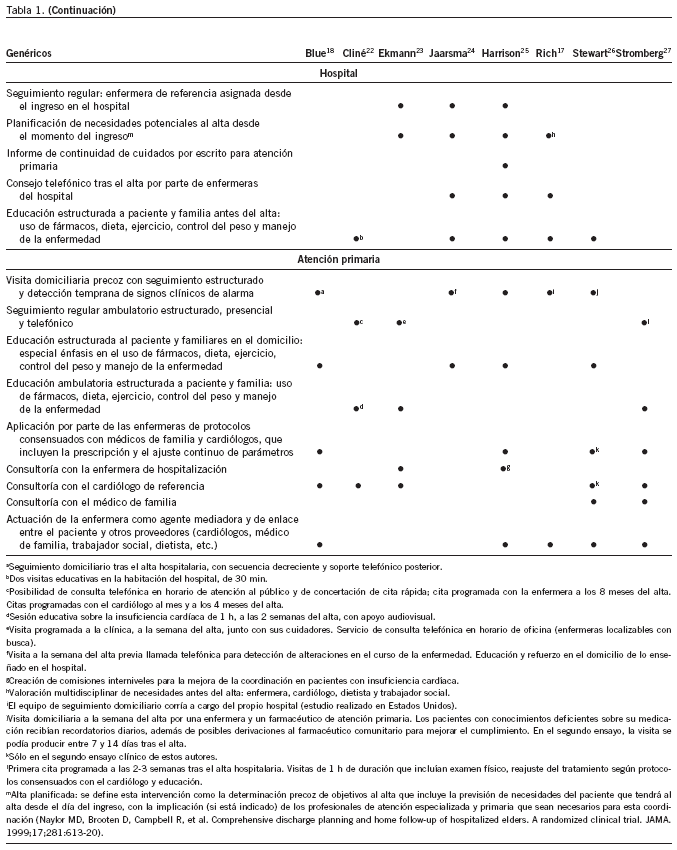
Los modelos de atención alternativos a la insuficiencia cardíaca están basados en una intervención multicomponente. En la tabla 1 se resumen las características principales de la intervención, construidas a partir de las descritas por la British Heart Foundation28. Se eligieron los estudios que describían nítidamente la intervención intrahospitalaria a pacientes con insuficiencia cardíaca, la planificación del alta y la coordinación con atención primaria y las acciones para el seguimiento ambulatorio o domiciliario y que contenían las variables de resultado definidas en la revisión.
Se excluyeron los estudios que incluían en su intervención el empleo de formas sofisticadas de telemonitorización, por la heterogeneidad existente en las distintas modalidades tecnológicas y su irregular implantación en nuestro medio. Únicamente se aceptaron estudios que empleaban el seguimiento telefónico, ya que es una intervención habitual en el contexto español.
Tipo de resultados
Primarios: reingresos, mortalidad, estancias. Secundarios: costes, calidad de vida.
Criterios de búsqueda
Se realizó una búsqueda bibliográfica en MEDLINE (1996-2003), CINAHL (1982-2003), Cochrane y Cochrane Controlled Trials Register (CCTR), así como búsquedas manuales en el European Journal of Heart Failure. Las búsquedas se limitaron a los idiomas inglés y español. Los términos de búsqueda empleados fueron: *Heart Failure, Congestive/ *Patient Education/ *Nursing Assessment/ nursing interventions/ *Models, Nursing /*Readmission/ Discharge planning/
Selección y evaluación de los estudios
En primer lugar, se seleccionaron los artículos que cumplían los criterios de inclusión definidos y, a continuación, se evaluó su calidad metodológica mediante la escala de Jadad y checklist de evaluación crítica del grupo CASPe para ensayos clínicos aleatorizados. En todos los estudios se evaluó la validez, revisando si había sesgos de selección, realización, desgaste o detección. Se excluyeron los estudios que presentasen dudas en la calidad metodológica, cuando se tratase de resultados duplicados en otra publicación, con muestras muy pequeñas o en los que la descripción de la naturaleza de la intervención se realizase de forma imprecisa o insuficiente para poder compararla con otras.
Para la recopilación y tratamiento de los datos se utilizó el software Review Manager 4.2, y se realizó metaanálisis de las variables de resultado principales. Asimismo, se elaboró un análisis descriptivo de las características de los pacientes incluidos en los estudios originales, mediante su inclusión en el paquete estadístico SPSS 11.0.
El contraste de homogeneidad de los datos se hizo con el programa Review Manager 4.2. En el caso de los metaanálisis, se utilizó el modelo de efectos aleatorios. Se realizó un análisis de la heterogeneidad de los estudios mediante el parámetro I2, que indica la proporción de la variación atribuible a la heterogeneidad29.
Por último, se evaluó la sensibilidad mediante el análisis de subgrupos. Para ello, se crearon 2 grandes grupos de intervención, en función del contexto donde se realizase la mayoría de las intervenciones: centros ambulatorios o el domicilio de los pacientes. Asimismo, se efectuó análisis de sensibilidad individual con cada estudio para estimar la heterogeneidad de resultados.
Resultados
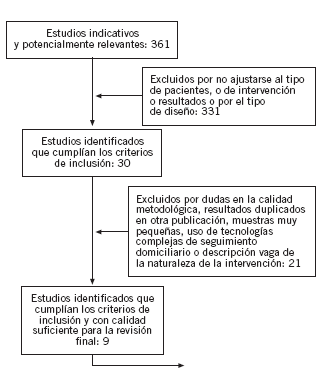
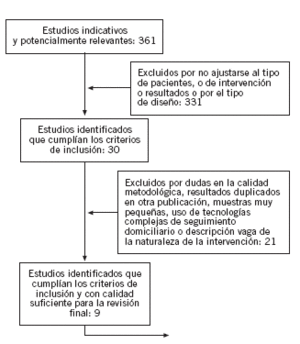
De un total inicial de 361 estudios, se seleccionaron finalmente 30: 27 estudios controlados y aleatorizados y 3 revisiones sistemáticas. De éstos, sólo 9 superaron la evaluación crítica (en la figura 1 se describe el proceso de selección de artículos y los estudios finalmente seleccionados30). Los entornos en los que se realizaron los ensayos fueron en su mayoría europeos (Suecia, Países Bajos, Reino Unido), el resto era de Estados Unidos, Canadá y Australia.
Figura 1. Proceso de selección de artículos y estudios seleccionados finalmente
El blindaje de los grupos control o intervención, obviamente por la naturaleza de la intervención, fue imposible, aunque en todos el proceso de aleatorización quedaba explícitamente especificado y con garantías suficientes (corroborado posteriormente con el análisis basal de grupos). La puntuación de la escala de Jadad se realizó asumiendo la imposibilidad de cegamiento de los profesionales, con predominio en la puntuación total de 4 (0-5). En cuanto al abandono de sujetos, las causas quedaban explícitas, y los análisis se realizaron por intención de tratar.
Los criterios de resultado de reingresos, mortalidad y estancias hospitalarias, establecidos para la búsqueda, inicialmente estaban contemplados en los 9 ensayos, pero, definitivamente, por problemas en la presentación de resultados en los estudios originales y dificultad de contacto con los autores, sólo se pudo analizar las estancias en 6 estudios, aunque mortalidad y reingresos sí pudieron culminarse en los 8 seleccionados finales. Los criterios secundarios de calidad de vida y costes se hallaron en 5 y 3 estudios, respectivamente.
Características basales de los grupos
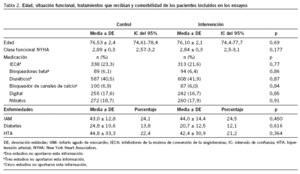
El total de pacientes fue de 1.449. En los estudios originales, los grupos no mostraban diferencias significativas entre sí, pero se realizó un análisis global descriptivo de todos los estudios para obtener el perfil de pacientes incluidos. El perfil de pacientes correspondía a sujetos mayores de 75 años, distribuidos de igual forma entre ambos sexos y una parte importante (más del 35%) vivía sola. La clase funcional de la NYHA media era de 2,67 y, mayoritariamente, estaban en tratamiento con diuréticos, nitratos e inhibidores de la enzima de conversión de la angiotensina; la cuarta parte de ellos había presentado un episodio vascular, tipo infarto agudo de miocardio, y en una proporción similar eran hipertensos (tabla 2).
Para el análisis, se diferenciaron 2 subgrupos, según los criterios descritos por Stewart et al31: a) modelos centrados en la atención domiciliaria, y b) modelos centrados en el seguimiento ambulatorio en clínicas especializadas guiadas por enfermeras.
La atención convencional que se proporcionaba en los grupos control de los distintos estudios estaba caracterizada por el alta habitual, con variabilidad en la intervención educativa sobre los pacientes, mecanismos de coordinación interniveles poco estructurados y continuación de la atención por parte del médico de familia y la enfermera comunitaria a demanda.
Se añadió un componente más en el análisis de subgrupos en función de la intensidad de la intervención hospitalaria: a) completa (alta planificada, continuidad de cuidados, asignación enfermera, etc.), b) sólo educativa, o c) sin intervención hospitalaria. No se hallaron diferencias significativas en la heterogeneidad de resultados.
Reingresos
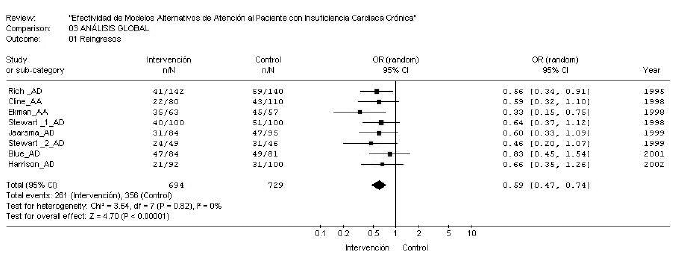
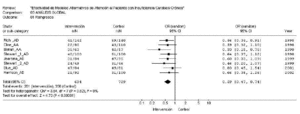
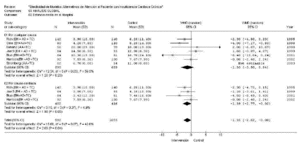
En el análisis global de todos los estudios, la disminución de reingresos en el hospital en los 3 meses siguientes fue ostensible con la intervención (odds ratio [OR] = 0,59; intervalo de confianza [IC] del 95%, 0,47-0,74), con una reducción absoluta del riesgo del 12% (IC del 95%, 7-17%) y una reducción relativa del 24% (riesgo relativo [RR] = 0,76; IC del 95%, 0,68-0,85) (número de pacientes que es necesario tratar [NNT] = 8) (fig. 2). El test de heterogeneidad ofreció valores de *2 = 3,74; p = 0,82; I2 = 0%. En el análisis de subgrupos, el modelo centrado en la atención domiciliaria obtuvo igualmente cifras de reducción de reingresos favorables al grupo de intervención, con una OR = 0,62 (IC del 95%, 0,49-0,80), una reducción absoluta del riesgo (RRA) del 11% (IC del 95%, 5-17%) y un RR de 0,78 (IC del 95%, 0,68-0,89). El test de heterogeneidad fue igualmente favorable en este subgrupo (*2 = 1,55; p = 0,91; I2 = 0%).
Figura 2. Efecto de los modelos alternativos en los reingresos hospitalarios
El subgrupo de atención centrada en el seguimiento ambulatorio en clínicas guiadas por enfermeras quedó reducido a 2 estudios, por la imposibilidad de recabar los datos necesarios y contrastados del tercero. El efecto de la disminución de reingresos se mantuvo en este subgrupo, de forma más acentuada (OR = 0,47; IC del 95%, 0,27-0,82. RR = 0,70; IC del 95%, 0,56-0,88. RRA del 17%; IC del 95%, 5-28%). No obstante, dado el escaso número de estudios en esta modalidad y el aumento de la heterogeneidad (*2 = 1,21; p = 0,27; I2 = 17,5%), se debe tomar con precaución estas diferencias entre subgrupos.
Estancia en el hospital
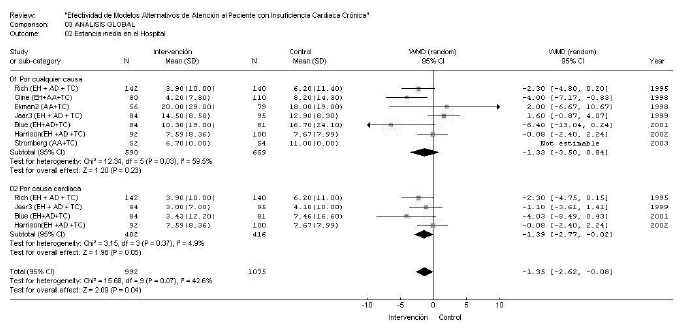
El análisis de la repercusión de la intervención en las estancias hospitalarias no evidenció un efecto superior (fig. 3). La diferencia ponderada de medias (WMD) fue de 1,33 (IC del 95%, 3,50 a 0,84), con una amplia heterogeneidad entre los estudios (*2 = 12,34; p = 0,03; I2 = 59,5%). Se realizó un análisis de subgrupos ajustando las estancias por el motivo de ingreso, de modo que la heterogeneidad disminuyó ostensiblemente (*2 = 3,15; p = 0,37; I2 = 4,9%) y la diferencia de medias, aunque no evidenció un efecto claramente superior del grupo intervención, sí ofreció cifras más favorables al mencionado grupo (WMD de 1,39; IC del 95%, 2,77 a 0,02). El análisis de subgrupos ajustado según el modelo de atención no aportó novedades en el comportamiento de los datos.
Figura 3. Efecto de los modelos alternativos en la estancia hospitalaria general ajustada por ingresos de causa cardíaca.
Mortalidad
La mortalidad entre los grupos control e intervención en el metaanálisis no mostró estar sometida al efecto de ningún grupo de forma significativa (OR = 0,76; IC del 95%, 0,52-1,09), que evidenció además una alta heterogeneidad (*2 = 13,75; p = 0,09; I2 = 41,8%). Tampoco el análisis de subgrupos aportó variaciones significativas en este resultado.
Análisis de sensibilidad
Se realizó un análisis de sensibilidad para todos los resultados, mediante la supresión secuencial de un estudio y la posterior reformulación de los parámetros estimados. En la mortalidad no se detectaron diferencias notables con este nuevo análisis y en las estancias sólo hubo una leve mejoría de resultados al suprimir el estudio de Jaarsma (WDM = 2,11; IC del 95%, 4,19 a 0,03) (*2 = 6,69; p = 0,15), aunque se mantuvieron elevados los índices de I2 (40,2%).
Calidad de vida
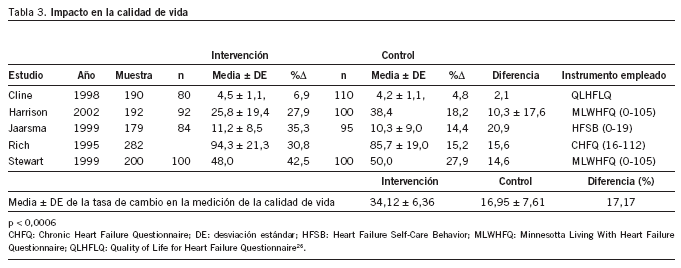
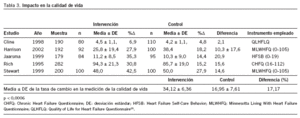
Sólo 5 estudios evaluaron la calidad de vida, con el agravante de que emplearon instrumentos distintos para su medición. Por tanto, el análisis realizado ha sido una comparación de la tasa de cambio entre el nivel de calidad de vida inicial y al final del período de seguimiento. En general, hay una mejora en la calidad de vida en los grupos de intervención, con una diferencia en la tasa de cambio del 17,17% (p < 0,0006) (tabla 3)32.
Costes
Es la parte más débil de esta revisión, ya que los métodos empleados son totalmente diversos y se estiman parámetros distintos, en entornos poco comparables entre sí (Estados Unidos, Australia, Suecia).
Rich, en Estados Unidos, consigue demostrar reducciones en los costes de un 8,72% (un promedio de 156 dólares por paciente/mes) estimando para ello los costes derivados de los reingresos, el tiempo de los cuidadores y de las enfermeras y utilizando los pesos por grupos relacionados por el diagnóstico (GRD). Cliné obtiene un ahorro anual de 1.300 dólares por paciente (p = 0,07) en el grupo intervención. Stewart en Australia aporta reducciones de costes sobre todo a expensas de los reingresos. Las cifras que produce su estudio son: 490.300 frente a 922.600 dólares australianos, con un coste medio de 900 (IC del 95%, 600-900) frente a 2.200 dólares australianos (IC del 95%, 1.300-3.000) (p = 0,16).
Discusión
El objetivo de la revisión era analizar el efecto de los distintos modelos de intervención en pacientes con insuficiencia cardíaca en la transición hospital-domicilio y su posterior seguimiento, en los reingresos, las estancias hospitalarias, la mortalidad y, secundariamente, en la calidad de vida y los costes. Con anterioridad, se han publicado 3 revisiones con objetivos similares; una, con serias deficiencias metodológicas27, y otras 2, en 200128 y 200429, que sí permiten una adecuada comparación de resultados.
Los desenlaces en el apartado de reingresos son explícitos y exhiben una clara reducción de este episodio, independientemente del modelo asistencial elegido. Nuin et al30 evidenciaron que las tasas de readmisión aumentan si el paciente presenta una enfermedad geriátrica o crónica y si su afección tiene una mayor gravedad y/o complejidad. A la vista de las poblaciones en que se ha centrado la mayoría de los estudios y de la alta morbilidad que presentan, parece claro el impacto potencial que este hallazgo tendría en los distintos servicios de salud. Los resultados de otras revisiones coinciden en señalar a los pacientes con insuficiencia cardíaca como destinatarios idóneos de intervenciones específicas para mejorar la transición y el seguimiento en la comunidad; así, McAllister et al obtienen una reducción relativa del riesgo (RRR) del 13% en los reingresos hospitalarios en los estudios en que se implementa un programa de intervención multidisciplinar para pacientes con insuficiencia cardíaca (programa de gestión de enfermedades37), y Philips et al consiguen desenlaces muy similares (RR = 0,75; IC del 95%, 0,64-0,88). Cabe señalar que la heterogeneidad obtenida por los autores de las 2 revisiones sistemáticas citadas fue superior a la presente, lo que apunta a favor del criterio de ordenación y agrupamiento de las intervenciones en nuestra revisión, así como de selección de los estudios.
Con todo, parece claro el efecto de estos programas de intervención para la transición hospital-domicilio y su seguimiento posterior, en cuanto a los reingresos. De hecho, aunque las conclusiones sobre costes son bastante escuetas desde el punto de vista metodológico y obligan a ser prudentes, es en el apartado de reingresos donde mayores diferencias de costes se observan. Stewart et al38 constatan la permanencia a medio-largo plazo de los efectos en los reingresos y su consecuente impacto en el coste-efectividad (una reducción del 50% de reingresos produciría un ahorro anual de 160.000 libras por 1.000 pacientes tratados).
No hay un claro efecto en las estancias hospitalarias, aunque sí es manifiesto cuando se ajustan las estancias por causa cardíaca. No obstante, la heterogeneidad entre estudios resultante del metaanálisis ha sido considerable en este criterio de resultado y es una limitación importante de esta revisión.
Respecto a la mortalidad, no parece que con las revisiones publicadas hasta ahora y los resultados de la presente, se pueda precisar evidencias significativas. Sin embargo, los períodos de seguimiento de los diversos ensayos no han sido lo suficientemente prolongados como para detectar diferencias notables. Stewart et al39, a partir de 2 cohortes de 4 años de seguimiento, mostraron un descenso de mortalidad del 10% (p < 0,006) y un aumento de la tasa de supervivencia superior a los 20 meses sobre el grupo control. Por tanto, si hay una disminución de la mortalidad a largo plazo, posiblemente sea la intervención precoz en pacientes con menor edad o mejor grado de funcionalidad lo que surta más efectos en la tasa de supervivencia, tal y como se viene demostrando en intervenciones domiciliarias en esta línea40,41.
Quedan dudas sobre cuáles son la intensidad y la duración óptimas de la intervención o, más importante aún, qué modalidad de intervención es más coste-efectiva. El abanico de acciones es destacado y la diversidad de "submodelos" resultantes es importante. ¿Se debe potenciar los servicios centrados en el seguimiento ambulatorio o, por el contrario, los centrados en la atención domiciliaria? También se suscitan interrogantes acerca de cuáles son los mecanismos exactos de acción de la intervención multicomponente. Hay indicios para pensar que coexiste un cuerpo básico de intervenciones comunes a la mayoría de los programas y que presumiblemente originan los resultados. Las más frecuentes son la provisión del servicio por enfermeras especialistas, muy cualificadas, la orientación hacia el autocuidado, con material de soporte, y la ayuda para hacer frente a situaciones difíciles, tanto del paciente como de la familia, mediante el apoyo emocional y la orientación sobre servicios, además del uso sistematizado del seguimiento telefónico. Harían falta estudios controlados y aleatorizados que comparasen unos modelos frente a otros para poder ahondar en conclusiones más sólidas.
Destaca la figura de la enfermera en todas las experiencias analizadas, pero con nuevas funciones y con una orientación del servicio marcadamente multidisciplinar, que se suma a otros precedentes de éxito en otras enfermedades crónicas42-46. No obstante, las organizaciones sanitarias caminan lentamente en la modernización y modificación de funciones profesionales enfermeras, sobre todo en atención especializada, y persisten modelos de práctica bastante distantes de la excelencia que requieren este tipo de intervenciones47, aunque ya hay algunas experiencias en nuestro entorno.
A la vista del perfil de los grupos de población incluidos, cabría preguntarse si el inicio de la atención transicional hospital-domicilio no debería ser el componente avanzado de un servicio más global y con marcado carácter preventivo, que se iniciase en fases mucho más precoces, cuando la situación funcional del paciente es superior y su edad le ofrece una mejor perspectiva pronóstica. Es de suponer que el efecto de este enfoque en la supervivencia sería notablemente superior.