Establecer la mortalidad oculta en el ámbito extrahospitalario.
Pacientes y métodoEstudio retrospectivo que incluyó a pacientes que demandaron asistencia sanitaria por el servicio de emergencies 061 durante el período comprendido desde enero de 2002 a junio de 2002 y se los dejó en el domicilio o se los trasladó en ambulancia convencional a las urgencias de un hospital por no considerarlos subsidiarios de asistencia emergente.
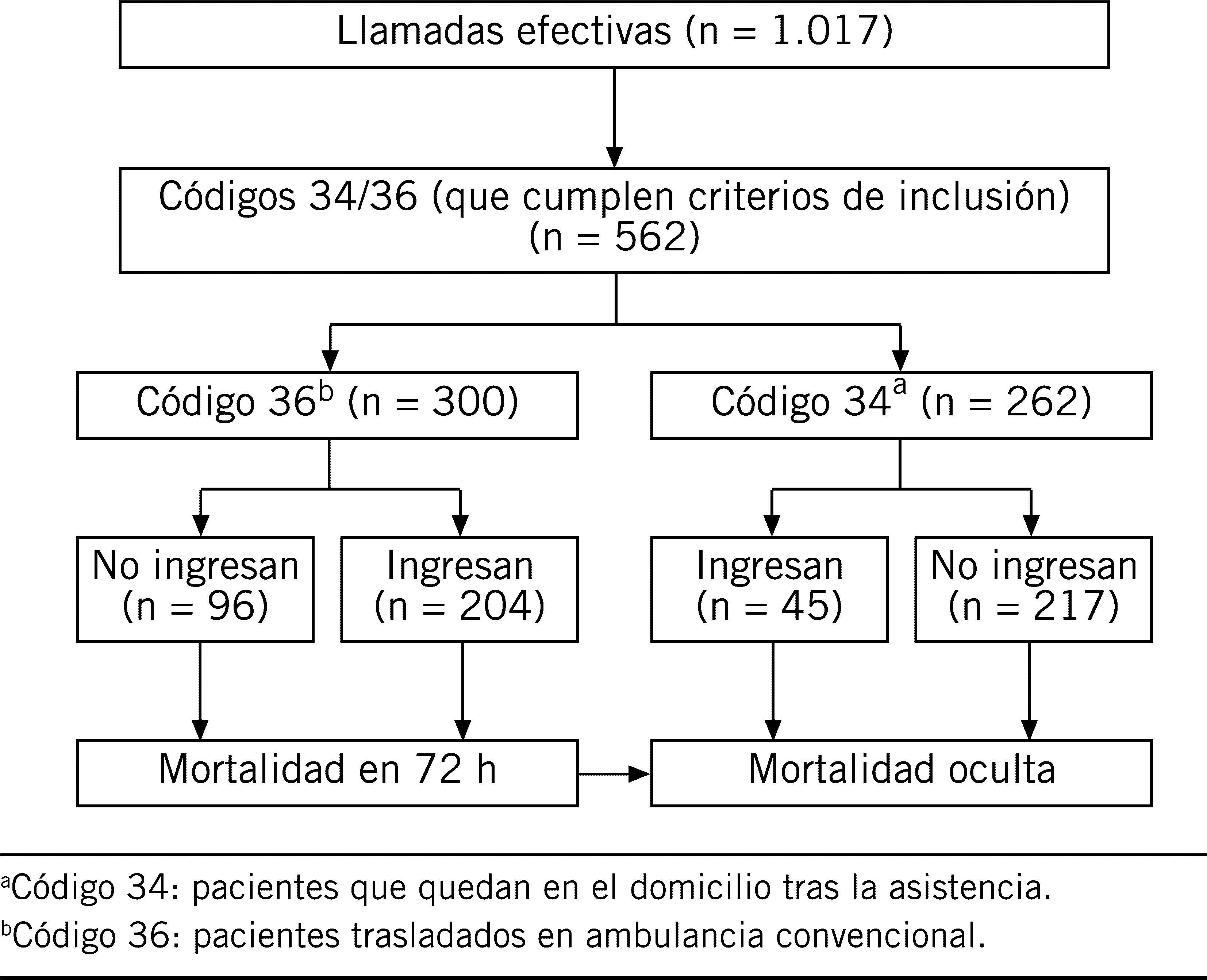
ResultadosDe los 562 pacientes que cumplían los criterios de inclusion en el estudio, 17 pacientes fallecieron tras la asistencia; la mortalidad oculta fue un 3%. De estos 17 pacientes, a 8 se los había dejado en el domicilio.
ConclusionesLa mortalidad oculta resultante de este estudio no es en absoluto despreciable, afecta a todas las edades, y fundamentalmente se debe a procesos respiratorios.
To determine the occult mortality in the extra-hospital setting.
Patients and methodRetrospective study included patients who required health care using the Andalusian Emergency Services from January 2002 to June 2002 and who remained at home or were transferred to an Emergency department of a hospital in a normal ambulance as they were not considered to be in need of emergency assistance.
ResultsOf the 562 patients who met the inclusion criteria of this study, 17 patients died after this care, which was an occult mortality of 3%, 8 of whom had remained at home.
ConclusionsThe occult mortality in this study is not insignificant; it affects all ages and is mainly due to respiratory disorders.
Hasta fechas recientes la atención urgente en el medio extrahospitalario estaba limitada a la rápida recogida del paciente en el lugar en que acontecían los hechos y su transporte inmediato hacia un centro hospitalario en vehículos no dotados del material adecuado para los cuidados sanitarios necesarios.
Con el perfeccionamiento de los servicios de emergencias extrahospitalarias han aumentado las posibilidades de tratamiento, y han disminuido la morbilidad y la mortalidad.
En Andalucía está vigente el Plan Andaluz de Urgencias y Emergencias (PAUE), basado en la atención continua, coordinada, integral, rápida y eficaz de la urgencia médica, y aglutina todos los dispositivos hospitalarios, extrahospitalarios y de atención primaria, lo que conforma un sistema integral de urgencias y emergencias. Los dos pilares básicos que constituyen el PAUE son el SAS (Servicio Andaluz de Salud) (con sus hospitales y unidades de cuidados críticos y urgencias y los dispositivos de urgencias de atención primaria) y la fundación EPES (Empresa Pública de Emergencias Sanitarias), que es el organismo elegido por el plan andaluz de urgencias para integrar y coordinar el sistema de urgencias y emergencias sanitarias.
La activación de un sistema de urgencias y emergencias, como el 061, se inicia con la llamada del ciudadano, que se pone en contacto con el centro coordinador. Mediante protocolos de preguntas, según el motivo de llamada, se determina el dispositivo de emergencias que acudirá a la llamada (UVI móvil, ambulancia convencional…). En el caso de que se envíe un dispositivo médico, éste reevaluará la situación del paciente y decidirá el traslado o no a un hospital y el medio de transporte que se utilizará. Según esta decisión se generan diversos códigos, de los que, para la comprensión de este artículo, nos interesan los siguientes:
- –
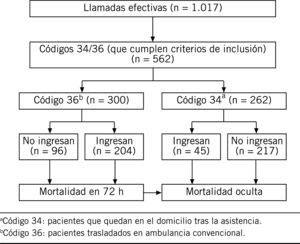
Código 34: si se deja al paciente en el domicilio, se considera resolución in situ.
- –
Código 36: se deriva al hospital, pero en ambulancia convencional, por no considerarse de riesgo vital.
- –
Código 35: se considera de riesgo vital, y se deriva en UVI móvil al hospital.
Por tanto, el equipo médico que acude a la llamada no considerará los códigos 34 y 36 subsidiarios de asistencia emergente. Se desconoce qué ocurre con estos pacientes una vez que el 061 da por finalizada su asistencia. En el caso de que fallecieran, no se los incluiría en la mortalidad observada, que anualmente queda recogida en las memorias del 061. Por tanto, se podría incluirlas dentro del concepto de mortalidad oculta.
Con el término mortalidad oculta, hasta la fecha, se hace referencia a la que ocurre tras el alta de las unidades de cuidados intensivos1. Este concepto nace a mediados de los años ochenta en unidades de Estados Unidos y Europa, ante la necesidad de saber qué ocurría con los pacientes entre el alta de la unidad de cuidados intensivos y el alta hospitalaria, que resulta de vital importancia en estas unidades con alta renovación de pacientes.
Según algunos intensivistas españoles, el término mortalidad oculta no sería el más adecuado, pues si ha estado "oculta" es porque probablemente no se ha querido buscar. Así, en la UCI, según refiere Abizanda2, las tasas estandarizadas de mortalidad (relación entre la mortalidad real observada y la predicha), algo tan utilizado como expresión de efectividad, quedan enormemente "beneficiadas" si se considera solamente a los pacientes fallecidos en UCI, con lo que puede conducir a equívocos importantes.
¿Qué ocurre con la mortalidad oculta existente al alta en un servicio extrahospitalario? ¿Cómo obtener información sobre la evolución de los enfermos que han demandado asistencia por el 061? No hay, en la bibliografía consultada, trabajos que relacionen mortalidad oculta y servicios de emergencias.
Realizamos el presente estudio en un intento de detectar la mortalidad oculta en un servicio de urgencias y emergencias extrahospitalario.
Pacientes y métodoSe ha realizado un estudio observacional, prospectivo, en la Empresa Pública de Emergencias Sanitarias 061 de Granada, durante el período de enero a junio de 2002.
Se incluyó en el estudio a todos los pacientes de la ciudad de Granada que demandaron asistencia emergente desde el domicilio, atendidos por el 061 durante el período del estudio y que generaron en el centro coordinador correspondiente un caso asistencial incluido en los códigos 34 (pacientes que quedan en el domicilio tras la asistencia) y 36 (derivados en ambulancia convencional). Se trataría, por tanto, de casos que no se considera emergencias. Se excluyó a los pacientes que el médico del equipo consideró como no recuperables.
Las variables independientes recogidas fueron edad, sexo, motivo de llamada, tiempo de activación, coordinación, asistencia y respuesta, diagnóstico emitido por el médico de emergencias e ingreso hospitalario posterior a la asistencia. Finalmente se incluyó también la valoración de la asistencia del equipo de emergencias por parte de los familiares o testigos de la asistencia. Como variable dependiente o resultado se consideró la mortalidad oculta. Los datos se obtuvieron mediante una encuesta telefónica y de los registros informáticos del 061.
Se empleó el sistema estadístico SPSS 11.0. Las variables cuantitativas se describen como media y desviación estándar y las categóricas, mediante distribución porcentual. Se comparan distintas variables según las necesidades del estudio. Se utilizó la prueba de la t de Studenta χ2 para las variables categóricas. Se consideró una relación estadísticamente significativa cuando el error alfa esperado presentaba una probabilidad p < 0,05.
ResultadosDurante el período de estudio se atendió un total de 2.278 llamadas, de las cuales resultaron efectivas (es decir, se pudo contactar con el paciente o familiar) 1.017; de éstas, cumplían los criterios de inclusión 562 pacientes. El diagrama de flujo del estudio se muestra en la figura 1.
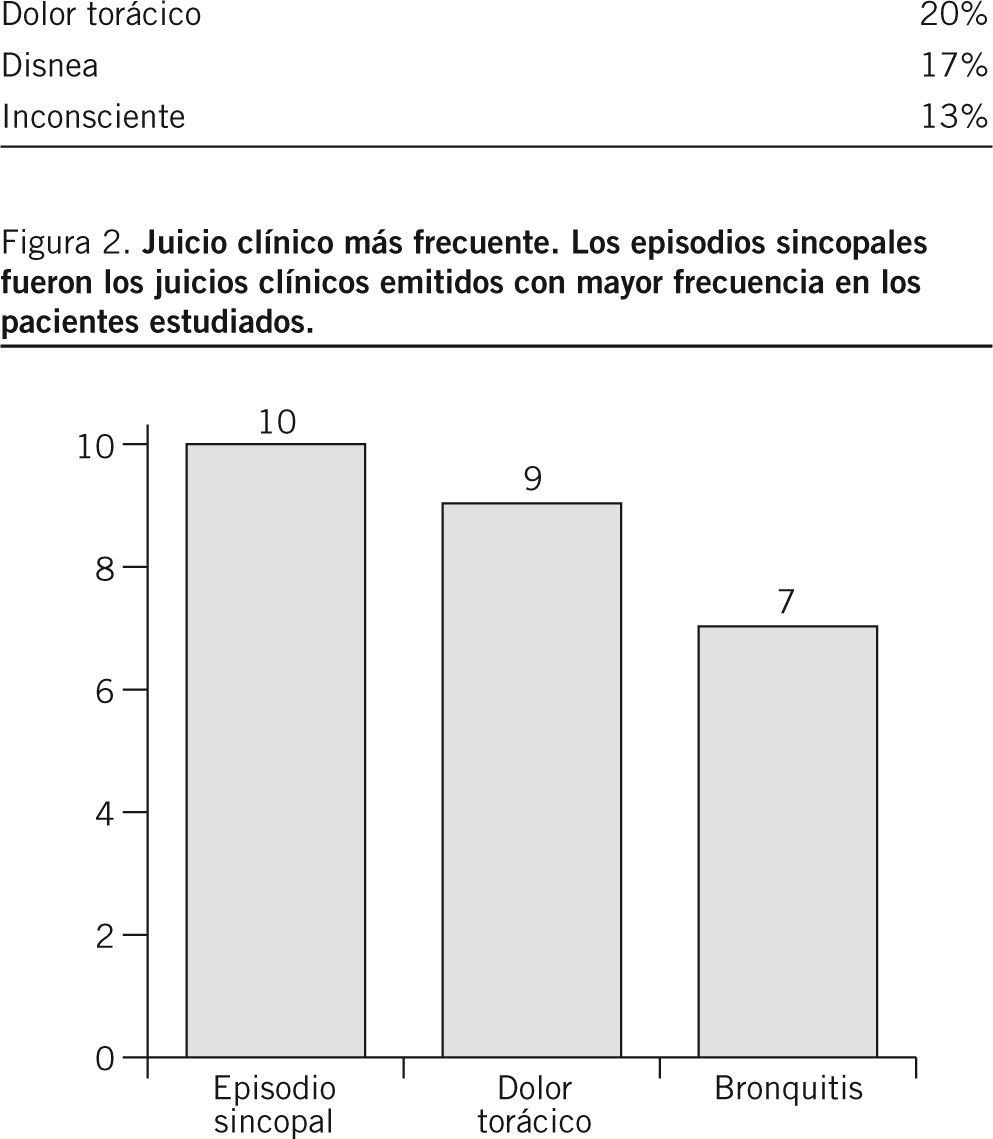
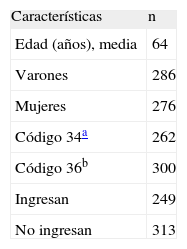
Las características de la población que demanda asistencia emergente, incluida en nuestro estudio (en total 562 pacientes), se exponen en las tablas 1 y 2 y la figura 2. Los motivos de llamada se codificaron según la CIE-10 (décima versión de la Clasificación Estadística Internacional de Enfermedades y otros Problemas de Salud), mientras que los juicios clínicos se emitieron según la CIE-9-MC (Codificación Internacional de Enfermedades, novena revisión).
Características de los pacientes estudiados
| Características | n |
| Edad (años), media | 64 |
| Varones | 286 |
| Mujeres | 276 |
| Código 34a | 262 |
| Código 36b | 300 |
| Ingresan | 249 |
| No ingresan | 313 |
bCódigo 36: pacientes trasladados en ambulancia convencional.
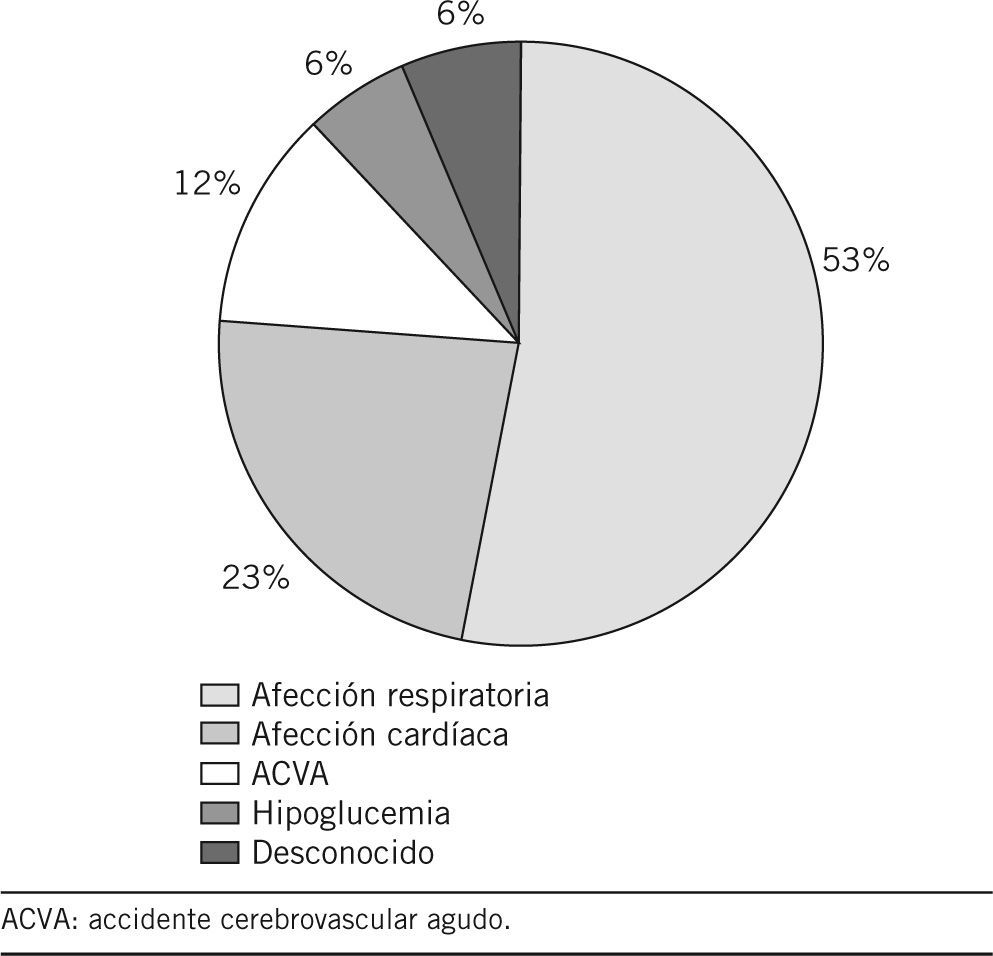
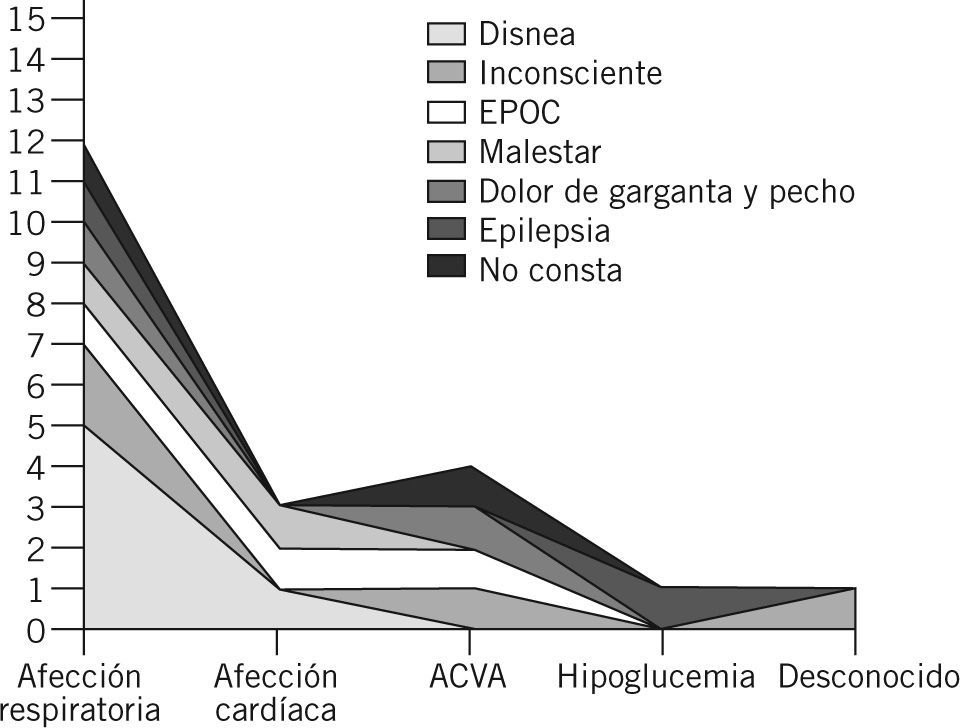
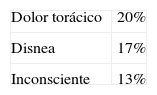
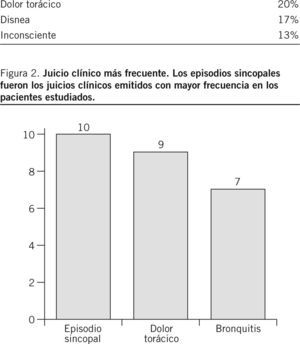
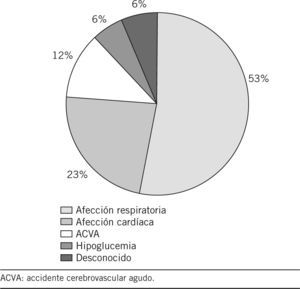
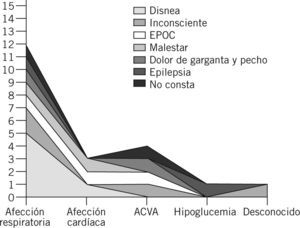
Los diagnósticos más frecuentemente emitidos en los pacientes que fallecieron, según la CIE-9, fueron, en orden decreciente, la enfermedad respiratoria, la afección cardíaca y el accidente cerebrovascular (fig. 3). En la figura 4 se refleja el motivo de llamada y el juicio clínico emitido posteriormente.
Relación entre el motivo de llamada y el juicio clínico emitido en los pacientes con mortalidad oculta*.
*Entre los pacientes fallecidos generaron 7 motivos de demanda asistencial y 5 códigos diagnósticos CIE-9 (Codificación Internacional de Enfermedades, novena revisión). EPOC: enfermedad pulmonar obstructiva crónica.
Los factores que en el análisis bivariable se asociaron a un incremento de riesgo de mortalidad oculta fueron: la derivación hospitalaria en ambulancia convencional, las afecciones respiratorias y la necesidad de ingreso posterior a la asistencia.
Al no encontrar suficientes relaciones estadísticamente significativas entre las variables independientes o predictoras estudiadas y nuestra variable resultado (mortalidad oculta), no se pudo desarrollar un modelo predictivo para estos pacientes.
DiscusiónLos pacientes que demandan asistencia urgente y emergente de un servicio de emergencia en un medio urbano presentan una edad avanzada (más de 64 años), lo que resulta similar al perfil de pacientes que demandan asistencia en un servicio de urgencias de atención primaria3. Esto es comprensible si tenemos en cuenta que el incremento de la longevidad en nuestro país ha sido muy significativo. La población mayor de 65 años pasó del 8,2% en 1960 al 17% en 2000. En Andalucía la población mayor de 65 años es el 14,2%. Por otra parte, la baja tasa de natalidad que se viene registrando acentúa aún más dicho fenómeno del envejecimiento4.
La mortalidad oculta observada en este estudio fue de un 3%. Para comparar este porcentaje debemos recurrir a estudios realizados en unidades de cuidados intensivos, puesto que hasta la fecha no hay trabajos de mortalidad oculta en el ámbito extrahospitalario.
En la mayoría de la bibliografía consultada, los porcentajes de mortalidad oculta obtenidos son algo mayores. Así, Net et al1 refieren una mortalidad oculta de un 5%, mientras que García et al5 describen una mortalidad oculta de un 10% en un análisis retrospectivo de una cohorte de 1.000 pacientes ingresados en una UCI polivalente. Ya en el estudio PAEEC6 se distinguía entre la mortalidad oculta en Estados Unidos (7,3%) y la de Europa (8%). Esta variabilidad en la mortalidad oculta según las UCI se mantiene al revisar la literatura internacional7,8.
Estos porcentajes aumentan aún más (entre un 12 y un 19% según las series) si se hace referencia a los pacientes que precisaron ventilación mecánica9,10, que estaría en consonancia con el hecho de que la mortalidad oculta se dé más en pacientes con mayor gravedad intrínseca (que, por tanto, necesitan ventilación mecánica), tal y como proponen algunos autores11.
Este hecho también podría explicar el menor porcentaje de mortalidad oculta obtenido en nuestra serie, ya que en principio se trata de pacientes que presentan una menor gravedad intrínseca y no se los considera como casos de emergencia (de ahí que se los deje en el domicilio o se los derive en ambulancia convencional).
La edad media de los pacientes con mortalidad oculta es 74 años, similar a la detectada en otros estudios9, donde se ha determinado la edad por encima de estos valores como un factor de riesgo independiente para la mortalidad oculta.
Sin embargo, en nuestra serie no se puede considerar la edad como factor de riesgo independiente, al igual que ocurre en otras publicaciones12–14.
Tampoco se han establecido asociaciones entre la mortalidad oculta y otras variables como el sexo o el motivo de llamada. Sí han resultado estadísticamente significativas las asociaciones establecidas entre la mortalidad oculta y las siguientes variables: código de resolución, juicio clínico emitido, ingreso hospitalario posterior a la asistencia y el lugar de ingreso. El juicio clínico emitido con más frecuencia por el equipo de emergencias en los pacientes en los que se detectó mortalidad oculta fue el de afección respiratoria, lo que coincide con la enfermedad más prevalente en algunas UCI como causa de mortalidad oculta9,15.
En definitiva, se puede establecer que un porcentaje nada despreciable de pacientes a quienes los equipos de emergencia dan de alta por no considerarlos de riesgo vital mueren a las 72 h tras la asistencia (3%). Sería interesante para próximos estudios determinar qué factores de riesgo podrían identificar a pacientes subsidiarios de asistencia emergente, independientemente de la impresión clínica inicial.