Describir una rara y grave presentación clínica de una patología de difícil diagnóstico inicial.
Materiales y métodosSe presenta el caso de una mujer de 45 años, que ingresa al servicio por múltiples episodios de melena y hematemesis, que cursa con shock hipovolémico y cuyo diagnóstico se constata en una laparotomía exploradora de urgencia.
ResultadosSe realiza pancreatectomía corporocaudal; biopsia sin hallazgos malignos; tumor quístico mucinoso de tipo cistoadenoma mucinoso de páncreas y linfonodos sin tumor maligno.
DiscusiónEl cistoadenoma mucinoso del páncreas constituye el 10% de los quistes pancreáticos; la gran mayoría son asintomáticos o cursan con dolor abdominal. El diagnóstico se realiza fundamentalmente por técnicas de imagen, la tomografía axial computarizada o el ultrasonido diagnóstico. La hemorragia digestiva alta es una rara presentación clínica, de baja sospecha diagnóstica que puede iniciar con importante compromiso hemodinámico. La causa del sangrado se atribuye a que este tumor se comunicaba por el ducto pancreático hacia el duodeno.
ConclusiónEl tratamiento de elección es la resección quirúrgica. La técnica quirúrgica a emplear está determinada por la localización del tumor y su naturaleza.
Describe a rare and severe clinical presentation of a disease difficult initial diagnosis.
Materials and methodsFor a woman of 45, who entered the service for multiple episodes of melena and hematemesis, hypovolemic shock that causes, whose diagnosis is found in an emergency exploratory laparotomy is presented.
ResultsSubtotal pancreatectomy body and tail is made. Without biopsy findings malignant mucinous cystic tumor mucinous cystadenoma type of pancreas, lymph nodes malign tumor.
DiscussionMucinous cystadenoma pancreas constitutes 10% of pancreatic cysts, the vast majority are asymptomatic or present with abdominal pain. The diagnosis is made primarily by imaging techniques, computed tomography or ultrasound diagnosis. Upper gastrointestinal bleeding is a rare clinical presentation, diagnosis low suspect may debut with important hemodynamic compromise. The cause of bleeding is attributed to this tumor communicated by the pancreatic duct into the duodenum.
ConclusionThe treatment of choice is surgical resection. The surgical technique used is determined by the location of the tumor and its nature.
El cistoadenoma mucinoso de páncreas constituye el 10% de los quistes pancreáticos y el 1% de las neoplasias pancreáticas. El 50% aparece entre los 40-60 años y la relación F:M es de 1:19. El 90% se localizan en cola y cuerpo de páncreas. Son infrecuentes en la cabeza pancreática y alcanzan importantes tamaños. Los tumores quísticos mucinosos del páncreas pueden ser benignos como el cistoadenoma, borderline o malignos como el cistoadenocarcinoma1,2.
La mayoría son multiloculados, y los quistes están ocupados por mucina y revestidos por un epitelio cilíndrico mucosecretor. La presencia de excreciones papilares sólidas que protruyen en el interior del tumor es signo de malignidad3,4.
Son masas predominantemente avasculares con escasas áreas de neovascularización. Puede haber obstrucción de la vena esplénica e invasión de órganos adyacentes. La gran mayoría son asintomáticos o cursan con anorexia y dolor abdominal. La hemorragia digestiva alta es una presentación clínica inusual, pero de alto riesgo por su gran compromiso hemodinámico y baja sospecha diagnóstica5,6.
Caso clínicoPaciente de 45 años de sexo femenino con antecedentes de úlcera péptica, diagnosticada en el 2009, sin antecedentes previos de alergias, ni consumo de tabaco o alcohol. Ingresa al servicio de urgencia por un cuadro de dolor abdominal epigástrico urente de 12h de evolución, sin irradiación, con 5 episodios de hematemesis, sin melena.
Al ingreso presenta PA 107/65, FC 80 regular, T 36,6°C y mucosas pálidas; abdomen blando con dolor difuso en epigastrio, ruidos hidroaéreos presentes sin signos de irritación peritoneal. Tacto rectal con esfínter tónico, ampolla con escasas deposiciones sin signos de melena. Dentro de los exámenes de ingreso, presenta un hematocrito de 22,7% con una hemoglobina de 6,5. Se transfunden 2 unidades de glóbulos rojos, y se hospitaliza con el diagnóstico de hemorragia digestiva alta y anemia secundaria. Se realiza endoscopia digestiva alta (EDA) que muestra esófago y estómago sin lesiones, en duodeno sangre fresca que fluye activamente; en la 2.a porción a cara posterior se observa una zona de sangrado, no identificándose lesión ulcerada. Se inyecta solución de adrenalina 1/10.000 que logra controlar el sangrado. Diagnóstico: obs. úlcera Dieulafoy en 2.a porción del duodeno.
La paciente evoluciona estable y se maneja con omeprazol e.v. A las 48h inicia vómitos biliosos y dolor urente en epigastrio, sin hematemesis ni melena. Se repite EDA que no observa sangrado en duodeno, pero en la 2.a porción del duodeno se visualiza solevantamiento blanquecino.
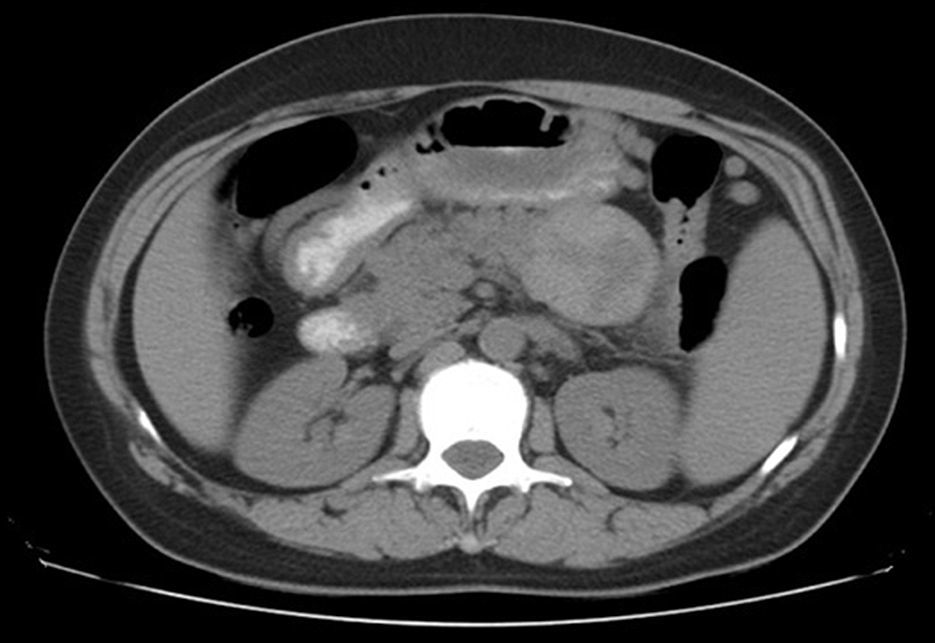
Al cuarto día de hospitalización inicia dolor cólico epigástrico irradiado al dorso y fosa lumbar izquierda. Se realiza TAC de abdomen (fig. 1), y a las 3h de evolución presenta hipotensión, sudoración y en sonda nasogástrica se aspiran coágulos frescos. La paciente cursa con shock hipovolémico; se transfunden 6U de glóbulos rojos + 6U de plasma + 6U de crioprecipitado. Se ingresa al pabellón para laparotomía exploradora, en la que se observa: hemoperitoneo masivo proveniente del retroperitoneo, tumor de cuerpo y cola del páncreas lobulado y con porciones quísticas que sangran profusamente. Se toma una muestra de 1cm de páncreas para la biopsia. Se realiza packing y laparotomía contenida con bolsa y ventrofyl.
La paciente ingresa a la UCI para manejo intensivo, encontrándose hemodinámicamente estable en ventilación mecánica sin requerimiento de drogas vasoactivas. A las 72h se realiza una segunda laparotomía, retiro del packing sobre el cuerpo y la cola del páncreas sin sangrado activo; lesiones de aspecto quístico de las paredes gruesas con contenido mucinoso; páncreas indurado; biopsia rápida de tumor de dudoso carácter sin evidencias de malignidad. Se continúa la disección roma, hasta el nivel de la aorta donde se observa la arteria esplénica del tronco celíaco. Se separan cuerpo y cola del páncreas de la vena esplénica y de la arteria, ligando los vasos que penetran a todo lo largo de la glándula con Vicryl 3.0.
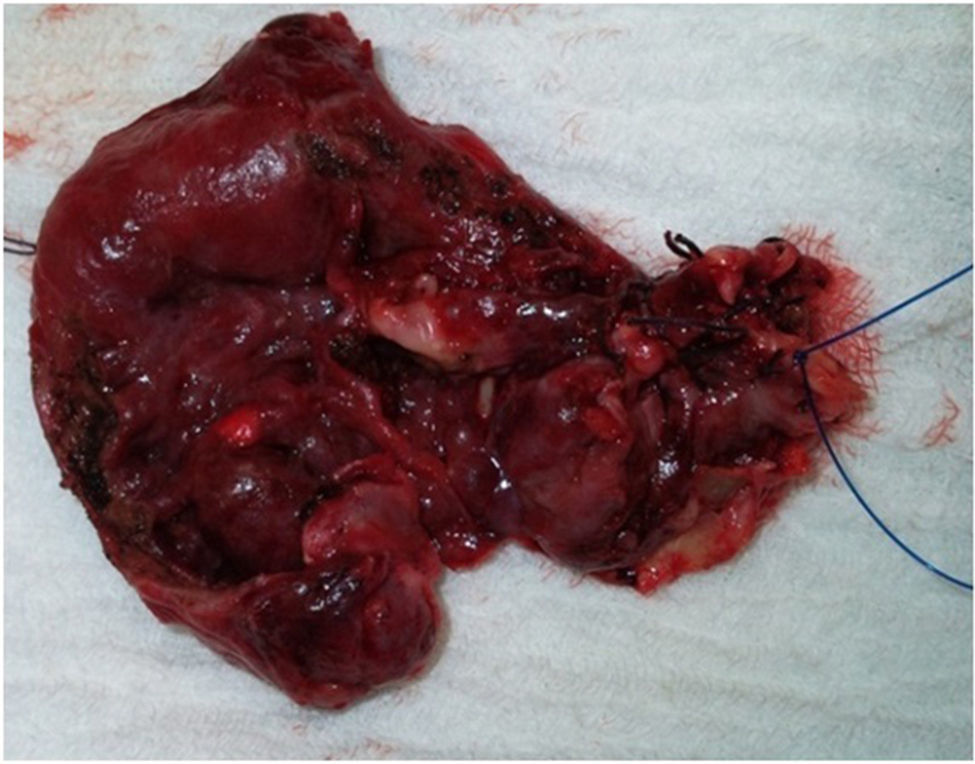
Se realiza pancreatectomía corporocaudal, con preservación esplénica (fig. 2). El conducto pancreático se liga con polipropileno 2-0 y se sutura el muñón sobre él con puntos de colchonero. Se cierra la cavidad por planos dejando un drenaje de látex grueso en la zona del muñón pancreático, el cual se retira al cuarto día dando 30cc serohemático, sin presentar evidencia de fístula pancreática.
La paciente realiza el postoperatorio en la UCI con buena evolución; weaning rápido; se extuba y es trasladada posteriormente al servicio de cirugía al quinto día, donde completa 9 días de hospitalización y es dada de alta en buenas condiciones generales. Biopsia sin hallazgos malignos; tumor quístico mucinoso de tipo cistoadenoma mucinoso de páncreas, linfonodos sin tumor maligno. Se decide control en 6 meses con ecografía.
DiscusiónLos tumores quísticos del páncreas son raros, fueron descritos en el sigloXIX. En la actualidad las neoplasias quísticas de páncreas productoras de mucina se clasifican según el grado de displasia epitelial. El 70% afecta a mujeres con una edad promedio de 50 años. La mayoría son asintomáticos o se manifiestan por síntomas inespecíficos: distensión abdominal, dolor, saciedad precoz, pérdida de peso, náuseas y vómitos. La ictericia, la hemorragia digestiva alta o la oclusión intestinal son manifestaciones raras. Los análisis de laboratorio no suelen cursar con alteraciones importantes7-9.
El diagnóstico se realiza fundamentalmente por técnicas de imagen, la tomografía axial computarizada (TAC) o el ultrasonido diagnóstico (USD), las cuales revelan una masa quística, redondeada, de aspecto multilocular característico, localizada en el cuerpo o la cola del páncreas; las lesiones malignas suelen ser de mayor tamaño, y en la TAC se pueden apreciar bordes calcificados.
La HDA (hematemesis y melena) es una clínica extremadamente rara en este tipo de tumores debido a su naturaleza avascular. La causa del sangrado se atribuye a que este tumor se comunicaba por el ducto pancreático hacia el duodeno. En el cistoadenoma también se pueden ver otros mecanismos de sangrado digestivo, como erosión de mucosa, en gastritis asociadas al síndrome de Zollinger Ellison; por varices esofágicas después de una trombosis esplénica, o por invasión directa de los vasos de la pared gástrica10-12.
La comunicación directa del cistoadenoma de páncreas al conducto pancreático fue descrita por Nagino et al. en 198513,14.
El tratamiento de elección es la resección quirúrgica. La técnica quirúrgica a emplear está determinada por la localización del tumor y su naturaleza. La diferenciación entre los 3 tipos histológicos es de gran importancia pronóstica, ya que la resección es el tratamiento de elección para las 3 formas tumorales, aunque solo en las 2 primeras es curativa15. Las tasas de supervivencia a los 5 años son del 50-72%. Estas altas tasas se relacionan con el hecho de que la resección «potencialmente curativa» es posible casi en el 65% de los pacientes, pues se trata de tumores de crecimiento expansivo y no infiltrativo, y con el hecho de que hasta en un 64% de los pacientes no existe afectación ganglionar.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.