El estudio etiológico de las infecciones del sistema nervioso central se ha realizado tradicionalmente con cultivos bacterianos y con reacción en cadena de la polimerasa (PCR) para virus herpes simple (VHS). Los cultivos bacterianos pueden disminuir su rendimiento en pacientes que hayan usado antibióticos previos a la toma de muestra, y el solicitar PCR solo para virus VHS reduce el diagnóstico etiológico a un solo agente. El objetivo de este trabajo fue determinar las causas infecciosas en meningitis y encefalitis en niños, utilizando conjuntamente la microbiología convencional y la biología molecular, con el fin de mejorar el diagnóstico etiológico de estas enfermedades.
Pacientes y métodoSe estudiaron 19 pacientes con sospecha de meningitis y encefalitis, de manera prospectiva, hospitalizados en el hospital Luis Calvo Mackenna en Santiago de Chile, entre el 1 de marzo de 2011 y el 30 de marzo de 2012. Luego de obtener el consentimiento informado, a las muestras de LCR se les realizó examen citoquímico, cultivo, PCR múltiple bacteriana (N. meningitidis, S. pneumoniae, H. influenzae) y PCR en tiempo real para HSV-1 y 2, VVZ, VEB, CMV, VHH-6 y enterovirus. Se recabaron datos clínicos y epidemiológicos desde la ficha clínica del paciente.
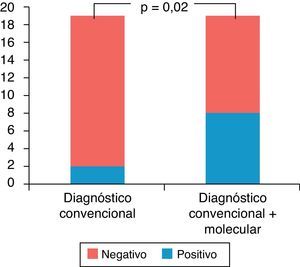
ResultadosDe los 19 pacientes analizados 2 (10%) fueron diagnosticados por métodos microbiológicos convencionales y 7 (37%) al adicionar biología molecular (p=0,02). Tres pacientes presentaron meningitis por S. pneumoniae, uno por Enterobacter cloacae, 2 pacientes meningoencefalitis por VHS-1 y uno meningitis por VVZ.
ConclusionesLa adición de la PCR a los métodos microbiológicos convencionales de diagnóstico en las infecciones del sistema nervioso central aumenta significativamente la probabilidad de detectar el agente causal. La incorporación rutinaria del diagnóstico molecular permitiría un manejo más oportuno y racional.
The aetiological study of infections of the central nervous system has traditionally been performed using bacterial cultures and, more recently, using polymerase chain reaction (PCR) for herpes simplex virus (HSV). Bacterial cultures may not have good performance, especially in the context of patients who have received antibiotics prior to sampling, and a request for HSV only by PCR reduces the information to only one aetiological agent. The aim of this study is to determine the infectious causes of meningitis and encephalitis, using traditional microbiology and molecular biology to improve the aetiological diagnosis of these diseases.
Patients and methodA prospective study was conducted on 19 patients with suspected meningitis, admitted to the Luis Calvo Mackenna Hospital in Santiago, Chile, from March 1, 2011 to March 30, 2012. After obtaining informed consent, the CSF samples underwent cytochemical study, conventional culture, multiplex PCR for the major producing bacterial meningitis (N. meningitidis, S. pneumoniae, H. influenzae), real-time single PCR for HSV-1 and 2, VZV, EBV, CMV, HHV-6 and enterovirus. Clinical and epidemiological data were also collected from the clinical records.
ResultsOf the 19 patients analysed, 2 were diagnosed by conventional methods and 7 by adding molecular biology (increase to 37%). Three patients had meningitis due to S. pneumoniae, one due to Enterobacter cloacae, 2 patients meningoencephalitis HSV-1, and one VZV meningitis.
ConclusionsThe addition of PCR to conventional diagnostic methods in CNS infections increases the probability of finding the causal agent. This allows a more adequate, timely and rational management of the disease.
La fiebre asociada a compromiso de conciencia y síntomas neurológicos es un desafío diagnóstico para el pediatra. Ante este tipo de cuadros se deben considerar, en primer lugar, las etiologías infecciosas seguidas de causas autoinmunes y postinfecciosas1. Clínicamente es difícil diferenciar entre las causas de meningitis y encefalitis, y es aquí donde cobra relevancia el diagnóstico microbiológico.
Frente a la sospecha de meningitis es importante diferenciar entre infección viral y bacteriana2, y si bien existen escalas que permiten diferenciar con criterios clínicos y de laboratorio la probabilidad de una infección bacteriana3, siguen siendo necesarios métodos diagnósticos que permitan confirmar o descartar la sospecha diagnóstica para acercarnos a la etiología. Si bien la mayoría de las meningitis bacterianas son causadas por Streptococcus pneumoniae, Neisseria meningitidis y Haemophilus influenzae4, para evaluar la etiología deben considerarse factores como la edad, la ubicación geográfica y el contexto clínico del paciente5. La forma habitual de hacer el diagnóstico es con el uso de cultivos bacterianos, método que no solo permite identificar el agente, sino contar con información de susceptibilidad a los diferentes antimicrobianos. El uso previo de antibióticos puede disminuir su rendimiento, por lo que complementar el estudio con métodos de diagnóstico molecular, como la reacción en cadena de la polimerasa (PCR) múltiple para las bacterias más frecuentes, ayuda a obtener el diagnóstico etiológico de manera sensible, específica y precoz.
En las meningitis y encefalitis virales hay diversos agentes causales, siendo el tratamiento y el pronóstico diferente en cada uno de ellos. Tradicionalmente se ha descrito al enterovirus como el causante del 70% de las meningitis virales5, en general, con buen pronóstico clínico y alta sin secuelas. El diagnóstico oportuno de la encefalitis por virus herpes simple (VHS) 1 y 2 reviste gran importancia, debido a que un tratamiento precoz con aciclovir reduce de manera significativa la mortalidad y las secuelas neurológicas6. Otros agentes virales como virus herpes humano (VHH) 6, virus de Epstein Barr (VEB) y citomegalovirus (CMV) han sido descritos con mayor frecuencia en los últimos años, sin embargo, su verdadero rol en esta enfermedad todavía se encuentra en discusión.
Desde finales de los años 40, con el advenimiento de las técnicas de cultivo celular, las etiologías de meningitis y encefalitis virales han podido ser precisadas de mejor forma, pero los métodos de cultivos virales son lentos y de bajo rendimiento, requiriendo la viabilidad del virus7. La PCR ha sido un avance respecto a las técnicas convencionales, agregando rapidez y sensibilidad diagnóstica, ya que no requiere un agente viable, pero sí un alto índice de sospecha del médico tratante y una manipulación adecuada de la muestra8.
En la práctica clínica diaria muchos hospitales y servicios de urgencia no cuentan con laboratorios de biología molecular. El objetivo hasta ahora ha sido el diagnóstico precoz de meningitis y encefalitis, utilizando métodos microbiológicos convencionales para detectar etiologías bacterianas y, en algunos casos, objetivar la presencia de VHS mediante biología molecular. Otros agentes infecciosos no son estudiados de manera rutinaria, ya sea por falta de recursos o por dificultades prácticas frente al envío y manejo de la muestra.
El objetivo de este trabajo fue determinar las causas infecciosas en meningitis y encefalitis en niños, utilizando conjuntamente la microbiología convencional y la biología molecular en el diagnostico etiológico de estas.
Pacientes y métodoPacientesSe realizó un estudio prospectivo entre el 1 de marzo de 2011 y el 30 de marzo de 2012 en el Hospital Luis Calvo Mackenna de Santiago. Se incluyeron pacientes pediátricos (0 a 14 años 11 meses) que se hospitalizaron durante dicho periodo, y que presentaron fiebre (t° axilar>37,5°C o rectal >38°C) asociada a síntomas y signos neurológicos como convulsiones y compromiso de conciencia cualitativo y cuantitativo y/o pleiocitosis en el líquido cefalorraquídeo (LCR) (recuento de leucocitos>35/mm3 en niños menores de un mes de edad;>25/mm3 en niños entre 5 y 8 semanas y>10/mm3 a partir de los 2 meses de edad)2. También fueron incluidos en este estudio pacientes inmunocomprometidos o con meningitis de inicio intrahospitalario. Se excluyeron pacientes portadores de daño neurológico severo, válvulas derivativas y traumatismo encéfalo-craneano.
Previo al ingreso se solicitó la firma de consentimiento informado a cada padre y la firma de asentimiento de cada paciente, en caso de ser este mayor de 11 años. El proyecto fue aprobado por el Comité de Ética Científico Pediátrico del Servicio de Salud Metropolitano Oriente.
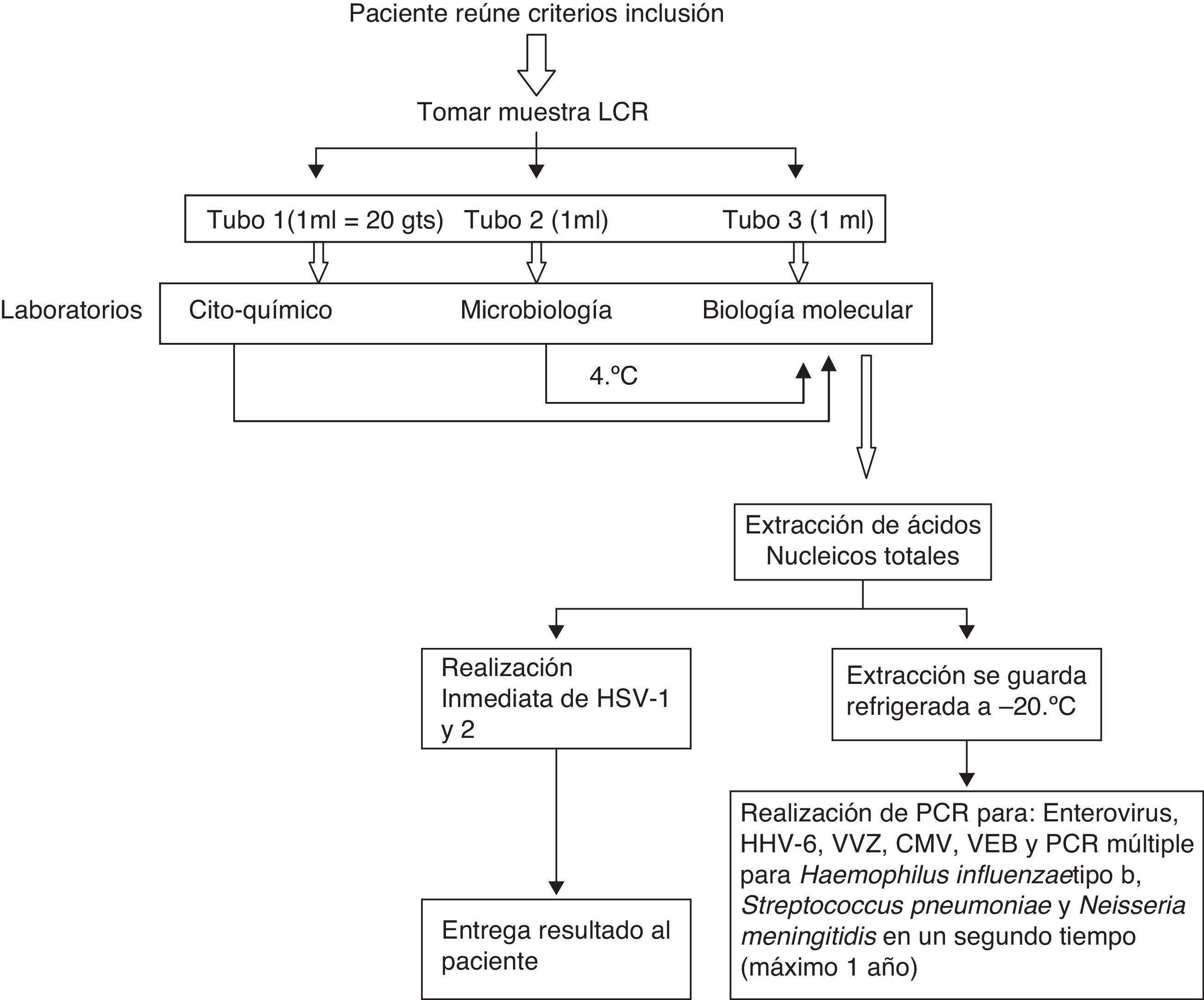
LaboratorioA partir de la muestra de LCR se realizó análisis citoquímico, tinción de Gram, aglutinación con látex, cultivo bacteriano, PCR múltiple a tiempo real para bacterias (S. pneumoniae, H influenzae tipo b y N. meningitidis) y PCR a tiempo real para los siguientes virus: VHS-1, VHS-2, CMV, VEB, VHH-6, VVZ y enterovirus (fig. 1).
Se realizó extracción de ácidos nucleicos totales por método de columna (QiaAmp®, Qiagen, EE. UU.). La PCR bacteriana se realizó de acuerdo a las instrucciones del fabricante (Sacace®, Como, Italia) y para el estudio viral se realizó PCR en tiempo real para VHS-1, VHS-2, CMV, VEB, VHH-6 y enterovirus (Insidegen®, Bioscan, Chile). Para virus varicela zoster (VVZ) se realizó PCR a tiempo real (TIB-MOLBIOL, Berlín, Alemania), de acuerdo a las instrucciones del fabricante.
Información epidemiológica, clínica/microbiológicaSe revisaron los antecedentes clínicos aportados en la ficha incluyendo datos demográficos, enfermedades asociadas, síntomas y signos al ingreso, examen citoquímico y cultivo de LCR (de una o 2 muestras dependiendo del caso), hemocultivos, además de datos de la evolución como días de tratamiento antibiótico o antiviral, resultados de imágenes de SNC y electroencefalograma. Se consignó además el diagnóstico de egreso y el diagnóstico etiológico cuando existió un resultado positivo.
DefinicionesSe consideró meningitis la presencia de fiebre y síntomas neurológicos compatibles, como convulsiones focales o generalizadas, agitación psicomotora, signos meníngeos o rigidez de cuello evidenciado en el examen clínico de ingreso más pleocitosis en el LCR. Se definió encefalitis aguda como la inflamación del SNC, manifestada por la tríada de fiebre, compromiso de conciencia cualitativo o cuantitativo y síntomas neurológicos focales y/o convulsiones focales o generalizadas, con o sin meningitis. Se definió meningitis aséptica como el síndrome caracterizado por inicio agudo de síntomas meníngeos, fiebre y pleocitosis de LCR, con cultivos bacteriológicos estériles (CDC 1990-1997). El diagnóstico etiológico se consideró positivo de acuerdo al resultado de los cultivos bacterianos y/o PCR.
Análisis estadísticoSe determinó la mediana, el percentil 25-75% y el rango para las variables no paramétricas y promedio y desviación estándar para variables paramétricas. Se utilizó Chi-cuadrado para la asociación entre variables categóricas. La significación estadística utilizada fue de p<0,05. Para todos los análisis estadísticos se utilizó el programa Sigma Stat 3.0 (SPSS Science, Chicago, IL).
ResultadosCaracterísticas clínicas y parámetros de laboratorio de los pacientesDiecinueve pacientes fueron incluidos en el estudio. De estos 14 (73,6%) eran hombres, con una mediana de edad de 4 meses (p 25-75% 1-52). Los pacientes presentaron una mediana de un día de síntomas previo a su ingreso (p 25-75% 1-2,7). Ocho pacientes presentaron convulsiones, 13 compromiso de conciencia (principalmente cualitativo) y solo 2 signos meníngeos. Dado los criterios de inclusión de este estudio, todos los pacientes seleccionados presentaron fiebre, cuyo rango fue de 37,7 a 40°C axilar. Otros datos clínicos y de laboratorio al ingreso se describen en la tabla 1.
Características clínicas y de laboratorio en niños con sospecha de infección del SNC al ingreso y durante la hospitalización
| Características al ingreso | N 19 |
| Edad en meses (mediana/p 25-75) | 4 (1-52) |
| Género masculino (n/%) | 14 (74) |
| Tiempo al diagnóstico en días (mediana/p 25-75) | 1 (1-2,7) |
| Cefalea al ingreso (n/%)a | 3 (16) |
| Compromiso estado general (n/%) | 17 (89) |
| Compromiso de conciencia cualitativo (n/%) | 13 (68) |
| Signos meníngeos (n/%) | 2 (10) |
| Convulsiones (n/%) | 8 (42) |
| Compromiso hemodinámico (n/%) | 3 (16) |
| Temperatura máxima °C (mediana/p 25-75) | 38,5 (38,2-39°C) |
| Leucocitos en sangre (cél/mm3) (mediana/p 25-75) | 10.800 (8.200-16.975) |
| Proteína C reactiva (mg/l) (mediana/p 25-75) | 11 (4-50) |
| Características del LCR | |
| Glucorraquia mg/dl (promedio/DS) | 47,3 (23,7) |
| Proteinorraquia mg/dl (mediana/p 25-75) | 73 (20-172) |
| Leucocitos en LCR cél/mm3 (mediana/p 25-75) | 130 (11-350) |
| Características durante la hospitalización | |
| Días hospitalización (mediana/p 25-75) | 10 (5-21) |
| Uso de antibiótico (n=14) | |
| Días de antibiótico (mediana/p 25-75) | 5,5 (3-14) |
| Uso de antiviral (n= 10) | |
| Días de antiviral (mediana/p 25-75) | 4 (4-10) |
| Imágenes | |
| Alteraciones en TAC | 3/11 |
| Alteraciones en RMN | 4/5 |
| Alteraciones en ecografía | 2/4 |
| Alteraciones electroencefalograma | 8/11 |
| Secuelas al alta (n/%) | 8 (42) |
SNC: sistema nervioso central; LCR: líquido cefalorraquídeo; TAC: tomografía axial computada; RNM: resonancia nuclear magnética.
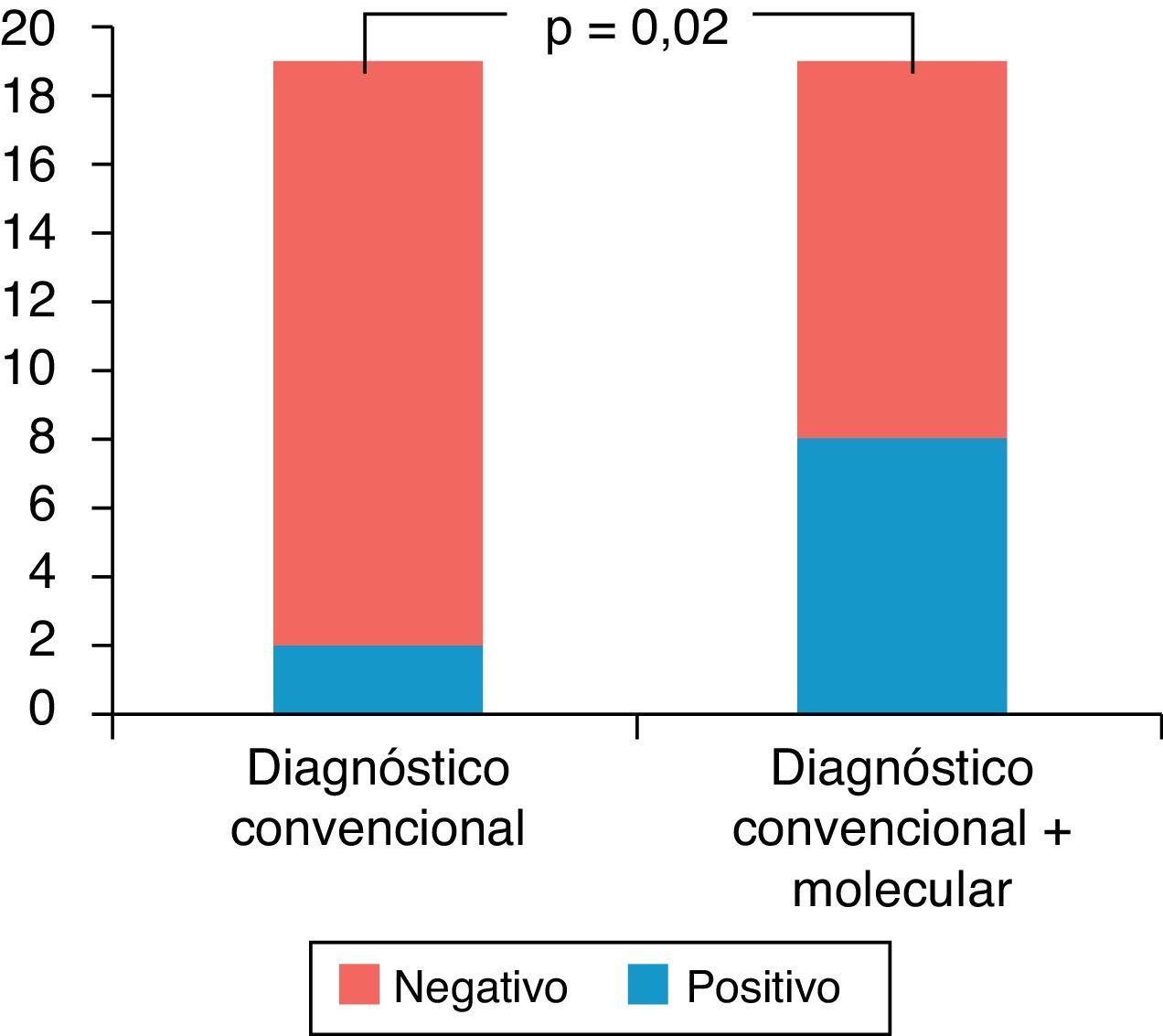
Se obtuvo diagnóstico etiológico en 7/19 pacientes, 2/19 (10%) por microbiología convencional y 7/19 (37%) por biología molecular (p=0,02) (fig. 2). De los 2 pacientes en que se hizo el diagnóstico por microbiología convencional se identificaron los siguientes microorganismos en el LCR: S. pneumoniae (un caso) y Enterobacter cloacae (un caso en un recién nacido de pretérmino, hospitalizado, que presenta meningitis en el contexto de sepsis por Enterobacter). Al adicionar técnicas de PCR múltiplex para bacterias (H. influenzae, S. pneumoniae y N. meningitidis) se encontraron 3 casos positivos para S. pneumoniae. El primer caso coincide con el aislamiento de S. pneumoniae por microbiología convencional, y los otros 2 confirmaron la sospecha clínica, en 2 pacientes con cultivo de LCR negativo, uno de ellos con test de aglutinación por látex positivo para S. pneumoniae.
Con técnicas de PCR a tiempo real para virus se identificó la etiología de la infección del SNC en otros 4 pacientes. Dos casos fueron positivos para VHS-1 y uno para VVZ. Un caso presentó LCR positivo para VHH-6, pero el estudio también resultó positivo para S. pneumoniae por técnica de aglutinación con látex y PCR, por lo que el rol etiológico de VHH-6 en este caso no pudo ser dilucidado.
Evolución de los pacientesLos niños se mantuvieron hospitalizados una mediana de 10 días (p 25-75% 5-21). Catorce pacientes recibieron antibióticos, con una mediana de 5,5 días, (p 25-75% 3-14) siendo los más usados cefalosporinas de tercera generación9, vancomicina7 y penicilina o ampicilina4.
Diez pacientes recibieron antivirales (mediana 4 días, p 25-75% 4-10), 9 aciclovir iv y un paciente ganciclovir iv, que correspondió a un recién nacido cuyo LCR fue (+) a VHH-6 y a S. pneumoniae. Dos pacientes en que se confirmó la presencia de VHS-1 en el LCR completaron 21 días de tratamiento con aciclovir, al resto de los pacientes se les suspendió según criterio clínico y con resultado de PCR negativo. Ningún paciente con PCR negativa para VHS recibió tratamiento de 21 días con aciclovir.
En cuanto al estudio de imágenes a 11 pacientes se les realizó tomografía axial computarizada (TAC) de cerebro, en la mayoría de los casos dentro de la primera semana de evolución. En 3 de ellos se evidenció alguna alteración con significado patológico (isquemia, hemorragia, colecciones). En 5 pacientes se realizó resonancia magnética de cerebro, siempre después de imágenes por TAC, y se evidenció lesión relacionada con el cuadro clínico en 4 casos. Cuatro pacientes hospitalizados en la unidad de recién nacidos fueron evaluados con ecografía cerebral, y solo 2 de ellos presentaron imágenes quísticas o hemorragia que fueron compatibles con el cuadro clínico. Fue realizado electroencefalograma en 11 pacientes y en 8 casos resultó con grados variables de alteración, desde lentitud difusa a actividad epileptiforme.
Ocho pacientes (42%) fueron dados de alta con algún tipo de secuela neurológica. Cuatro pacientes presentaron secuelas motoras y en 2 pacientes se evidenció síndrome convulsivo. Otros 2 casos con secuelas neurológicas correspondieron a recién nacidos de pretérmino, de muy bajo peso, por lo que fue difícil evaluar si las secuelas son secundarias a la infección del SNC o a su cuadro de base.
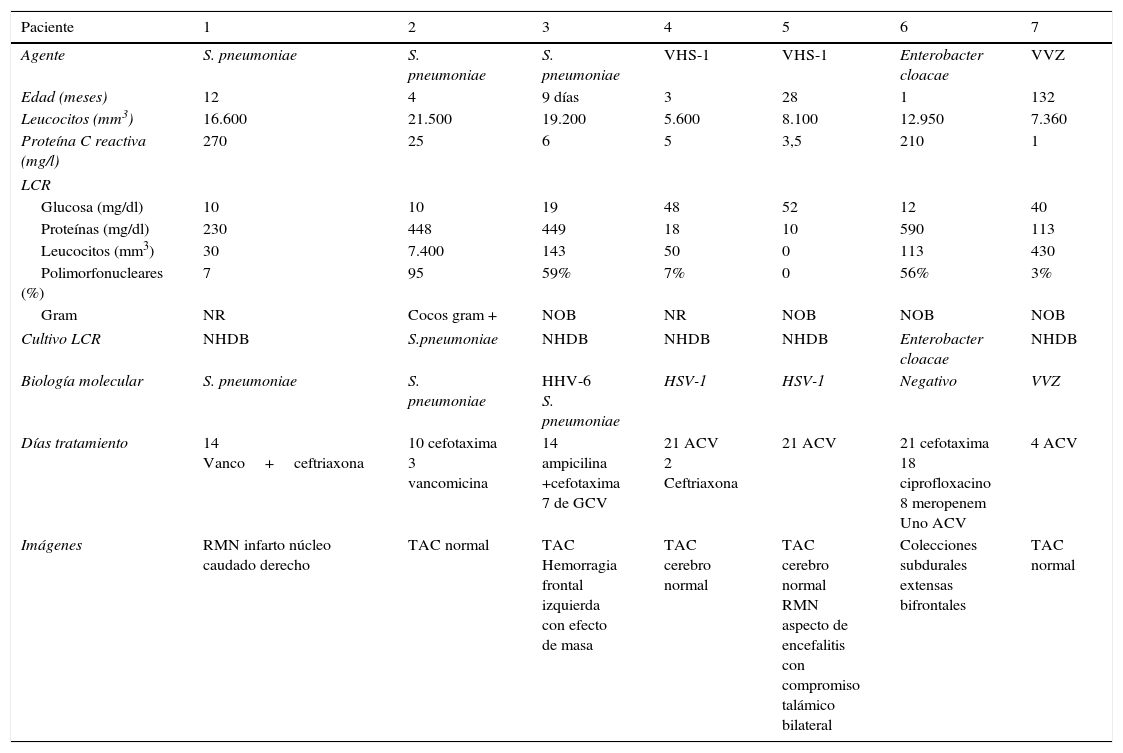
Los datos clínicos, de laboratorio e imágenes de los pacientes con etiologías infecciosas demostradas se describen en la tabla 2.
Características clínicas y de laboratorio de niños con diagnóstico confirmado de infección del SNC
| Paciente | 1 | 2 | 3 | 4 | 5 | 6 | 7 |
|---|---|---|---|---|---|---|---|
| Agente | S. pneumoniae | S. pneumoniae | S. pneumoniae | VHS-1 | VHS-1 | Enterobacter cloacae | VVZ |
| Edad (meses) | 12 | 4 | 9 días | 3 | 28 | 1 | 132 |
| Leucocitos (mm3) | 16.600 | 21.500 | 19.200 | 5.600 | 8.100 | 12.950 | 7.360 |
| Proteína C reactiva (mg/l) | 270 | 25 | 6 | 5 | 3,5 | 210 | 1 |
| LCR | |||||||
| Glucosa (mg/dl) | 10 | 10 | 19 | 48 | 52 | 12 | 40 |
| Proteínas (mg/dl) | 230 | 448 | 449 | 18 | 10 | 590 | 113 |
| Leucocitos (mm3) | 30 | 7.400 | 143 | 50 | 0 | 113 | 430 |
| Polimorfonucleares (%) | 7 | 95 | 59% | 7% | 0 | 56% | 3% |
| Gram | NR | Cocos gram + | NOB | NR | NOB | NOB | NOB |
| Cultivo LCR | NHDB | S.pneumoniae | NHDB | NHDB | NHDB | Enterobacter cloacae | NHDB |
| Biología molecular | S. pneumoniae | S. pneumoniae | HHV-6 S. pneumoniae | HSV-1 | HSV-1 | Negativo | VVZ |
| Días tratamiento | 14 Vanco+ceftriaxona | 10 cefotaxima 3 vancomicina | 14 ampicilina +cefotaxima 7 de GCV | 21 ACV 2 Ceftriaxona | 21 ACV | 21 cefotaxima 18 ciprofloxacino 8 meropenem Uno ACV | 4 ACV |
| Imágenes | RMN infarto núcleo caudado derecho | TAC normal | TAC Hemorragia frontal izquierda con efecto de masa | TAC cerebro normal | TAC cerebro normal RMN aspecto de encefalitis con compromiso talámico bilateral | Colecciones subdurales extensas bifrontales | TAC normal |
ACV: aciclovir; BM: biología molecular; GCV: ganciclovir; LCR: líquido cefalorraquídeo; NHDB: no hubo desarrollo bacteriano; NOB: no se observan bacterias; NR: no realizado; RMN: resonancia magnética nuclear; PMN: polimorfonuclear; TAC: tomografia axial computarizada.
Siete pacientes fueron catalogados como meningitis bacteriana, 4 de ellos con identificación de bacterias en el LCR; 7 pacientes fueron catalogados como encefalitis viral, 2 de ellos por VHS-1, uno por VVZ y en otros 4 el diagnóstico fue clínico; en 2 casos el diagnóstico de alta fue meningismo asociado a sepsis y en los 3 pacientes restantes no se consideró probable la etiología infecciosa, y el diagnóstico de alta fue inicio de epilepsia en 2 casos y síndrome asfíctico.
Cabe destacar que al adicionar el estudio de biología molecular para virus y bacterias a los métodos microbiológicos convencionales existió un aumento significativo en el diagnóstico etiológico de 2 a 7 casos (10% a 37%; p=0,02) (fig. 2).
DiscusiónEl principal hallazgo de este estudio fue el aumento significativo en la detección de agentes etiológicos por métodos de biología molecular al ser adicionado a los métodos microbiológicos convencionales. La PCR múltiple para bacterias como S. pneumoniae, N. meningitidis y H. influenzae tienen buena sensibilidad y especificidad, (89% y 100% respectivamente)10. Además, tiene la ventaja de que no se ve afectada por la congelación o el uso previo de antibióticos11,12. En nuestro trabajo fue posible almacenar las muestras a –20°C e incluso un año después la PCR para bacterias confirmó la presencia de material genético de S. pneumoniae en muestras positivas por otros métodos como látex y cultivo microbiológico.
En cuanto al estudio de virus en infecciones del SNC, antes de la PCR la forma de hacer diagnóstico era mediante cultivos celulares. Los cultivos son difíciles de realizar, requieren que el transporte de la muestra mantenga la viabilidad viral, un laboratorio equipado con cultivos celulares y personal con experiencia en observar efectos citopáticos en las células de cultivo. Además, los resultados se encuentran disponibles después de 7 a 21 días de incubación7. Las técnicas de biología molecular permiten trabajar solo con material genético, con muestras que ya no sean infectantes y con resultados disponibles dentro de pocas horas, aunque ocasionalmente, al no haber virus viable, puede ser difícil dilucidar el rol causal de los agentes virales, como ocurrió en el caso de un recién nacido que presentó PCR en el LCR positiva para S. pneumoniae y VHH-6. Se ha descrito infección congénita por VHH-6, pero la pesquisa de ADN de VHH-6 en sangre de recién nacidos es de 1%, y en cordón umbilical de 1,6%5. El rol como agente causal de VHH-6 en el compromiso neurológico en este paciente no queda del todo claro. El real beneficio del uso de ganciclovir en este paciente también es discutible, y debido a la gravedad y las características clínicas, con estudio por aglutinación por látex positivo, se decidió manejar como meningitis bacteriana. Se realizó PCR de la muestra guardada para bacterias y esta fue positiva para S. pneumoniae, confirmando el diagnóstico etiológico.
Un hallazgo que llama la atención es que no hubo resultados positivos para enterovirus, que ha sido descrito como la primera causa de meningitis viral en la infancia, con el 30% al 70% de los diagnósticos etiológicos en distintas series5,9,13. En este trabajo fueron incluidos pacientes con sospecha de meningitis, pero la muestra de pacientes fue pequeña. Otra causa posible es que enterovirus, al ser un virus ARN, sea más lábil a enzimas que degradan su material genético. Los estudios sugieren realizar la PCR lo antes posible para evitar la degradación del ARN; sin embargo, existe evidencia que avala el uso de una muestra almacenada y congelada antes de procesarla14.
En este estudio también fue posible detectar etiologías virales en pacientes en los que no se sospechaban, y es así como en un paciente con evolución clínica favorable se detectó VVZ, que podría relacionarse con una posible reactivación viral. Este agente ha sido descrito en algunos estudios como segundo o tercero en frecuencia después de enterovirus13,15–17. Un estudio realizado en Suecia analizó 260 muestras de LCR y cerebro en pacientes con meningitis y encefalitis, identificándose VVZ en 8, y solo 3 pacientes presentaron exantema vesicular. Estos pacientes presentaron cuadros variables, desde meningitis hasta encefalitis severa, y en su totalidad fueron considerados como reactivación viral debido a estudio serológico y clínico. El autor destaca que al igual que en nuestro estudio la PCR positiva para VVZ fue un hallazgo inesperado para los clínicos, y sugiere considerar esta etiología como diagnóstico diferencial en meningoencefalitis.
La incorporación rutinaria de la biología molecular tiene como principal beneficio el encontrar de manera rápida diversas etiologías de infecciones del SNC, lo que tiene repercusiones clínicas para el paciente, y afecta las decisiones en su manejo. Ramers et al. comunicaron que pacientes cursando con meningitis por enterovirus y PCR positiva antes del alta tuvieron menos días de hospitalización, menos uso de antibióticos, menos estudios de laboratorio y menos costos de hospitalización9. En nuestro estudio se pudo observar que solo los casos de encefalitis por VHS confirmados recibieron tratamiento por 21 días con aciclovir, mientras que en los casos sospechosos no confirmados el antiviral fue suspendido. Esto permite un mejor uso de recursos y menos probabilidades de reacciones adversas frente a fármacos.
En este estudio el número de casos fue reducido y el reclutamiento fue hecho principalmente en el servicio de urgencias, en donde es difícil tener un seguimiento de todas las consultas con sospecha de meningitis, ya que al ser descartado este diagnóstico los pacientes son dados de alta. También es posible que pacientes con meningitis viral que presentaron cuadros más leves fueron dados de alta y no fueron incluidos. Probablemente por ello 7 de los 19 pacientes fueron catalogados como meningitis bacteriana, y en general los tiempos de hospitalización fueron más largos (mediana 10 días). Las muestras analizadas fueron almacenadas a –20°C antes de su procesamiento y ninguna permaneció a temperatura ambiente. En algunos casos fueron mantenidas a 4°C por un tiempo no superior a las 24h.
En conclusión, la adición de la PCR a los métodos microbiológicos convencionales de diagnóstico en las infecciones del SNC, aumenta significativamente la probabilidad de detectar el agente causal. La incorporación rutinaria del diagnóstico molecular permitiría un manejo más oportuno y racional de la enfermedad, evitando tratamientos y estudios empíricos.
Conflicto de interesesEste trabajo cumple con los requisitos sobre consentimiento/asentimiento informado, comité de ética, financiación, estudios animales y sobre la ausencia de conflicto de intereses según corresponda.
Agradecemos al Centro de Estudios Moleculares del Hospital Luis Calvo Mackenna-Universidad de Chile, y al Laboratorio de Biología Molecular de Clínica Las Condes y su personal la colaboración en el estudio de las muestras de LCR.