La epilepsia es una enfermedad neurológica consistente en descargas eléctricas del cerebro de forma anormal que producen una clínica, llegando a afectar a entre un 1-3% de la población. La Unidad Multidisciplinar de Epilepsia del Hospital Universitario y Politécnico La Fe de Valencia realiza, desde el 2006, estudios con monitorización prolongada por videoelectroencefalograma a pacientes diagnosticados de epilepsia refractaria. Desde la unidad, se busca dar una solución a estos pacientes tanto en el diagnóstico como en el tratamiento.
ObjetivoCon este estudio se pretende dejar constancia, mediante el lenguaje NANDA-NIC-NOC, de cuáles son las necesidades fundamentales de estos pacientes y valorar en qué se podría mejorar la calidad asistencial enfermera en ellos, tanto durante el ingreso como después del mismo.
MetodologíaSe recogieron datos en una muestra (N=46) de pacientes monitorizados en la unidad entre mayo y septiembre 2013, a través de la valoración de enfermería, obteniendo datos de porcentaje de aparición del diagnóstico.
Resultado y conclusionesSon pacientes muy limitados social y laboralmente, con unos riesgos añadidos propios de la enfermedad que no debemos olvidar, y la función de la enfermera debería ir encaminada a normalizar lo más posible su situación para que puedan llevar una vida lo más plena posible, hacer una correcta educación en salud y evitar daños mayores durante el ingreso (caídas, etc.). Desde nuestra experiencia, el programa de apoyo al paciente epiléptico desde la Asociación de Epilepsia de la Comunidad Valenciana y su consolidación en el programa respira durante el ingreso en la Unidad de monitorización, da buenos resultados.
Epilepsy is a neurological disease consisting of abnormal electrical discharges in the brain that produce a clinical condition, affecting 1-3% of the population. The Multidisciplinary Epilepsy Unit of the Hospital Universitario y Politécnico La Fe de Valencia, since 2006, has conducted studies with prolonged video-EEG monitoring of patients diagnosed with refractory epilepsy. The role of the unit is to provide these patients with both a diagnostic and a treatment solution.
ObjectiveThis study aims to determine, using NANDA-NIC-NOC language, the basic needs of these patients and to assess how the quality of nursing care can be improved in this type of patient, during their admission and afterwards.
MethodologyData were collected from a sample of 46 patients monitored in the unit between May and September 2013, and by using nursing assessment, data was obtained on the percentage occurrence of diagnosis.
Results and conclusionsThe patients are very limited socially and occupationally, with added risks specific to the disease that we must not forget. The nursing role should be to standardise their situation as much as possible so that they can lead as full a life as possible, have proper health education, and prevent further injuries during admission (falls, etc.). From our experience, the epileptic patient support program from the Epilepsy Association of the Community of Valencia, and its incorporation into the Programa Respira for admission to the monitoring unit, gives good results.
Una crisis epiléptica es la manifestación clínica de una actividad eléctrica cerebral de descarga anómala de un grupo de neuronas (crisis focal) o en todo el cerebro (crisis generalizada)1.
Se calcula que, aproximadamente, hay unos 50 millones de personas en el mundo que padecen o han padecido epilepsia en algún momento de su vida. Se calcula que la epilepsia afecta aproximadamente a un 1% de la población, y que entre un 1-3% de la población padecerá alguna crisis epiléptica a lo largo de su vida2. En España, a pesar de que existe un vacío acerca de los datos de prevalencia, se calcula que hay unos 400.000 pacientes epilépticos. Alrededor de un 5-10% de la población experimentará alguna vez una crisis y hasta un 20% tendrán recurrencia de las mismas. Los ingresos hospitalarios suponen 35 pacientes de cada 100.000 altas, con un coste medio de 6.935€ por paciente con epilepsia refractaria3, es decir, no responden de manera adecuada a los fármacos antiepilépticos, tomados de manera correcta y durante un tiempo considerable, al persistir la presencia de crisis con una frecuencia relativamente alta y/o que le impiden llevar una vida normal4.
En el Hospital Universitario y Politécnico La Fe de Valencia existe una Unidad Multidisciplinar de Epilepsia desde el año 2006, y con la acreditación por parte del Ministerio de Sanidad como unidad de referencia nacional (Centro CESUR) desde diciembre de 2010. En dicha unidad se tratan fundamentalmente los casos de epilepsia farmacorresistente mediante monitorización prolongada por videoelectroencefalograma, tanto con electrodos de superficie colocados con el sistema internacional 10:20 como con electrodos invasivos (electrodos de foramen oval, electrodos profundos o mantas de electrodos subdurales), con el objetivo de:
- •
Valorar las alternativas posibles de tratamiento (estimulador del nervio vago, cirugía resectiva, etc.).
- •
Realizar un correcto ajuste farmacológico.
- •
Diagnóstico correcto de la afección (crisis no epilépticas, tipo de epilepsia).
La enfermera, como profesional a pie de cama, es el nexo con el paciente, y un correcto plan de cuidados ayudaría a mejorar su calidad de vida.
Objetivos- •
Conocer la situación de los pacientes ingresados en una unidad multidisciplinar de epilepsia mediante la valoración de enfermería.
- •
Establecer que diagnósticos de enfermería e intervenciones enfermeras son más comunes en estos pacientes.
- •
Establecer unos objetivos e intervenciones enfermeras para proporcionar cuidados de calidad en estos pacientes a partir de los diagnósticos NANDA, NOC, indicadores NOC y NIC con sus actividades, medibles mediantes las escalas de los indicadores NOC y las actividades NIC.
Para la consecución de dichos objetivos se realizó un estudio observacional retrospectivo, siendo incluidos todos los pacientes ingresados en nuestra unidad de epilepsia refractaria durante los meses de mayo a septiembre del 2013 (N=46).
Se utilizó la valoración de enfermería siguiendo el modelo de necesidades de Virginia Henderson, estándar en nuestro hospital.
Los datos se obtuvieron mediante la valoración de enfermería que se realiza al ingreso y la historia de epilepsia que lleva a cabo la enfermera de la unidad, en la que se recogen datos específicos sobre su enfermedad (tipo de crisis, edad de aparición de la enfermedad, frecuencia de las crisis, factores precipitantes de las crisis).
Una vez recogidos los datos de las valoraciones de enfermería y de la enfermedad, se obtuvieron porcentajes de aparición dentro del grupo, fijando como relevantes aquellos que aparecían en al menos un 30% de la población estudiada.
Los pacientes firman al ingreso un consentimiento general de que los datos obtenidos de su monitorización pueden ser utilizados con fines médico-educacionales.
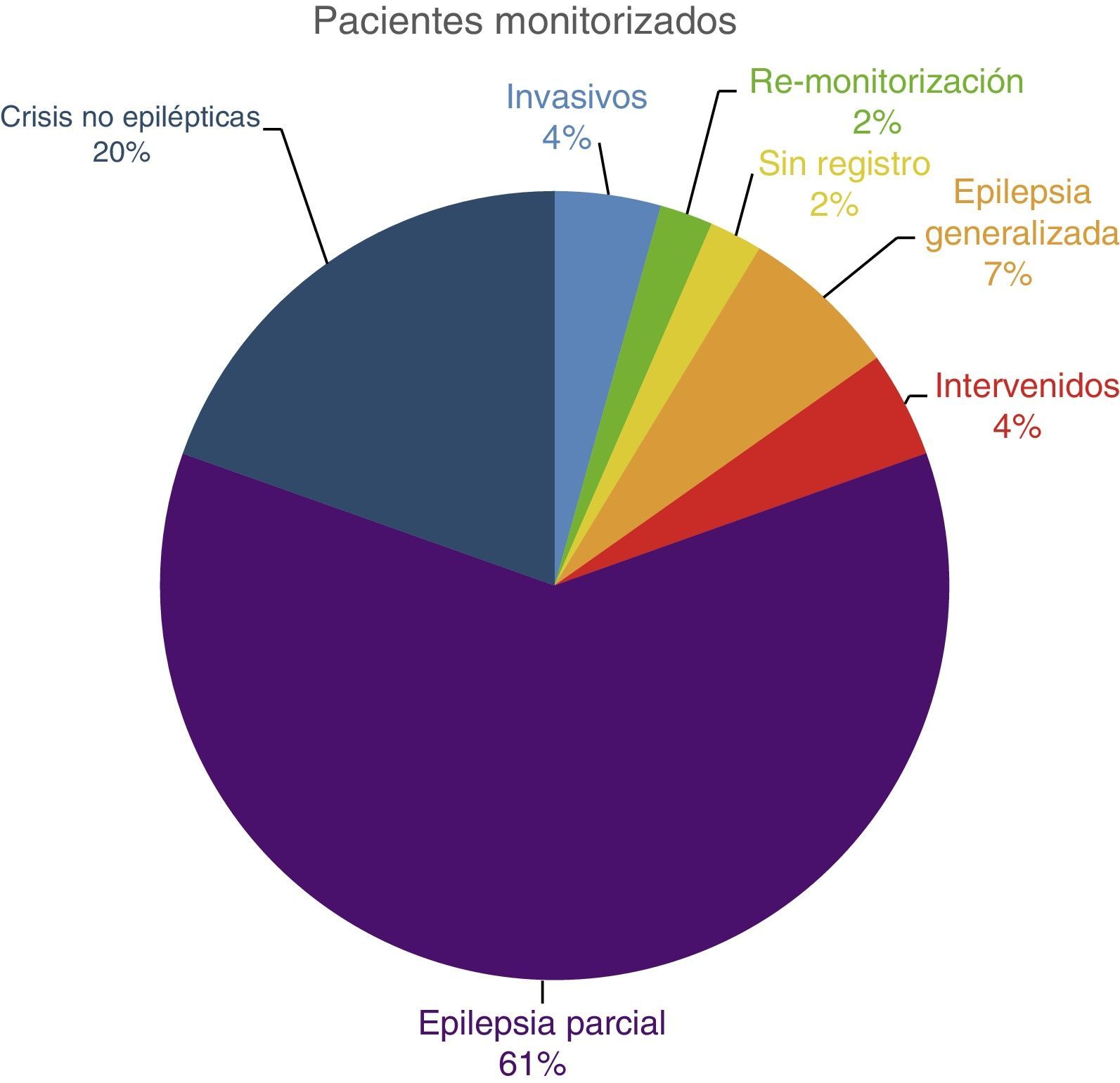
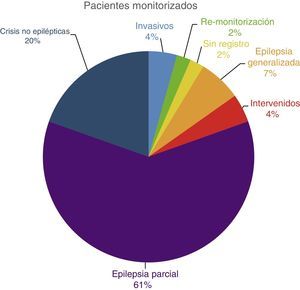
ResultadoLa muestra del estudio (N=46) se obtuvo de todos los pacientes ingresados durante los meses de mayo a septiembre de 2013 en nuestra Unidad Multidisciplinar de Epilepsia. Fueron un 43,48% de hombre y un 56,52% de mujeres, con una edad media de 35,7 años. De todos ellos, un 4,35% fueron estudiados mediante electrodos invasivos (electrodos profundos) y el resto, un 95,65% con electrodos de superficie. De los pacientes estudiados con electrodos de superficie, un 6,52% presentaron una epilepsia generalizada, es decir, afectaba a todo el cerebro; un 60,87% presentaron una epilepsia focal, es decir, el origen de las crisis estaba focalizado en una zona cerebral; un 2,17% eran pacientes remonitorizados por no haber obtenido crisis epilépticas en ingresos anteriores; un 4,35% eran pacientes ya intervenidos de epilepsia que seguían presentando crisis; un 19,57% tenían crisis no epilépticas; y un 2,17% no presentaron crisis de ningún tipo (fig. 1).
Se valoró a los pacientes mediante el modelo de 14 necesidades de Virginia Henderson y la historia de enfermería para epilepsia, donde se recogen datos propios de la enfermedad entre los que nos son útiles para nuestro objetivo los factores precipitantes, que son los que los limitan. Estableciendo como frecuentes aquellos que aparecían en al menos un 30% de la muestra, obtuvimos los siguientes resultados4–6 (tabla 1):
- 1.
Riesgo de caídas r/c disminución del estado mental e historia previa de caídas (100%).
- 2.
Riesgo de aspiración r/c disminución del nivel de conciencia (100%).
- 3.
Malestar m/p expresar sentirse incómodo r/c falta de control ambiental y falta de control de la situación (100%).
- 4.
Disposición para mejorar el autocuidado m/p expresar deseos de aumentar la independencia en el mantenimiento de la salud y el bienestar (76,1%).
- 5.
Desarrollo ineficaz del rol m/p alteración en las percepciones del rol, conflicto con el sistema r/c inadecuada socialización del rol, defectos neurológicos (41,3%).
- 6.
Tendencia a adoptar conductas de riesgo para la salud m/p minimizar el cambio en el estado de salud r/c actitud negativa hacia los cambios de salud (30,4%).
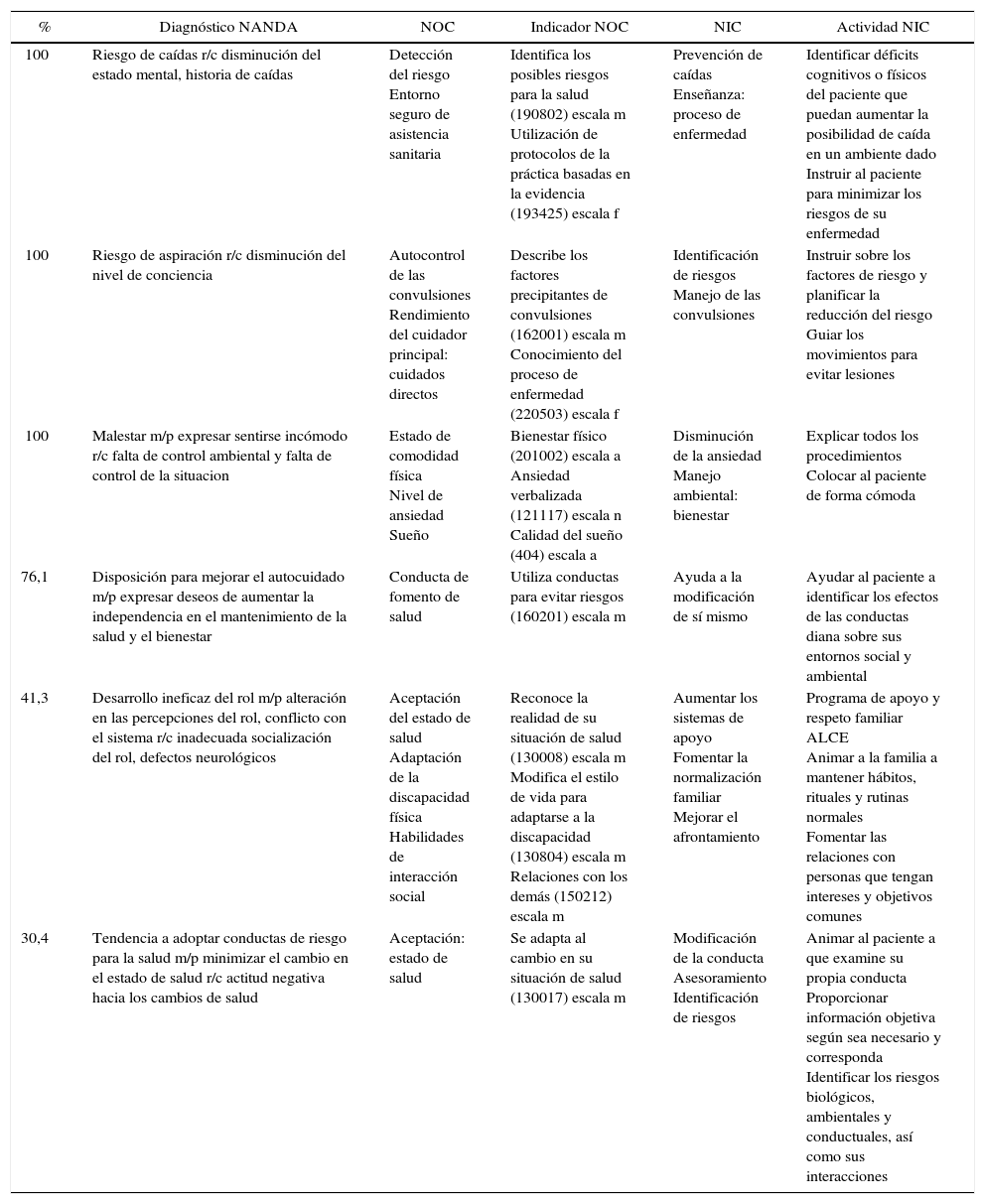
NANDA-NOC-NIC en pacientes en Unidad de Epilepsia
| % | Diagnóstico NANDA | NOC | Indicador NOC | NIC | Actividad NIC |
|---|---|---|---|---|---|
| 100 | Riesgo de caídas r/c disminución del estado mental, historia de caídas | Detección del riesgo Entorno seguro de asistencia sanitaria | Identifica los posibles riesgos para la salud (190802) escala m Utilización de protocolos de la práctica basadas en la evidencia (193425) escala f | Prevención de caídas Enseñanza: proceso de enfermedad | Identificar déficits cognitivos o físicos del paciente que puedan aumentar la posibilidad de caída en un ambiente dado Instruir al paciente para minimizar los riesgos de su enfermedad |
| 100 | Riesgo de aspiración r/c disminución del nivel de conciencia | Autocontrol de las convulsiones Rendimiento del cuidador principal: cuidados directos | Describe los factores precipitantes de convulsiones (162001) escala m Conocimiento del proceso de enfermedad (220503) escala f | Identificación de riesgos Manejo de las convulsiones | Instruir sobre los factores de riesgo y planificar la reducción del riesgo Guiar los movimientos para evitar lesiones |
| 100 | Malestar m/p expresar sentirse incómodo r/c falta de control ambiental y falta de control de la situacion | Estado de comodidad física Nivel de ansiedad Sueño | Bienestar físico (201002) escala a Ansiedad verbalizada (121117) escala n Calidad del sueño (404) escala a | Disminución de la ansiedad Manejo ambiental: bienestar | Explicar todos los procedimientos Colocar al paciente de forma cómoda |
| 76,1 | Disposición para mejorar el autocuidado m/p expresar deseos de aumentar la independencia en el mantenimiento de la salud y el bienestar | Conducta de fomento de salud | Utiliza conductas para evitar riesgos (160201) escala m | Ayuda a la modificación de sí mismo | Ayudar al paciente a identificar los efectos de las conductas diana sobre sus entornos social y ambiental |
| 41,3 | Desarrollo ineficaz del rol m/p alteración en las percepciones del rol, conflicto con el sistema r/c inadecuada socialización del rol, defectos neurológicos | Aceptación del estado de salud Adaptación de la discapacidad física Habilidades de interacción social | Reconoce la realidad de su situación de salud (130008) escala m Modifica el estilo de vida para adaptarse a la discapacidad (130804) escala m Relaciones con los demás (150212) escala m | Aumentar los sistemas de apoyo Fomentar la normalización familiar Mejorar el afrontamiento | Programa de apoyo y respeto familiar ALCE Animar a la familia a mantener hábitos, rituales y rutinas normales Fomentar las relaciones con personas que tengan intereses y objetivos comunes |
| 30,4 | Tendencia a adoptar conductas de riesgo para la salud m/p minimizar el cambio en el estado de salud r/c actitud negativa hacia los cambios de salud | Aceptación: estado de salud | Se adapta al cambio en su situación de salud (130017) escala m | Modificación de la conducta Asesoramiento Identificación de riesgos | Animar al paciente a que examine su propia conducta Proporcionar información objetiva según sea necesario y corresponda Identificar los riesgos biológicos, ambientales y conductuales, así como sus interacciones |
En vista de los resultados obtenidos, se establecieron unos NOC con sus respectivos indicadores y unos NIC con sus respectivas actividades de enfermería encaminadas a dar solución a estos problemas5–7 (tabla 1).
Observando la tabla se observa que las actividades de enfermería en estos pacientes deben ir encaminadas, sobre todo, al ámbito educacional y de apoyo en el proceso de enfermedad, ya que sigue habiendo mucho desconocimiento sobre la propia enfermedad y sus limitaciones, tanto en el paciente como en la familia.
Por otra parte, en nuestro hospital está en proceso de consolidación un proyecto pionero llevado a cabo por la Asociación de Epilepsia de la Comunidad Valenciana, donde colaboran con nosotros en esta tarea mediante apoyo al paciente desde el Servicio de Atención e Información al Paciente y con un programa de respiro familiar al paciente ingresado en la unidad, los cuales en parte están supliendo algunas de las áreas detectadas en este estudio, sobre todo en aspectos sociales y de aceptación de la enfermedad.
ConclusionesA pesar de manejar una muestra pequeña, se puede decir que el aspecto social es de gran importancia en este tipo de pacientes, a los que su enfermedad limita en sus relaciones familiares (incapacidad para desempeñar el rol) y en su ambiente sociolaboral por el gran estigma que aún tienen estas personas por padecer epilepsia, motivo por el que llegan a ocultarla adquiriendo conductas de riesgo (conducir, etc.) para ser mayormente aceptados e incluso acceder a un puesto laboral.
En vista de esto, el aspecto tranquilizador, informativo y educacional debe ser el pilar básico para la enfermería en la atención a estos pacientes. Dentro de la unidad y durante la monitorización, nuestra labor como enfermeras debe encaminarse a la prevención de riesgos propios de las crisis epilépticas, como caídas y aspiraciones, sin dejar de dar apoyo psicológico y educativo al paciente y su familia.
Desde las asociaciones de pacientes, como está ocurriendo en la Comunidad Valenciana gracias a la Asociación de Epilepsia de la Comunidad Valenciana, realizan un trabajo de apoyo psicológico y promoción de la salud desde el servicio de atención al paciente. Recientemente, han implementado dentro del hospital un programa de respiro familiar para los pacientes ingresados para monitorización, el cual está en proceso de consolidación, pero puede tener un efecto positivo para la familia sobre todo.
Conflicto de interesesLa autora declara no tener ningún conflicto de intereses.
A Vicente Macián y Mila Fernández, del Área de docencia de Enfermería del Hospital Universitario y Politécnico La Fe de Valencia.
A la Asociación de Epilepsia de la Comunidad Valenciana (ALCE).
Premio al mejor póster SEDENE en el XXI Congreso Anual SEDENE 2014.