La desnutrición es en la actualidad un problema grave con repercusiones clínicas y económicas. Existe poca bibliografía sobre desnutrición en esclerosis múltiple (EM), gran parte está relacionada con la presencia de disfagia y contempla su aparición en fases avanzadas de la enfermedad.
Objetivo generalDeterminar prevalencia de desnutrición de las personas afectadas de EM que reciben tratamiento ambulatorio en los hospiltales de día (HD) de la Fundació Esclerosi Múltiple (FEM).
Objetivo específicoDeterminar el número de pacientes afectados de desnutrición que reciben tratamiento nutricional.
MétodoEstudio observacional, transversal y descriptivo. Se seleccionó aleatoriamente una muestra de 150 usuarios con EM. Se recogieron datos demográficos y datos clínicos, entre ellos la administración de la escala de valoración de desnutrición Mini Nutritional Assessment (MNA).
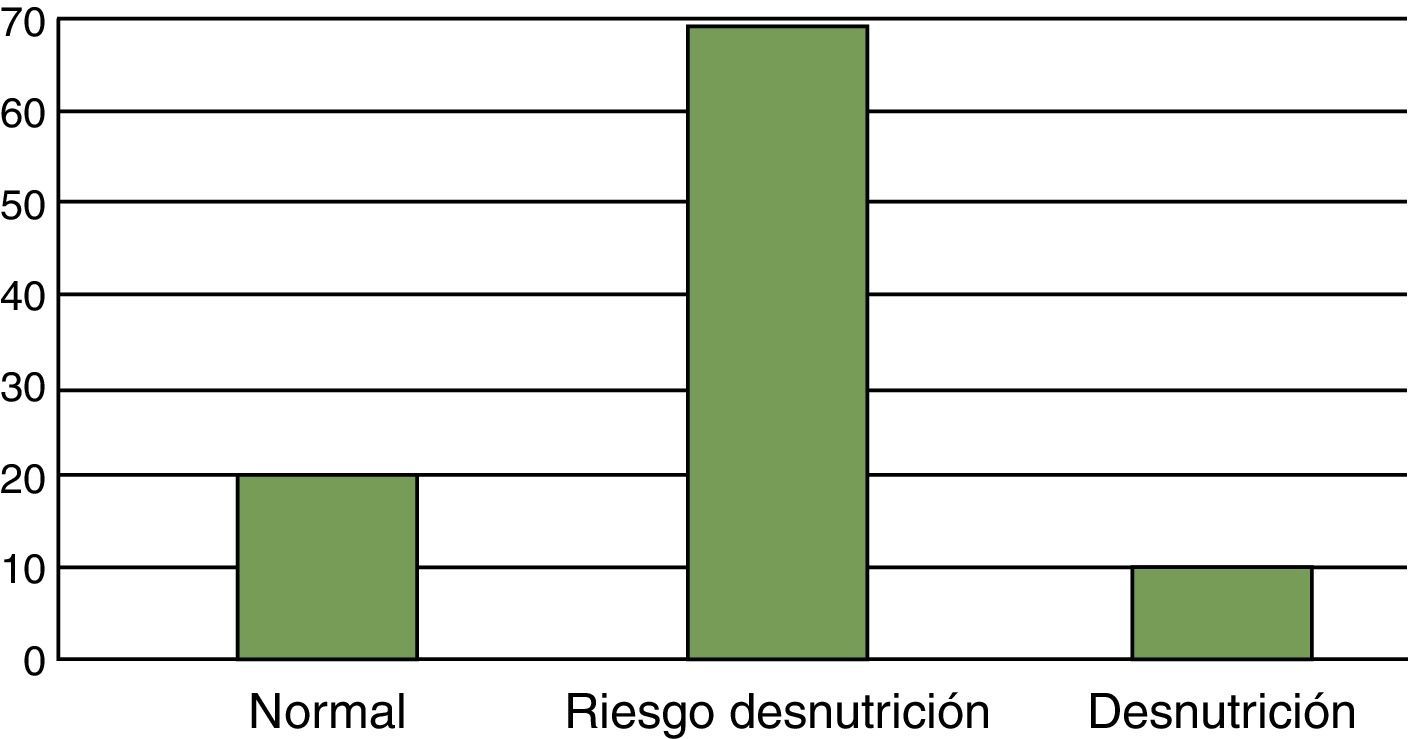
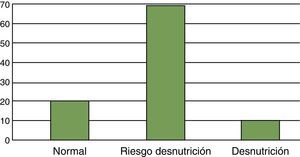
ResultadosEn el estudio el 20,4% de la muestra presentaba un estado nutricional satisfactorio, un 69,3% estaba en riesgo y un 10,3% estaba desnutrido. El 71,42% de los usuarios desnutridos recibieron intervención nutricional. De los usuarios desnutridos el 28,58% no recibió tratamiento, el 35,71% tomaba suplemento nutricional y un 35,71% había recibido consejo dietético.
ConclusionesLa desnutrición es un problema importante en nuestra muestra, únicamente el 20,4% presenta un estado nutricional satisfactorio. Parece que puede existir una relación entre el grado de discapacidad y la aparición de este problema, ya que en grados de discapacidad mínima no hay casos de desnutrición. Si tenemos en cuenta el síntoma de disfagia observamos que un 76,92% de los usuarios sin disfagia presentan riesgo o están desnutridos. Este dato abre la puerta a buscar otros síntomas que influyan en el estado nutricional.
Malnutrition is currently a serious problem which can lead to significant clinic and economic consequences. There is little in the literature on malnutrition in Multiple Sclerosis (MS) is largely related to the presence of dysphagia, and contemplates its appearance in very advanced stages of the disease.
General objectiveTo determine the prevalence of malnutrition in MS patients having neuro-rehabilitation treatment in the day hospital of the Fundacion Esclerosis Multiple.
Specific objectiveTo determine how many patients affected by malnutrition receive a specific nutritional treatment
MethodBased on an observational, cross-sectional and descriptive study, a sample of 150 MS patients was selected. Demographic and clinic data, as well as a malnutrition Scale, were collected from each patient
ResultsIn the study, 20.4% had a satisfactory nutritional condition, 69.3% had a threat of malnutrition, and 10.3% were malnourished. Nutritional intervention was performed in 71.42% of the malnourished patients. According to the MNA scale, of all malnourished patients: 28.58% did not receive any treatment, 35.71% have a nutritional supplement, and 35.71% receive dietary advice.
ConclusionsMalnutrition is a major problem in MS patients, as only 20.4% of the sample had a satisfactory nutritional status. It seems that there may be a relationship between the degree of disability and the occurrence of this problem, in patients with low levels of disabilities there are no cases of malnutrition. If we take into account the symptom of dysphagia observed in 76.92% of patients without dysphagia are at risk of malnutrition or are malnourished. This fact opens the door to look for other symptoms or situations that have a negative impact on health status.
La esclerosis múltiple (EM) es una enfermedad neurológica que afecta al sistema nervioso central. La clínica es muy diversa; alteraciones visuales, alteraciones en la sensibilidad y en el equilibrio, ataxia, paresias, disfagia, alteración cognitiva… Todos estos síntomas pueden tener una gran repercusión en el estado nutricional, provocando un cambio en las necesidades energéticas de la persona afectada.
La Organización Mundial de la Salud define desnutrición como el estado patológico ocasionado por la falta de ingestión o absorción de nutrientes. La desnutrición hospitalaria puede presentarse sin síntomas, y comprende toda situación carencial sea causa o consecuencia de una enfermedad, de un procedimiento terapéutico o de la hospitalización1.
En España uno de cada 4 pacientes hospitalarios padecen desnutrición2; la prevalencia incrementa a medida que aumenta la estancia hospitalaria y se modifica en relación con el tipo de paciente (edad, sexo, enfermedad, etc.).
Existen numerosas publicaciones sobre la desnutrición hospitalaria. El primer estudio al respecto data de 1936, en donde Studdley habla del riesgo de mortalidad en el postoperatorio de los intervenidos de úlcera péptica. El riesgo era mayor en aquellos pacientes que habían perdido más de un 20% de su peso corporal. Desde entonces se ha puesto de manifiesto la alta prevalencia de este problema en diferentes publicaciones y se han creado comités específicos para establecer consenso sobre las herramientas de medida para su detección y el tratamiento más idóneo.
La desnutrición asociada a la enfermedad es por tanto un problema grave en nuestra sociedad, por su impacto en la salud de la persona hospitalizada y por el impacto a nivel económico. Aun así, Vidal y Ballesteros publican en 2009 que únicamente se diagnostica desnutrición al 3% de los casos y que solo se controla el peso del 17% de las personas que sufren desnutrición3.
Existe una población más vulnerable a sufrir este problema de salud. La desnutrición es menos frecuente en pacientes con enfermedad aguda (18,9%) respecto a los que padecen una enfermedad crónica (52,7%). Este es el caso de las enfermedades neurodegenerativas4. En los últimos años se ha observado una alta prevalencia de los problemas nutricionales en personas con este tipo de afecciones, afectando a un 16-50% de los pacientes con esclerosis lateral amiotrófica (ELA) y a 30-40% de los diagnosticados de Alzheimer, independientemente de la fase de la enfermedad5. En el caso de la enfermedad de Parkinson o la EM no hay datos concluyentes sobre la prevalencia de desnutrición. Ruiz Ochoa la sitúa alrededor del 33-43% de los afectados que presentan disfagia6. La causa de la pérdida de peso, sin embargo, parece que puede ser multifactorial, existiendo, además de la disfagia, otros factores de riesgo de desnutrición tales como7–10: la disminución de la ingesta alimentaria debido a una menor actividad física, la existencia de alteraciones digestivas (estreñimiento, incontinencia intestinal), el deterioro cognitivo, la polifarmacia, los aspectos psicosociales (depresión, aislamiento, ansiedad), el incremento de la dependencia funcional, los problemas respiratorios u otras enfermedades concomitantes.
La desnutrición implica importantes repercusiones clínicas y económicas.
A nivel clínico está asociada, entre otros, a6,11:
- •
Empeoramiento de la función respiratoria.
- •
Incremento de la fatiga muscular y reducción de la masa muscular.
- •
Deterioro del sistema inmune provocando un incremento del riesgo de infecciones.
- •
Incremento del riesgo de padecer úlceras por decúbito.
- •
Disfunción orgánica.
- •
Afectación de la función mental.
A nivel económico la persona que sufre desnutrición incrementa su estancia hospitalaria, aumenta sus problemas de salud y hace una utilización inadecuada de los recursos. Esto supone un coste adicional del 50% respecto de los pacientes no desnutridos2.
En la EM la desnutrición se ha asociado con alteración del sistema inmune, afectación de la función mental, los músculos respiratorios y un incremento del riesgo de deficiencias de nutrientes específicos12.
La desnutrición es por tanto una situación frecuente en personas afectadas de enfermedades neurológicas, y se asocia a un incremento en la tasa de morbimortalidad. Una detección precoz será el factor clave para la prevención de sus complicaciones.
El objetivo general de nuestro trabajo ha sido determinar la prevalencia de desnutrición de las personas afectadas de EM que reciben tratamiento ambulatorio en los hospitales de día (HD) neurorrehabilitadores de la Fundació Esclerosi Múltiple (FEM).
El objetivo específico ha sido determinar el número de pacientes afectados de desnutrición que reciben tratamiento nutricional específico del total de la muestra.
Material y métodosEstudio observacional, transversal y descriptivo que valora la prevalencia de desnutrición en personas afectadas de EM que reciben tratamiento rehabilitador en los HD de la FEM.
El estudio se realizó en los 3 hospitales neurorrehabilitadores de la FEM en Barcelona, Lleida y Reus (n=150 pacientes).
Cada hospital seleccionó una muestra de 50 pacientes de forma aleatorizada durante la primera semana del mes de diciembre de 2011. Se incluyeron en el estudio todos los usuarios ingresados en el HD con diagnóstico de EM, a excepción de aquellos de los que no se disponía de valoración completa por parte del equipo interdisciplinar y/o aquellos que no aceptaron participar.
Se proporcionó a cada participante el consentimiento informado acompañado de una hoja de información en la que se dieron a conocer los objetivos del estudio y en qué consistía su participación. En ella se garantizó la confidencialidad y el anonimato de los datos obtenidos.
El proyecto fue valorado por un comité de ética en investigación con resolución favorable.
Los datos se recogieron de la historia clínica interdisciplinar del usuario y de una exploración específica que incluyó datos demográficos (edad y sexo) y datos clínicos: tipo de EM, Expanded Disability Status Scale (EDSS), año del diagnóstico, peso, talla, índice de masa corporal (IMC), circunferencia braquial (CB), circunferencia de pierna (CP), Escala MNA y tratamiento nutricional. Posteriormente fueron analizados con Statistical Package for Social Sciences (SPSS) versión 12.0
Definición de las variables- -
Tipo de EM. Clasificado por forma evolutiva. EM primaria progresiva, EM remitente recurrente, EM secundaria progresiva.
- -
EDSS. Puntuación en escala de discapacidad de Kurtzke13.
- -
Año del diagnóstico. Hará referencia al año en el que se ha diagnosticado la enfermedad, no a la aparición de los primeros síntomas de esta.
- -
Peso. Medido en kg con una báscula romana en sujetos ambulantes y con una báscula para usuarios de silla de ruedas para los sujetos incapaces de mantener la bipedestación.
- -
Talla. Medida en cm a través de un tallímetro vertical en sujetos ambulantes o calculada con la fórmula de la talla estimada rodilla-talón de Chumlea:
Para la talla del hombre=(2,02 × altura rodilla) - (0,04 × edad)+64,19.
Para la talla de la mujer=(1,83 × altura rodilla) - (0,24 × edad)+84,88
- -
IMC obtenido dividiendo el peso en kg por la estatura en m2.
- -
CB medida con una cinta métrica flexible colocada en el tercio medio del bíceps de la extremidad superior menos afectada (atrofia muscular) ajustándola evitando presiones.
- -
CP) medida con una cinta métrica flexible colocada en la parte más ancha de la pantorrilla de la extremidad inferior menos afectada (atrofia muscular).
- -
Escala MNA16. Los datos han sido recogidos siguiendo la pautas publicadas en la Guía para rellenar el formulario Mini Nutritional Assessment MNA® (anexo 1). La escala consta de 18 preguntas. Evalúa parámetros antropométricos, el estado global del paciente, la historia dietética y la autopercepción de la salud y del estado nutricional. La puntuación máxima es de 30. Clasifica al paciente como desnutrido (puntuaciones de 0-16,99), en situación de riesgo de desnutrición (puntuaciones entre 17-23,5) o bien nutrido (puntuaciones de 24-30).
- -
Tratamiento nutricional. Contempla si el sujeto recibe tratamiento nutricional a través de consejo dietético, suplementos dietéticos o no tiene prescrito ningún tratamiento complementario.
- -
Disfagia orofaríngea. Categorizada como:
No disfagia.
Disfagia leve: no precisa adaptación de la dieta ni de los líquidos. Correcta deglución siguiendo pautas.
Disfagia moderada: precisa adaptación de la dieta sólida y líquida exceptuando consistencia triturada y gelatina.
Disfagia moderada-severa: precisa consistencia triturada y/o gelatina.
Disfagia severa: no tolera alimentación por vía oral, precisa gastrostomía endoscópica percutánea (PEG) o sonda nasogástrica.
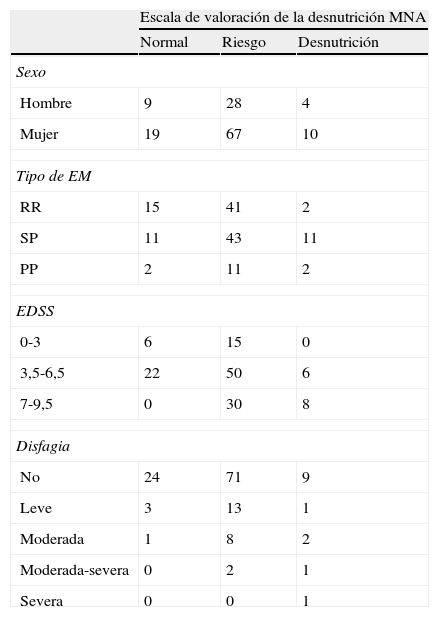
Se incluyeron en el estudio 142 afectados de EM (5 perdidos por no disponer de todos los datos). La media de edad de la muestra incluida fue de 50,52±11,67 años, siendo un 29,6% varones y un 70,4% mujeres. De los 137 pacientes estudiados un 44,3% presentaban una forma evolutiva remitente recurrente, un 45,1% secundaria progresiva y un 10,6% primaria progresiva (tabla 1). La media de años de evolución de la enfermedad es de 12,11±7,5. En cuanto a la discapacidad medida a través de la escala EDSS nos encontramos con una media de puntuación de 5,48±1,98.
Datos demográficos y evolución de la enfermedad
| Escala de valoración de la desnutrición MNA | |||
| Normal | Riesgo | Desnutrición | |
| Sexo | |||
| Hombre | 9 | 28 | 4 |
| Mujer | 19 | 67 | 10 |
| Tipo de EM | |||
| RR | 15 | 41 | 2 |
| SP | 11 | 43 | 11 |
| PP | 2 | 11 | 2 |
| EDSS | |||
| 0-3 | 6 | 15 | 0 |
| 3,5-6,5 | 22 | 50 | 6 |
| 7-9,5 | 0 | 30 | 8 |
| Disfagia | |||
| No | 24 | 71 | 9 |
| Leve | 3 | 13 | 1 |
| Moderada | 1 | 8 | 2 |
| Moderada-severa | 0 | 2 | 1 |
| Severa | 0 | 0 | 1 |
Al analizar los resultados obtenidos en la escala de valoración de desnutrición MNA nos encontramos que el 20,4% de la muestra presentaba un estado nutricional satisfactorio, un 69,3% estaba en riesgo de desnutrición y un 10,3% estaba desnutrido (fig. 1).
Si analizamos la prevalencia por sexos observamos que un 21,95% de los hombres tenía un estado nutricional satisfactorio frente a un 19,80% de las mujeres, un 68,29% de los hombres tenía riesgo de desnutrición, siendo en las mujeres de un 69,80%, y estaba desnutrido un 9,76% los hombres y un 10,40% de las mujeres (tabla 1), no existiendo prácticamente diferencias entre los 2 grupos.
Teniendo en cuenta la forma evolutiva nos encontramos que con respecto al curso remitente recurrente el 25,86% tenía un estado nutricional satisfactorio, el 70,69% estaba en riesgo de desnutrición y un 3,45% estaba desnutrido. En el caso de la forma secundaria progresiva el 17,19% tenía un estado nutricional satisfactorio, el 67,19% estaba en riesgo de desnutrición y un 15,62% estaba desnutrido; finalmente al evaluar la forma primaria progresiva vimos que el 13,33% presentaba un buen estado nutricional, el 73,34% estaba en riesgo y el 13,33% estaba desnutrido. Podemos decir que el 14,28% de los desnutridos tenían un curso PP, un 71,44% un curso SP y un 14,28% RR. En cambio, cuando hablamos de los usuarios con riesgo, un 43,16% tenía una forma evolutiva RR, un 45,26% SP y en un 11,58% curso PP.
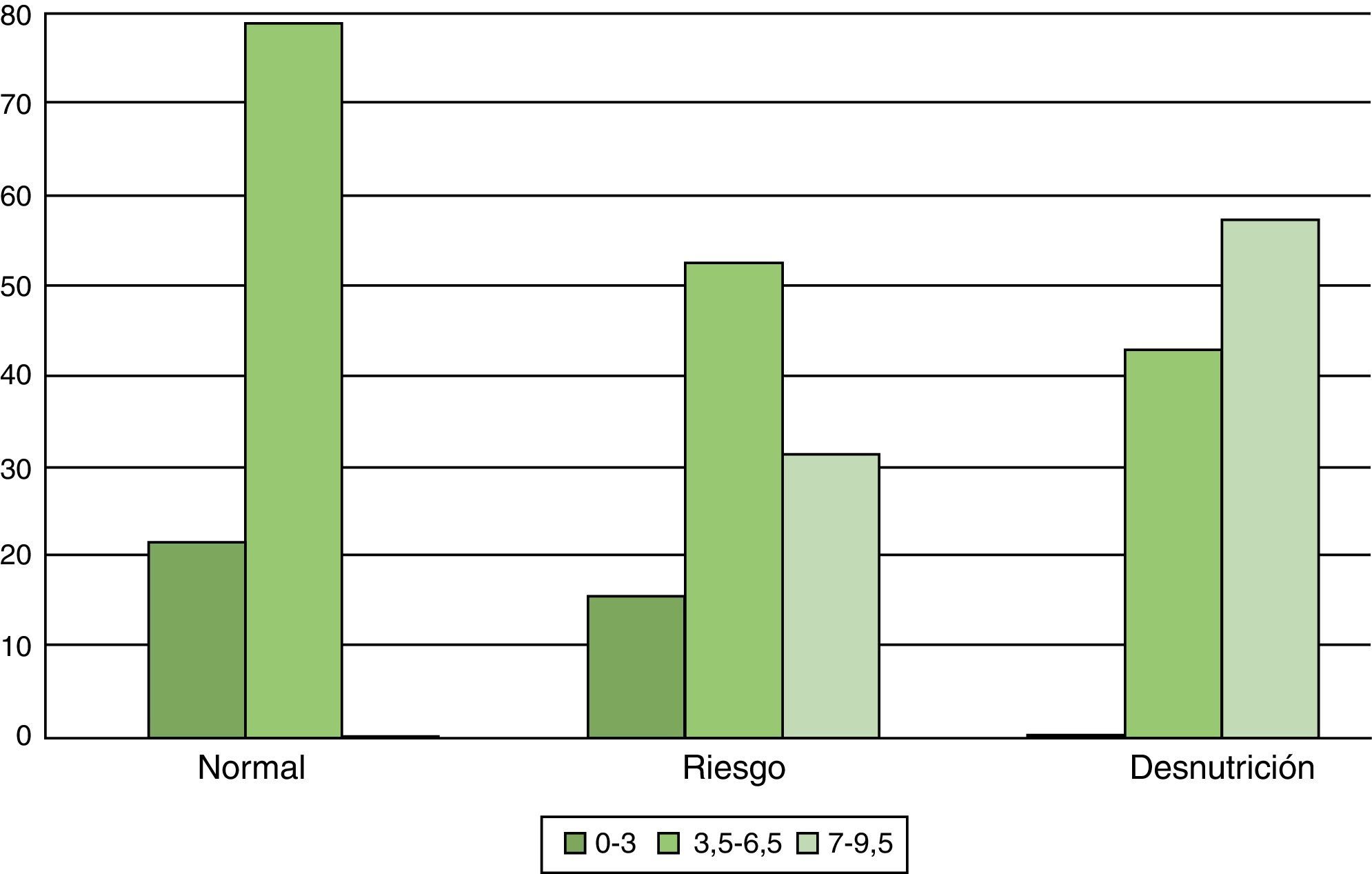
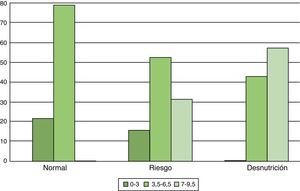
Al analizar los datos teniendo en cuenta el grado de discapacidad medido con la escala EDSS (fig. 2) vimos que de todos los desnutridos el 57,14% presentaba unas puntuaciones superiores a 7 en la escala y un 42,86% de estos presentaba puntuaciones entre 3,5 y 6,5. Un dato importante a destacar es que no hay ningún caso con una puntuación en la EDSS entre 0-3 que esté desnutrido según la escala, y tampoco hay ningún caso con una puntuación en la escala EDSS entre 7-10 que presente un estado nutricional satisfactorio.
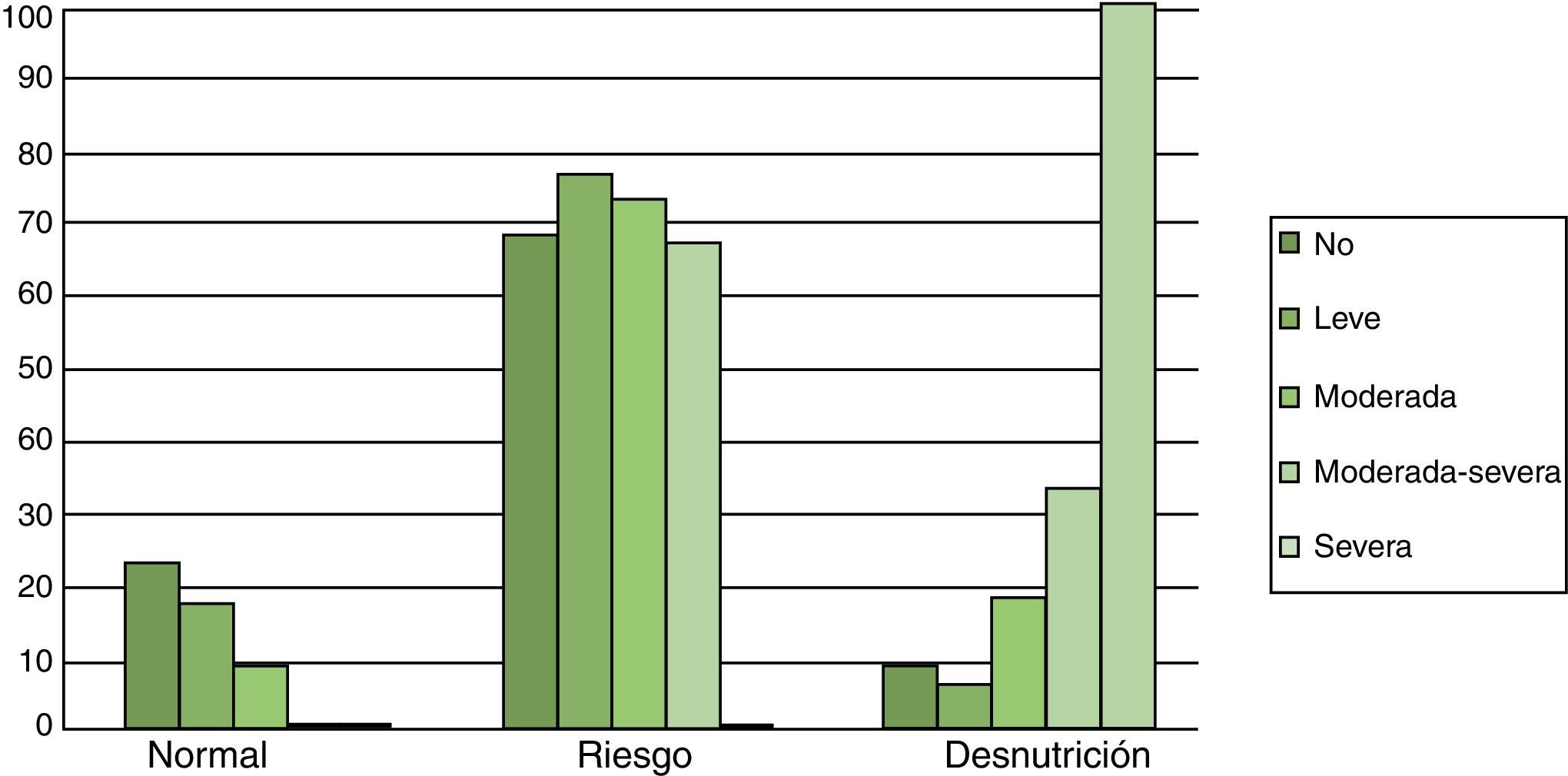
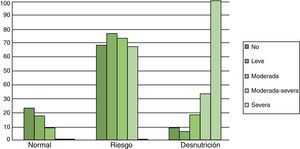
Si nos fijamos en el síntoma disfagia podemos decir que el 100% de la muestra que sufría disfagia severa estaba desnutrido. El 66,66% de los que presentaban disfagia moderada-severa estaban en riesgo de desnutrición según escala MNA, y un 33,34% estaban desnutridos. En ninguno de los casos donde la escala MNA tenía puntuaciones normales existía disfagia moderada-severa o severa (fig. 3).
En cambio, al observar a los usuarios que no tenían disfagia, vimos que un 8,65% de estos estaban desnutridos según la escala MNA y un 68,27% tenían riesgo de desnutrición frente a un 23,08% que presentaba un estado nutricional satisfactorio.
El 71,42% de los usuarios desnutridos recibía una intervención nutricional, ya fuera en forma de suplemento nutricional o por consejo dietético estableciendo una dieta hipercalórica por parte del equipo que trataba al usuario. Únicamente al 10,53% de los usuarios en riesgo se les hizo algún tipo de intervención.
Si especificamos el tipo de tratamiento recibido podemos observar que recibió suplemento nutricional el 5,11% de la muestra, el 84,68% no tenía prescrito tratamiento y al 10,23% se le realizó consejo dietético.
De los usuarios desnutridos según la escala MNA el 28,58% no recibió tratamiento, el 35,71% tomaba un suplemento nutricional y el 35,71% había recibido consejo dietético. De los que estaban en riesgo de desnutrición el 89,47% no recibió ningún tratamiento, el 2,10% tomaba suplementos y el 8,42% había recibido consejo dietético.
ConclusionesEn este estudio la prevalencia de desnutrición en afectados de EM fue del 10,3%. Un 69,3% presentaba riesgo de sufrir desnutrición y únicamente el 20,4% de la muestra presentaba un estado nutricional satisfactorio. Parece que puede existir una relación entre el grado de discapacidad medido con la escala EDSS y la aparición de este problema, ya que en grados de discapacidad mínima no hay casos de desnutrición, y en casos de discapacidad grave no hay casos en los que el estado nutricional sea satisfactorio. Si tenemos en cuenta el síntoma de disfagia observamos que un 76,92% de los usuarios que no tenían disfagia de la muestra presentaban riesgo de desnutrición o estaban desnutridos, por tanto este dato abre la puerta a buscar otros síntomas o situaciones que están influyendo negativamente sobre el estado de salud. Esto hace evidente que múltiples factores contribuyen a la desnutrición en EM, tales como la disminución de los gastos energéticos debido a una menor actividad física, la existencia de alteraciones digestivas, el deterioro cognitivo, la polifarmacia, los aspectos psicosociales y el incremento de la dependencia funcional. En nuestro caso vemos que la edad no parece estar relacionada con el estado nutricional, encontrando que únicamente el 2,77% de los mayores de 60 años presentaban desnutrición según la escala MNA.
Se debería valorar pues en un futuro el grado de influencia de estos factores sobre un buen estado nutricional.
Nuestros resultados indican que la desnutrición es un problema importante en nuestra población, ya que únicamente el 20,4% de la muestra presentaba un estado nutricional satisfactorio. Se debe trabajar más en el sentido de la intervención en situaciones de riesgo o de un estado nutricional alterado, ya que el 28,58% de los afectados desnutridos según la escala no están tratados.
La población estudiada es más vulnerable a sufrir este problema de graves repercusiones para la salud, pero que con una correcta evaluación y tratamiento puede ser evitable.
DiscusiónEs imprescindible la utilización de una escala de medida sencilla y de fácil uso para valorar el estado nutricional de los pacientes afectados de EM. En el contexto de nuestro servicio rehabilitador la escala MNA puede ser la más idónea, ya que no disponemos de las herramientas para valorar parámetros bioquímicos. Habría que conocer la especificidad y sensibilidad de esta escala en nuestra población, ya que el hecho de que disponga de preguntas subjetivas puede invalidar algunos datos; es el caso de los pacientes con afectación cognitiva o que presentan anasognosia. Tarazona afirma en 2009 que dicha escala presenta una menor sensibilidad y especificidad en pacientes geriátricos con deterioro cognitivo moderado y severo14. Si extrapolamos estos datos a nuestra población, sabiendo que la prevalencia de afectación cognitiva es del 43-65%, surge la duda de si este instrumento de valoración es el más sensible en afectados de EM.
Habría que valorar también la correlación que existe entre estados nutricionales deficitarios medidos con la escala MNA y los medidos mediante otros parámetros antropométricos que la bibliografía muestra también como predictores, tales como el IMC o la CB y/o CP.
Se deberían realizar más estudios en los que se pudieran determinar los factores de riesgo de nuestra población para establecer un perfil de paciente más vulnerable a padecer este problema de salud, y conseguir así un correcto diagnóstico y tratamiento, minimizando las consecuencias a nivel físico y económico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todos los usuarios que han participado en el estudio, a la Fundació Esclerosi Múltiple (FEM) por el apoyo ofrecido y a todos los profesionales de la fundación que han hecho posible su realización, en especial como colaboradores a M. Aldavert, L. Assens, J. Batlle, G. Carrés, F. Coronado, I. Galan, M. García, T. Jordan, P. López, M. Renom, M. Ruiz, D. Sans, X. Sibera y V. Urdampilleta.