La epidermolisis bullosa es una enfermedad de origen genético caracterizada por una marcada fragilidad de la piel y las mucosas, resultando en la aparición de lesiones vesiculobullosas y/o desprendimientos tisulares de aparición espontánea o, más comúnmente, como consecuencia de roce mecánico. La formación de cicatrices con retracción tisular genera a nivel oral obliteración vestibular, anquiloglosia y microstomía, complicándose la rehabilitación odontológica y, en particular, la protésica. El presente artículo describe una alternativa protésica, simple y económica, para una paciente desdentada parcial con epidermolisis bullosa distrófica recesiva.
Epidermolysis bullosa is a rare genetic disease that is characterised by the formation of blisters and erosions on the skin and mucous membranes following minor traction or trauma. Oral manifestations of the disease include obliteration of the vestibule, ankyloglossia, and microstomia. Oral rehabilitation, and prosthetic rehabilitation, in particular, is a challenge. This article describes a simple, inexpensive prosthetic alternative for a partially edentulous patient with recessive dystrophic epidermolysis bullosa.
La epidermolisis bullosa (EB) corresponde a un amplio grupo de desórdenes genéticos caracterizados por una marcada fragilidad de piel y mucosas debida a mutaciones en los genes que codifican proteínas de la membrana basal, alterando la adhesión celular, provocando la aparición de lesiones vesiculobullosas y/o desprendimientos tisulares frente a traumas mecánicos; también pueden surgir espontáneamente y ser exacerbados por la sudoración y climas más cálidos1–4.
Se reconocen 4 tipos principales de EB y alrededor de 30 subtipos; estos 4 tipos son: EB simplex, EB de la unión, EB distrófica y síndrome de Kindler. La diferenciación diagnóstica se define según el nivel de separación tisular de membranas con microscopia electrónica de transmisión2,5–8.
La incidencia de personas con EB en la población general varía entre 1:50.000 y 1:500.000 individuos, dependiendo del tipo de herencia (autosómico dominante o recesivo) y la severidad del trastorno9.
En la EB distrófica la separación tisular se produce en la membrana basal bajo la lámina densa por mutaciones en el gen del colágeno vii. Se puede heredar de forma autosómica dominante o recesiva.
Oralmente se caracteriza por una aumentada fragilidad de la mucosa bucal (extremadamente friable, puede desprenderse fácilmente al tocarla), por la reiterada formación de cicatrices con retracción de los tejidos (genera obliteración del vestíbulo, anquiloglosia, microstomía y apiñamiento dentario) y una mayor prevalencia de lesiones de caries y enfermedad periodontal10.
Dependiendo del tipo de EB la severidad de la enfermedad puede variar desde lesiones en manos, pies, codos y rodillas, cuyas heridas pueden sanar sin cicatrices, hasta las enfermedades más severas (forma recesiva), con múltiples manifestaciones cutáneas y extracutáneas11.
A nivel cutáneo las lesiones son variables y pueden incluir: heridas, úlceras y cicatrices contráctiles a lo largo de todas las superficies del cuerpo, alopecia o uñas distróficas. A nivel extracutáneo las lesiones pueden ubicarse en ojos, mucosa oral, dientes, esófago, tracto intestinal, tracto genitourinario y sistema musculoesquelético.
Las lesiones usualmente comienzan a aparecer en el nacimiento o desde los primeros 6 meses de vida7.
Las lesiones pueden ser provocadas por situaciones cotidianas y convencionales, como la ingesta de alimentos, hablar, realizar higiene oral o por tratamiento odontológico10.
Funciones de la cavidad bucal, tales como masticación, deglución, fonación y el componente estético, se pueden ver comprometidas, e incluso llegar a ser muy dolorosas.
Este compromiso funcional implica dificultades para la alimentación, la higiene, el tratamiento odontológico y las habilidades psicosociales12.
Dado el riesgo biológico específico y general de personas con EB, la promoción y la prevencio¿n en salud bucal son un pilar fundamental de la atencio¿n dental. Muchos de los factores sistémicos, locales y externos del paciente contribuyen a deteriorar su salud bucodentaria y su calidad de vida.
Representan un desafío para el manejo odontológico integral del paciente, dadas las condiciones lábiles del continente bucal a rehabilitar y las particulares condicionantes psicoconductuales y sociales de cada paciente y su entorno familiar.
La rehabilitación protésica de pacientes con EB presenta dificultades en cada etapa terapéutica; desde las impresiones preliminares, debido a la microstomía, hasta el diseño protésico, dada la fragilidad tisular13.
En el presente caso clínico se evidencia una alternativa simple, segura, estética y económica para la rehabilitación protésica de pacientes con EB; se describen todas las etapas preliminares y operatorias para utilizar placas de termolaminado al vacío como base estructural de prótesis removible para una paciente con EB.
Descripción del casoLa paciente es una joven de 16 años de edad diagnosticada con epidermolisis bullosa distrófica recesiva severa generalizada (nivel de clivaje determinado mediante microscopia electrónica de transmisión). La paciente es la menor de 2 hermanas con la enfermedad, ambas portadoras de la mutación COL7A1:c.7708delG, exón 103; fue derivada a la Clínica de Cuidados Especiales de la Facultad de Odontología de la Universidad de Chile para atención odontológica integral.
Debido a su situación de aislamiento geográfico, riesgo social y condicionantes culturales no asistió a controles odontológicos durante su infancia y adolescencia.
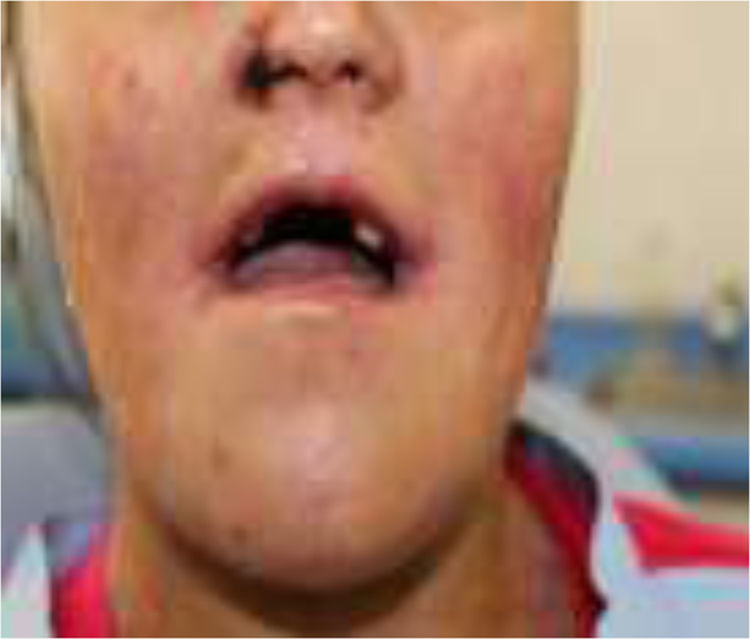
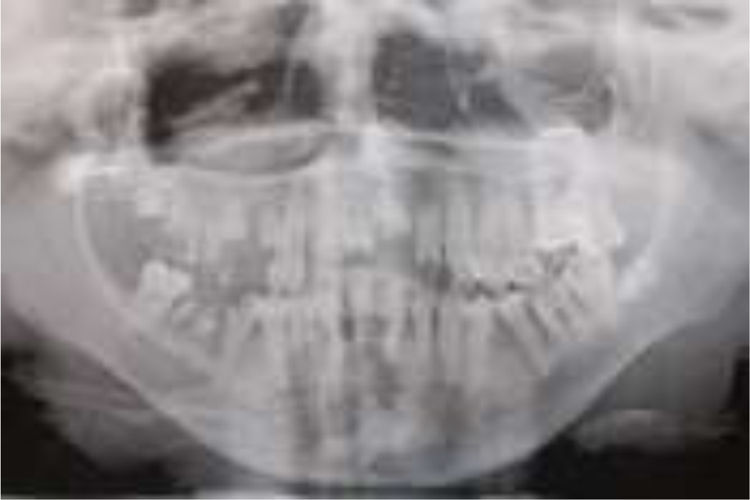
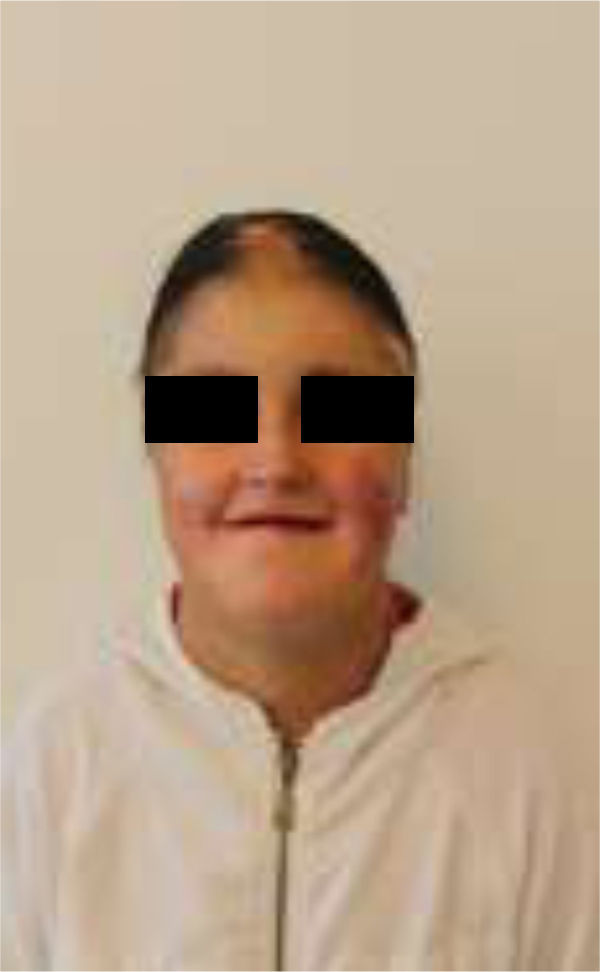
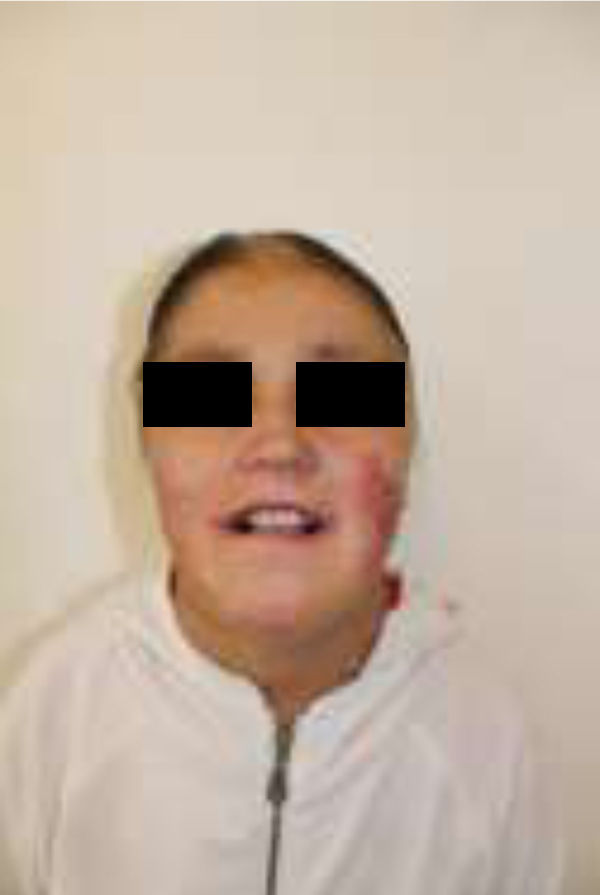
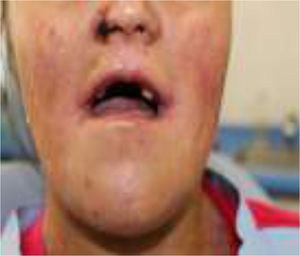
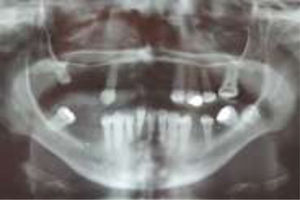
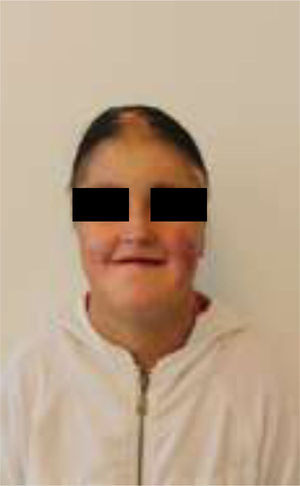
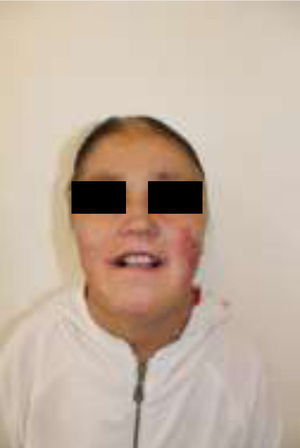
En el momento del examen inicial la magnitud del daño intraoral era extenso, tanto de tejidos blandos como duros, y la ausencia de autocuidado bucal se complejizaba debido a una microstomía severa (apertura bucal reducida: 10mm), una disminución de las habilidades manuales producto de la pseudosindactilia (presenta muñones en ambas extremidades superiores con baja funcionalidad) y el detrimento en su autoeficacia y autoestima, todo lo cual se retroalimentaba (figs. 1–3).
Las alternativas terapéuticas se reducían, ya que la fragilidad tisular no soportaría una prótesis metálica o acrílica convencional, y la posibilidad de uso de implantes se limitaba debido a la falta de soporte óseo adecuado, la microstomía severa y factores económicos.
Se constataron las expectativas de la paciente y su madre con las contingencias terapéuticas alternativas de rehabilitación protética.
Procedimiento preprotéticoDebido a la fragilidad mecánica de piel y mucosas la aparición de bullas y vesículas, producto de fricciones mecánicas menores o traumas, es difícil de evitar, por lo cual, medidas profilácticas especiales durante la atención son indispensables, tales como envaselinado de superficies en contacto terapéutico, control de la apertura bucal limitada y evitación de cualquier roce con instrumental clínico, permitiendo solo apoyos leves y precisos de este sobre los tejidos.
La instauración y el refuerzo de la instrucción de higiene oral y asesoría dietética es fundamental implementarlo con la paciente y su madre; se le facilitó un cepillo especial de triple cabezal (Collis Curve®), dentífrico gel con clorhexidina al 0,12% y se les educó en la técnica de uso en cada sesión clínica.
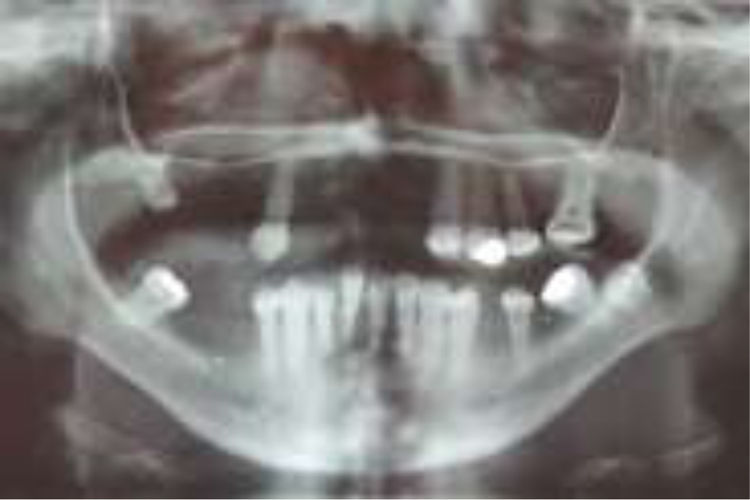
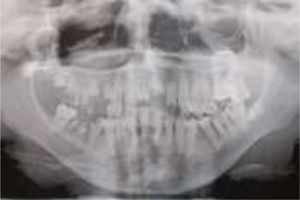
Por la severidad de la afección bucal presente se realizaron exodoncias de 12 piezas permanentes (17, 16, 15, 14, 12, 11, 21, 22, 26, 36, 45, 46), además de operatoria y periodoncia de las piezas remanentes (fig. 4).
El desdentamiento parcial resultante ofrecía un maxilar superior con tan solo 6 piezas dentarias remanentes (18, 13, 23, 24, 25, 27), y la alternativa terapéutica rehabilitadora contemplaba los siguientes desafíos: ausencia total de vestíbulos, fragilidad extrema de la mucosa oral y microstomía severa.
Procedimiento protéticoEl uso de cubetas convencionales, incluso las más pequeñas para impresiones preliminares, fue imposible debido a la microstomía severa, así que se usó silicona pesada (Coltene®) para registrar el continente maxilar sin cubeta alguna, solo guiada con 2 dedos índice.
Luego de evaluada y aprobada la calidad del registro se vació en yeso piedra amarillo (Velmix®) y se diseñó una cubeta individualizada acrílica de baja altura, con cuidado de no rebasar los exiguos límites vestibulares.
Una vez probada la cubeta individual en boca se tomó registro con alginato (Jeltrate®) del maxilar superior, cuidando de envaselinar los tejidos previamente para insertar y retirar la cubeta con la máxima cautela.
Se repitió la acción una vez, para superar defectos de la primera impresión. Todas las impresiones las realizó el mismo operador, altamente capacitado en la atención clínica de pacientes con EB.
Se registró el color dentario para la selección de dientes acrílicos (Marche®).
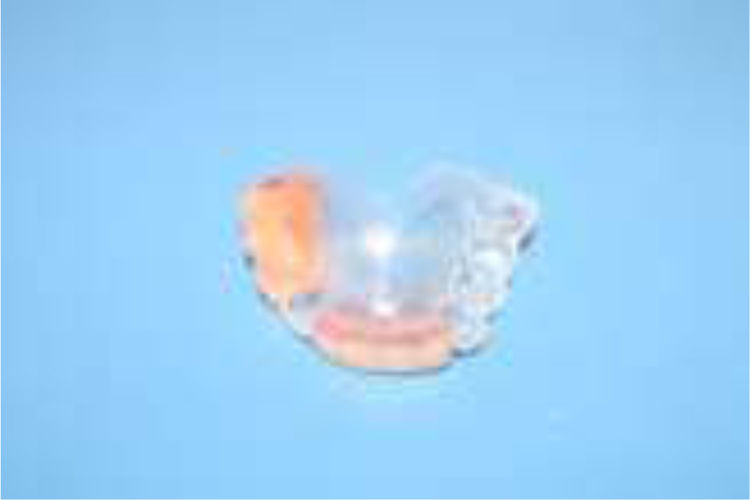
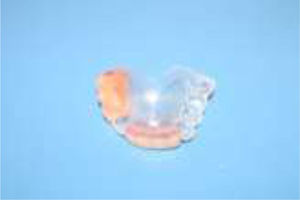
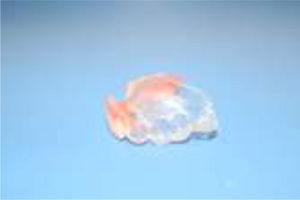
De esta impresión vaciada en yeso piedra (Velmix®) se obtuvo el modelo definitivo, sobre el cual se diseñó una prótesis con base en la placa termolaminada para estampado al vacío (Stavac®), logrando retención por recubrimiento coronario de las piezas remanentes con el modelamiento de la lámina tipo sobredentadura y con el máximo apoyo posible en tejidos blandos, cautelando bordes protéticos contorneados y suaves.
Se realizó prueba estética, obteniendo la aprobación de la paciente y su madre, y luego la terminación, teniendo especial cuidado en que no se presentasen zonas erosivas; finalmente, se dieron indicaciones de uso a ambas personas (figs. 5–7).
La paciente se controló semanalmente por 3 semanas consecutivas, sin tener dificultades en el uso del aparato protésico y controlando hábitos individuales de salud bucal. Posteriormente, se controló mensualmente por 6 meses (figs. 8 y 9).
ResultadosSe logró obtener una muy buena solución protésica estética para una paciente con EB, con buena aceptación por parte de la paciente. La prótesis removible con base en termolaminado de placas al vacío no genera roce con los tejidos bucales, minimizando las posibilidades de daño; presenta buena retención, soporte y estabilidad sin usar elementos metálicos adicionales, y soluciona el problema estético de la paciente de forma segura y satisfactoria, fortaleciendo su autoestima.
Se destaca como limitante del pronóstico la reticencia de la paciente a realizar cambios de conducta individuales de salud.
DiscusiónLas implicancias biopsicosociales de mantener la dentición abarcan un gran espectro funcional; desde aspectos estéticos y psicoconductuales hasta biológicos específicos y generales, e incluso nutricionales, al evitarse lesiones esofágicas por una deficiente función masticatoria.
La relevancia de la promoción y la prevención en salud bucal resulta ser un imperativo contundente en el tratamiento de pacientes con EB, considerando desde cepillos dentales de cerdas suaves y cortas (debido a labilidad tisular y microstomía) hasta precauciones especiales del manejo y aproximación terapéuticos.
En general, los pacientes con EB pueden recibir todo tipo de tratamiento dental. La gran diferencia es el extremo cuidado que tanto el dentista como el equipo auxiliar deben tener al tocar la piel y mucosas de estos pacientes, en especial en el caso de aquellos con epidermolisis bullosa distrófica recesiva severa5.
Al intentar realizar cualquier tratamiento rehabilitador protésico se deben considerar una serie de factores condicionantes particulares; en el presente caso surgen situaciones orgánicas y psicoconductuales específicas adicionales. Destacamos que estas situaciones psicoconductuales abarcan al entorno familiar y social, y un equipo multidisciplinario de tratamiento en que el odontólogo adquiere cruciales roles.
La necesidad de tratamiento rehabilitador debe siempre considerar la potencial capacidad del paciente para realizar la inserción-remoción de un aparato protésico, individualmente13.
Las limitaciones particulares de la presente rehabilitación son que la paciente puede masticar pero no cortar alimentos con piezas dentarias incisivas, y tampoco ingerir alimentos (sólidos-líquidos) muy calientes debido a la potencial desadaptación física protésica y la consecuente pérdida de retención.
Las ventajas estriban en la recuperación de la estética armónica, no causar roce tisular ni heridas, y en que es una técnica sencilla y económica.
Cabe destacar la posibilidad de readaptación aparatológica, dada la maleabilidad del material protésico bajo el efecto del agua sobre 60°C.
Con base en los resultados expuestos surge la iniciativa de intentar rehabilitaciones protésicas más invasivas convencionales, pero considerando los factores de riesgo individual pertinentes:
- -
Aparición de lesiones tisulares.
- -
Sobreesfuerzo de reducidas piezas dentarias remanentes.
- -
Reticencia del paciente a adoptar hábitos saludables.
Toda rehabilitación está sujeta a cada caso individual, por lo que la presente alternativa rehabilitadora se manifiesta en la dualidad de tratamiento definitivo y/o transicional.
Conflicto de interesesLos autores declaran no tener conflictos de intereses.