El manejo del dolor hace parte del abordaje integral de todos los pacientes y muestra claros beneficios. En este sentido, la analgesia obstétrica busca disminuir el dolor y brindar una mejor atención durante el trabajo de parto. A pesar de ello, su uso se ve limitado en ocasiones por falta de acceso o disponibilidad del servicio de anestesiología. En base a esto, en la literatura se encuentran técnicas alternativas al abordaje peridural para manejo analgésico, las cuales pueden ser empleadas por médicos generales o personal de salud de menor nivel de complejidad. Este artículo abordará aspectos generales sobre la analgesia obstétrica epidural, y otras opciones de manejo farmacológicas y no farmacológicas.
Pain management is part of the comprehensive approach to all patients and results in clear benefits. As such, obstetric analgesia seeks to reduce pain and provide better care during labor. However, its use is sometimes limited due to lack of access to, or availability of, anaesthesia services. Alternative techniques to the epidural analgesic approach are found in the literature, for use by general practitioners or healthcare staff in lower complexity settings. This article discusses general aspects of epidural obstetric analgesia, and other pharmacological and non-pharmacological management options.
Actualmente en el sistema de salud colombiano la analgesia obstétrica es un procedimiento cubierto por el Plan Obligatorio de Salud (POS)1. Sin embargo, el uso de esta intervención no siempre es rutinario. Se estima que su uso en países desarrollados es mayor respecto de los países en vías de desarrollo. En nuestro medio la mayoría de estos procedimientos corresponden a medicina prepagada y atención privada, en parte por inequidad del sistema y del acceso a la misma2. Pese a ello, cabe resaltar que la paciente obstétrica debe recibir una atención integral y el manejo de su dolor debe ser parte importante en su abordaje, ya que la falta de analgesia durante el trabajo de parto se ha asociado, según los estudios, con mayor riesgo de depresión posparto y estrés postraumático. Además, el dolor es considerado un sufrimiento de carácter innecesario3. Este artículo pretende mostrar los resultados de una revisión respecto al tema y alternativas de utilidad para su manejo.
MétodoSe revisó la literatura y se consultaron diversas fuentes de datos primarias y secundarias de los últimos 6años (2009-2015) provenientes de bases de datos como PubMed, Cochrane, revistas de anestesiología y áreas de salud referenciadas en la bibliografía. Se realizó la selección de los artículos a evaluar de dichas fuentes bibliográficas y se presentan bajo el punto de vista de los autores.
Desarrollo del temaLa analgesia obstétrica busca el alivio del dolor durante el trabajo de parto. Una de las técnicas más usadas hoy en día es la analgesia peridural, donde mediante el uso de fármacos infundidos en ese espacio virtual se genera un bloqueo sensitivo. Actualmente se conoce que este tipo de dolor se origina por estímulos de contracción uterina y dilatación cervical, que ascienden por vía medular (T10-L1); dicho proceso genera una respuesta hormonal adaptativa con aumento de cortisol y catecolaminas4.
La analgesia obstétrica epidural no ha mostrado afectar el índice de cesáreas, ni el APGAR neonatal. Sin embargo, se ha asociado con aumento de parto instrumental cuando se hace en fase expulsiva, por lo que se debería realizar tempranamente (fase de latencia y activa)5. En referencia a la técnica: se hace posicionamiento de la paciente en decúbito lateral, se palpa el espacio intervertebral (L3-L4), se localiza el espacio peridural (técnica de pérdida de resistencia o uso de solución salina) y finalmente se introduce un catéter número 18-16 para infusión del anestésico. Un estudio mostró que no hay diferencia significativa en el tipo de método empleado para la localización del espacio epidural cuando el anestesiólogo está entrenado en ambas6.
Este tipo de analgesia es considerada la mejor herramienta de manejo, pero aunque tiene buena eficacia y margen de seguridad, no está exenta de complicaciones, entre las que encontramos las de tipo neurológico, presentadas durante el periparto —analgesia lateralizada (16,4%), punción hemática (8,7%), parestesias (8,2%), técnica difícil (5,2%), analgesia ineficaz (2,7%) e hipotensión arterial (2,5%)— y postparto —lumbalgia (18,5%), retención urinaria (3,4%), cefalea pospunción dural (1,4%) y neuropatías periféricas (0,9%)7.
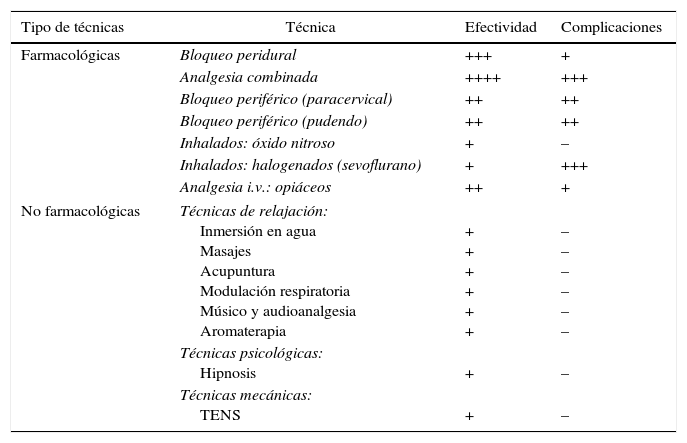
Adicional a ello, la literatura menciona técnicas opcionales a la peridural, de tipo farmacológico y no farmacológico (tabla 1), las cuales difieren en eficacia y se emplean en casos de fallo del procedimiento o de falta de su disponibilidad8.
Manejo de la analgesia obstétrica: técnicas alternativas
| Tipo de técnicas | Técnica | Efectividad | Complicaciones |
|---|---|---|---|
| Farmacológicas | Bloqueo peridural | +++ | + |
| Analgesia combinada | ++++ | +++ | |
| Bloqueo periférico (paracervical) | ++ | ++ | |
| Bloqueo periférico (pudendo) | ++ | ++ | |
| Inhalados: óxido nitroso | + | – | |
| Inhalados: halogenados (sevoflurano) | + | +++ | |
| Analgesia i.v.: opiáceos | ++ | + | |
| No farmacológicas | Técnicas de relajación: Inmersión en agua Masajes Acupuntura Modulación respiratoria Músico y audioanalgesia Aromaterapia | + + + + + + | – – – – – – |
| Técnicas psicológicas: Hipnosis | + | – | |
| Técnicas mecánicas: TENS | + | – | |
Fuente: autores.
Dentro de las terapias farmacológicas empleadas está la analgesia combinada, donde se administra una dosis de anestésico en el espacio subaracnoideo mediante punción única, en adición de analgesia peridural; esta técnica es de utilidad en casos de dolor severo, aunque presenta más reacciones adversas9. Otras terapias son el bloqueo paracervical bilateral y el bloqueo pudendo, los cuales producen analgesia de inicio rápido (2-5min); son de utilidad, pero requieren entrenamiento y presentan riesgo en caso de insuficiencia placentaria o prematuridad10.
Otra alternativa son los inhalados, donde encontramos el óxido nitroso: tiene latencia corta, excreción rápida y no genera depresión neonatal; no obstante, su efectividad analgésica es controvertida. Por otro lado se encuentran los agentes halogenados, como el sevoflurano, de uso infrecuente debido a que requieren monitorización y entrenamiento, y pueden inducir relajación uterina, depresión neurológica y respiratoria11. En referencia a la analgesia endovenosa, se emplean los opiáceos, los cuales ejercen acción a nivel central. Su principal ventaja radica en que no necesitan la presencia permanente de un anestesiólogo para su utilización. Ofrecen una efectividad moderada, aunque con altas dosis se han asociado con emesis, náuseas, prurito, sedación materna y depresión respiratoria fetal12.
Otras terapias son las no farmacológicas, las cuales pueden combinarse para aumentar el efecto analgésico. Este tipo de terapias tienen baja incidencia de complicaciones, y el personal de salud puede usarlas en caso de no disponer de analgesia neuroaxial en su sitio laboral13. Se distribuyen en 3 grupos: técnicas de relajación, psicológicas y mecánicas.
Dentro de la relajación se encuentran: inmersión en agua tibia, acupresión (Shiatsu), masajeterapia, modulación respiratoria, música (audioanalgesia) y aromaterapia, que ayudan a tolerar el dolor más que eliminarlo; la desventaja de estas técnicas es que requieren entrenamiento previo al parto14,15.
La hipnosis, una técnica psicológica, ha mostrado disminuir de forma relevante el uso de analgésicos y el riesgo de depresión posparto. Uso limitado en pacientes con historia de psicosis o alteraciones psiquiátricas16.
Entre las técnicas mecánicas se encuentra la estimulación eléctrica nerviosa transcutánea (TENS), que se realiza con un par de electrodos en la región paravertebral, con un electrodo en el nivel T10-L1 y otro en S2-S4. Obtuvo mejoría en la severidad en el dolor y se recomienda su uso desde las fases iniciales del parto, debido a que estimula la liberación de endorfinas17. Estas técnicas pueden ser de utilidad en la práctica clínica, y se podría incentivar su investigación y uso para el manejo multimodal de las pacientes obstétricas.
ConclusiónDurante la revisión se encontró que las terapias con mayor efectividad son las que involucran algún tipo de bloqueo neural. Sin embargo, requieren la presencia permanente de un anestesiólogo, aspecto que no es de vital importancia en las demás terapias farmacológicas, como administración de opiáceos, y no farmacológicas, en las que pueden intervenir diferentes tipos de personal de salud y médicos generales. Aunque algunas de estas técnicas requieren entrenamiento anteparto, pueden ser una alternativa muy útil como parte de manejo en bajos niveles de complejidad hospitalaria.
En este sentido, cada hospital o clínica de nuestro medio debería usar la mejor opción terapéutica disponible en su sitio de trabajo para el manejo del dolor. Debido a que esto posee beneficios claros mencionados anteriormente, con la consideración de que el dolor no es justificable desde el punto de vista ético y, por tanto, se debe hacer un abordaje oportuno e integral, en lo posible, a toda la población materna en general, recomendamos a los jefes de los servicios de obstetricia implementar protocolos de analgesia obstétrica en la atención de estas pacientes en su trabajo de parto.
FinanciamientoNinguno.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.