Es reciente la mención de la microcirculación y de la disfunción endotelial para explicar la fisiopatología de padecimientos de los cuales no se entendía su interrelación. La microcirculación no solo está comprometida en enfermedad, sino que puede alterarse por condiciones a las que se enfrenta el anestesiólogo (agentes y técnicas anestésicas). Existe evidencia importante y creciente de que agentes anestésicos pueden alterarla. ¿Su importancia?: en hipoperfusión puede empeorarse por otros factores (ventilación mecánica, vasoactivos, sedantes, opioides). En fase tardía del choque, la participación de la circulación periférica soportando la perfusión tisular es débil hasta desaparecer. Entonces, ¿es benéfico encaminar las terapias dirigidas por metas solo macrovasculares? Se hacen importantes métodos que identifiquen su alteración tempranamente y encaminar terapias para su restauración: la evaluación clínica es rápida y reproducible; la medición de temperatura corporal determina indirectamente su alteración; existen otros métodos de evaluación de la microcirculación más objetivos: hoy en día la evaluación óptica mediante técnica con luz polarizada ortogonal espectral y campo oscuro lateral son la mejor aproximación. En choque hemorrágico, es la alteración de la microvasculatura la que determina el grado de disfunción multiorgánica; para ello existen mecanismos compensatorios, lo cual reviste la importancia de su medición perioperatoria y uso en anestesia. Se han estudiado estrategias que mejoran la perfusión tisular (reclutamiento de la microcirculación). Por ser reciente su estudio, se controvierte su utilidad; es necesario determinar el impacto clínico mediante ensayos clínicos controlados en protocolos de estrategia de reanimación, lo cual puede complementar la práctica anestésica perioperatoria actual.
Mentioning microcirculation and endothelial dysfunction to explain the pathophysiology of diseases whose relationship was not well understood is a recent phenomenon. Microcirculation is not only compromised by disease but can be altered by conditions that the anesthesiologist faces (agents and anesthetic techniques). There is significant and increasing evidence that anesthetic agents may alter it. The importance? In a state of hypoperfusion, it can be worsened by other factors (mechanical ventilation, vasoactive medications, sedatives, opioids). In shock's late stage, the support to tissue perfusion given by peripheral circulation is weak and disappears. Therefore, is it beneficial to direct targeted therapies only toward macrovascular goals? Methods for identifying early alteration and direct therapies for restoration are important. The clinical evaluation is rapid and reproducible, and measuring body temperature determines alteration indirectly. There are other methods to determine microcirculation objectively: nowadays, optical evaluation techniques using polarized orthogonal spectral light and sidestream dark-field is the best approach. In hemorrhagic shock the degree of organ dysfunction is determined by microvasculature's alteration. Compensatory mechanisms exist for this purpose, making its measurement and use in perioperative period important. Strategies have been studied to improve tissue perfusion (recruitment of microcirculation). The recentness of the study of microcirculation calls its usefulness into question. It is necessary to determine the clinical impact through controlled clinical trials with protocols on resuscitation strategy, which can complement the current perioperative anesthetic practice.
Recientemente en medicina se mencionan la microcirculación y la disfunción endotelial para explicar la fisiopatología de padecimientos de los cuales no se entendía su interrelación. En la compleja respuesta integrada, interactúan sistemas que conforman un grupo proinflamatorio y protrombótico: el endotelio y la microcirculación son los mediadores de esta; cuando se altera, lleva al colapso1. La microcirculación está comprometida en condiciones a las que a menudo se enfrenta el anestesiólogo; existe evidencia importante y creciente de que agentes anestésicos pueden alterarla2. El avance en técnicas de imagen posibilita su evaluación a la cabecera del paciente. Ya que se asocian con mal pronóstico independientemente de las variables hemodinámicas globales, evaluar la microcirculación es importante en anestesiología para entender cómo repercuten sobre ella distintas técnicas anestésicas, y su utilidad como posible monitorización perioperatoria en el paciente crítico3.
Perspectiva históricaComienza con el conocimiento de la circulación sanguínea en el antiguo Egipto y en Grecia. Galeno (sigloii a.C.) postula que la sangre era el «vital spirit» que se exhalaba por los pulmones. Ibn al Nafis (1210-1288) describe la circulación pulmonar; entre arteria pulmonar y vena pulmonar «pueden existir pasajes imperceptibles», siendo tal vez la primera mención de la noción de microcirculación. El concepto de corazón como bomba nace en 1628, con Sir William Harvey4.
ActualmenteHipoperfusión es aporte insuficiente de nutrientes y oxígeno necesarios para la actividad celular normal. La microcirculación forma más del 90% del endotelio, se compone de vasos pequeños (<100μm de diámetro), capilares arteriales y vénulas formando una red vascular que regula la distribución de flujo sanguíneo a cada órgano, intercambio de gases, nutrientes y productos del catabolismo celular, interacción de leucocitos, plaquetas y componentes plasmáticos1.
¿Su importancia? En hipoperfusión puede empeorarse por otros factores, como ventilación mecánica, vasoactivos, sedantes y opioides, de uso rutinario en la práctica anestésica y en el paciente crítico. Existen tejidos que no poseen capacidad de autorregulación de flujo, dependientes de mecanismos de vasoconstricción simpática; en fase inicial de choque el mecanismo compensatorio es vasoconstricción por respuesta neurohumoral; en fase tardía, la participación de la circulación periférica soportando la perfusión tisular es débil hasta desaparecer5. Entonces surge el interrogante: ¿es benéfico encaminar la terapia dirigida por metas (TDM) solo macrovasculares?
Evaluación y monitorizaciónSon importantes métodos que permitan identificar la alteración de la microvasculatura tempranamente y encaminar terapias para su restauración y mantenimiento.
La evaluación clínica es rápida y reproducible: piel moteada por más de 6h de reanimación es predictor de mortalidad a 14días en choque séptico6. Llenado capilar mayor de 5s predice mayor disfunción multiorgánica (DMO) e hiperlactatemia7. Lima y Bakker8, en un estudio en unidades de cuidado intensivo encuentran un índice de correlación entre calificadores de 0,85 (IC95%: 0,82-0,86), atribuyéndole a este signo clínico un valor pronóstico.
La medición de temperatura corporal determina indirectamente alteración de la microcirculación mediante el delta temperatura central-piel (dTc-p) o antebrazo-mano (Tskinn-diff); dTc-p, normalmente 3-7°C, aumenta porque la temperatura central se mantiene a costa de la periférica para asegurar la perfusión a órganos vitales; Tskinn-diff es más fiable, ya que las 2 zonas están expuestas a una misma temperatura del quirófano: 0°C muestra vasoconstricción inicial; −4°C, vasoconstricción severa5.
Se han desarrollado métodos de evaluación de la microcirculación más objetivos: tonometría, depuración de indocianina, flujometría láser-doppler, espectrofotometría, índice de perfusión periférica derivada de la señal fotoeléctrica pletismográfica de la pulsioximetría, espectroscopia infrarroja con mayor penetrancia a los tejidos5, videomicroscopia intravital y videocapilaroscopia del lecho ungueal9.
La flujometría por láser doppler mide el flujo en un volumen variable de tejido pero no es capaz de detectar vasos individuales, permitiendo solo una estimación promedio de la perfusión tisular sin brindar información sobre morfología, tipo de vaso, dirección del flujo y heterogeneidad de la perfusión9.
La videomicroscopia intravital se ha considerado técnica clásica, la cual brinda la mayor parte de información obtenida a nivel experimental pero de poca aplicabilidad en seres humanos por requerir microscopios de gran escala sobre preparaciones de tejido pretratado con tinciones fluorescentes. La videocapilaroscopia del lecho ungueal fue la primera técnica en utilizarse a la cabecera del paciente, la cual consiste en visualizar mediante microscopio ordinario el límite entre cutícula y uña utilizando un medio de inmersión, siendo su mayor utilidad el estudio de las alteraciones de la microcirculación en enfermedades crónicas como diabetes, vasculitis, enfermedades reumatológicas, limitando su uso en pacientes graves debido a la sensibilidad del área subungueal por factores que alteren el tono vascular9.
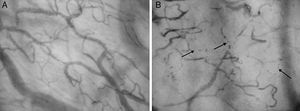
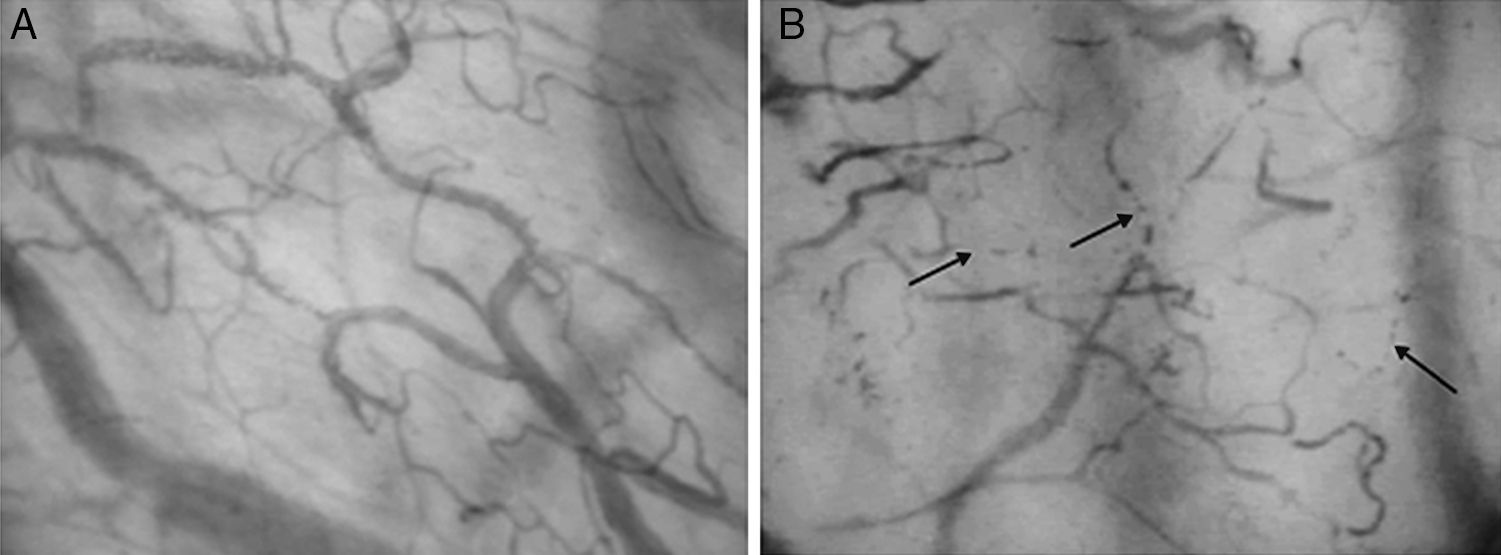
Hoy en día, la evaluación óptica mediante técnica con luz polarizada ortogonal espectral (OPS) y campo oscuro lateral (SDF) se vislumbran como la mejor aproximación5. La OPS se basa en que la luz reflejada de la superficie es descartada al pasar por un analizador ubicado en ángulo recto respecto a la fuente de luz componiendo la imagen con la luz no polarizada reflejada; la luz emitida es absorbida en forma similar por oxi y deoxihemoglobina, y así se captan por retroiluminación de los glóbulos rojos que son quienes absorben la luz9. La SDF (fig. 1) es una tecnología desarrollada para evaluar en forma no invasiva, mediante un videomicroscopio portátil, la microcirculación, basada en el mismo principio de adquisición de imágenes que OPS, siendo su principal diferencia la fuente de luz utilizada (LED) por iluminación lateral de campo oscuro, siendo esta luz absorbida por la hemoglobina contenida en los eritrocitos independiente de su estado de oxigenación, y así se visualizan por contraste los glóbulos rojos fluyendo en la microcirculación; estas imágenes por SDF, comparadas con las obtenidas por OPS, son de mayor nitidez y contraste, y su ventaja es la evaluación de múltiples parámetros (densidad, flujo, heterogeneidad), y el hecho de diferenciar según el tamaño del vaso está validado y debe ser empleado en tejidos con epitelio delgado y no sensible al calor o frío (habitualmente lengua, uña, párpado, ileostomía, colostomía, mucosa rectal o vaginal) (fig. 2)9. En general, estos 2 métodos proveen una visualización directa de la microcirculación por videomicroscopia no invasiva en la región sublingual, ileostomías, colostomías y rectal. La no mejoría de flujo sanguíneo posreanimación se asocia a mayor riesgo de morbimortalidad; Vincent, en su publicación de actualización anual en Cuidados Intensivos del 2013 menciona cómo se evaluaron los efectos de la TDM en microcirculación sublingual en sepsis, donde aumentos tempranos del flujo se asocian a menor severidad de DMO, y vislumbran su utilidad como monitorización en sepsis, insuficiencia cardíaca congestiva, síndrome posreanimación cardiopulmonar no hospitalario5. Habitualmente se toman al menos 3 vídeos (hasta 5), de 20s cada uno, de ambos lados del frenulum de la lengua principalmente, ya que esta es de fácil acceso, presenta un origen embrionario común con el intestino y así exhibe una buena correlación tonométrica con la PCO2 gástrica9.
Sistema de campo oscuro lateral (sidestream dark-field [SDF]): sistema para uso como microscopio de mano en el estudio de la microcirculación a la cabecera del paciente en tiempo real. Consta de guía de luz rodeada de diodos emisores de luz verde (530nm) que penetra el tejido, iluminando la microcirculación. La luz verde es absorbida por la hemoglobina de glóbulos rojos, y una lente de aumento proyecta la imagen a una videocámara. (Reproducido con permiso del Dr. Gustavo Adolfo Ospina Tascón)
A) Microcirculación sublingual en paciente sano mediante SDF. B) Microcirculación sublingual en paciente con shock séptico, con disminución en la densidad capilar, y heterogeneidad del flujo (flujo detenido e intermitente) a nivel de la microcirculación. (Reproducido con permiso del Dr. Gustavo Adolfo Ospina Tascón)
En choque hemorrágico es la alteración de la microvasculatura la que determina el grado de DMO. Como compensación, se redistribuye el flujo según la resistencia arteriolar y capilar, los factores reológicos y la demanda de oxígeno tisular; se da «conformidad o hibernación celular» en la que unidades microvasculares con flujo reducido ajustan su función y uso energético para prevenir la hipoxia; hay control del tono arteriolar y del área de intercambio de oxígeno, dependientes de extracción de O2, reclutamiento capilar y factores reológicos5. La disminución de flujo capilar, la velocidad de los eritrocitos y la densidad capilar poseen valor pronóstico, están asociados al índice cardíaco, a la entrega de O2 y son la razón por la cual algunos postulan a la fluidoterapia asociada a la transfusión (y no sola) como la mejor opción para mejorar la microcirculación; no obstante, el efecto de la transfusión en este contexto es variable2. Existen algunos estudios, como el de Damiani et al.10 en Italia, que muestran que la transfusión de glóbulos rojos viejos se asoció con un aumento en plasma de hemoglobina libre en pacientes sépticos, el cual se asoció a su vez con disminución en la densidad microvascular.
En anestesiaEs útil realizar una aproximación a la microcirculación del paciente al cual se enfrenta el anestesiólogo, ya que no solo está comprometida en la enfermedad, sino que puede alterarse por acción de agentes y técnicas anestésicas2.
Agentes anestésicos endovenosos como el tiopental y la ketamina promueven la vasodilatación por inhibición de canales calcio tipo L, el etomidato por producción de prostaglandinas y el propofol, que además de inhibir los canales calcio, posee un efecto antiinflamatorio por preservar el flujo sanguíneo hepatoesplácnico, aumento de óxido nítrico e IL-10; sin embargo, disminuye la densidad capilar un 9% y la perfusión capilar un 16%. Agentes volátiles como el desflorane proveen mayor flujo sanguíneo intestinal, mantienen la perfusión hepática e intestinal en equilibrio con la demanda de O2 y no alteran el flujo renal; el sevoflorane provee disminución del trabajo cardíaco2.
En condiciones patológicas, estos efectos cambian. En hemorragia, el mayor grado de constricción de arteriolas, capilares y vénulas mesentéricas se observó bajo anestesia con propofol/fentanilo en comparación con tiopental y ketamina. En sepsis, el propofol alteró la regulación autonómica de la función cardiovascular durante la endotoxemia, siendo este efecto dosis-dependiente2.
La anestesia peridural torácica mejora el flujo sanguíneo cardíaco y gastrointestinal por interrupción de actividad simpática, venodilatación mesentérica dosis-dependiente, y se relaciona con la extensión del bloqueo. En microcirculación esplácnica los resultados son conflictivos. La anestesia peridural lumbar causa venoconstricción por aumento de la actividad simpática en el lecho esplácnico2. Durante el bypass cardiopulmonar se activa la respuesta inflamatoria por el contacto de la sangre con las superficies artificiales, la lesión por isquemia-reperfusión derivada del pinzamiento de la aorta, o por endotoxemia cuando la barrera intestinal se daña. El flujo sanguíneo esplácnico no disminuye en hipotermia en bypass, mientras que otros estudios clínicos muestran una disminución del 19%. La microcirculación sublingual disminuye un 10% la densidad capilar al inicio del bypass, y se restaura al descontinuarlo. El sevoflorane se comporta como cardioprotector y antiinflamatorio en este ámbito2.
Reclutamiento de la microcirculaciónSon estrategias que mejoran la perfusión tisular: abrir vasos ocluidos y mantenerlos en este estado, y evitar la heterogeneidad en el flujo.
- •
Hidrocortisona: mejora sutil pero consistentemente la microcirculación una hora postinicio en choque séptico; mecanismo responsable no elucidado11.
- •
Nitroglicerina: Spronk et al. encontraron mejoría con un bolo 0,5mg+infusión a 2mg/h en la presión arterial; la función de órganos en sobrevivientes que la recibieron fue mejor que en los que no la recibieron; los resultados son contradictorios, porque en otros estudios no se encontró beneficio e incluso tendencia a aumentar la mortalidad12.
- •
Vasopresores: durante bypass cardiopulmonar pueden ser deletéreos en exceso; la noradrenalina no mostró mejoría en la microcirculación sublingual, lactato, anion gap, delta pCO2 ni O2. La fenilefrina puede disminuir el flujo sanguíneo en la microcirculación sublingual13.
- •
Inotrópicos: dobutamina a 5μg/kg/min por 2h mostró mejoría de la microcirculación, con cambios independientes de las variables hemodinámicas; levosimendán previene la disminución de transporte de O2 y acidosis de mucosa intestinal en modelos experimentales de sepsis14.
- •
Líquidos endovenosos: el anestesiólogo debe identificar y mantener el volumen intravascular que garantice una adecuada perfusión tisular y la relación entre aporte y consumo de oxígeno; en el paciente séptico en el cual no se logre, determinará hipoperfusión esplácnica e hipoxia, que pueden conllevar complicaciones postoperatorias; existe asociación entre reducción del flujo sanguíneo microvascular y la fuga por anastomosis. Hiltebrand et al. muestran que la TDM para lograr SvmO2 mayor del 60% con coloides mejora la microcirculación intestinal, la tensión de O2 en los tejidos, y no así la terapia dirigida con cristaloides15. Ospina-Tascón et al.3 estudiaron los efectos de fluidoterapia temprana o tardía con lactato de Ringer o albúmina al 4%; la perfusión de la microcirculación sublingual aumentó solo en la fase temprana (24h); el efecto fue independiente de las variables macrohemodinámicas y del tipo de solución utilizada. El uso de hidroxiethil starch (HES) 130/0,4 mejora la reanimación de la microcirculación16. Sin embargo, Anders et al. publicaron un ensayo clínico aleatorizado donde se comparó en 804 pacientes con sepsis grave en UCI fluidos de resucitación, hidroxi-etil-almidón 130/0,4 al 6% (HEA) o acetato de Ringer; los pacientes tratados con HEA tuvieron mayor mortalidad a los 90días, presentando con más frecuencia falla renal y hemorragias graves, con resultados significativos17.
- •
Transfusión de glóbulos rojos: su efecto es variable. Sakr et al., en 35 pacientes con sepsis severa que la requirieron, muestran que la perfusión microvascular no cambió en aquellos sin alteración de la perfusión capilar basal, pero puede mejorarse en quienes la presenten alterada18; algunos trabajos han descrito una mejoría de la perfusión microcirculatoria en los pacientes con sepsis y alteraciones basales graves9. En cirugía cardíaca, mejora la disponibilidad de hemoglobina y SO2 por mayor densidad capilar funcional y reducción en distancias de difusión. Transfusiones de glóbulos rojos no leucorreducidos y no almacenados por más de 3 semanas son efectivos en pacientes quirúrgicos por aumento de microvasos perfundidos18. Sin embargo, es debatido el umbral para la transfusión, aunque actualmente se tiende por evitar la terapia liberal; la anemia perioperatoria en la población de mayor edad se asocia con eventos adversos; sin embargo, resulta en aumento de transfusiones que también pueden tener efectos colaterales. Niveles bajos de hemoglobina en pacientes jóvenes no reducen la oxigenación del tejido subcutáneo (esto lleva a pensar en disminuir el umbral de transfusión en estas poblaciones)19. Otro aspecto a tener en cuenta es la edad de glóbulos rojos a transfundir. Risbano et al.20 demuestran en su estudio que la infusión más allá de 6 semanas (el tiempo límite de almacenamiento en frío aprobado por la FDA) deteriora la función endotelial dada por una reducción en la capacidad de respuesta a la acetilcolina.
- •
Drotrecogin: De Backer et al.21, en pacientes con sepsis severa que recibieron proteína C activada, encontraron que los capilares perfundidos aumentaron en los tratados, mas no en el grupo control; la perfusión microvascular disminuyó transitoriamente al final de su infusión, por menor adhesión de leucocitos y plaquetas, preservación del glucocálix y mejor reactividad vascular22. Su uso en la práctica actual es discutida después de la revisión por Martí-Carvajal et al.23 en Cochrane 2012, en la que el autor controvierte su evidencia, ya que parece estar asociada a mayores tasas de sangrado.
Son diversas en cuanto a evaluación, monitorización y reanimación de la microcirculación, factibilidad y facilidad de su integración a la monitorización anestésica; su interpretación es operador-dependiente; los costos limitan su uso rutinario, como también el hecho de que las metas e intervenciones que actúan selectivamente sobre la microcirculación no han sido validadas a gran escala. Sin embargo, evaluarla es cada vez más importante: la microcirculación está comprometida en condiciones a las cuales el anestesiólogo se enfrenta y los anestésicos pueden alterarla. La vigilancia complementaria a los métodos actuales de monitorización perioperatoria puede ser valiosa, ya que variables globales como frecuencia cardíaca, presión arterial y pulsioximetría pueden no alterarse en fases tempranas de patologías críticas, brindando al anestesiólogo mayor información y herramientas, lo cual puede ser un importante marcador de pronóstico y de gravedad.
ConclusionesEs importante la evaluación y la reanimación de la microcirculación por su alteración en pacientes críticos adultos y pediátricos en fase temprana que está relacionada con pronóstico en la enfermedad severa. Evaluarla a la cabecera del paciente es posible, con resultados inmediatos que permiten una toma rápida de conductas. Son diferentes los efectos de medicamentos anestésicos sobre ella, y algunos no se pueden visualizar por cambios macrohemodinámicos, aunque pueden guiar la selección de agentes y técnicas anestésicas. Su estudio abre una ventana para la monitorización hemodinámica identificando su disfunción y respuesta a las maniobras de reclutamiento de microcirculación; puede iniciarse en urgencias, quirófanos o unidades de cuidado intensivo. Es necesario determinar el impacto clínico mediante ensayos clínicos controlados en protocolos de estrategia de reanimación que apoyen los resultados hasta ahora obtenidos de estudios experimentales, lo cual puede complementar la práctica anestésica perioperatoria actual.
FinanciaciónNinguna.
Conflicto de interesesNinguno.




![Sistema de campo oscuro lateral (sidestream dark-field [SDF]): sistema para uso como microscopio de mano en el estudio de la microcirculación a la cabecera del paciente en tiempo real. Consta de guía de luz rodeada de diodos emisores de luz verde (530nm) que penetra el tejido, iluminando la microcirculación. La luz verde es absorbida por la hemoglobina de glóbulos rojos, y una lente de aumento proyecta la imagen a una videocámara. (Reproducido con permiso del Dr. Gustavo Adolfo Ospina Tascón) Sistema de campo oscuro lateral (sidestream dark-field [SDF]): sistema para uso como microscopio de mano en el estudio de la microcirculación a la cabecera del paciente en tiempo real. Consta de guía de luz rodeada de diodos emisores de luz verde (530nm) que penetra el tejido, iluminando la microcirculación. La luz verde es absorbida por la hemoglobina de glóbulos rojos, y una lente de aumento proyecta la imagen a una videocámara. (Reproducido con permiso del Dr. Gustavo Adolfo Ospina Tascón)](https://static.elsevier.es/multimedia/01203347/0000004400000002/v1_201604250003/S0120334716000204/v1_201604250003/es/main.assets/thumbnail/gr1.jpeg?xkr=ue/ImdikoIMrsJoerZ+w96p5LBcBpyJTqfwgorxm+Ow=)