Reportamos el caso de tres recién nacidos de 26, 29 y 32 semanas de edad gestacional, con pesos de 810, 1.300 y 1.670 gr, respectivamente. A quienes se les diagnosticó clínicamente conducto arterioso permeable con repercusión hemodinámica. Se confirmó con ecocardiograma transtorácico, mostrando conducto arterioso de 1.5, 3,2 y 3.9mm. Por sus condiciones clínicas inestables que contraindicaban cierre farmacológico convencional con antiinflamatorios no esteroideos (AINES), y alto riesgo quirúrgico. Se optó por cierre farmacológico con acetaminofén intravenoso a 15mg/kg una dosis cada 6 horas. Control ecocardiográfico cada 24 horas, se corroboró el cierre total del conducto arterioso a los 3, 5 y 7 días de tratamiento, respectivamente. Se les realizó enzimas hepáticas 24 horas antes y 48 horas posteriores a la administración del acetaminofén. Todos tuvieron seguimiento clínico y ecocardiográfico al mes, 3 y 6 meses. Descartando la reapertura del conducto arterioso.
We report the case of three 26, 29 and 32 week-old newborns, with a birthweight of 810, 1,300 and 1,670g respectively, who were clinically diagnosed with patent ductus arteriosus with hemodynamic repercussion. It was confirmed by means of a transthoracic echocardiogram that showed a ductus arteriosus of 1.5, 3.2 and 3.9mm. Due to their unstable clinical condition, which contraindicated conventional pharmacological closure with nonsteroidal anti-inflammatory medications (NSAIDs) and posed a high surgical risk, it was decided to perform pharmacological closure with intravenous acetaminophen at 15mg/kg, one dose every 6 hours. Echocardiographic control every 24 hours confirmed total closure of tha ductus arteriosus after 3, 5 and 7 treatment days respectively. Liver enzymes were analysed 24 hours before and 48 hours after administering acetaminophen. All of them had clinical and echocardiographic follow-ups after one, 3 and 6 months which ruled out any reopening of the ductus arteriosus.
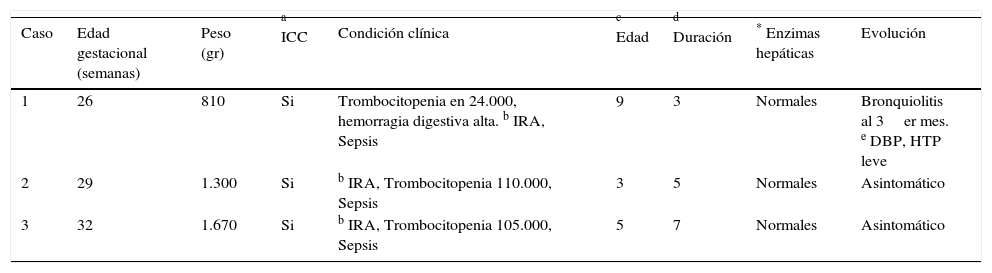
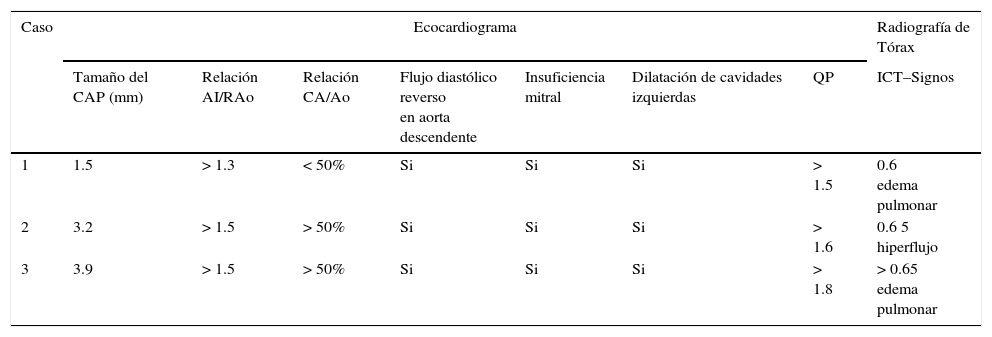
Paciente de sexo masculino, madre con preeclampsia severa. Nació por cesárea urgente por sufrimiento fetal agudo y abruptio de placenta del 50% a las 26 semanas. Peso: 810 gr. A las 48 horas el ecocardiograma muestra: un conducto arterioso permeable de 1.5mm (CAP), sin criterios de repercusión hemodinámica. Control al día 6 sin cambios ecocardiográficos, cursando, además, con: hipertensión pulmonar (HTP) y sepsis neonatal temprana. Se manejó con ventilación asistida y soporte inotrópico. A los 9 días presentó deterioro clínico con: insuficiencia renal aguda (IRA), signos de insuficiencia cardiaca congestiva (ICC), (tabla 1), trombocitopenia, sangrado digestivo alto y hemorragia de la matriz germinal derecha grado I. La radiografía de tórax mostró: índice cardiotorácico de 0.6 (ICT) y edema pulmonar. El ecocardiograma mostró CAP de igual tamaño, con criterios de repercusión hemodinámica (tabla 2). Contraindicado cierre farmacológico con AINES y quirúrgico. Previo consentimiento informado a los padres se optó por cierre farmacológico con acetaminofén intravenoso a 15mg/kg una dosis cada 6 horas. Control con ecocardiograma cada 24 horas. 48 horas posteriores a la administración, presentó mejoría clínica con disminución de la ICC. Se administró por 3 días, comprobando con ecocardiograma cierre completo del CAP, y suspendiendo el tratamiento. Enzimas hepáticas: aspartato animo transfersa (AST) y alanino amino transferasa (ALT), antes y al final del tratamiento fueron normales. Egresó con oxígeno a bajo flujo por cánula nasal. Seguimiento al mes, 3 y 6 meses con ecocardiograma, se descartó la reapertura del conducto arterioso (CA). Se Hospitalizó a los 3 meses por bronquiolitis. Actualmente presenta displasia broncopulmonar e hipertensión pulmonar leve.
Variables clínicas relevantes y evolución
| Caso | Edad gestacional (semanas) | Peso (gr) | a ICC | Condición clínica | c Edad | d Duración | * Enzimas hepáticas | Evolución |
|---|---|---|---|---|---|---|---|---|
| 1 | 26 | 810 | Si | Trombocitopenia en 24.000, hemorragia digestiva alta. b IRA, Sepsis | 9 | 3 | Normales | Bronquiolitis al 3er mes. e DBP, HTP leve |
| 2 | 29 | 1.300 | Si | b IRA, Trombocitopenia 110.000, Sepsis | 3 | 5 | Normales | Asintomático |
| 3 | 32 | 1.670 | Si | b IRA, Trombocitopenia 105.000, Sepsis | 5 | 7 | Normales | Asintomático |
Criterios ecocardiográficos y radiológicos de repercusión hemodinámica
| Caso | Ecocardiograma | Radiografía de Tórax | ||||||
|---|---|---|---|---|---|---|---|---|
| Tamaño del CAP (mm) | Relación AI/RAo | Relación CA/Ao | Flujo diastólico reverso en aorta descendente | Insuficiencia mitral | Dilatación de cavidades izquierdas | QP | ICT–Signos | |
| 1 | 1.5 | > 1.3 | < 50% | Si | Si | Si | > 1.5 | 0.6 edema pulmonar |
| 2 | 3.2 | > 1.5 | > 50% | Si | Si | Si | > 1.6 | 0.6 5 hiperflujo |
| 3 | 3.9 | > 1.5 | > 50% | Si | Si | Si | > 1.8 | > 0.65 edema pulmonar |
AI: atrio izquierdo, RAo: raíz aórtica, CA: conducto arterioso, Ao: aorta descendente, QP: gasto pulmonar.
Paciente de sexo femenino, madre con diabetes gestacional. Nació por cesárea urgente a la semana 29, indicada por placenta previa total. Peso: 1.300 gr. A los 3 días presentó signos de ICC. La radiografía de tórax mostró: hiperflujo pulmonar e ICT 0.6. El ecocardiograma presentó: CAP de 3.2mm, con repercusión hemodinámica. Sepsis, trombocitopenia, IRA. La ecografía transfontanelar salió normal. Previo consentimiento informado a los padres, se optó por el cierre farmacológico con acetaminofén intravenoso (15mg/kg una dosis cada 6 horas). Control ecocardiográfico cada 24 horas. A las 72 horas se constató: disminución del tamaño del CAP a 2mm, desaparición de los signos clínicos de ICC. Se administró por 5 días, corroborando el cierre total con ecocardiograma y suspendiendo el acetaminofén. Las enzimas hepáticas antes y después del tratamiento fueron normales. Egresó sin oxígeno. Seguimiento al mes, 3 y 6 meses con la ecocardiografía transtorácica, se descartó reapertura del CA. Sin hipertensión pulmonar, (tablas 1 y 2).
Caso 3Paciente de sexo masculino. Sin antecedentes maternos relevantes. Nació por cesárea urgente a la semana 32, por sufrimiento fetal agudo. Peso: 1.670 gr. El ecocardiograma a las 24 horas mostró: hipertensión pulmonar severa en rango sistémico (HTP), CAP de 3.7mm con flujo bidireccional aortopulmonar, dilatación de las cavidades cardiacas derechas, insuficiencia tricuspídea severa, función ventricular izquierda preservada. Deterioro hemodinámico: SO2 preductal 88% y posductal 82%. Soporte ventilatorio con ventilación de alta frecuencia (VAFO) y óxido nítrico (NO). Evolución: IRA, sepsis, trombocitopenia. La ecografía transfontanelar fue normal. A los 5 días de vida, presentó signos clínicos de ICC. Radiografía de tórax: ICT 0.65, edema pulmonar. Ecocardiograma de control: CAP de 3.9mm diámetro, con datos de repercusión hemodinámica. Contraindicación relativa al cierre farmacológico con AINES y riesgo quirúrgico alto. Previo consentimiento informado a los padres, se optó por cierre farmacológico con acetaminofén intravenoso (15mg/kg una dosis cada 6 horas). El control ecocardiográfico cada 24 horas mostró una disminución progresiva del tamaño del CAP. A las 48 horas posteriores a la administración, mostró: desaparición de los signos de ICC, resolución de la IRA, retiro de la VAFO y NO. Suspensión de la terapia al día 7, demostrando con el ecocardiograma cierre completo del CAP. Enzimas hepáticas antes y al final fueron normales. Alta sin oxígeno. Seguimiento ecocardiográfico al mes, 3 y 6 meses. Se descartó reapertura del CA, normalidad funcional cardiaca. Sin síntomas respiratorios ni cardiovasculares, (tablas 1 y 2).
DiscusiónEl tratamiento clásico para el CAP con repercusión hemodinámica es sintomático mediante: la restricción hídrica, los diuréticos intravenosos y el manejo de la ICC. Las terapias farmacológicas para el cierre son: los antiinflamatorios no esteroideos (AINES), como la indometacina o el ibuprofeno, que actúan mediante el bloqueo de la ciclooxigenasa (COX), inhibiendo la síntesis de prostaglandinas (PGs). La efectividad de estos fármacos está reportada entre el 70-80%. Y se pueden presentar reacciones adversas1.
El acetaminofén es un derivado de la anilina. La acetanilida fue el primer derivado de la anilina, encontrando casualmente poder analgésico y antipirético, se introdujo en la práctica médica bajo el nombre de Antifebrin por A. Cahn y P. Hepp en el año1886.
En el año 1948 Bernard Brodie y Julius Axelrod, investigaron por qué compuestos no relacionados con la aspirina daban lugar a metahemoglobinemia. Relacionaron el uso de la acetanilida con la metahemoglobinemia y dedujeron que su efecto analgésico era debido a su metabolito paracetamol2.
Después de más de 100 años de su descubrimiento, aún se desconoce con exactitud su mecanismo de acción. Entre los años 1989 y 1992 Simmons y Col., estudiaron e identificaron dos formas de ciclooxigenasas, las cuales denominaron: ciclooxigenasa-1(COX-1) y ciclooxigenasa-2 (COX-2), estas producen PGs a partir del ácido araquidónico (AA), sus funciones difieren dependiendo del sitio y forma de su generación. Las PGs producto de la acción de la COX-2 son responsables de: la fiebre, el dolor y la infamación, las derivadas de la acción COX-1 son protectoras gástricas y participan en el inicio de la agregación plaquetaria.
Tratando de encontrar nuevos medicamentos menos tóxicos descubrieron accidentalmente tres nuevas isoformas de la cliclooxigenasa que derivan de la COX-1, llamándolas: cliclooxigenasa parcial 1a (PCOX-1a), ciclooxigenasa parcial 1b (PCOX-1b) y ciclooxigenasa 3 (COX-3). En el año 2002 Chandrasekharan, publicó un estudio demostrando que el acetaminofén bloquea de forma eficaz la isoforma COX-3 en experimentos realizados en la corteza cerebral canina. En los humanos, según Simmons la expresión de esta isoforma COX-3 es más abundante en: la corteza cerebral, la médula espinal y el corazón3.
Las COX son: enzimas bifuncionales (ciclooxigenasa y peroxidasa). Los AINES actúan bloqueando la función ciclooxigenasa, la cual es más activa en situaciones de inflamación importante, concentraciones altas de peróxidos y oxígeno (alto poder antiinflamatorio en enfermedades sistémicas). El acetaminofén bloquea la función peroxidasa, actúa en concentraciones diez veces menos de peróxidos, de ahí su efectividad en situaciones de hipoxia donde la función ciclooxigenasa es menos efectiva.
Hammerman y Cols., en el año 2011, reportaron los primeros casos de cierre de CAP con paracetamol en 5 prematuros. El primero de 26 semanas, 1kg. Por otra indicación médica se les administró paracetamol 15mg/kg, una dosis cada 6 horas vía oral. Se observó que 48 horas posteriormente el paciente presentó cierre completo del CA. Previamente se habían administrado dos ciclos fallidos con ibuprofeno para cierre del CA. Con lo observado, se realizó el cierre en 4 prematuros más de 26-29 semanas4.
Henrry Sergio y Cols. reportaron 9 prematuros con edades gestacionales entre la 30-36 semanas (media 33.2) y peso promedio de 1.509 gr. Se les administró acetaminofén intravenoso 15mg/kg una dosis cada 6 horas. Logrando el cierre completo del CAP en 8 pacientes (89%) en un tiempo medio 3.4±1.7días (rango 3-7 días) sin reportar reacciones adversas5.
Dan Dang y Cols. reportaron 80 pacientes prematuros, a quienes se les administró paracetamol VO vs. ibuprofeno VO. El éxito fue del 81.2% vs. 78.8%, respectivamente. Con menor incidencia de hemorragia gastrointestinal e hiperbilirribinemia en el grupo de paracetamol6. Oncel M y Cols., reportaron 45 casos que recibieron paracetamol VO, 15mg/kg una dosis cada 6 horas por 3 días vs. 45 casos en los que se les administró ibuprofeno VO, 10mg/kg día por 24 horas, seguido de 5mg/kg día. Por 24 - 48 horas. El éxito de cierre fue del 72.5% vs. 77.5%, respectivamente7.
En los 3 casos demostramos la presencia de CAP con criterios clínicos, radiológicos y ecocardiográficos de repercusión hemodinámica, (tablas 1 y 2). En todos estaba indicado el cierre. La primera opción farmacológica con AINES, claramente contraindicada para el caso 1, la trombocitopenia, la hemorragia digestiva y el fallo renal son los criterios más importantes. El alto riesgo quirúrgico, el traslado a una unidad quirúrgica cardiovascular bajo ventilación mecánica, incrementa la morbilidad y la mortalidad. En el caso 2, había contraindicación relativa para el uso de AINES, la trombocitopenia no era tan marcada, la falla renal e incremento de los azohados, fueron los criterios que apoyaron el uso del acetaminofén. El cierre fue exitoso, pero quizá al tamaño más grande del CAP fue el condicionante para que requiriera 5 días de terapia farmacológica. La opción quirúrgica era de mayor riesgo. El último caso es el típico recién nacido que tiene una noxa perinatal (dos circulares de cordón a cuello), posteriormente, la evolución clínica está dominada por la HTP severa que contraindica el cierre del CA, además, sirve de escape para compensar el gasto cardiaco en una crisis de HTP (shunt de derecha a izquierda), las diferencias en las SO2 pre y post ductal son concluyentes con presiones pulmonares en rango suprasistémico. La terapia médica dirigida y monitorizada controla la HTP, el shunt o el flujo del CA se invierte de izquierda a derecha y aparecen los signos clínicos de hiperflujo pulmonar e ICC. El neonatólogo debe estar alerta en el momento de la mejoría clínica y a su vez el empeoramiento radiológico que indica que se han vencido las resistencias vasculares pulmonares y ha bajado la presión pulmonar. Momento en el cual es pertinente evaluar con una ecocardiografía el tamaño y grado de repercusión de CA. Para este caso reportamos no solo los datos ecocardiográficos de repercusión sino, además, un incremento de tamaño de 0.2mm. El CA es una estructura dinámica y no es de extrañar cambios en su tamaño acorde a la evolución clínica. La decisión de administrar el acetaminofén fue apoyada por la IRA y el alto riesgo quirúrgico por la inestabilidad hemodinámica. El cierre farmacológico fue eficaz. A las 48 horas notamos franca mejoría clínica aun sin cierre completo. El tamaño del CA y las condiciones clínicas previas influyeron en la duración de la terapia por 7 días.
En los 3 casos se optó por la vía de administración IV, por ser más exacta en su dosificación. Además, por las comorbilidades presentes en el momento.
Congruente con lo reportado en la literatura no tuvimos incremento en el sangrado digestivo, aumento de los azohados, ni alteración de la función hepática. La respuesta clínica y mejoría de los signos de ICC lo notamos a las 48 horas en los casos 1 y 3, y a las 72 horas en el caso 2. La continuidad de la terapia guiada por el ecocardiograma es la mejor opción para decidir el momento de finalizar la administración, una vez se compruebe el cierre total del CA.
Se realizó el seguimiento ambulatorio mediante control telefónico indagando sobre los síntomas y los signos de ICC, fue negativo en los 3 casos, así mismo, el control con la ecocardiografía descartó la reapertura. Para el primer caso la rehospitalización por la bronquiolitis y los antecedentes cardiopulmonares son los factores relacionados con la persistencia de la hipertensión pulmonar de grado leve.
La teoría de Simmons, donde postula que la isoforma COX-3, se expresa más en el corazón y el cerebro, explica la efectividad del paracetamol, que se fijaría más a las isoenzimas del corazón del neonato inhibiendo así la producción de PGs. Apoyado en el efecto farmacológico del paracetamol de actuar más efectivamente en sitios donde las concentraciones de oxígeno son bajas (actividad peroxidasa)8. En nuestro medio se ha reportado la constricción transitoria in útero del CA en un feto de 32 semanas, en una gestante que consumió acetaminofén por alguna indicación médica9, el medio intrauterino bajo en concentraciones de oxígeno y la fisiología de circulación fetal, proporciona las condiciones ideales para potenciar el efecto peroxidasa del acetaminofén. La literatura muestra un efecto más favorable del paracetamol en prematuros más extremos y de menor peso. Esto quizá condicionado por una fisiología circulatoria del CA casi inmadura, donde la expresión de receptores COX-3 sea mayor.
La efectividad VO del paracetamol comparada con el ibuprofeno es similar. Tiene la ventaja de tener menos efectos adversos10. Este fue el principal motivo por el cual decidimos intentar la terapia con el acetaminofén.
Estos casos se suman a otros ya documentados en la literatura y sirve de soporte para el diseño en nuestro medio de estudios prospectivos experimentales comparativos con los tratamientos farmacológicos clásicos en donde se incorpore mayor cantidad de pacientes, con criterios claros de inclusión y exclusión. Y sea la base para un nuevo protocolo farmacológico de cierre del CAP con repercusión hemodinámica en el prematuro.
ConclusionesLa importancia del reporte de los 3 casos es demostrar que existen alternativas farmacológicas distintas a los AINES, que pueden ser utilizadas con seguridad en pacientes prematuros inestables, con contraindicaciones absolutas o relativas para el cierre farmacológico clásico o quirúrgico del CA. Los reportes científicos apoyan la teoría de la inhibición selectiva en la producción de PGs circulantes mediadas por la acción de la COX-3. Se debate sobre el momento de la primera dosis y la mejor vía de administración. Por el momento la dosis terapéutica para logar efectos antipiréticos y analgésicos parece ser suficiente, no se ha documentado efectos tóxicos. Los estudios muestran que el tiempo total de tratamiento entre 3-7 días es efectivo. El trabajo conjunto entre el cardiólogo y el neonatólogo es pilar fundamental en la elección del paciente para la terapia médica y seguimiento posterior.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.