En los últimos años se han realizado avances importantes en el manejo del síndrome coronario agudo, lo cual se ha traducido en una disminución de la mortalidad en este grupo de pacientes.
ObjetivoDescribir los resultados de la implementación de una ruta crítica para el manejo de los síndromes coronarios agudos en el Servicio de Urgencias del Hospital San José de Bogotá, entre el 1 de marzo de 2012 y el 28 de febrero de 2013.
MétodosSe realizó un estudio observacional descriptivo prospectivo. La ruta crítica fue estructurada mediante el consenso de los servicios de Medicina Interna, Urgencias y Cardiología, para ser aplicada en las primeras 24 horas del tratamiento del paciente con síndrome coronario agudo definitivo.
ResultadosSe reclutaron 156 pacientes, de los cuales 25 correspondieron a síndrome coronario agudo con elevación del ST y 131 a síndrome sin elevación del ST. De los síndromes coronarios agudos con elevación del ST el 96% fue sometido a alguna estrategia de reperfusión; 2 (9,5%) pacientes fallecieron. En cuanto al síndrome coronario agudo sin elevación del ST, 33 (25,1%) pacientes presentaron infarto, 98 (74,9%) angina inestable, y 4 (3,2%) fallecieron. El uso de aspirina, betabloqueador, estatina e inhibidor de la enzima convertidora de angiotensina o antagonistas de los receptores de angiotensina II durante las primeras 24 horas fue superior al 90% en toda la muestra.
ConclusionesSe alcanzó un nivel superior de cumplimiento de las medidas de desempeño de la atención de los síndromes coronarios agudos después de la implementación de una ruta crítica.
In recent years there have been important advances in acute coronary syndrome (ACS) management, which translates into a drop in mortality in this group of patients.
ObjectiveTo describe the results of the implementation of a critical path for the management of ACS, at the emergency service of the Hospital San José in Bogotá, between March 1st, 2012 and February 28th, 2013.
MethodsA prospective descriptive observational study was carried out. The critical pathway was structured upon consensus among the services of internal medicine, emergency, and cardiology. This pathway was structured to be applied within the first 24hours of the patient's treatment with the final ACS.
Results156 patients were selected, 25 had ST segment elevation ACS and 131 had ACS non-ST segment elevation. 96% of ST segment elevation ACS underwent some reperfusion strategy, 2 (9.5%) patients died. As far as non-ST segment elevation ACS patients are concerned, 33 (25.1%) patients exhibited infarction and 98 (74.9%) unstable angina, with a mortality of 4 (3.2%) patients. The use of aspirin, betablockers, statin, and ACEI or ARA II during the first 24hours was above 90% in the totality of the sample.
ConclusionsIt is demonstrated that a higher level of fulfillment is achieved for the performance measures for ACS care upon a critical pathway implementation.
En los últimos años se han realizado avances importantes en el tratamiento del síndrome coronario agudo, lo cual se ha visto reflejado en una disminución de la mortalidad en este grupo de pacientes1,2. Sin embargo, la evidencia sugiere que muchos de estos no reciben un tratamiento adecuado, lo que pone de manifiesto una brecha entre las recomendaciones propuestas en guías de manejo y práctica clínica3,4. En este sentido se ha documentado la subutilización de aspirina, heparinas, betabloqueadores y estrategias de reperfusión miocárdica5–8. Estudios realizados en Colombia también han demostrado el uso inadecuado de medicamentos e intervenciones en estos casos9,10.
En un intento por mejorar esta situación se han ideado diversas estrategias entre las cuales se encuentran las rutas críticas («critical pathways») adaptadas a partir de los modelos de gestión de procesos. Son una secuencia óptima y guiada por tiempo de intervenciones realizadas por los médicos, enfermeras y otros miembros del equipo de salud, para un diagnóstico o procedimiento particular, diseñadas para minimizar los retrasos y la utilización de recursos, así como para maximizar la calidad del cuidado de la salud11. Las rutas críticas agrupan la implementación de listas de chequeo, órdenes médicas preestablecidas y otros elementos que permiten facilitar la toma de decisiones (escalas de probabilidad, clasificación o pronóstico)12.
En este trabajo se describen los resultados de la implementación de una ruta crítica para el manejo de los síndromes coronarios agudos durante las primeras 24 horas, en el Servicio de Urgencias del Hospital San José de Bogotá. En una publicación previa13 se describieron en detalle los aspectos relacionados con el proceso de estructuración e implementación.
MetodologíaSe realizó un estudio observacional descriptivo prospectivo, en el que se incluyeron pacientes mayores de 18 años de edad, que ingresaron en el Servicio de Urgencias del Hospital de San José de Bogotá con diagnóstico de síndrome coronario agudo (infarto agudo de miocardio con elevación del segmento ST –IAMCEST–, y sin elevación del segmento ST –IAMSEST–, además de angina inestable de alto riesgo) entre el 1 de marzo de 2012 y el 28 de febrero de 2013.
Para el diagnóstico de infarto agudo de miocardio se tuvieron en cuenta las consideraciones de la redefinición de infarto14. Se definió como angina inestable aquellos casos de dolor torácico típico más una de las siguientes condiciones: presentación en reposo de larga duración, inicio reciente, patrón de angina in crescendo o acelerada y angina postinfarto. Debían tener además una clasificación de la escala TIMI mayor o igual a tres.
Se excluyeron pacientes con diagnóstico al ingreso de muerte súbita, consumo reciente de sustancias psicoactivas, enfermedad neoplásica en estado terminal u otros estados que condicionaran un pobre pronóstico vital a corto plazo.
La ruta crítica se estructuró mediante el consenso de los servicios de Medicina Interna, Urgencias y Cardiología, contando con la participación de laboratorio clínico, Medicina Nuclear y oficina de calidad. Se realizaron reuniones periódicas durante seis meses y diversas pruebas, siguiendo los lineamientos de Coffey et al.11, hasta lograr tres formatos: manejo del dolor torácico al ingreso, y síndrome coronario agudo con elevación del ST y sin esta13. Tras un periodo de prueba de un mes (febrero de 2012), se inició la aplicación de la ruta crítica y la recolección de los resultados. Esta ruta se estructuró para ser aplicada en las primeras 24 horas del tratamiento del paciente con síndrome coronario agudo definitivo.
Se diseñó y validó una base de datos en Excel 2010. Las variables categóricas se expresan con frecuencias absolutas y relativas, y las cuantitativas con medidas de tendencia central y dispersión. Para analizar la calidad de la atención en las primeras 24 horas, se evaluaron las siguientes medidas de desempeño para ambos grupos: porcentaje de uso de aspirina, clopidogrel, betabloqueadores, enoxaparina, inhibidores de la enzima convertidora de angiotensina (IECA) y antagonistas de los receptores de angiotensina II (ARA II), estatinas y tiempo puerta-electrocardiograma. Para pacientes con síndrome coronario agudo con elevación del ST se midió el porcentaje de trombólisis, angioplastia primaria y tiempo puerta-aguja. Adicionalmente, se recolectaron los desenlaces cardiovasculares mayores (MACE) en ambos grupos: muerte intrahospitalaria, reinfarto antes de 24 horas y choque cardiogénico.
El análisis estadístico se realizó en STATA 12®. Se consideró una investigación con riesgo mínimo que, por tanto, no ameritó el diligenciamiento de consentimiento informado. El estudio fue aprobado por el comité de investigaciones y ética de la institución, y recibió financiación de convocatoria interna de la división de investigaciones de la Fundación Universitaria de Ciencias de la Salud y el Hospital de San José de Bogotá (I-2012. Código 65-3739-2).
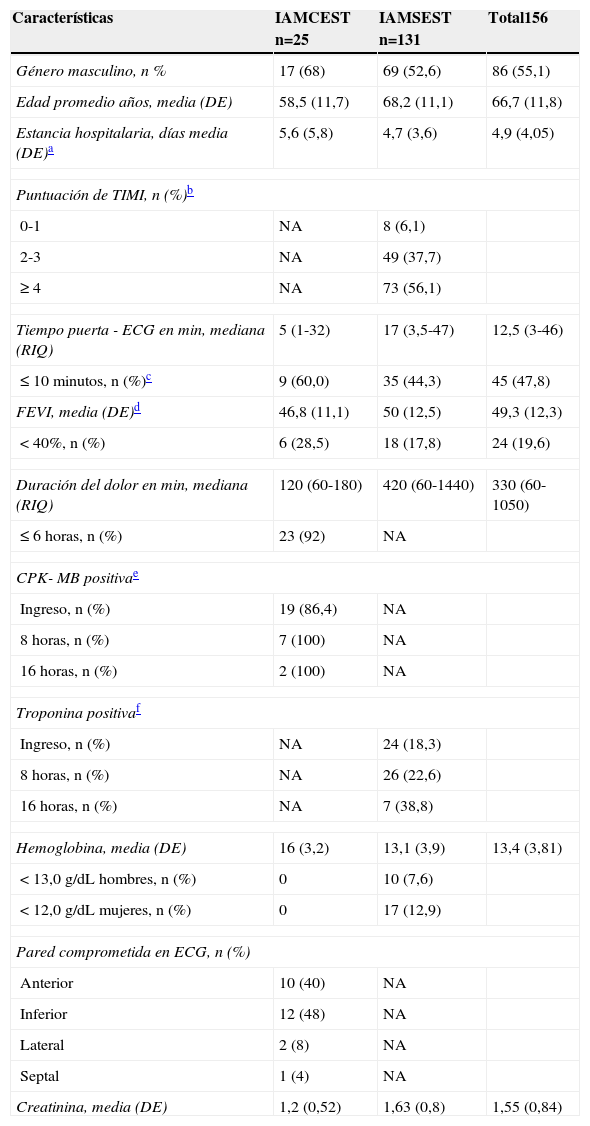
ResultadosSe reclutaron 156 pacientes, de los cuales 25 (16%) correspondieron a síndrome coronario agudo con elevación del ST y 131 (84%) a síndrome coronario agudo sin elevación del ST. En la tabla 1 se muestran las características demográficas y clínicas de cada grupo. La media de edad de todos los pacientes fue de 66,7 (DE 11,8) años; el 86% era de sexo masculino (tabla 1).
Características clínicas y paraclínicas de la población de estudio
| Características | IAMCEST n=25 | IAMSEST n=131 | Total156 |
|---|---|---|---|
| Género masculino, n % | 17 (68) | 69 (52,6) | 86 (55,1) |
| Edad promedio años, media (DE) | 58,5 (11,7) | 68,2 (11,1) | 66,7 (11,8) |
| Estancia hospitalaria, días media (DE)a | 5,6 (5,8) | 4,7 (3,6) | 4,9 (4,05) |
| Puntuación de TIMI, n (%)b | |||
| 0-1 | NA | 8 (6,1) | |
| 2-3 | NA | 49 (37,7) | |
| ≥ 4 | NA | 73 (56,1) | |
| Tiempo puerta - ECG en min, mediana (RIQ) | 5 (1-32) | 17 (3,5-47) | 12,5 (3-46) |
| ≤ 10 minutos, n (%)c | 9 (60,0) | 35 (44,3) | 45 (47,8) |
| FEVI, media (DE)d | 46,8 (11,1) | 50 (12,5) | 49,3 (12,3) |
| < 40%, n (%) | 6 (28,5) | 18 (17,8) | 24 (19,6) |
| Duración del dolor en min, mediana (RIQ) | 120 (60-180) | 420 (60-1440) | 330 (60-1050) |
| ≤ 6 horas, n (%) | 23 (92) | NA | |
| CPK- MB positivae | |||
| Ingreso, n (%) | 19 (86,4) | NA | |
| 8 horas, n (%) | 7 (100) | NA | |
| 16 horas, n (%) | 2 (100) | NA | |
| Troponina positivaf | |||
| Ingreso, n (%) | NA | 24 (18,3) | |
| 8 horas, n (%) | NA | 26 (22,6) | |
| 16 horas, n (%) | NA | 7 (38,8) | |
| Hemoglobina, media (DE) | 16 (3,2) | 13,1 (3,9) | 13,4 (3,81) |
| < 13,0 g/dL hombres, n (%) | 0 | 10 (7,6) | |
| < 12,0 g/dL mujeres, n (%) | 0 | 17 (12,9) | |
| Pared comprometida en ECG, n (%) | |||
| Anterior | 10 (40) | NA | |
| Inferior | 12 (48) | NA | |
| Lateral | 2 (8) | NA | |
| Septal | 1 (4) | NA | |
| Creatinina, media (DE) | 1,2 (0,52) | 1,63 (0,8) | 1,55 (0,84) |
CPK-MB: creatininfosfocinasa fracción MB; DE: desviación estándar, ECG: electrocardiograma, FEVI: fracción de eyección del ventrículo izquierdo, IAMCEST: infarto agudo de miocardio con elevación del segmento ST; IAMSET: infarto agudo de miocardio sin elevación del segmento ST; NA: no aplica; RIQ: rango intercuantílico; TIMI: Thrombolysis In Myocardial Infarction.
Todos correspondieron a infarto tipo I (origen aterosclerótico); 24 pacientes (96%) fueron clasificados como Killip-Kimball I/IV. La mediana de duración de los síntomas fue de 120 minutos (RIQ 60-180). Se documentó compromiso de pared inferior y de pared anterior en 12 (48%) y 10 (40%) pacientes, respectivamente (tabla 1).
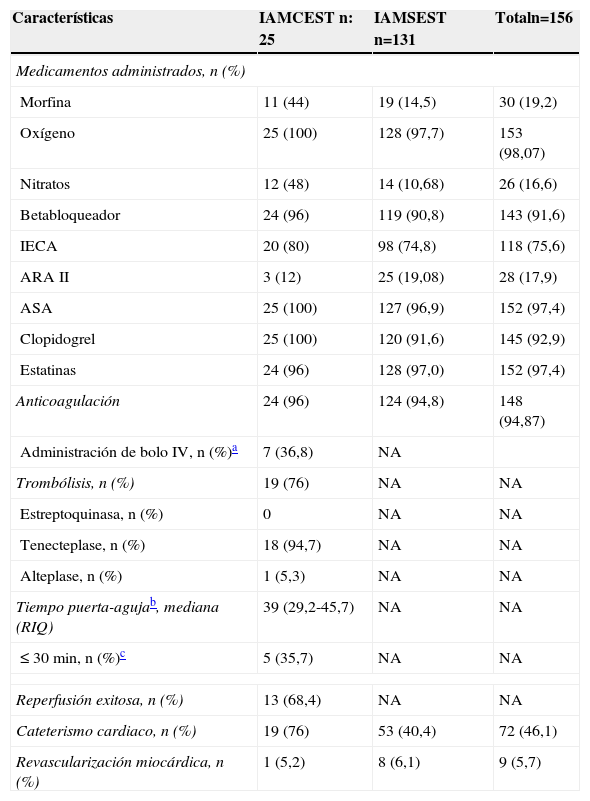
Veinticuatro pacientes (96%) llegaron en ventana para reperfusión; todos fueron sometidos a alguna estrategia de reperfusión: 19 (79,2%) a trombólisis y 5 (20,8%) a intervención coronaria percutánea (PCI, su sigla en inglés) primaria. La mediana del tiempo puerta-aguja fue de 39 minutos (RIQ 29,2-45,7), y en 5 casos (35,7%) fue menor de 30 minutos (tabla 2).
Medicamentos y procedimientos administrados a los pacientes con síndrome coronario agudo tras la implementación de la ruta crítica
| Características | IAMCEST n: 25 | IAMSEST n=131 | Totaln=156 |
|---|---|---|---|
| Medicamentos administrados, n (%) | |||
| Morfina | 11 (44) | 19 (14,5) | 30 (19,2) |
| Oxígeno | 25 (100) | 128 (97,7) | 153 (98,07) |
| Nitratos | 12 (48) | 14 (10,68) | 26 (16,6) |
| Betabloqueador | 24 (96) | 119 (90,8) | 143 (91,6) |
| IECA | 20 (80) | 98 (74,8) | 118 (75,6) |
| ARA II | 3 (12) | 25 (19,08) | 28 (17,9) |
| ASA | 25 (100) | 127 (96,9) | 152 (97,4) |
| Clopidogrel | 25 (100) | 120 (91,6) | 145 (92,9) |
| Estatinas | 24 (96) | 128 (97,0) | 152 (97,4) |
| Anticoagulación | 24 (96) | 124 (94,8) | 148 (94,87) |
| Administración de bolo IV, n (%)a | 7 (36,8) | NA | |
| Trombólisis, n (%) | 19 (76) | NA | NA |
| Estreptoquinasa, n (%) | 0 | NA | NA |
| Tenecteplase, n (%) | 18 (94,7) | NA | NA |
| Alteplase, n (%) | 1 (5,3) | NA | NA |
| Tiempo puerta-agujab, mediana (RIQ) | 39 (29,2-45,7) | NA | NA |
| ≤ 30min, n (%)c | 5 (35,7) | NA | NA |
| Reperfusión exitosa, n (%) | 13 (68,4) | NA | NA |
| Cateterismo cardiaco, n (%) | 19 (76) | 53 (40,4) | 72 (46,1) |
| Revascularización miocárdica, n (%) | 1 (5,2) | 8 (6,1) | 9 (5,7) |
ARA II: antagonistas de los receptores de angiotensina II; ASA: ácido acetilsalicílico; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; IAMSET: infarto agudo de miocardio sin elevación del segmento ST; IECA: inhibidores de la enzima convertidora de angiotensina; NA: no aplica; RIQ: rango intercuantílico.
La frecuencia de uso de aspirina, clopidogrel, anticoagulación, betabloqueador, estatina e IECA o ARA II durante las primeras 24 horas, fue superior al 90% (tabla 2). Se administró bolo intravenoso de heparina de bajo peso molecular a 7 (36,8%) pacientes (tabla 2). Se registraron dos muertes (9,5%), una por hemorragia intracraneana después de la trombólisis y otra por complicaciones eléctricas durante el cateterismo cardiaco (tabla 3).
Desenlaces cardiovasculares mayores (MACE) durante la hospitalización
| Variable | IAMCEST n=25 | IAMSEST n=131 | Total |
|---|---|---|---|
| Desenlace MACE, n (%) | |||
| Muertea | 2 (9,5) | 4 (3,2) | 6 (4,1)a |
| Reinfarto antes de 24 horas | 1 (4,0) | 2 (1,5) | 3 (1,9) |
| Choque cardiogénico | 0 | 3 (2,3) | 3 (1,9) |
| Destino del pacienteb, n (%) | 152 | ||
| Traslado a UCI | 19 (79,1) | 54 (42,1) | 73 (48) |
| Traslado a piso | 1 (4,1) | 66 (55,1) | 67 (44) |
| Remitido | 4 (16,6) | 8 (6,5) | 12 (8) |
IAMCEST: infarto agudo de miocardio con elevación del segmento ST; IAMSET: infarto agudo de miocardio sin elevación del segmento ST; MACE: desenlaces cardiovasculares mayores; UCI: Unidad de Cuidados Intensivos.
Treinta y tres (25,1%) pacientes correspondieron a IAMSEST. Entre los pacientes con angina inestable, 74 (75,5%) presentaron TIMI igual o superior a 4. La mediana de duración de los síntomas fue de 420 minutos (RIQ 60-1440) (tabla 1).
De los pacientes con IAMSEST, 22 (66,7%) fueron llevados a cateterismo cardiaco. Entre los pacientes a quienes no se les practicó este procedimiento, 5 fueron remitidos, uno no autorizó el procedimiento, uno tenía enfermedad coronaria severa conocida con malos lechos distales, otro demencia senil y en tres casos no se identificó una causa.
El uso de aspirina, betabloqueador, estatina y IECA o ARA II durante las primeras 24 horas fue superior al 90% (tabla 2). Se registraron 4 (3,2%) muertes, 2 durante la cirugía de revascularización miocárdica y 2 por choque cardiogénico; en uno de ellos se utilizó balón de contrapulsación intraaórtica (tabla 3).
DiscusiónLas rutas críticas son herramientas de gran difusión en Europa y Estados Unidos en la búsqueda de mejorar la calidad de la atención de los pacientes en diferentes áreas de la medicina15. Su aplicación en los síndromes coronarios agudos logra un mejor cumplimiento de las medidas de desempeño propuestas por el American College of Cardiology y la American Heart Association16, con la consiguiente mejoría de los desenlaces, entre los cuales están los tiempos de reperfusión, la estancia hospitalaria17, el uso de fármacos18–21 y, el más importante, la mortalidad22–24.
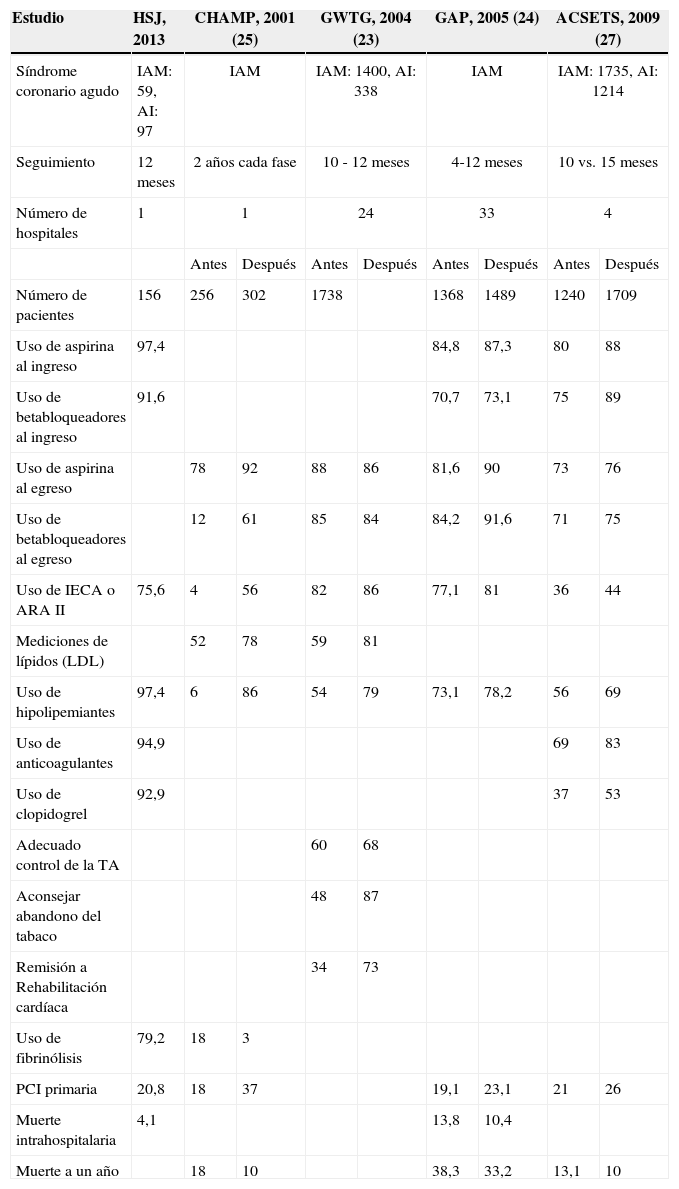
En este estudio se logró un cumplimiento en el uso de medicamentos recomendados para todos los pacientes estudiados mayor al 90%, el cual fue superior al alcanzado por otros estudios que han implementado rutas críticas18,23,24 (tabla 4). Se resalta que en algunos de estos estudios se demostró disminución de la mortalidad. Si bien el trabajo que se publica no estuvo diseñado para evaluar dicho resultado, se puede esperar que niveles de cumplimiento mayores al 90% tengan un impacto favorable en los resultados de los pacientes25,26.
Comparación entre los diferentes estudios que evalúan la utilidad de las rutas críticas en los síndromes coronarios agudos
| Estudio | HSJ, 2013 | CHAMP, 2001 (25) | GWTG, 2004 (23) | GAP, 2005 (24) | ACSETS, 2009 (27) | ||||
|---|---|---|---|---|---|---|---|---|---|
| Síndrome coronario agudo | IAM: 59, AI: 97 | IAM | IAM: 1400, AI: 338 | IAM | IAM: 1735, AI: 1214 | ||||
| Seguimiento | 12 meses | 2 años cada fase | 10 - 12 meses | 4-12 meses | 10 vs. 15 meses | ||||
| Número de hospitales | 1 | 1 | 24 | 33 | 4 | ||||
| Antes | Después | Antes | Después | Antes | Después | Antes | Después | ||
| Número de pacientes | 156 | 256 | 302 | 1738 | 1368 | 1489 | 1240 | 1709 | |
| Uso de aspirina al ingreso | 97,4 | 84,8 | 87,3 | 80 | 88 | ||||
| Uso de betabloqueadores al ingreso | 91,6 | 70,7 | 73,1 | 75 | 89 | ||||
| Uso de aspirina al egreso | 78 | 92 | 88 | 86 | 81,6 | 90 | 73 | 76 | |
| Uso de betabloqueadores al egreso | 12 | 61 | 85 | 84 | 84,2 | 91,6 | 71 | 75 | |
| Uso de IECA o ARA II | 75,6 | 4 | 56 | 82 | 86 | 77,1 | 81 | 36 | 44 |
| Mediciones de lípidos (LDL) | 52 | 78 | 59 | 81 | |||||
| Uso de hipolipemiantes | 97,4 | 6 | 86 | 54 | 79 | 73,1 | 78,2 | 56 | 69 |
| Uso de anticoagulantes | 94,9 | 69 | 83 | ||||||
| Uso de clopidogrel | 92,9 | 37 | 53 | ||||||
| Adecuado control de la TA | 60 | 68 | |||||||
| Aconsejar abandono del tabaco | 48 | 87 | |||||||
| Remisión a Rehabilitación cardíaca | 34 | 73 | |||||||
| Uso de fibrinólisis | 79,2 | 18 | 3 | ||||||
| PCI primaria | 20,8 | 18 | 37 | 19,1 | 23,1 | 21 | 26 | ||
| Muerte intrahospitalaria | 4,1 | 13,8 | 10,4 | ||||||
| Muerte a un año | 18 | 10 | 38,3 | 33,2 | 13,1 | 10 | |||
Datos expresados en porcentajes (%).
ACSETS: Acute Coronary Syndrome Emergency Treatment Strategies; ARA II: antagonistas de los receptores de angiotensina II; CHAMP: Cardiac Hospitalization Atherosclerosis Management Program; GAP: Guidelines Applied in Practice; GWTG: Get With the Guidelines, HSJ: Hospital San José; IAM: infarto agudo de miocardio; IECA: inhibidores de la enzima convertidora de angiotensina; PCI: procedimiento percutáneo invasivo; TA: tensión arterial.
La mortalidad intrahospitalaria reportada fue del 4,1%, menor a la de otros reportes como el GAP en el que fue del 10,4%20,24 (tabla 4), y menor a la de un estudio institucional previo que incluyó pacientes con diagnóstico de egreso de síndrome coronario agudo entre 2009 y 2010. En este último, la mortalidad intrahospitalaria fue de 8,7%27, diferencia que puede explicarse principalmente porque las poblaciones fueron diferentes. A pesar de que se trataba de pacientes con síndrome coronario agudo, en el primer estudio hubo mayor porcentaje de IAMCEST (45,8%), mientras que en el presente, la mayoría de los pacientes pertenecieron al IAMSEST, muchos de los cuales fueron anginas inestables con TIMI de riesgo intermedio.
Gracias a la ruta crítica se reconocieron problemas adicionales en la atención del síndrome coronario agudo, con lo que se establecieron estrategias para mejorar el tiempo puerta-electrocardiograma y se diseñó una ruta adicional para dolores torácicos de probabilidad intermedia y baja que facilitara su abordaje diagnóstico.
Entre las debilidades de este estudio se encuentra la falta de datos previos a la implementación de la ruta, lo cual no permitió hacer una comparación directa entre una fase antes y una después de la intervención que documentara la mejoría en la calidad de la atención con la estrategia. Si bien se cuenta con un estudio previo que evaluó la adherencia a medicamentos en síndrome coronario agudo27, esta se valoró durante toda la hospitalización, lo cual hace que los resultados no sean comparables. También fueron pocos los datos registrados en el caso del tiempo puerta-electrocardiograma, hecho que no permitió hacer un análisis adecuado de esta variable.
A pesar de las bondades de las rutas críticas, la implementación en este caso tuvo varias dificultades. Esta ruta fue diseñada para implementarse en las primeras 24 horas de atención del paciente con síndrome coronario agudo. Si bien esto es coherente, la mayoría de los estudios implementan la ruta en toda la hospitalización ya que muchos indicadores de calidad y medidas de desempeño de uso de medicamentos (betabloqueadores, IECA, estatinas) y toma de exámenes (perfil lipídico y ecocardiograma) son evaluados durante toda la hospitalización. En las primeras 24 horas, las medidas de desempeño que se deben evaluar son el uso de terapia antitrombótica, la antiagregación plaquetaria y las estrategias de reperfusión en el caso del IAMCEST con el cumplimiento de las metas de los tiempo puerta-balón y puerta-aguja16. Por lo tanto, se puede interpretar que estas últimas intervenciones son las que deben tener énfasis cuando se intenta aplicar una ruta crítica para las primeras 24 horas.
Otro tema crucial fue la evaluación de los pacientes con angina inestable. Esta implica la estratificación del riesgo, el cual es un proceso dinámico que requiere una observación clínica y toma de pruebas de laboratorio y electrocardiogramas seriados. En este contexto, no se puede garantizar el diagnóstico de IAMSEST en las primeras 24 horas en todos los casos, tal como lo muestran algunos estudios28. Esta ruta crítica se diseñó para aplicarse en pacientes con diagnóstico definitivo de síndrome coronario agudo, el cual se debía establecer en las primeras 24 horas. Esta situación llevó a la utilización de la ruta en quienes luego se descartaba el síndrome coronario agudo. En estos casos algunos pacientes pudieron recibir tratamientos y exámenes innecesarios, lo que pudo generar riesgos y costos adicionales en la atención. Esta situación de sobreutilización de la ruta crítica se ha reportado en otros estudios y debe evitarse12. Sin embargo, también es cierto que la aplicación rápida de una ruta crítica garantiza la atención adecuada de los pacientes con diagnóstico confirmado. En nuestro caso, se realizó estrategia de reperfusión al 100% de los pacientes con IAMCEST en quienes estaba indicada, y se facilitó el cumplimiento de otras medidas de desempeño como la toma de perfil lipídico y de ecocardiograma.
Por otro lado, la ruta clínica implica la integración de varios servicios. Si bien, durante su diseño se cumplieron los pasos recomendados y se alcanzó un consenso amplio en su implementación, no fue fácil mantener su uso durante todo el tiempo de estudio. A pesar de las reuniones continuadas en la que se hizo énfasis en los beneficios de su uso, no fue posible garantizar su empleo en todos los casos. La alta rotación del personal en general y ciertos cambios administrativos favorecieron la pérdida de interés y la subutilización de este recurso al final del estudio.
En Colombia no se conocen estudios publicados de instituciones que implementen una ruta crítica como parte de una estrategia para mejorar la atención de pacientes con síndrome coronario agudo. Es posible que las rutas críticas sean utilizadas (parcialmente, como listas de chequeo o en su totalidad) sin el reconocimiento de lo que se tratan, ni del andamiaje que acompaña al proceso de desarrollo, implementación y auditoría. Es una herramienta que lleva inmerso el concepto de doble trabajo del personal de la salud: hacer el trabajo y mejorarlo continuamente29. Las rutas críticas comprometen al equipo en un ciclo de mejoramiento que requiere tiempo y recursos.
De otra parte, la implementación del conocimiento médico ha tomado una enorme importancia en los últimos años después de los informes «To err is human: building a safer health system» y «Crossing the quality chasm»30,31; se han planteado varias estrategias que buscan garantizar que el paciente tenga el mejor manejo. Ejemplos de esto son las campañas de las 100.000 vidas salvadas, la utilización de los «bundles», los equipos de respuesta rápida, el uso de listas de chequeo, herramientas electrónicas, entre otras31–34. En un artículo acerca de la implementación de las guías, en defensa de los estudios GAP y GWTG en 2001, Zipes35, quien cita a Huxley – «el gran fin de la vida no es el conocimiento sino la acción» –, argumenta que «todo lo mejor de la ciencia y del conocimiento que aprendemos a través de ensayos clínicos y otras observaciones no hace nada si no nos organizamos y lo ponemos a trabajar para lograr el gran bien para el cual está destinado». La ruta crítica es una estrategia robusta que trabaja en este sentido, y por los resultados obtenidos debería ser más tenida en cuenta en nuestro medio para mejorar el desempeño de las recomendaciones desde varios frentes.
ConclusiónEn este estudio se alcanzó un nivel superior de cumplimiento de las medidas de desempeño de la atención de los pacientes con síndrome coronario agudo en quienes se implementó una ruta crítica. Conviene saber que se deben cumplir de forma adecuada los pasos propuestos para el desarrollo de las mismas con el objetivo de evitar la sobre- y subutilización de esta herramienta. Sin embargo, consideramos que debe favorecerse la instauración de este tipo de estrategias para el manejo de una condición de alto impacto como el síndrome coronario agudo.
FinanciaciónEl estudio fue aprobado por el comité de investigaciones y ética, recibió financiación de convocatoria interna de la división de investigaciones de la Fundación Universitaria de ciencias de la salud y el Hospital de San José de Bogotá (I-2012. Código 65-3739-2).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A los miembros del Departamento de Investigación y Estadística de la Fundación Universitaria Ciencias de la Salud - Hospital San José de Bogotá.
A los miembros de Medicina y Enfermería del Servicio de Urgencias del Hospital San José de Bogotá.