La enfermedad coronaria continúa siendo una causa importante de morbilidad y mortalidad en la población general; existe poca información sobre las características demográficas, clínicas y desenlaces en los pacientes mayores de edad con síndrome coronario agudo en el medio.
MetodologíaEstudio observacional analítico de tipo cohorte prospectivo de pacientes mayores de 18 años de edad con diagnóstico de síndrome coronario agudo sin elevación del segmento ST (SCANST). Se describen las características de los mayores de 65 años y se analiza la asociación entre la edad y los desenlaces clínicos en una cohorte de pacientes con síndrome coronario agudo sin elevación del segmento ST.
ResultadosSe incluyeron un total de 507 individuos, 277 (55%) con edad ≥ 65 años. Los pacientes de más edad presentaron mayor prevalencia de diabetes mellitus, hipertensión arterial sistémica y enfermedad coronaria multivaso. El riesgo del desenlace clínico primario compuesto tiempo hasta la muerte, reinfarto no fatal o ataque cerebrovascular fue mayor entre los mayores de 65 años (hazard ratio 1,80; IC 95% 1,09 a 2,97), pero la diferencia dejó de ser significativa en el análisis ajustado (hazard ratio 1,39; IC 95% 0,80 a 2,44).
DiscusiónLos pacientes de edad mayor con síndrome coronario agudo sin elevación del ST tienen características similares a las reportadas en publicaciones de otras latitudes. Sin embargo, a diferencia de lo reportado en la literatura internacional no se logró demostrar que la edad mayor a 65 años constituya un factor de riesgo independiente para desenlaces clínicos adversos en esta población.
Although coronary disease continues to be a major cause of morbidity and mortality in the general population, little is known about the demographic and clinical characteristics, or the outcomes in elderly patients with acute coronary syndrome in the community.
Materials and methodAn observational, prospective, analytical cohort study was conducted on patients over 18 years of age with Non-ST Elevation Acute Coronary Syndrome (NSTE-ACS). The characteristics of those over 65 years are described, as well as the relationships between age and clinical outcomes of a patient cohort with NSTE-ACS.
ResultsOut of a total of 507 patients, there were 277 (55%) aged ≥ 65 years. These had a higher prevalence of diabetes mellitus, systemic arterial hypertension, and multiple vessel coronary disease. The clinical outcome endpoints that consisted of, time until death, non-fatal re-infarction, or cerebrovascular accident, were higher among those over 65 years-old (Hazard Ratio 1.80; 95% CI; 1.09 - 2.97), but the difference stopped being significant in the adjusted analysis (Hazard Ratio 1.39; 95% CI; 0.80 - 2.44).
DiscussionThe patients over 65 years-old with NSTE-ACS have characteristics similar to those reported in the literature in other countries. However, unlike that reported in the international literature, this study failed to show that being over 65 years is not an independent risk factor for adverse clinical outcomes in this population.
La enfermedad coronaria es la principal causa de muerte e incapacidad en los países desarrollados, y aunque en décadas pasadas la tasa de mortalidad mundial a causa de esta disminuyó, sigue siendo responsable de un tercio o más de las muertes de personas mayores de 35 años1,2. En Latinoamérica la enfermedad cardiovascular representa la primera causa de muerte y según la Organización Mundial de la Salud el continente enfrenta una epidemia creciente, explicada, entre otras razones, por la transición epidemiológica y la alta prevalencia de reconocidos factores de riesgo para enfermedad coronaria como la dislipidemia y la diabetes mellitus3,4.
En Colombia, el Instituto Nacional de Salud reportó que la enfermedad cardiovascular fue la primera causa de mortalidad en la población adulta; el 37,2% de las muertes correspondieron a mayores de 75 años y el 15,2% a individuos entre los 65 y 74 años. Se estima que 60-65% de los infartos de miocardio ocurren en pacientes mayores de 65 años y el 33% de ellos en pacientes de 75 o más años5,6. Varios estudios han demostrado una relación entre la edad y el aumento del riesgo de muerte durante un síndrome coronario agudo7,8, entre otras razones por el número mayor de comorbilidades como falla cardiaca y enfermedad coronaria difusa, entre otras, y manifestaciones clínicas atípicas, que llevan a diagnósticos tardíos y menor probabilidad de recibir el tratamiento farmacológico y/o intervencionista recomendado9–11. En la práctica clínica diaria se estima el riesgo de los pacientes con síndrome coronario agudo con escalas que incluyen la edad, ya sea como variable dicotómica como el TIMI12 o como variable continua como lo hace la escala GRACE13, las cuales han sido validadas en población colombiana14.
Todas estas razones conducen a la realización de esfuerzos que permitan comprender las características distintivas de los pacientes que sufren un síndrome coronario agudo en nuestro medio y cómo es su comportamiento relacionado con la edad. Un gran obstáculo en la comprensión de la enfermedad coronaria es la ausencia de datos epidemiológicos acerca de su presentación en la región; si bien la participación de pacientes colombianos en grandes ensayos clínicos ha mostrado algunos indicios3, esta información resulta ser insuficiente y no se dispone de datos propios de dicha población. El objetivo de este estudio es describir las características clínicas y angiográficas de un grupo de pacientes con síndrome coronario agudo sin elevación del segmento ST (SCANST), según la edad mayor o menor a 65 años. Además, se buscó determinar si en este grupo de pacientes, la edad mayor a 65 años se asocia de manera independiente con el riesgo de eventos cardiovasculares mayores (muerte, reinfarto no fatal o ataque cerebrovascular) o con el riesgo de sangrado durante seis meses de seguimiento.
MétodosTipo de estudioEstudio observacional analítico de tipo cohorte prospectivo.
PoblaciónCohorte prospectiva de pacientes mayores de 18 años de edad con diagnóstico de SCANST atendidos en la unidad de cuidados coronarios de dos instituciones de alta complejidad de Medellín desde enero de 2013 hasta septiembre de 2014. De manera rutinaria, los pacientes sometidos a intervención coronaria percutánea son tratados con doble antiagregación plaquetaria que incluye ácido acetil salicílico (ASA), inhibidor P2Y12, estatinas de alta potencia, inhibidores de la enzima convertidora de angiotensina, betabloqueadores e inhibidor de la bomba de protones.
Tamaño de la muestraSe analizó una muestra no probabilística por conveniencia consistente en la cohorte descrita, pero se calculó la potencia del estudio para obtener los resultados presentados con el estimado del efecto obtenido para el desenlace principal.
Recolección de datosPara el estudio se incluyeron todos los pacientes mayores de 18 años que tuvieran registro electrónico del síndrome coronario agudo. Se excluyeron aquellos en quienes no se logró determinar el estatus vital a los seis meses luego del episodio agudo. El estado vital y los otros desenlaces de interés se establecieron a través de la consulta ambulatoria de cardiología intervencionista o en su defecto por contacto telefónico uno y seis meses después del episodio agudo. Se revisaron los registros electrónicos, en caso de haber sido hospitalizados. Los datos perdidos y extremos (outliers) fueron revisados nuevamente en los registros clínicos y durante el contacto telefónico. La información fue recolectada por los investigadores e ingresada a una base de datos electrónica (Microsoft Access).
DesenlacesEl desenlace primario de efectividad fue el tiempo transcurrido hasta el primer evento cardiovascular mayor, definido como: muerte, reinfarto no fatal o ataque cerebrovascular. El desenlace primario de seguridad fue el tiempo hasta que ocurriera sangrado, incluido el sangrado mayor. Para los desenlaces reinfarto no fatal, ataque cerebrovascular y sangrado mayor se exigió que el diagnóstico hubiera sido hecho por un médico, haya requerido hospitalización y que hubiera precisado transfusión de hemoderivados para el caso de sangrado mayor. En el caso de que un mismo paciente presentara más de un evento durante el seguimiento, se analizó el tiempo hasta el primer evento en orden cronológico de aparición.
Análisis estadísticoLa cohorte se dividió en dos grupos según la edad ≥ 65 años y se hicieron todos los análisis en comparación con los de edad menor. Las variables categóricas se resumen en valores absolutos y relativos, y para las variables continuas se probó el supuesto de normalidad con la prueba de Shapiro-Wilk. Las variables con distribución normal se resumen con promedios y desviación estándar y las variables que no cumplieron el supuesto de normalidad con medianas y rango intercuartil (RIQ). Para comparar las variables categóricas se usaron las pruebas χ2 o la prueba exacta de Fisher cuando fue necesario, y para comparar las variables continuas se utilizó la prueba t de Student o la U de Mann-Whitney en los casos que la variable no cumpliera el supuesto de distribución normal. Para analizar la asociación entre la edad ≥ 65 años y el tiempo hasta el desenlace de interés se construyeron curvas de Kaplan-Meier y se probó la hipótesis nula de no diferencia entre las curvas con la prueba log-rank. Se usó regresión de Cox para calcular el estimado puntual y su respectivo intervalo de confianza del 95% (IC 95%). Para determinar si la edad ≥ 65 años se asocia de manera independiente con los desenlaces de interés se hizo un análisis ajustado por las covariables sexo y el antecedente de diabetes mellitus (independiente de su significación estadística) y las variables en las que se observaron diferencias estadísticamente significativas entre los dos grupos. Para determinar la significancia estadística de las covariables en el análisis multivariado se usó la prueba de Wald y para probar el supuesto de proporcionalidad de los riesgos en el modelo ajustado se utilizaron curvas log-log y la prueba de los residuales de Schoenfeld. Los estimados se expresan como hazard ratios (HR) o riesgo instantáneo, con su respectivo IC 95%. No se hizo imputación de datos y los valores perdidos fueron excluidos de los análisis; se consideró como estadísticamente significativo un valor de p<0,05. Todos los análisis se hicieron con el software STATA 13 (College Station, Texas, Estados Unidos).
ResultadosUn total de 507 pacientes con SCANST atendidos entre el 6 de enero de 2013 y el 27 de diciembre de 2014 cumplieron criterios para ingresar al estudio, 277 de ellos (55%) con edad ≥ 65 años.
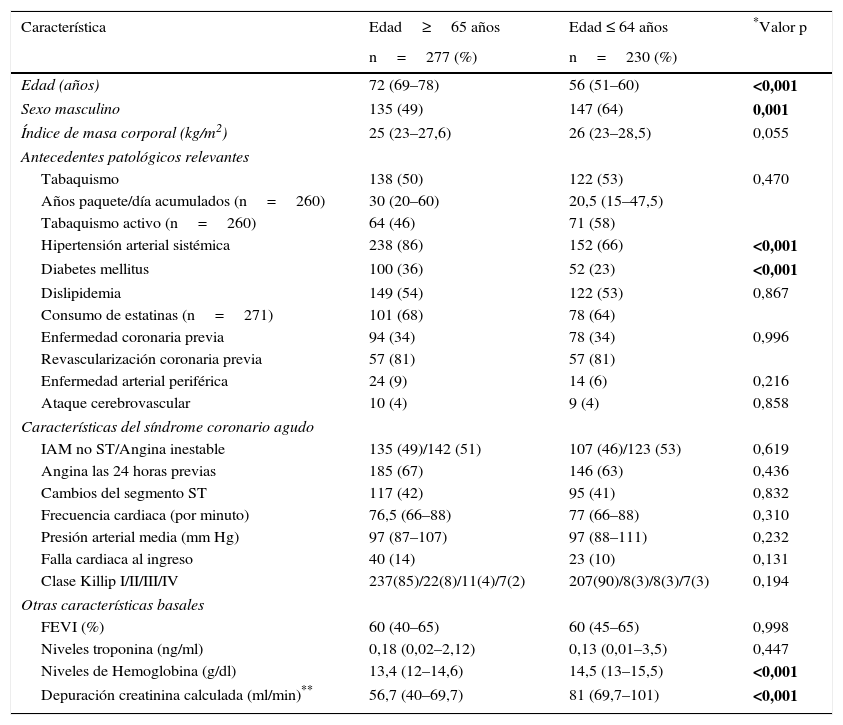
Características basalesEn la tabla 1 se presentan las características basales. La mediana de edad de los mayores de 65 años fue 72 años (RIQ 69–78, edad máxima de 93 años) y la mediana de edad de los menores fue de 56 años (RIQ 51–60, mínimo 28 años). De los 507 pacientes incluidos, 115 (23%) fueron mayores de 75 años. La proporción de hombres y mujeres fue similar entre los mayores de 65 años, mientras que la mayoría de menores de 65 años con SCANST fueron de sexo masculino (64% comparado con 50% en el grupo de menor edad). En ambos grupos se observó una proporción similar de antecedente de tabaquismo, aunque la frecuencia de tabaquismo activo fue menor en los mayores de 65 años; el acumulado de años paquete/día fue mayor en el grupo de mayor edad (30 vs. 20,5 años paquete día, respectivamente). También hubo mayor proporción de hipertensión arterial sistémica y diabetes mellitus en el grupo de mayor edad.
Características basales de acuerdo con la edad mayor a 65 años
| Característica | Edad≥65 años | Edad ≤ 64 años | *Valor p |
|---|---|---|---|
| n=277 (%) | n=230 (%) | ||
| Edad (años) | 72 (69–78) | 56 (51–60) | <0,001 |
| Sexo masculino | 135 (49) | 147 (64) | 0,001 |
| Índice de masa corporal (kg/m2) | 25 (23–27,6) | 26 (23–28,5) | 0,055 |
| Antecedentes patológicos relevantes | |||
| Tabaquismo | 138 (50) | 122 (53) | 0,470 |
| Años paquete/día acumulados (n=260) | 30 (20–60) | 20,5 (15–47,5) | |
| Tabaquismo activo (n=260) | 64 (46) | 71 (58) | |
| Hipertensión arterial sistémica | 238 (86) | 152 (66) | <0,001 |
| Diabetes mellitus | 100 (36) | 52 (23) | <0,001 |
| Dislipidemia | 149 (54) | 122 (53) | 0,867 |
| Consumo de estatinas (n=271) | 101 (68) | 78 (64) | |
| Enfermedad coronaria previa | 94 (34) | 78 (34) | 0,996 |
| Revascularización coronaria previa | 57 (81) | 57 (81) | |
| Enfermedad arterial periférica | 24 (9) | 14 (6) | 0,216 |
| Ataque cerebrovascular | 10 (4) | 9 (4) | 0,858 |
| Características del síndrome coronario agudo | |||
| IAM no ST/Angina inestable | 135 (49)/142 (51) | 107 (46)/123 (53) | 0,619 |
| Angina las 24 horas previas | 185 (67) | 146 (63) | 0,436 |
| Cambios del segmento ST | 117 (42) | 95 (41) | 0,832 |
| Frecuencia cardiaca (por minuto) | 76,5 (66–88) | 77 (66–88) | 0,310 |
| Presión arterial media (mm Hg) | 97 (87–107) | 97 (88–111) | 0,232 |
| Falla cardiaca al ingreso | 40 (14) | 23 (10) | 0,131 |
| Clase Killip I/II/III/IV | 237(85)/22(8)/11(4)/7(2) | 207(90)/8(3)/8(3)/7(3) | 0,194 |
| Otras características basales | |||
| FEVI (%) | 60 (40–65) | 60 (45–65) | 0,998 |
| Niveles troponina (ng/ml) | 0,18 (0,02–2,12) | 0,13 (0,01–3,5) | 0,447 |
| Niveles de Hemoglobina (g/dl) | 13,4 (12–14,6) | 14,5 (13–15,5) | <0,001 |
| Depuración creatinina calculada (ml/min)** | 56,7 (40–69,7) | 81 (69,7–101) | <0,001 |
No se observaron diferencias significativas en la presentación del síndrome coronario agudo (infarto agudo de miocardio no ST o angina inestable), la frecuencia cardiaca inicial, las cifras de presión arterial media, la clase Killip, la fracción de expulsión del ventrículo izquierdo ni los niveles de troponina I sérica. Los mayores de 65 años tuvieron menor tasa de filtración glomerular calculada (mediana 57ml/min vs. 81ml/min) y menores niveles de hemoglobina (mediana de 13,4g/dl vs. 14,5g/dl) y esas diferencias fueron estadísticamente significativas (tabla 1).
Los niveles de glucosa, hemoglobina glicada (HbA1C), proteína C reactiva (PCR) y péptido natriurético tipo-B (BNP) no fueron medidos de manera rutinaria. Se tuvieron mediciones de niveles de glucosa, HbA1C, PCR y BNP en 383, 358, 298 y 97 de 507 pacientes; respectivamente. Los niveles de glucosa fueron significativamente más altos en los mayores de 65 años (mediana de glucosa 117mg/dl [RIQ 97–150] vs. 103mg/dl [RIQ 92–127], p=0,001), pero no hubo diferencias en los niveles de HbA1C entre los mayores de 65 años (mediana 6,24%; RIQ 5,85–7,4) y los de menor edad (mediana 6,24; RIQ 5,7–7). Los niveles de PCR y BNP fueron significativamente más altos en el grupo de mayor edad (mediana PCR 1,76 [RIQ 0,46–5,1] vs. 0,64 [RIQ 0,3–2,4], p<0,001; mediana BNP 360pg/ml [RIQ 81–1337] vs. 103pg/ml [RIQ 49–248], p=0,001).
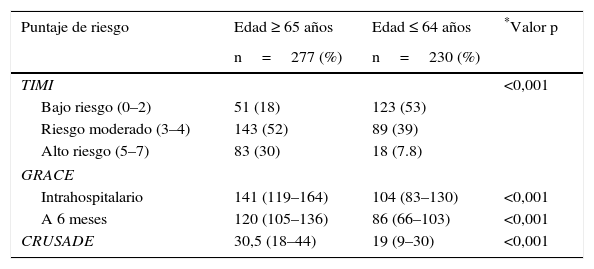
Los puntajes de riesgo de muerte y reinfarto (TIMI), riesgo de muerte intrahospitaria y a 6 meses (GRACE) y riesgo de sangrado (CRUSADE), fueron más altos en los mayores de 65 años, y esas diferencias fueron estadísticamente significativas para las tres escalas (tabla 2).
Puntajes de riesgo calculados al ingreso hospitalario
| Puntaje de riesgo | Edad ≥ 65 años | Edad ≤ 64 años | *Valor p |
|---|---|---|---|
| n=277 (%) | n=230 (%) | ||
| TIMI | <0,001 | ||
| Bajo riesgo (0–2) | 51 (18) | 123 (53) | |
| Riesgo moderado (3–4) | 143 (52) | 89 (39) | |
| Alto riesgo (5–7) | 83 (30) | 18 (7.8) | |
| GRACE | |||
| Intrahospitalario | 141 (119–164) | 104 (83–130) | <0,001 |
| A 6 meses | 120 (105–136) | 86 (66–103) | <0,001 |
| CRUSADE | 30,5 (18–44) | 19 (9–30) | <0,001 |
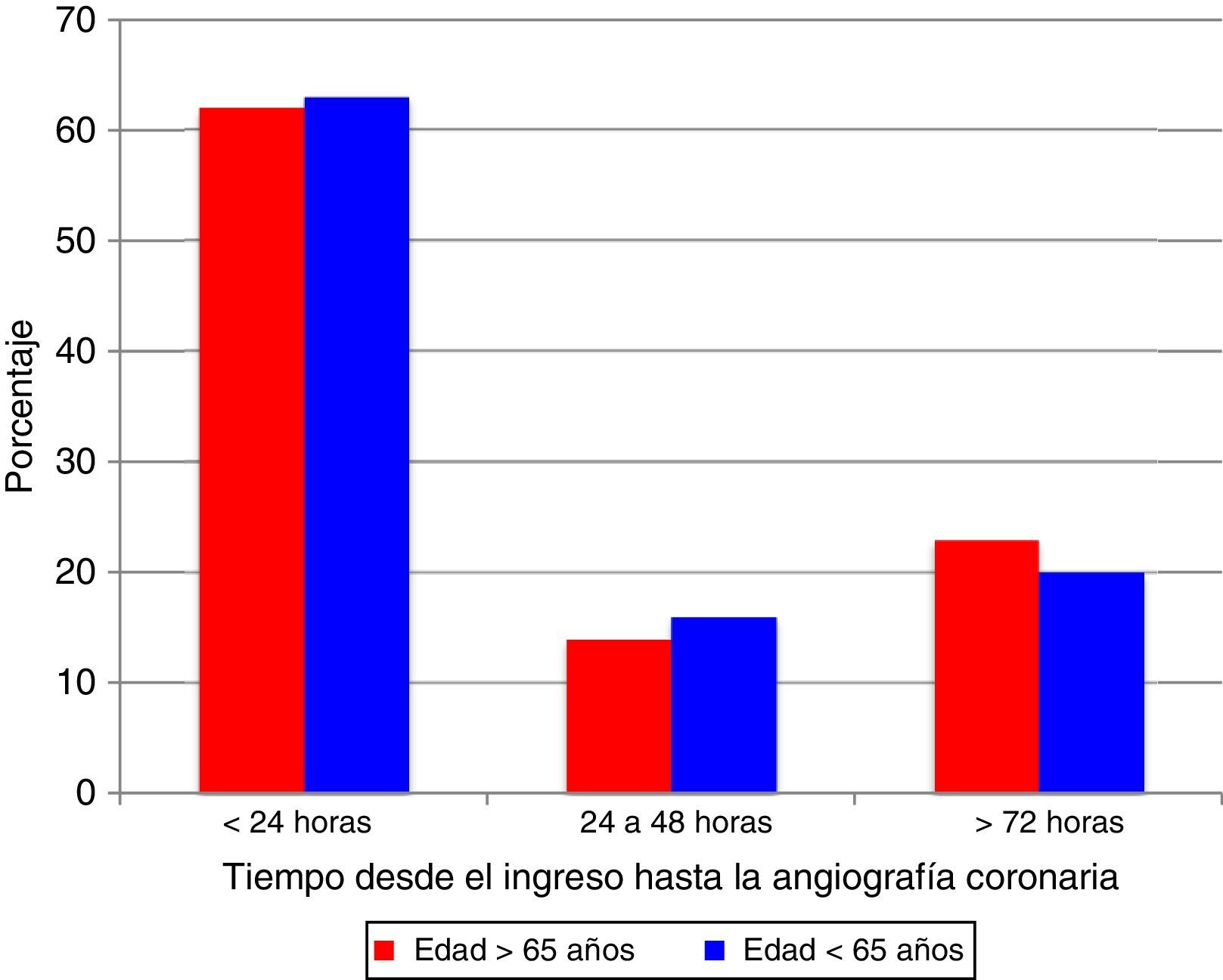
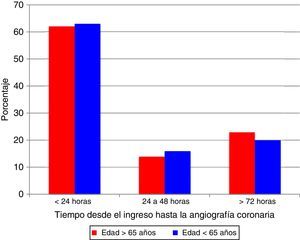
De 507 pacientes (96%), 489 fueron llevados a angiografía coronaria y no se observaron diferencias en el tiempo desde el ingreso hasta la realización de la coronariografía (fig. 1). En la mayoría de los casos el procedimiento se hizo por acceso arterial radial, 84% en los mayores de 65 años vs. 88% en los menores. En 130 (26%) pacientes no se observaron lesiones angiográficamente significativas, con menor proporción de individuos sin lesiones epicárdicas significativas en los mayores de 65 años (21% vs. 33%, p=0,04; respectivamente).
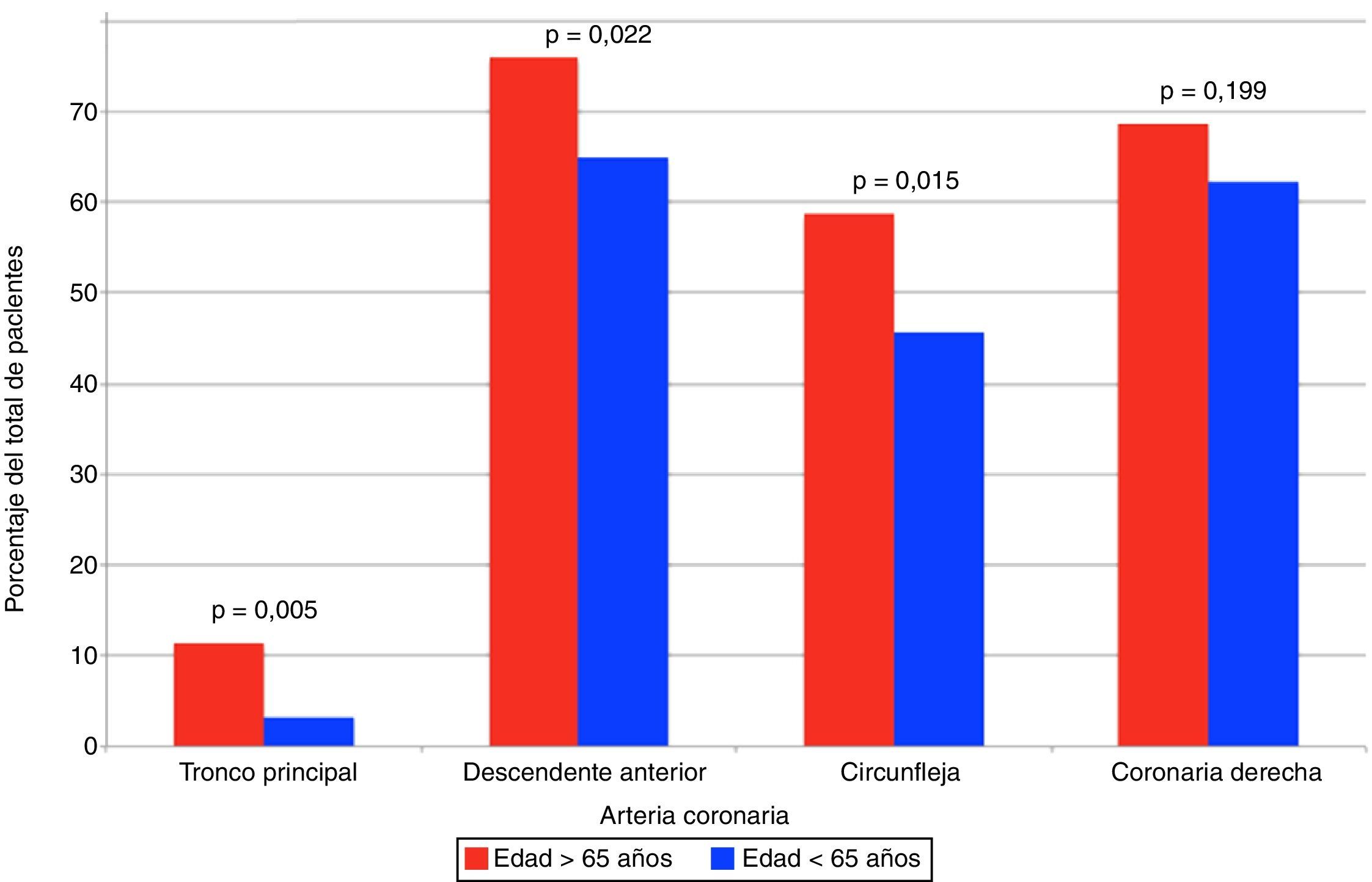
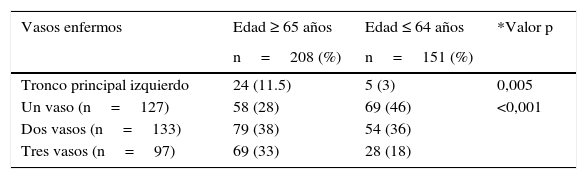
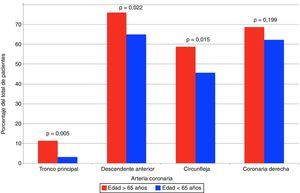
Se observaron diferencias significativas en la proporción del compromiso del tronco principal y el número de vasos coronarios principales enfermos (tabla 3). En la figura 2 se presenta la frecuencia de compromiso de los diferentes vasos coronarios en los 359 pacientes con lesiones significativas en la coronariografía.
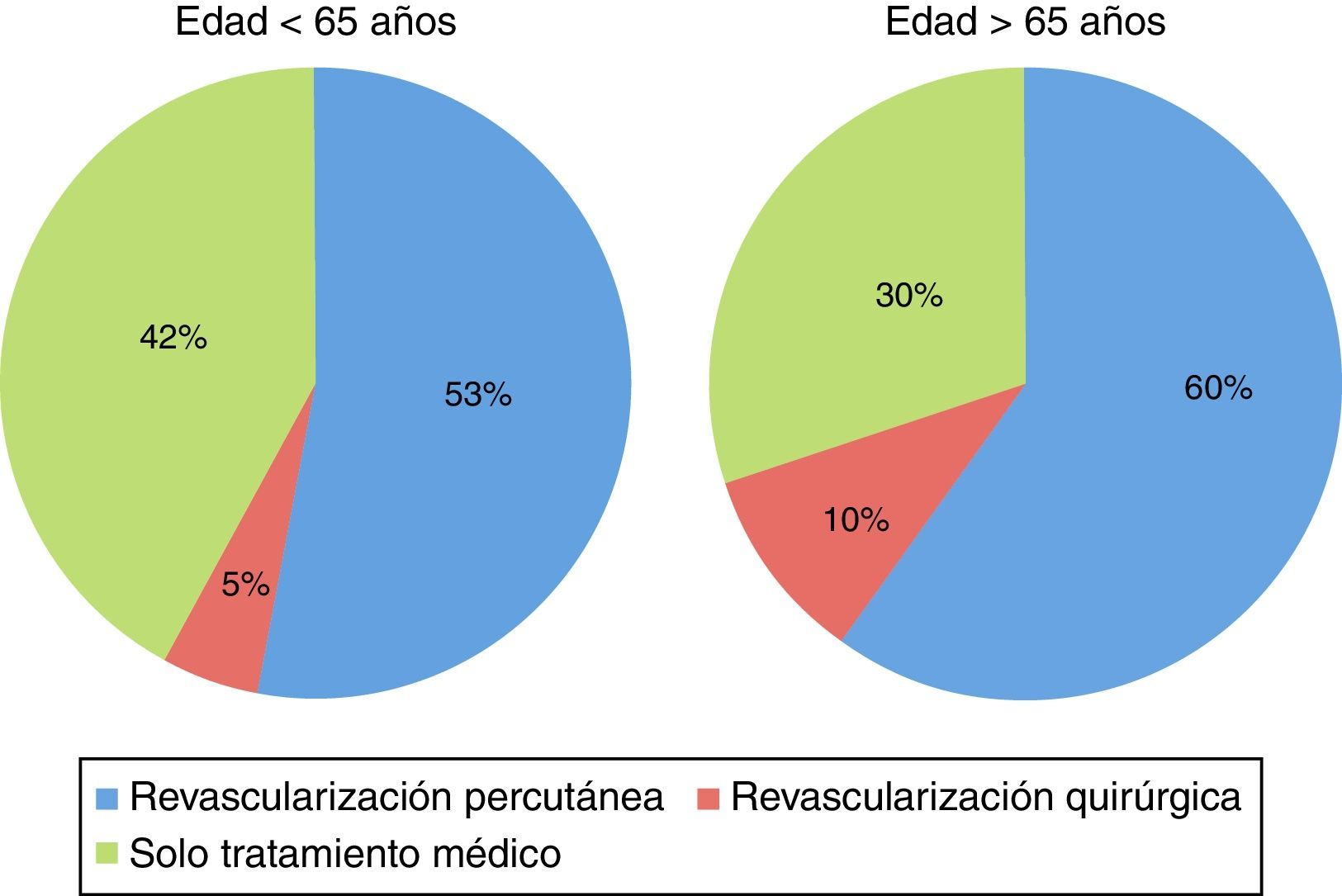
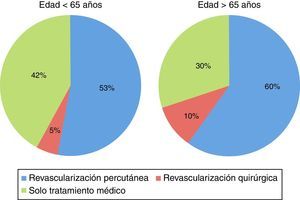
También se observaron diferencias significativas en el tipo de tratamiento entre ambos grupos, con mayor frecuencia de revascularización percutánea y quirúrgica en los mayores de 65 años y mayor frecuencia de tratamiento médico (no revascularización) en el grupo de menor edad (p=0,016 para diferencia global) (fig. 3).
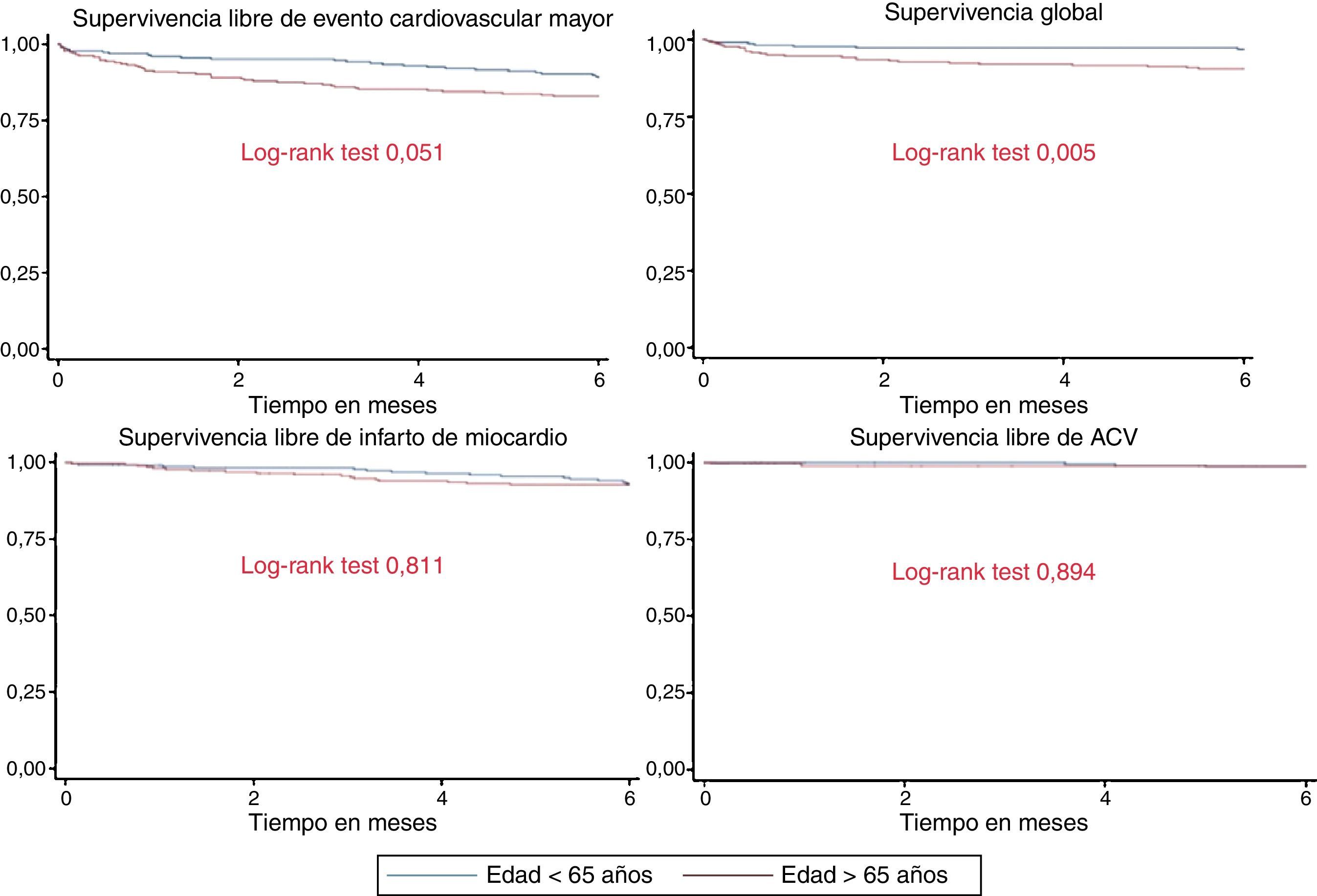
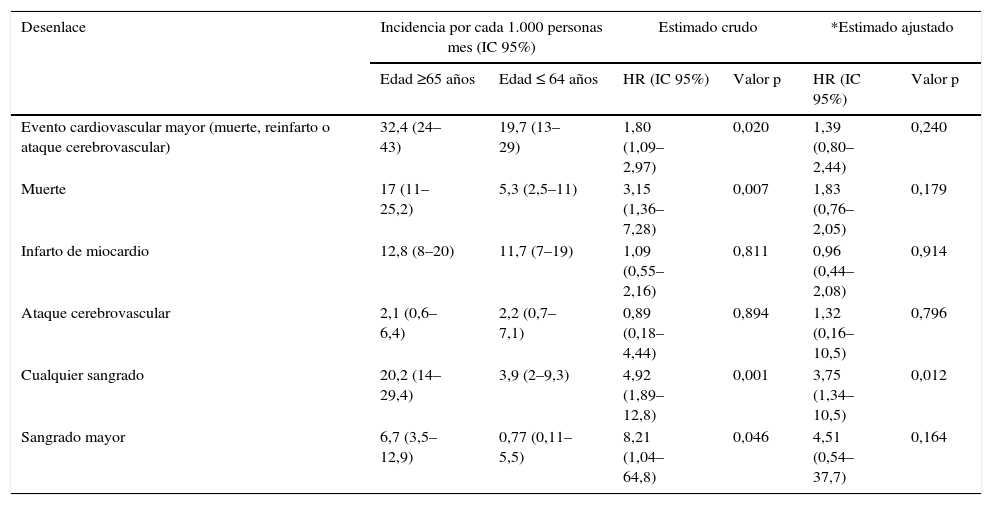
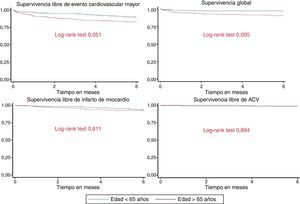
Desenlaces clínicosSe registraron 36 muertes, 35 reinfartos y 6 ataques cerebrovasculares, para un total de 77 eventos cardiovasculares mayores en 73 individuos, durante los 6 meses de seguimiento. La incidencia del desenlace compuesto (muerte, reinfarto no fatal o ataque cerebrovascular) fue más alta en los mayores de 65 años (32,4 vs. 19,7 por cada 1.000 pacientes-mes, respectivamente) (tabla 4, fig. 4).
Desenlaces clínicos según edad mayor a 65 años
| Desenlace | Incidencia por cada 1.000 personas mes (IC 95%) | Estimado crudo | *Estimado ajustado | |||
|---|---|---|---|---|---|---|
| Edad ≥65 años | Edad ≤ 64 años | HR (IC 95%) | Valor p | HR (IC 95%) | Valor p | |
| Evento cardiovascular mayor (muerte, reinfarto o ataque cerebrovascular) | 32,4 (24–43) | 19,7 (13–29) | 1,80 (1,09–2,97) | 0,020 | 1,39 (0,80–2,44) | 0,240 |
| Muerte | 17 (11–25,2) | 5,3 (2,5–11) | 3,15 (1,36–7,28) | 0,007 | 1,83 (0,76–2,05) | 0,179 |
| Infarto de miocardio | 12,8 (8–20) | 11,7 (7–19) | 1,09 (0,55–2,16) | 0,811 | 0,96 (0,44–2,08) | 0,914 |
| Ataque cerebrovascular | 2,1 (0,6–6,4) | 2,2 (0,7–7,1) | 0,89 (0,18–4,44) | 0,894 | 1,32 (0,16–10,5) | 0,796 |
| Cualquier sangrado | 20,2 (14–29,4) | 3,9 (2–9,3) | 4,92 (1,89–12,8) | 0,001 | 3,75 (1,34–10,5) | 0,012 |
| Sangrado mayor | 6,7 (3,5–12,9) | 0,77 (0,11–5,5) | 8,21 (1,04–64,8) | 0,046 | 4,51 (0,54–37,7) | 0,164 |
Cuando se evaluó por separado cada uno de los componentes de este desenlace se observó una incidencia más alta de muerte en el grupo de mayor edad (17 vs. 5,3 por cada mil pacientes-mes) y una incidencia similar de reinfarto (12,8 vs. 11,7 por cada mil pacientes-mes) y ataque cerebrovascular (2,1 vs. 2,2 por cada mil pacientes-mes). En el análisis simple del riesgo en el tiempo hasta un evento cardiovascular mayor (muerte, reinfarto no fatal o ataque cerebrovascular), fue significativamente mayor en los mayores de 65 años (HR 1,80; IC 95% 1,09 a 2,97; valor p=0,020), pero la diferencia dejó de ser significativa después de ajustar por las covariables sexo, antecedente de hipertensión arterial, antecedente de diabetes, niveles de hemoglobina y depuración de creatinina (HR 1,39; IC 95% 0,80 a 2,44; p=0,240) (tabla 4). El riesgo de muerte a 6 meses también fue significativamente más alto en los mayores de 65 años, pero dejó de ser significativo cuando se hizo el análisis ajustado.
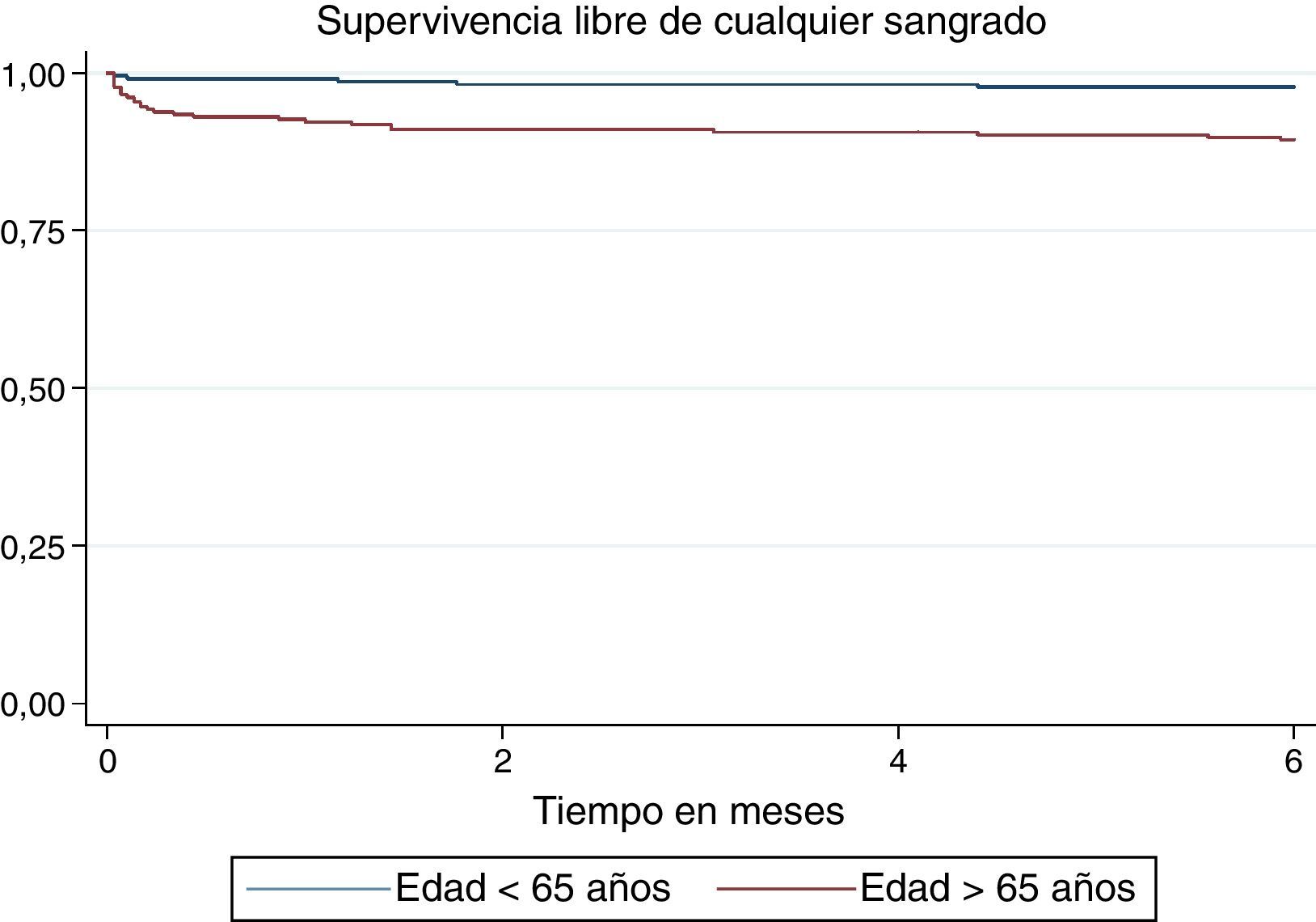
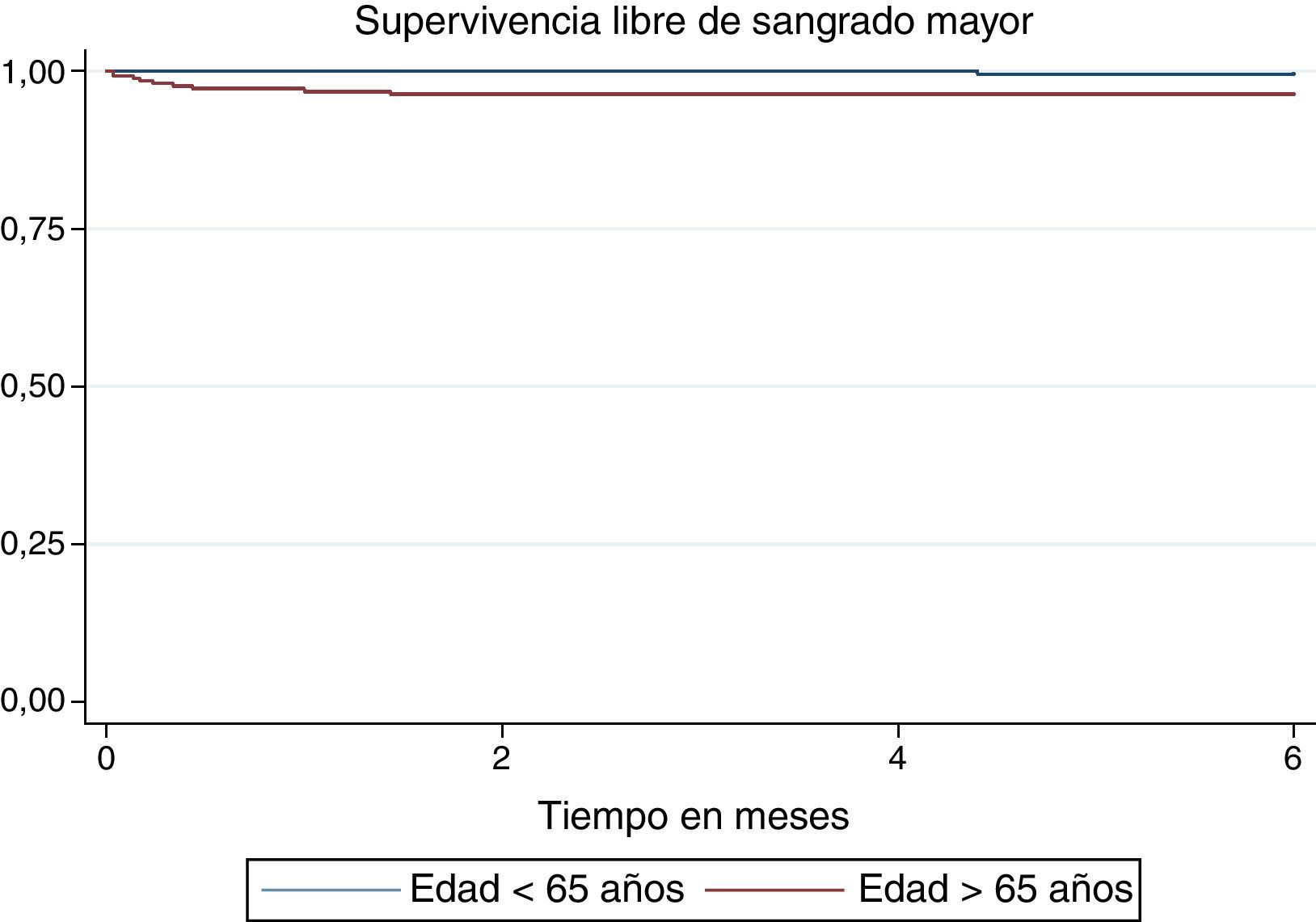
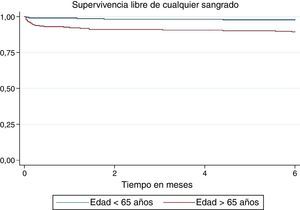
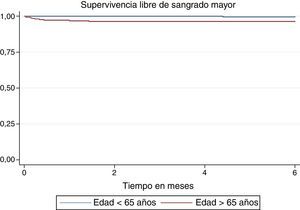
La incidencia de cualquier sangrado y sangrado mayor fue más alta en el grupo de mayores de 65 años (20,2 vs. 3,9 por cada mil pacientes-mes y 6,7 vs. 0,77 por cada mil pacientes-mes, respectivamente) (figs. 5 y 6), con HR ajustado de 3,75 (IC 95% 1,34–10,5) para cualquier sangrado en los mayores de 65 años. Para el sangrado mayor los estimativos fueron muy imprecisos debido al tamaño de la muestra (tabla 4). La duración promedio de la estancia hospitalaria también fue más alta en los mayores de 65 años (8,4±15 días comparado con 5,4±10 días en el grupo de menor edad), pero esta diferencia no fue estadísticamente significativa (diferencia de medias 3 días; desde -4,9 hasta 10,9 días).
Con el HR no ajustado para el desenlace clínico compuesto se calculó que el estudio tuvo una potencia mayor a 90% para encontrar los resultados obtenidos. Para todos los modelos ajustados se probó el supuesto de proporcionalidad de los riesgos con la prueba de los residuales de Schoenfeld y en ningún caso se rechazó la hipótesis nula de no diferencia.
DiscusiónEl término anciano ha sido pobremente definido en la literatura15–17, y aunque inicialmente se clasificaba como tal a los pacientes mayores de 75 años, en los últimos años se han establecido 4 subgrupos: menores de 65, 65-74, 75-84 y mayores de 85 años. Al analizar la población de los mayores de 75 años en los estudios VIGOUR (grupo de colaboración internacional de centros de coordinación de ensayos clínicos) se encontró una proporción (18,1%) similar a lo reportado en la cohorte (23%), pero menor en comparación con otros estudios recientes, en los cuales representan casi el doble; en el registro GRACE correspondieron al 31,6%18, en el NRMI 2-4 al 38,3%19 y en el estudio CRUSADE al 39,9%20.
En nuestra población el número de pacientes mayores y menores de 65 años fue equiparable (55% vs. 45%), lo que demuestra que la cohorte reportada es más joven que la incluida en los grandes estudios y en los registros de síndrome coronario agudo. El análisis de esta población reviste importancia dado que es el punto de corte utilizado en el modelo de predicción clínico del TIMI y es la mediana de edad en los ensayos clínicos de SCANST (rango intercuartil de 56-72 años), mientras que en registros poblaciones basados en la comunidad es de 68 años (rango intercuartil 56-79 años)15.
En esta cohorte de pacientes con SCANST se observó mayor prevalencia de hipertensión arterial sistémica y diabetes mellitus en los individuos de mayor edad; además, los mayores de 65 años tuvieron niveles de hemoglobina significativamente más bajos que los de menor edad, dato que concuerda con el reporte del registro MINAP 2003-2010 en el que se observó mayor prevalencia de factores de riesgo y comorbilidades en población anciana21. Incluso el tabaquismo activo que resultó más frecuente en los pacientes más jóvenes también fue informado en el mismo registro y en otro estudio21,22. Los pacientes mayores de 65 años también tuvieron una tasa de filtración glomerular significativamente menor que los más jóvenes (mediana 57ml/min vs. 83ml/min); característica importante ya que se ha demostrado que la disfunción renal es un factor predictor potente de desenlaces clínicos adversos, en términos de mortalidad y sangrado, entre otros23,24.
En la cohorte actual el 96% de los pacientes se llevó a estrategia invasiva, lo que refleja la práctica presente dado el beneficio demostrado en ese grupo25,26. Asimismo, la mayoría de accesos vasculares para la angiografía coronaria fueron por arteria radial, lo que según se ha descrito se asocia con menor tasa de sangrado mayor y menor mortalidad por todas las causas27,28, hecho que la convierte en una estrategia segura.
Respecto a la distribución anatómica de la enfermedad coronaria, nuestros hallazgos demuestran diferencias estadísticamente significativas en el número de vasos enfermos, así como en el compromiso de tronco coronario izquierdo, de arteria descendente anterior (ADA) y de arteria circunfleja (ACX) entre los pacientes mayores de 65 años y los de menor edad, sin diferencias en las lesiones de la arteria coronaria derecha (ACD). Otros estudios también demuestran mayor prevalencia de enfermedad de múltiples vasos en los más ancianos29,30; en este sentido, De Gregorio et al. demostraron mayor enfermedad de múltiples vasos en 175 pacientes mayores de 75 años llevados a revascularización coronaria percutánea (78% vs. 62%, p <0,001). En cambio, la observación de una mayor frecuencia de revascularización percutánea y quirúrgica en los mayores de 65 años y mayor frecuencia de tratamiento médico (no revascularización) en el grupo de menor edad, contrasta con el análisis de la población del estudio CRUSADE que mostró una reducción del 20% de la probabilidad de manejo intervencionista por cada aumento de 10 años en la edad del paciente con síndrome coronario agudo31. Es importante resaltar que en los mayores de 65 años no hay diferencias en mortalidad cuando se compara revascularización percutánea versus quirúrgica al año (RR 0,95 IC 95% 0,90-1), sin embargo es menor a los 4 años de seguimiento (RR 0,79 IC 95% 0,76-0,82)32, conservando el patrón descrito en población general con enfermedad coronaria.
En la población descrita el riesgo de cualquier sangrado fue estadísticamente más alto en los pacientes mayores de 65 años (HR ajustado del 3,75; IC 95% 1,34–10,5), aunque la frecuencia de sangrados mayores fue baja. La mayor aparición de sangrado puede estar relacionada con algunas características de los mayores de 65 años, como la propia edad, los niveles menores de hemoglobina y la presencia de disfunción renal, reflejados en los puntajes CRUSADE más altos. La baja frecuencia de sangrado mayor puede deberse al uso extendido del acceso vascular radial como se ha demostrado previamente33 y podría ser indicador indirecto de la adherencia a buenas prácticas clínicas en el uso de los medicamentos antiagregantes, anticoagulantes y profilaxis rutinaria con inhibidores de la bomba de protones34.
Finalmente, al analizar la asociación entre la edad y los desenlaces clínicos en esta población se encontró un aumento significativo del desenlace primario compuesto por muerte, reinfarto no fatal o ataque cerebrovascular entre los mayores de 65 años; sin embargo, la asociación dejó de ser significativa en el análisis ajustado. Estos hallazgos contrastan con otras publicaciones que han demostrado una relación lineal entre la edad y el riesgo de muerte por enfermedad coronaria. Rajendra et al. describieron en 163.140 pacientes con IAMST, una mortalidad superior de los mayores de 70 años en comparación con los más jóvenes35. Tresch et al. informaron que la mortalidad en el grupo de mayores de 70 años fue el doble que la de los menores de esa edad y esta diferencia fue tres veces mayor en la comparación entre mayores de 80 años y el resto de la población, en 2.482 adultos con dolor de pecho e IAMNST o IAMST36. Los autores plantean que el fenómeno podría ser multifactorial y explicarse por la mayor frecuencia de IAMNST en la población de mayor edad (40% vs. 23%), enfermedad cardiovascular basal, mayor prevalencia de infarto y revascularización precedente y cambios farmacocinéticos37.
A diferencia de nuestro estudio, en las publicaciones mencionadas también se incluyeron pacientes con SCAST, que sin duda tienen un comportamiento clínico y pronóstico diferentes. En otro estudio con menor número de participantes (70 pacientes con IAMNST >70 años vs. 51 pacientes<70 años con IAMNST), Chung et al. tampoco lograron demostrar diferencias en la mortalidad a treinta días, aunque informaron mayor supervivencia para los pacientes más jóvenes al año de seguimiento (36 vs. 16%; p=0,02)38.
Es poco probable que la falta de asociación independiente entre la edad y el desenlace clínico compuesto en este estudio se deba al tamaño de muestra, puesto que la tasa de eventos clínicos fue alta y la potencia del estudio para encontrar los resultados mostrados, superior al 90%. La población analizada fue altamente seleccionada, solo se incluyeron pacientes con SCANST atendidos en las unidades de dolor torácico de dos centros de alto nivel de complejidad. De otro lado, la mayoría de las publicaciones en las que se ha demostrado una asociación independiente entre la edad y los desenlaces clínicos adversos en síndrome coronario agudo, fueron hechas hace más de una década y los avances en la terapia médica, los accesos vasculares, las herramientas y los dispositivos intravasculares pueden haber modificado el pronóstico de los pacientes de mayor edad, aunque la actualización de la escala GRACE demostró una relación no lineal de la mortalidad al año con la edad, haciendo ajustes estadísticos con la técnica de franjas cúbicas restringidas (restricted cubic splines)39.
LimitacionesEste estudio tiene limitaciones inherentes a su naturaleza observacional. Los pacientes fueron enrolados en dos centros de alta complejidad que pueden no representar la población con síndrome coronario agudo de la ciudad y del país. Algunas características de laboratorio no fueron medidas de manera rutinaria y por tanto no se pudieron analizar en más detalle. En algunos casos los desenlaces fueron informados por el paciente o sus familiares, y es probable haber subestimado la tasa de eventos cardiovasculares mayores del tipo reinfarto y ataque cerebrovascular porque solo se incluyeron los que ameritaron atención hospitalaria. No se pudo clasificar la causa de muerte como cardiovascular o de otra etiología.
ConclusionesEn una cohorte de pacientes con SCANST atendidos en dos centros de Medellín (Colombia), se observó que la población mayor de 65 años tiene características similares a las reportadas en otras latitudes. La distribución por sexos, las comorbilidades, los puntajes de riesgo, la frecuencia de tratamiento médico y los hallazgos angiográficos son similares a los encontrados en otras publicaciones. Sin embargo, a diferencia de lo informado en la literatura internacional no se logró demostrar que la edad mayor a 65 años constituye un factor de riesgo independiente para desenlaces clínicos adversos en esta población después de ajustar por covariables.
FinanciaciónGrupo para el Estudio de las Enfermedades Cardiovasculares.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflictos de interés y aspectos éticosLa investigación fue financiada con recursos propios del Grupo para el Estudio de las Enfermedades Cardiovasculares, de la sección de Cardiología de la Universidad de Antioquia y no hay conflictos de interés por declarar.
Los aspectos éticos se ajustan a los principios éticos fundamentales y a las directrices de la Declaración de Helsinki y similares, emanados de la Asociación Médica Mundial, y sigue las pautas del Ministerio de la Protección Social de la República de Colombia según la resolución 8430 de 1993 por la cual se dictan las normas científicas, técnicas y administrativas para la investigación en salud.