describir las características anatómicas, la evolución clínica y la sobrevida de los pacientes con atresia pulmonar que han sido llevados a angioplastia con stent en ductus arterioso persistente y determinar si existen diferencias significativas en la saturación al inicio y final del procedimiento y a las 6, 12 y 24 horas posprocedimiento.
Materiales y métodosestudio analítico, descriptivo tipo cohorte. La población de estudio se tomó de las bases de datos del servicio de Cardiología pediátrica de una institución especializada en la ciudad de Bogotá, Colombia. Se incluyeron pacientes con diagnóstico de atresia pulmonar sometidos a angioplastia, en tanto que se excluyeron aquellos con cirugía cardiovascular previa. El análisis estadístico se realizó en STATA® 12,0, mediante estadística descriptiva, curvas de Kaplan-Meier y ANOVA de medidas repetidas.
Resultadosse identificaron 237 pacientes con atresia pulmonar. Se seleccionaron 30 de los cuales se excluyeron 5. En total se construyó una cohorte de 25 pacientes que fueron llevados a angioplastia, 52% con atresia pulmonar con comunicación interventricular. Edad promedio 12,2 días, peso 2.698g, diámetro del DAP 3,8mm (DE=1,1), índice de McGoon media 1,35. El implante del stent fue exitoso en todos los pacientes; sin embargo 2 fallecieron en la sala de procedimientos y uno durante las 6 horas siguientes. Las complicaciones más frecuentes fueron paro cardiorrespiratorio (n=2), trombosis del stent (n=2) y bacteriemia (n=2). La mortalidad a 30 días fue del 28% (n=7); durante el tiempo total fue del 36% (n=9). Por medio del ANOVA no se encontraron diferencias significativas en los promedios de saturación en los cinco tiempos de interés.
Conclusionesla atresia pulmonar es una patología compleja que requiere intervención invasiva para el mantenimiento de la capacidad circulatoria de los pacientes. Este estudio muestra que a pesar de una intervención efectiva, la mortalidad a los 30 días es elevada. No se encontraron diferencias en los tiempos de saturación, lo que sugiere que mantiene la saturación de los pacientes de una forma no distinta que con la prostaglandina E (PGE1) pero garantiza la permeabilidad del ductus.
the aim of this study is to describe the anatomical characteristics, the clinical progression, and survival of patients with pulmonary atresia subjected to angioplasty with a stent in patent ductus arteriosus (PDA), and to determine if there are significant difference in the saturation at the beginning and the end of the procedure, and at 6, 12, and 24hours after the procedure.
Materials and methodsAn analytical and descriptive cohort study was conducted on a population taken from the database of a Paediatric Cardiology Department of a specialised institution in the city of Bogota, Colombia. Patients with pulmonary atresia subjected to angioplasty were included, and those with previous cardiovascular were excluded. The statistical analysis was performed using STATA® 12.0, by means of descriptive statistics, Kaplan-Meier curves and repeated measurements ANOVA.
ResultsA total of 237 patients with pulmonary atresia were identified. Of the 30 that were selected, 5 were excluded, leaving a total of 25 patients that were subjected to angioplasty. Interventricular communication was observed in 52%. The mean age was 12.2 days, with a mean weight of 2.698g, a mean PDA diameter of 3.8mm (SD=1.1), and a mean McGoon index of 1.35. Although the stent implant was successful in all patients, two died in the procedures room, and another one during the following 6hours. The most common complications were, cardiorespiratory arrest in 2 patients, thrombosis of the stent in 2, and bacteraemia in two patients. The mortality at 30 days was 28% (7), and 36% (9) during the total time. Using ANOVA, no significant differences were found in the saturation means at the five times of interest.
ConclusionsPulmonary atresia is a complicated condition that requires invasive intervention in order to maintain the circulatory capacity of the patients. This study shows that, despite an effective intervention, the 30-day mortality is elevated. No differences were, found in the saturation times, which suggest that saturation is maintained in the patients in a way not unlike that with prostaglandin E (PGE1), but ensures the patency of the ductus.
La atresia pulmonar es una malformación congénita cianótica del corazón, en la que se reconocen dos variaciones: atresia pulmonar con septum íntegro y atresia pulmonar con comunicación interventricular.
La atresia pulmonar con septum íntegro, es una cardiopatía congénita ductus-dependiente, que conlleva flujo pulmonar disminuido y cardiomegalia1. Se caracteriza por alteraciones en el ventrículo derecho (VD), la válvula pulmonar y la circulación coronaria. El VD presenta heterogeneidad en su morfología y es hipoplásico en hasta en el 90% de los casos; además, tiende a presentar presiones suprasistémicas y en caso de existir regurgitación tricúspide (moderada o severa) el ventrículo sufre dilatación. La válvula tricúspide presenta modificaciones de tamaño y estructura y la circulación coronaria tiene variaciones que contribuyen a la isquemia miocárdica y comprometen el flujo diastólico, dando lugar a los sinusoides coronario-cavitarios como fuente adicional de oxigenación.
De acuerdo con el grado de alteración de las estructuras comprometidas, la sobrevida puede variar, en cuyo caso el tratamiento es indispensable y a su vez depende de la persistencia del ductus arterial2,3. Se ha reportado una incidencia de 4,2 casos, por cada 100.000 nacimientos vivos en Suecia4 y 4,5 en el Reino Unido e Irlanda5. La atresia pulmonar con septum íntegro tiene alta mortalidad a los 6 meses. En general, se consideran criterios de mayor mortalidad un anillo tricúspide pequeño (z-score <3), circulación coronaria dependiente del VD, bajo peso al nacer y tipo de intervención quirúrgica inicial6.
El tratamiento de la atresia pulmonar con septum íntegro corresponde a la estabilización del paciente hasta la realización del diagnóstico y la definición de la estrategia quirúrgica. Se requiere la administración de PGE1 para mantener la permeabilidad del ductus arterioso1,7, tratamiento que es transitorio y que pretende la ampliación del tiempo para la corrección quirúrgica. Después de 15 días de edad, el inicio de la PGE1 no tiene los resultados deseados y después de un mes de edad el fármaco carece de efecto1.
Por su parte, la atresia con comunicación interventricular es una variación de la tetralogía de Fallot, en la que existe una desconexión del ventrículo derecho con la arteria pulmonar por falta de formación de la válvula pulmonar. Se acompaña de alteraciones en el tamaño y la distribución de las ramas pulmonares con presencia de arterias colaterales aortopulmonares, que ayudan y en algunos casos constituyen la única fuente de flujo pulmonar8. En la atresia con comunicación interventricular las presiones de ambos ventrículos son similares, y como solo se tiene una vía de salida que es la aorta, a esta es transmitida la sangre oxigenada y desoxigenada para la circulación sistémica; el aporte de sangre a los pulmones depende, entonces, de la circulación colateral aortopulmonar y del ductus9.
El tratamiento intravascular con stents ha sido una técnica que ha evolucionado en los últimos años. Desde 1992, la angioplastia con stent en el ductus se ha convertido en una opción de tratamiento inicial en pacientes con atresia pulmonar. Este procedimiento tiene por objetivo mantener la circulación pulmonar por medio de la preservación del ductus arterioso.
Se han descrito varios casos y series de casos de pacientes en quienes se ha implantado stent con buenos resultados. Un estudio llevado a cabo en España7 mostró la experiencia de dos pacientes con atresia pulmonar con septum íntegro en quienes la implantación arrojó resultados positivos en los niveles de saturación (92% y 88%) al final del procedimiento y se logró la suspensión de la PGE1. En Argentina se realizó implantación del stent a tres pacientes y se obtuvieron resultados efectivos a corto y mediano plazo10. El procedimiento se realizó en pacientes con atresia pulmonar con septum íntegro y atresia con comunicación interventricular, neonatos con riesgo quirúrgico elevado; no hubo complicaciones ni morbi-mortalidad en el seguimiento (media de 411 días), con un promedio de SaO2 de 80% y crecimiento significativo confirmado mediante angiografía de las ramas pulmonares. También se reportó una serie de 21 pacientes en Alemania11 en quienes se pudo realizar exitosamente la implantación (2 de ellos fallecieron a los 2 y 14 días pos-procedimiento).
En Turquía12 se intervinieron 9 pacientes (3 con atresia con comunicación interventricular y 6 con atresia pulmonar con septum íntegro) con buenos resultados aunque dos de ellos tuvieron complicaciones infecciosas y uno presentó hemorragia pulmonar. Otros estudios han relatado aplicaciones con buenos resultados y sin complicaciones13.
Estas experiencias muestran que la angioplastia con stent es un procedimiento aceptable que se propone como opción quirúrgica para pacientes con ramas pulmonares pequeñas y alto riesgo quirúrgico. El grupo de mayor morbi-mortalidad para la fístula sistémico pulmonar se concentra especialmente en la AP del recién nacido tanto en la atresia con comunicación interventricular como en la atresia pulmonar con septum íntegro, por tanto este grupo de pacientes es candidato a angioplastia con stent con el objetivo de obtener mejores resultados y como alternativa a la fístula sistémico-pulmonar.
El objetivo de este trabajo de investigación es exponer la experiencia del grupo de cardiopatías congénitas de la Fundación Cardioinfantil de Bogotá, Colombia y describir las características anatómicas, la evolución clínica y la sobrevida de los pacientes con diagnóstico de AP que han sido llevados a angioplastia para implante de stent en el ductus, además de identificar si existen diferencias clínicamente importantes en la saturación de los pacientes al inicio y fin del procedimiento y a las 6, 12 y 24 horas después del mismo.
Materiales y métodosEstudio analítico, descriptivo histórico de tipo cohorte, en el que se definieron como criterios de inclusión pacientes con diagnóstico de atresia con comunicación interventricular o atresia pulmonar con septum íntegro que hubiesen sido llevados a cateterismo intervencionista para colocación de stent en el ductus. Se excluyeron pacientes que tuvieran antecedente de cirugías cardiovasculares previas.
SelecciónEl conjunto de pacientes candidatos a pertenecer a la cohorte se eligió de las bases de datos del servicio de Cardiología pediátrica de la institución, teniendo como fuente de información los libros de registro de cateterismos que son diligenciados de forma rutinaria. Se categorizaron los diagnósticos con base en la clasificación de las cardiopatías de la Congenital Heart Surgery Database v3.22 de la Sociedad de cirujanos torácicos.
Recolección de datos y fuentes de informaciónPara la consecución de la información se tuvieron en cuenta fuentes de información como la historia clínica electrónica y en medio físico, los informes escritos de cateterismo procedentes del programa Pedcath® y el material audiovisual de la filmación de los procedimientos de los cuales se extrajeron los datos correspondientes a morfología y fisiología cardiovascular.
Manejo de la informaciónSe creó un formato estandarizado, para digitalización de datos en programa Excel 2010. Se recogieron variables correspondientes a los datos sociodemográficos (sexo, edad, fecha de nacimiento, medidas antropométricas), diagnóstico, procedimiento (duración, complicaciones, medición de longitud y diámetro del ductus, abordaje arterial o venoso, ángulo aorta-ductus, diámetro de ramas pulmonares e índice de McGoon) y datos de evolución clínica hasta las 24 horas post-procedimiento, nuevas intervenciones quirúrgicas y sobrevida.
Análisis estadísticoSe hizo por medio del programa Stata® versión 12,0. Se usó estadística descriptiva; para las variables cualitativas medidas de frecuencia relativas y absolutas. Los datos de mortalidad se analizaron con curvas de Kaplan-Meier. Se realizó un ANOVA de medidas repetidas para determinar cambios en la saturación de los pacientes en los tiempos 1-5 (antes de la cirugía, después de la colocación del stent, y a las 6, 12 y 24 horas posteriores al procedimiento). Se usó la corrección de Bonferroni para comparaciones múltiples.
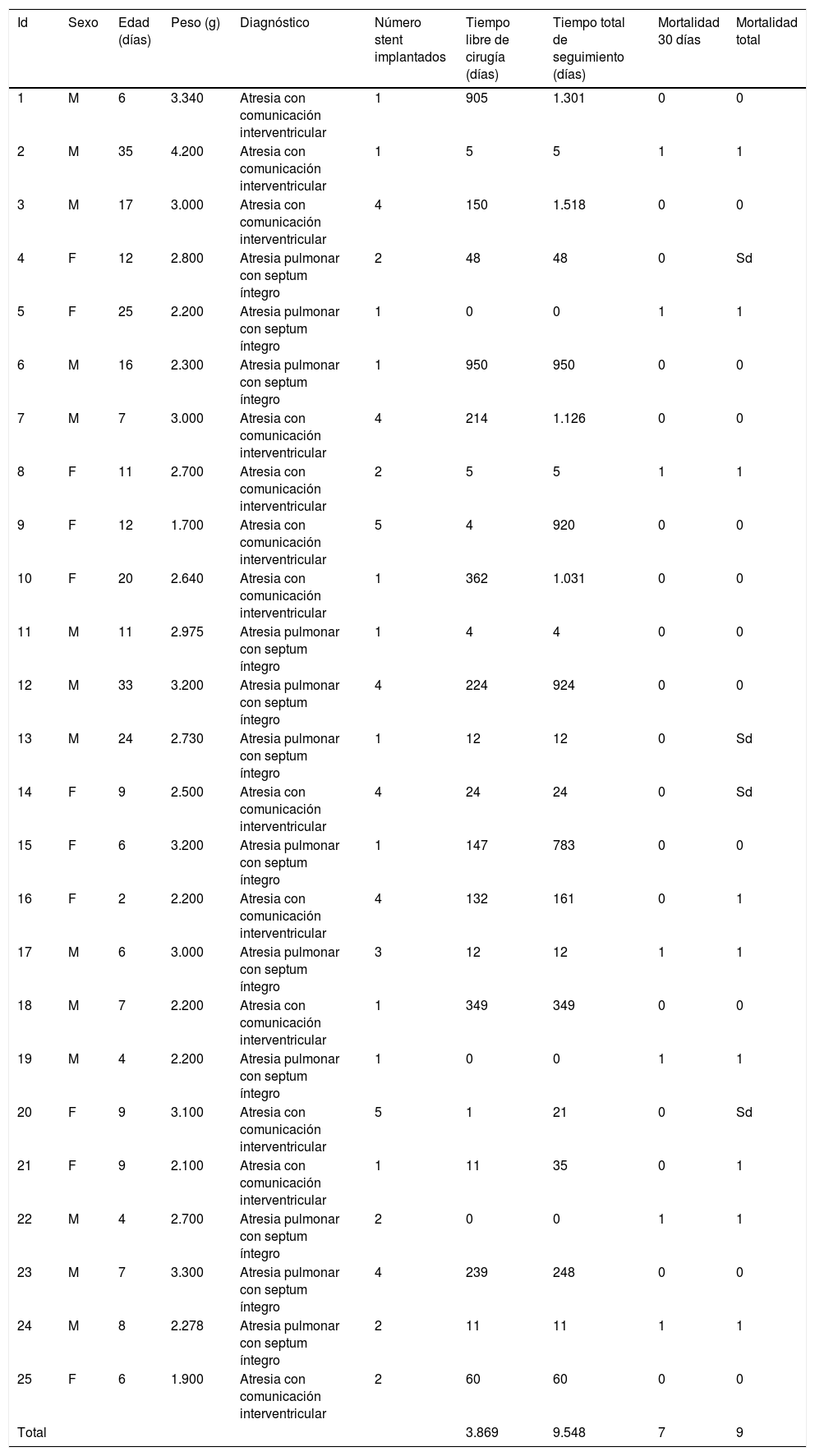
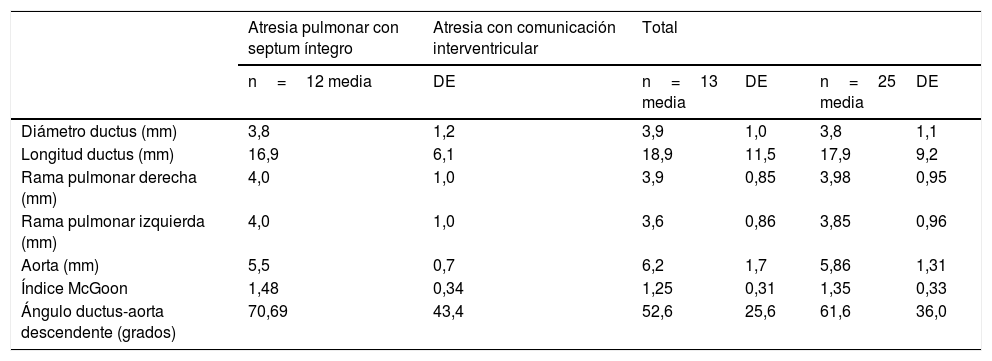
ResultadosDe 237 pacientes identificados con AP se seleccionaron 30 de los cuales 5 se excluyeron por haber tenido intervenciones quirúrgicas cardiovasculares previas. En total se construyó una cohorte de 25 pacientes (14 de sexo masculino) que fueron llevados a angioplastia para implante de stent en el ductus. 52% con atresia con comunicación interventricular y el restante con atresia pulmonar con septum íntegro. En las tablas 1 y 2 se describen las características generales y las medidas anatómicas de los pacientes, respectivamente.
Características generales (n=25)
| Id | Sexo | Edad (días) | Peso (g) | Diagnóstico | Número stent implantados | Tiempo libre de cirugía (días) | Tiempo total de seguimiento (días) | Mortalidad 30 días | Mortalidad total |
|---|---|---|---|---|---|---|---|---|---|
| 1 | M | 6 | 3.340 | Atresia con comunicación interventricular | 1 | 905 | 1.301 | 0 | 0 |
| 2 | M | 35 | 4.200 | Atresia con comunicación interventricular | 1 | 5 | 5 | 1 | 1 |
| 3 | M | 17 | 3.000 | Atresia con comunicación interventricular | 4 | 150 | 1.518 | 0 | 0 |
| 4 | F | 12 | 2.800 | Atresia pulmonar con septum íntegro | 2 | 48 | 48 | 0 | Sd |
| 5 | F | 25 | 2.200 | Atresia pulmonar con septum íntegro | 1 | 0 | 0 | 1 | 1 |
| 6 | M | 16 | 2.300 | Atresia pulmonar con septum íntegro | 1 | 950 | 950 | 0 | 0 |
| 7 | M | 7 | 3.000 | Atresia con comunicación interventricular | 4 | 214 | 1.126 | 0 | 0 |
| 8 | F | 11 | 2.700 | Atresia con comunicación interventricular | 2 | 5 | 5 | 1 | 1 |
| 9 | F | 12 | 1.700 | Atresia con comunicación interventricular | 5 | 4 | 920 | 0 | 0 |
| 10 | F | 20 | 2.640 | Atresia con comunicación interventricular | 1 | 362 | 1.031 | 0 | 0 |
| 11 | M | 11 | 2.975 | Atresia pulmonar con septum íntegro | 1 | 4 | 4 | 0 | 0 |
| 12 | M | 33 | 3.200 | Atresia pulmonar con septum íntegro | 4 | 224 | 924 | 0 | 0 |
| 13 | M | 24 | 2.730 | Atresia pulmonar con septum íntegro | 1 | 12 | 12 | 0 | Sd |
| 14 | F | 9 | 2.500 | Atresia con comunicación interventricular | 4 | 24 | 24 | 0 | Sd |
| 15 | F | 6 | 3.200 | Atresia pulmonar con septum íntegro | 1 | 147 | 783 | 0 | 0 |
| 16 | F | 2 | 2.200 | Atresia con comunicación interventricular | 4 | 132 | 161 | 0 | 1 |
| 17 | M | 6 | 3.000 | Atresia pulmonar con septum íntegro | 3 | 12 | 12 | 1 | 1 |
| 18 | M | 7 | 2.200 | Atresia con comunicación interventricular | 1 | 349 | 349 | 0 | 0 |
| 19 | M | 4 | 2.200 | Atresia pulmonar con septum íntegro | 1 | 0 | 0 | 1 | 1 |
| 20 | F | 9 | 3.100 | Atresia con comunicación interventricular | 5 | 1 | 21 | 0 | Sd |
| 21 | F | 9 | 2.100 | Atresia con comunicación interventricular | 1 | 11 | 35 | 0 | 1 |
| 22 | M | 4 | 2.700 | Atresia pulmonar con septum íntegro | 2 | 0 | 0 | 1 | 1 |
| 23 | M | 7 | 3.300 | Atresia pulmonar con septum íntegro | 4 | 239 | 248 | 0 | 0 |
| 24 | M | 8 | 2.278 | Atresia pulmonar con septum íntegro | 2 | 11 | 11 | 1 | 1 |
| 25 | F | 6 | 1.900 | Atresia con comunicación interventricular | 2 | 60 | 60 | 0 | 0 |
| Total | 3.869 | 9.548 | 7 | 9 | |||||
Medidas anatómicas
| Atresia pulmonar con septum íntegro | Atresia con comunicación interventricular | Total | ||||
|---|---|---|---|---|---|---|
| n=12 media | DE | n=13 media | DE | n=25 media | DE | |
| Diámetro ductus (mm) | 3,8 | 1,2 | 3,9 | 1,0 | 3,8 | 1,1 |
| Longitud ductus (mm) | 16,9 | 6,1 | 18,9 | 11,5 | 17,9 | 9,2 |
| Rama pulmonar derecha (mm) | 4,0 | 1,0 | 3,9 | 0,85 | 3,98 | 0,95 |
| Rama pulmonar izquierda (mm) | 4,0 | 1,0 | 3,6 | 0,86 | 3,85 | 0,96 |
| Aorta (mm) | 5,5 | 0,7 | 6,2 | 1,7 | 5,86 | 1,31 |
| Índice McGoon | 1,48 | 0,34 | 1,25 | 0,31 | 1,35 | 0,33 |
| Ángulo ductus-aorta descendente (grados) | 70,69 | 43,4 | 52,6 | 25,6 | 61,6 | 36,0 |
Para la descripción anatómica de los pacientes se realizó lectura de las filmaciones de cateterismos. El diámetro del ductus promedio se mantuvo en 3,8mm, DE 1,1mm, longitud total en promedio 17,9mm; DE 9,2mm. No se encontraron diferencias en estas variables por los grupos de patología, p=0.86 y p=0.98 para longitud y diámetro respectivamente.
El índice de McGoon se estuvo en promedio en 1,3 rango 0,77-1,98. Se encontró circulación colateral en atresia con comunicación interventricular en el 20% de los pacientes, en tanto que sinusoides en el 20% de los pacientes con atresia pulmonar con septum íntegro.
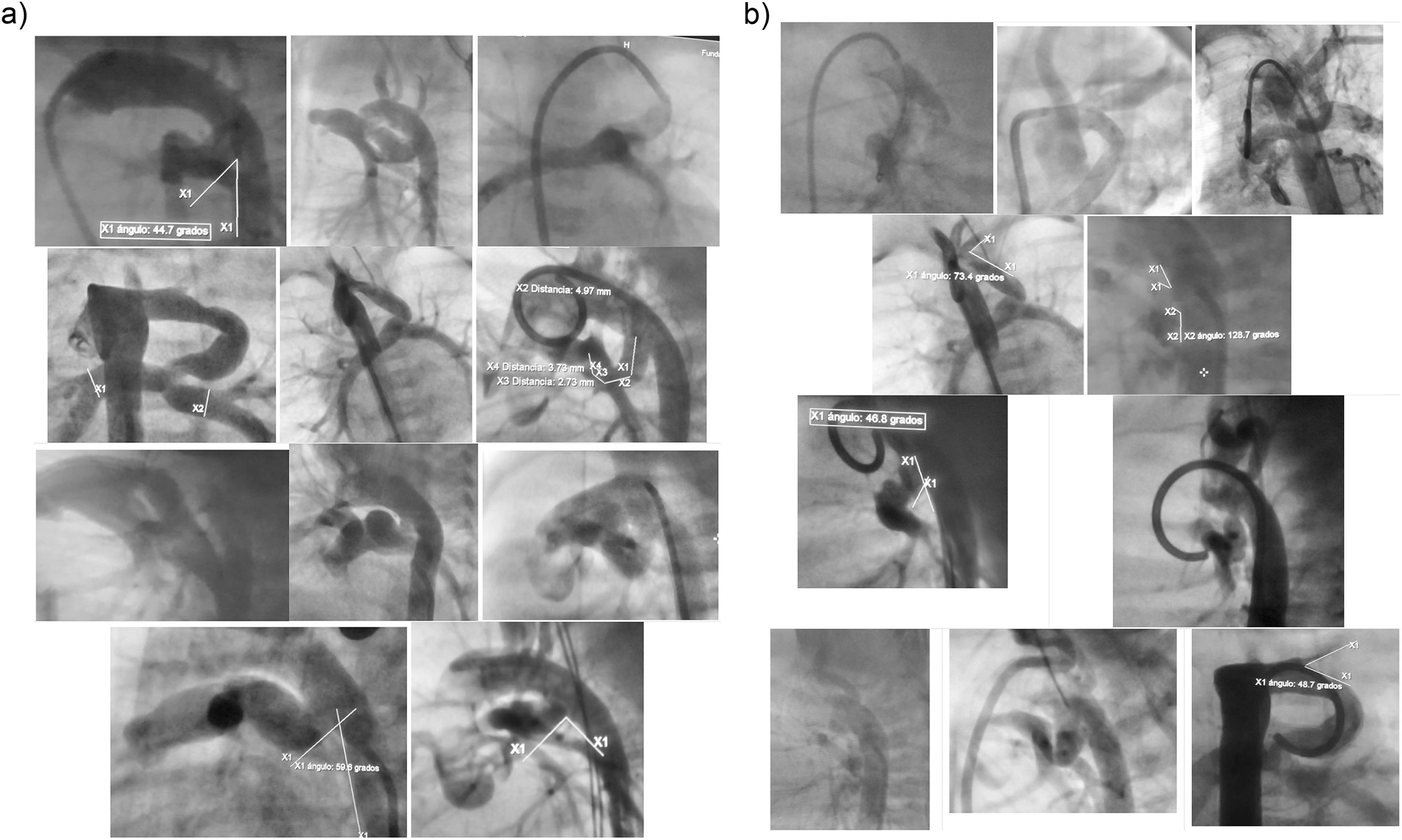
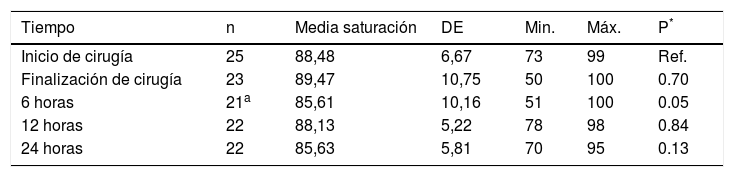
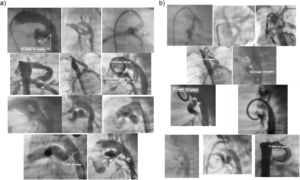
Caracterización morfológica del ductus arterioso persistenteLa morfología del ductus fue ampliamente variable, tanto en longitud como en forma (Fig. 1)
Angioplastia con stent en el ductus arterioso persistentSe intervinieron pacientes desde dos días de nacidos y hasta 35 días de edad. El procedimiento de colocación del stent se realizó de forma exitosa en la totalidad de los pacientes (el stent fue exitosamente instalado), sin embargo, dos pacientes fallecieron en la sala de procedimientos por paro cardiorrespiratorio y uno presentó trombosis del stent entre las 6 horas posteriores al procedimiento y falleció. En el posoperatorio, en dos pacientes se documentó bacteriemia, y dos pacientes adicionales presentaron trombosis del stent, aunque sin desenlace fatal.
El número de stent implantados por procedimiento varió desde 1 a 5 siendo más frecuente un único stent (44%), dos stent (20%), tres stent (4%), cuatro stent (24%) y cinco stent (8%). El tiempo de intervención vario desde 45 minutos hasta 3.5 horas, media de 130 minutos. El abordaje para la colocación del stent en el 81,8% de los pacientes se realizó por vía arterial, el restante por vía venosa, dependiendo de la anatomía cardiovascular y las posibilidades de ubicación del stent.
Variación de la saturaciónPara determinar la variación en la saturación de los pacientes tras la colocación del o los stent se analizaron los datos al finalizar la cirugía, y a las 6, 12 y 24 horas de terminado el procedimiento, teniendo como punto de comparación la saturación al inicio de la cirugía (todos los pacientes en el momento del inicio de la cirugía tenían infusión de PGE1). La prueba ANOVA de medidas repetidas mostró que la salutación en los cinco momentos de interés no es diferente estadísticamente (p=0.13). En la tabla 3 se muestran los datos de saturación.
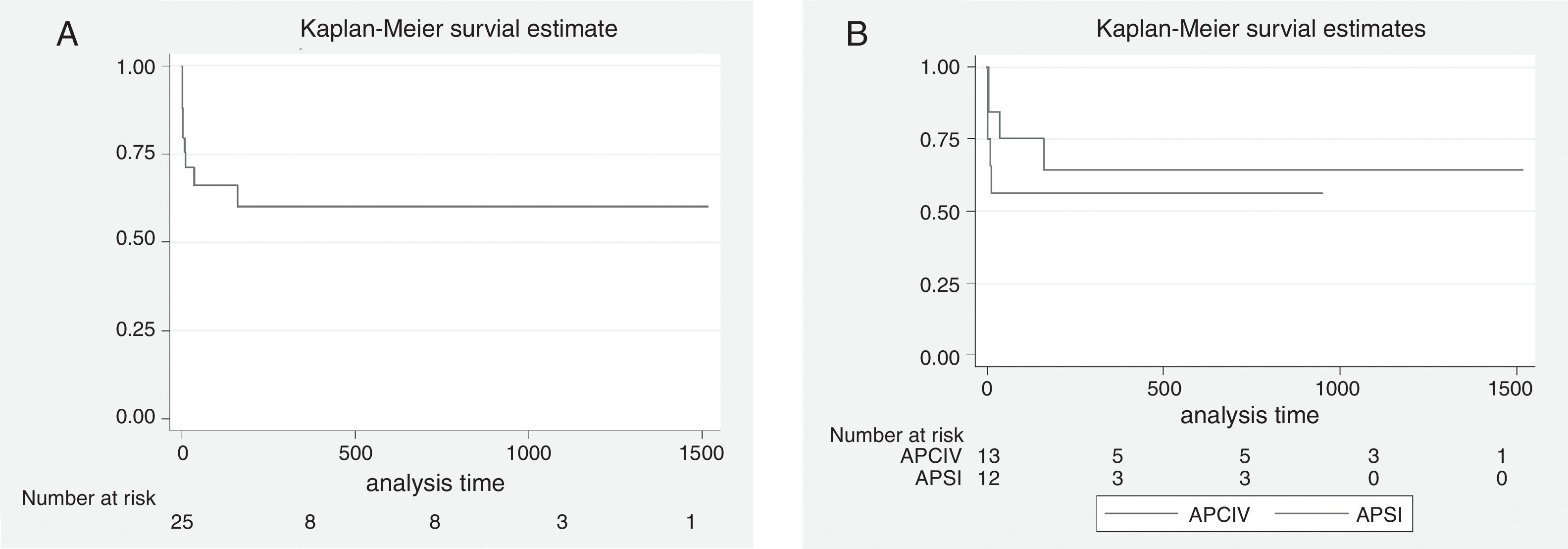
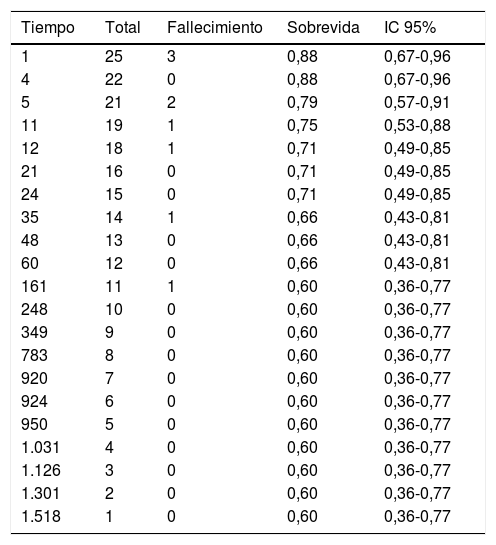
Sobrevida globalPara estimar la sobrevida de los pacientes intervenidos se realizaron curvas de Kaplan-Meier. El seguimiento se llevó a cabo en promedio con 368,2 días, rango desde 1 (paciente fallecido en cateterismo) hasta 1.518 días (5 años). La mortalidad a 30 días fue elevada; en total se registraron 7 muertes, 5 en pacientes con atresia pulmonar con septum íntegro.
Se reportaron 4 pérdidas en la cohorte, que corresponden a pacientes remitidos o que no continuaron controles en la institución, de los cuales no fue posible recuperar la información de sobrevida a los cinco años. En la fig. 2 se muestran las curvas de sobrevida general y por grupo de AP. En total se documentaron 9 muertes. El periodo en el cual disminuyó la probabilidad de sobrevida se concentra en los 5 primeros días después del procedimiento, reduciéndose en 21%; después de los 8 meses pos-procedimiento se estabiliza en 60% y se mantiene hasta el final del tiempo de observación. En la figura (2b) la derecha se observa el comportamiento de la curva global y para atresia con comunicación interventricular y atresia pulmonar con septum íntegro. La sobrevida es menor en la patología más compleja. Debido al número pequeño de pacientes no es posible demostrar diferencias estadísticamente significativas entre las curvas (log rank test 0.58). En la tabla 4 se muestran los datos globales de seguimiento.
Análisis de sobrevida
| Tiempo | Total | Fallecimiento | Sobrevida | IC 95% |
|---|---|---|---|---|
| 1 | 25 | 3 | 0,88 | 0,67-0,96 |
| 4 | 22 | 0 | 0,88 | 0,67-0,96 |
| 5 | 21 | 2 | 0,79 | 0,57-0,91 |
| 11 | 19 | 1 | 0,75 | 0,53-0,88 |
| 12 | 18 | 1 | 0,71 | 0,49-0,85 |
| 21 | 16 | 0 | 0,71 | 0,49-0,85 |
| 24 | 15 | 0 | 0,71 | 0,49-0,85 |
| 35 | 14 | 1 | 0,66 | 0,43-0,81 |
| 48 | 13 | 0 | 0,66 | 0,43-0,81 |
| 60 | 12 | 0 | 0,66 | 0,43-0,81 |
| 161 | 11 | 1 | 0,60 | 0,36-0,77 |
| 248 | 10 | 0 | 0,60 | 0,36-0,77 |
| 349 | 9 | 0 | 0,60 | 0,36-0,77 |
| 783 | 8 | 0 | 0,60 | 0,36-0,77 |
| 920 | 7 | 0 | 0,60 | 0,36-0,77 |
| 924 | 6 | 0 | 0,60 | 0,36-0,77 |
| 950 | 5 | 0 | 0,60 | 0,36-0,77 |
| 1.031 | 4 | 0 | 0,60 | 0,36-0,77 |
| 1.126 | 3 | 0 | 0,60 | 0,36-0,77 |
| 1.301 | 2 | 0 | 0,60 | 0,36-0,77 |
| 1.518 | 1 | 0 | 0,60 | 0,36-0,77 |
Tras la intervención en la sala de hemodinámia los pacientes se trasladaron a la unidad de cuidado intensivo cardiovascular pediátrico donde se establecieron medidas de soporte adicionales según evolución clínica. Con relación al tiempo de ventilación mecánica, este se mantuvo en 9,2 horas promedio (1-20 horas), se requirió soporte inotrópico en el 52% de los pacientes y se hizo con dopamina y norepinefrina con 36 y 12% respectivamente; fue necesario el reinicio temporal de la PGE1 en 40% de los casos.
Tiempo libre de cirugíaCon relación a la variable tiempo libre de cirugía, en la tabla 1 se pueden consultar los valores individuales. Los pacientes fueron llevados posteriormente a cirugía para tratamiento de sus patologías de base. Para la atresia con comunicación interventricular el promedio de tiempo libre de cirugía está en 5,76 meses (154,7 días) para atresia pulmonar con septum íntegro el promedio es de 4,57 meses. No se encontraron diferencias entre estos por grupo de diagnóstico (Wilcoxon = 0.46).
DiscusiónEn este estudio se muestra una cohorte de pacientes con AP de mal pronóstico, por la complejidad de su patología cardiovascular, el tamaño de las arterias pulmonares y el bajo peso de los pacientes intervenidos, en quienes la angioplastia con stent se ofrece como una alternativa a la fístula sistémico-pulmonar (FSP) tradicional. La experiencia con relación a la colocación del stent ha sido exitosa; sin embargo, la mortalidad es elevada.
El ángulo aorto-ductal en la atresia pulmonar con septum íntegro y atresia con comunicación interventricular se encuentra por debajo de 90 grados en este estudio (70,7) y (52,6) respectivamente. En el ductus arterioso persistente sin patología asociada el ángulo es mayor de 90 grados lo que tiene implicaciones en la facilidad para realizar el procedimiento, siendo más difícil el abordaje en ángulos cerrados (<90°) que abiertos para la introducción del catéter y hacer el posicionamiento del stent. Para nuestra población el 81,8% de los pacientes se realizó por vía arterial, siendo esta la que muestra mejores posibilidades de maniobra en la salas de hemodinamia.
El índice de McGoon de los pacientes tratados en promedio 1,3, rango 0,77- 1,98, muestra que la anatomía de este grupo es de mal pronóstico para la realización de FSP, por lo que la angioplastia con stent se puede ofrecer como un procedimiento transitorio.
Según el análisis estadístico no hay diferencias significativas en la saturación de los pacientes intervenidos al inicio de la cirugía (con soporte de PGE1) y con el stent, aunque sí hay una variación clínica importante en la saturación en los tiempos 1-3 y 1-5, es decir al inicio y 6 horas posprocedimiento y al inicio y a las 24 horas posprocedimiento; no obstante, dado el tamaño de la muestra no se cuenta con el poder para hacer su diferencia significativa. Es de notar que la angioplastia se muestra como un procedimiento efectivo para el mantenimiento de la saturación adecuada, teniendo como valor agregado conservar la permeabilidad del ductus.
Con base en este estudio se mostró que los pacientes intervenidos pudieron ser llevados en forma electiva a un segundo tiempo a cirugía correctiva con un promedio de 5,1 meses y la sobrevida total después del procedimiento se mantuvo en 60% a los 5 años; el primer mes fue el de mayor mortalidad.
Las cardiopatías congénitas son un problema de salud pues la mayoría de las malformaciones cardiovasculares diagnosticadas en la etapa neonatal son defectos graves que causan la muerte antes del primer año de vida14. En la actualidad continúan con una incidencia alta, debido a la falta de conocimiento sobre su etiología, y a pesar de los avances en investigación tanto de biología molecular como de embriología, aún no se tiene certeza sobre las causas específicas de estas entidades clínicas. Debido al incremento en la sobrevivencia con la intervención quirúrgica, son necesarias otras alternativas de tratamiento que permitan ofrecer a los neonatos opciones de mantenimiento para la estabilización y corrección definitiva de sus defectos congénitos. La angioplastia con stent en el DAP es un procedimiento que ha tenido resultados exitosos en nuestra experiencia.
Este estudio es de carácter retrospectivo, cuya principal fuente de información son los datos consignados en la historia clínica, reportes y videos de cateterismos, por lo que la calidad de la información depende de los mismos. No fue posible en todos los casos recuperar los datos completos de cada paciente, además algunos de los pacientes intervenidos se remitieron y no pudieron obtenerse los datos extrainstitucionales. Luego del implante de stent, los pacientes fueron llevados a múltiples cirugías Glenn y posteriormente Fontan, conducto VD a arteria pulmonar, corrección de Fallot, procedimientos que no se describieron ya que dependen de las particularidades de cada caso, y porque no se dispuso de esos datos.
En vista de que la angioplastia con stent es un procedimiento poco extendido y altamente complejo y dada la presentación de ángulos agudos en patologías como la atresia pulmonar no existen aún en el mercado catéteres específicos para este, así que el grupo de Cardiología pediátrica ha desarrollado técnicas específicas, básicamente en la modificación de los catéteres existentes, reduciendo su tamaño en el caso del catéter pigtail en el extremo distal para que se ajuste al ángulo aorto-ductal. Se requieren estudios de morfología de ductus con poblaciones más extensas, de manera que se puedan diseñar y comercializar catéteres funcionales para esta intervención.
Es necesario seguir documentado la experiencia de los grupos con amplia trayectoria en cirugía cardiovascular en población pediátrica con el fin de conocer y desarrollar a profundidad nuevas técnicas de intervención en patología congénita compleja.
Reconocimientos y agradecimientosAl personal del Servicio de hemodinamia y de la Unidad de cuidado intensivo cardiovascular pediátrico de la Fundación Cardioinfantil-Instituto de Cardiología, quienes con su trabajo y esfuerzo hacen que tengamos experiencias exitosas día a día.
Al Departamento de Ingeniería Biomédica de la Universidad de Los Andes en representación de los doctores Juan Carlos Briceño y Juliana Sánchez.
Conflicto de interesesNinguno.