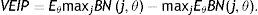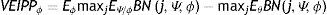Analizar la costo-efectividad y el valor esperado de la información perfecta del stent medicado con sirolimus comparado con el convencional para pacientes con infarto agudo de miocardio con elevación del ST en Colombia.
MétodosSe construyó un modelo de Markov bajo la perspectiva del pagador y un horizonte temporal de diez años. Las probabilidades de transición se extrajeron de estudios clínicos identificados a partir de revisiones de la literatura. Los costos se estimaron mediante el uso de consenso de expertos y manuales tarifarios colombianos. Se realizó un análisis de sensibilidad determinístico alrededor del horizonte temporal, precio del stent medicado y tasa de descuento. Se construyó un análisis de sensibilidad probabilístico (10.000 simulaciones de Monte Carlo) y el valor esperado de la información perfecta para la decisión global y grupos de parámetros.
ResultadosEn el caso base, el costo por año de vida ajustado por calidad se ubicó en 53.749.654 $. Los resultados no son sensibles al horizonte temporal ni a la tasa de descuento, pero sí al precio del stent medicado. El valor esperado de la información perfecta fue significativamente mayor para la probabilidad de muerte y de sufrir una trombosis muy tardía del stent.
ConclusionesEl stent medicado con sirolimus no es costo-efectivo para pacientes con infarto agudo de miocardio con elevación del ST en Colombia. Se recomienda mayor investigación futura sobre la probabilidad de muerte y trombosis muy tardía del stent, así como en subgrupos específicos de pacientes y stents medicados de segunda generación.
To perform a cost-effectiveness and value of perfect information analysis comparing sirolimus-eluting stent with bare metal stent for patients with ST-segment elevation myocardial infarction in Colombia.
MethodsWe developed a Markov model from the payer perspective and considering a time horizon of 10 years in the base case. Transition probabilities were extracted from clinical studies identified from literature reviews. Costs were estimated using expert consensus and Colombian tariff handbooks. We performed a deterministic analysis around the time horizon, the discount rate and the price of the drug eluting stent. We developed a probabilistic sensitivity analysis (10,000 Monte Carlo simulations) and a value of perfect information analysis for the global decision and parameter groups.
ResultsIn the base case, the cost per quality adjusted life year gained was $ 53,749,654. The results are sensitive to the drug eluting stent price, but not to the time horizon and the discount rate. The expected value of perfect information was significantly higher for the probability of death and very late stent thrombosis.
ConclusionsSirolimus-eluting stent is not cost-effective for patients with an ST segment elevation myocardial infarction. More future research is recommended around the risk of death and very late stent thrombosis, as well as in specific subgroups of patients and second-generation drug-eluting stents.
Las enfermedades cardiovasculares son la principal causa de muerte en el mundo. En 2008 cobraron la vida de 17 millones de personas, lo que significa un 30% de todas las defunciones registradas1. En Colombia se presenta la misma tendencia, pues estas enfermedades representaron el 28% de todas las muertes en el año en mención, con tasas de mortalidad de 205,9 y 166,7 por 100.000 habitantes de ambos sexos, respectivamente2. Adicionalmente, las enfermedades cardiovasculares se ubican dentro de las primeras diez causas que más años de vida ajustados por discapacidad perdidos generan en Colombia, con tasas que pueden ascender a 104,5 por 1.000 habitantes según la edad3. Finalmente, su alta incidencia y prevalencia han conllevado altos y crecientes costos de atención, rehabilitación y seguimiento para los sistemas de salud4.
Dentro de las enfermedades cardiovasculares figura el síndrome coronario agudo, asociado con un conjunto de síntomas clínicos compatibles con isquemia miocárdica aguda incluidos cualquier tipo de infarto agudo y angina inestable. De estos el infarto agudo de miocardio con elevación del ST (IAMST), implica en la mayoría de los casos una oclusión completa de la luz de las arterias y habitualmente debe orientarse hacia la revascularización temprana de la arteria comprometida mediante fibrinólisis o intervención coronaria percutánea. En esta última opción es común la implantación de stents medicados o convencionales5.
La evidencia respecto a los beneficios del stent medicado no es concluyente en pacientes con IAMST. Pese a que a corto plazo puede reducir la tasa de revascularización del vaso tratado (sin diferencias en muerte, reinfarto o trombosis del stent)6,7, a largo plazo puede aumentar la probabilidad de sufrir una trombosis muy tardía del stent8–10, la cual ocurre después del primer año de la intervención coronaria percutánea11.
Lo anterior plantea una disyuntiva acerca de cuál alternativa debería implementarse en el sistema de salud colombiano con el fin de elegir la estrategia que ofrezca los mayores beneficios en salud, considerando las restricciones presupuestales del país. Así, el objetivo de este trabajo es realizar una evaluación económica, incluyendo un análisis de costo-efectividad y del valor esperado de la información perfecta, comparando el stent medicado y el convencional en pacientes con IAMST en Colombia.
MétodosAnálisis de costo-efectividadSiguiendo los lineamientos de la guía metodológica colombiana12, se planteó un análisis de costo-efectividad desde la perspectiva del pagador. Se asumió un horizonte temporal base de diez años y una tasa de descuento del 3% para costos y efectividad, como lo recomienda dicha guía12. La población elegida fueron pacientes mayores de 18 años con IAMST sometidos a una intervención coronaria percutánea. Se consideró únicamente sirolimus como medicamento del stent medicado, debido a que es el que cuenta con mayor evidencia. No se incluyeron en el análisis los stents de segunda generación (everolimus y zotarolimus) debido a que no se encontró evidencia clínica suficiente para realizar un modelo de largo plazo que incluyera los principales costos y consecuencias de ambas alternativas.
Para estimar los costos y efectividad de las alternativas se planteó un modelo de Markov siguiendo los principales hallazgos de la literatura clínica, el cual fue validado y modificado según el criterio de expertos en Medicina Interna y Cardiología. En este se consideran los beneficios clínicos del stent medicado a un año, extrapolando los datos en el largo plazo con un análisis de sobrevida.
En el modelo (fig. 1), el cuadrado representa el nodo de decisión inicial; a su derecha se encuentran las alternativas que se comparan. El círculo con una M en el centro indica el inicio del proceso de Markov, por lo que las ramas siguientes son los estadios de Markov, y los círculos subsecuentes las transiciones que se efectúan anualmente. Los triángulos indican el estadio para el cual se transita en cada ciclo de Markov.
Específicamente, en el modelo los pacientes pueden no tener ningún evento adverso, sufrir un infarto de miocardio (IM), necesitar una revascularización del vaso tratado (TVR), tener una trombosis del stent (ST) o morir. Los individuos que experimentan IM, TVR o ST pueden fallecer o pasar al estadio posterior al evento. Este último es un estadio túnel en el que llegan los pacientes que sufrieron un evento adverso no fatal (IM, TVR, ST) en el largo plazo, por lo que al inicio del primer ciclo de Markov ningún paciente se ubica en él. Adicionalmente, los pacientes que en el primer año no experimentaron ningún evento adverso, pueden sufrir una trombosis muy tardía del stent en el largo plazo y necesitar una nueva intervención, por lo que pasan al estadio ST, en donde fallecen o transitan al estadio posterior al evento.
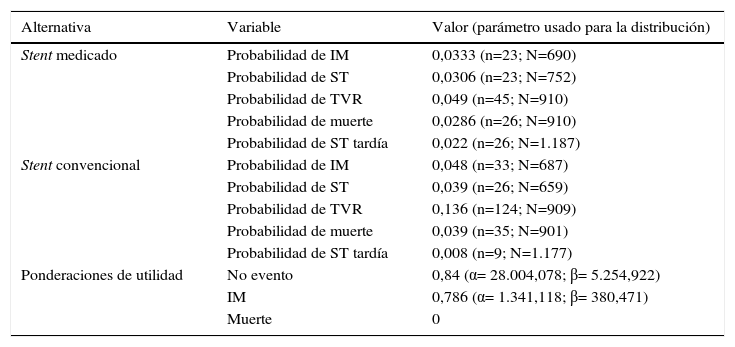
Las probabilidades de los eventos clínicos se extrajeron de una revisión sistemática de la literatura clínica en la base de datos Cochrane en marzo de 2012, realizada por el grupo desarrollador de la guía nacional de atención integral de pacientes con síndrome coronario agudo13. Adicionalmente, con el fin de capturar nueva evidencia se realizó una búsqueda en PubMed en mayo de 2013, restringiéndola a trabajos publicados después de 2010. Los protocolos de ambas búsquedas se presentan en la tabla 1. Solo se tuvieron en cuenta metaanálisis o revisiones sistemáticas de ensayos clínicos aleatorios que compararan el stent convencional con el medicado con sirolimus. En cuanto a estudios que analizaran diferentes tipos de medicamentos se tuvieron en cuenta únicamente aquellos que presentaran los datos para sirolimus por separado y pudieran extraerse.
Protocolo de búsqueda de la literatura clínica
| Base de datos de Cochrane |
| ((Acute Coronary Syndrome[Mesh] OR Acute Coronar*[tiab] OR Coronary Syndrom*[tiab] OR STEMI[tiab]) AND (systematic review[tiab] OR Meta-Analysis[pt] OR Meta-Analysis as Topic[mh] OR Meta-Analys*[tiab] OR «Cochrane Database Syst Rev»[Journal:__jrid21711])) AND (Stents[Mesh] OR Stent*[tiab] OR bare metal[tiab] OR drug elut*[tiab] OR drug coat*[tiab]) |
| PubMed |
| (STEMI OR ST-segment elevation myocardial infarction) AND (systematic review OR Meta-Analysis OR Meta-Analys*) AND (Drug Eluting Stent OR Drug-Coated OR Sirolimus Eluting Stent) AND (Bare Metal Stent) AND («2010»[Date - Publication]: «2013»[Date - Publication]) |
A partir de las búsquedas, como base para calcular las probabilidades se seleccionó una revisión de Cochrane que realizó un metaanálisis de 47 ensayos clínicos aleatorios, presentando los resultados a diferentes horizontes temporales, medicamentos y subgrupos de pacientes14. La probabilidad de muerte en el largo plazo (ajustada por edad) se estimó con base en las estadísticas vitales del Departamento Administrativo Nacional de Estadística disponibles en su página web. El riesgo relativo de muerte al año utilizado fue de 6,95 y el de largo plazo de 2,63, datos extraídos del trabajo realizado por AstraZeneca para el Instituto Nacional de Excelencia Clínica del Reino Unido15, el cual los calculó con información del proyecto nacional de auditoría de isquemia miocárdica del Reino Unido. La probabilidad de sufrir una trombosis muy tardía del stent se extrajo de un metaanálisis con un periodo de seguimiento de tres años16. Los datos utilizados corresponden a la probabilidad acumulada de sufrir una trombosis del stent después del primer año de la intervención coronaria.
Las ponderaciones de utilidad para la construcción de los años de vida ajustados por calidad se tomaron de los datos calculados por el estudio PLATO HECON, y reportados en el estudio realizado por AstraZeneca15. El dato empleado corresponde al promedio general de todos los países, pues aunque en este estudio participaron pacientes colombianos, los datos no se encontraron desagregados. Se supuso que la utilidad de los estadios IM, ST y TVR es la misma, debido a que solo se cuenta con la información para IM, y los procedimientos y calidad de vida de un paciente que sufre estos eventos son muy similares. Tanto para las probabilidades como para las ponderaciones de utilidad se asumió una distribución beta, siguiendo las recomendaciones de la literatura17 (tabla 2).
Información de efectividad utilizada en el modelo
| Alternativa | Variable | Valor (parámetro usado para la distribución) |
|---|---|---|
| Stent medicado | Probabilidad de IM | 0,0333 (n=23; N=690) |
| Probabilidad de ST | 0,0306 (n=23; N=752) | |
| Probabilidad de TVR | 0,049 (n=45; N=910) | |
| Probabilidad de muerte | 0,0286 (n=26; N=910) | |
| Probabilidad de ST tardía | 0,022 (n=26; N=1.187) | |
| Stent convencional | Probabilidad de IM | 0,048 (n=33; N=687) |
| Probabilidad de ST | 0,039 (n=26; N=659) | |
| Probabilidad de TVR | 0,136 (n=124; N=909) | |
| Probabilidad de muerte | 0,039 (n=35; N=901) | |
| Probabilidad de ST tardía | 0,008 (n=9; N=1.177) | |
| Ponderaciones de utilidad | No evento | 0,84 (α= 28.004,078; β= 5.254,922) |
| IM | 0,786 (α= 1.341,118; β= 380,471) | |
| Muerte | 0 |
IM: infarto de miocardio; ST: trombosis del stent; TVR: revascularización del vaso tratado.
La medición e identificación de los recursos consumidos se hizo mediante la construcción de un caso típico a partir de la revisión de un protocolo de práctica clínica de un hospital universitario de Medellín, el cual fue validado y modificado según un consenso de especialistas en Medicina Interna y Cardiología.
El precio de los stents se dedujo a partir de la información consignada en un centro de referencia de cuarto nivel de Medellín, el cual tiene una alta representatividad en la atención de enfermedades cardiovasculares en el país. Para calcular el rango de precios utilizado en el análisis de sensibilidad y el número de stents por paciente se utilizó una revisión sistemática de la literatura en evaluación económica realizada en la guía de práctica clínica para síndrome coronario agudo13. De cada estudio identificado se extrajeron los datos requeridos y se promediaron con el fin de calcular un rango que reflejara los precios máximos y mínimos de las evaluaciones económicas realizadas hasta el momento (tabla 3).
Para la valoración de los procedimientos se usó el manual tarifario del Instituto de Seguros Sociales -ISS- 2001. Para los costos se seleccionó una distribución triangular, en donde se consideró un valor promedio de la tarifa ISS más un 30%, un mínimo de más 25% y un máximo de más del 48%. Estos porcentajes fueron calculados por la Alianza Cinets a partir de una encuesta a varias aseguradoras colombianas, que concentraban el 72% de la población afiliada. Los precios de los insumos se extrajeron de la información suministrada por un hospital de tercer nivel de Medellín.
Para la valoración de los medicamentos se consideró el Sistema de Información de Precios y Medicamentos –SISMED- del año 2010 canal institucional-laboratorio. Los precios de cada presentación de los medicamentos fueron ponderados por su participación en el mercado, los cuales comprenden tanto los medicamentos genéricos como las moléculas originales. Debido a que los estadios IM, ST y TVR son muy similares en términos de recursos consumidos, se supuso que implican el mismo costo, asociado a la necesidad de una nueva intervención coronaria y al programa de rehabilitación posterior (tabla 4).
Costo del procedimiento y la rehabilitación
| Valor mínimo (tarifas ISS+25%) | Valor promedio (tarifas ISS+30%) | Valor máximo (tarifas ISS+48%) | |
|---|---|---|---|
| Costo de la intervención coronaria | 7.640.838 $ | 7.788.845 $ | 8.321.670 $ |
| Costo del programa de rehabilitación cardiaca | 815.906 $ | 848.543 $ | 966.033 $ |
ISS: Instituto de seguros sociales.
Como regla de decisión se utilizó la relación incremental de costo-efectividad (RICE), la cual se comparó con un umbral en caso de no dominancia. Aunque no existe un consenso sobre su definición, se siguió la recomendación de la Organización Mundial de la Salud18, que indica fijar un umbral de máximo tres veces el PIB per cápita del país, que para 2011 fue de 40.117.212. $
Para tener en cuenta la incertidumbre individual en los resultados, se realizó un análisis de sensibilidad determinístico alrededor del precio del stent medicado, el horizonte temporal y la tasa de descuento. Adicionalmente, se desarrolló un análisis de sensibilidad probabilístico (10.000 simulaciones de Monte Carlo), presentando los resultados a través de curvas de aceptabilidad.
Análisis del valor esperado de la información perfectaEl análisis de costo-efectividad permite resolver la pregunta sobre la adopción de una alternativa con base en la mejor evidencia disponible. Sin embargo, debido a la incertidumbre en la estimación del modelo y en los parámetros, existe una posibilidad de tomar una decisión equivocada; es decir, una probabilidad de que una alternativa no elegida sea costo-efectiva si la incertidumbre actual se resolviera. El valor esperado de la información perfecta (VEIP) puede ser interpretado como el costo de la incertidumbre y se entiende como un límite máximo sobre el que la sociedad estaría dispuesta a pagar por mayor investigación futura en el tema.
Aquí es necesario realizar una transformación lineal de la RICE para convertirla en el beneficio neto (BN), una nueva regla de decisión que permite superar algunas de sus limitaciones, y en donde se considera como costo-efectiva la alternativa que tenga el mayor BN19. Para determinar el VEIP, se siguió un modelo no paramétrico introducido por Briggs20, el cual puede deducirse directamente del modelo de Markov del apartado anterior y se define como la diferencia entre el BN esperado con información perfecta y con información actual para j alternativas y θ parámetros inciertos:
Al considerar el BN con información perfecta se asume que se sabría cuál sería el valor de θ antes de tomar la decisión. Sin embargo, los verdaderos valores de θ son desconocidos a priori, por lo que su cálculo se encuentra al determinar el valor esperado del mayor BN de las j alternativas en cada simulación del modelo.
El VEIP definido de esta manera considera el costo de la incertidumbre para un solo paciente, por lo que es útil cuantificar los efectos para todos los pacientes que se benefician por el aumento de la información. Esto requiere establecer una población para la cual las alternativas van dirigidas (It), especificar el periodo en el cual la información sobre la decisión será útil (T) y descontar los efectos futuros a una tasa r. El VEIP para toda la población de pacientes se define como:
En este trabajo se asumió la misma tasa de descuento (r) y horizonte temporal (T) utilizado en el análisis de costo-efectividad. La población de pacientes (It) se extrajo de un estudio de costos de la enfermedad en Colombia21, el cual calculó que para 2011 se esperarían 61.512 casos de síndrome coronario agudo, de los cuales se asumió que un 30% tenía IAMST. Este dato se extrajo del registro global GRACE, un estudio prospectivo mundial en donde se enrolaron 31.982 pacientes de todo el mundo para los cuales se capturaron diferentes características clínicas y económicas22. Así, aplicando la fórmula anterior, el multiplicador del VEIP por persona usado fue de 162.135.
Adicionalmente, se calculó el valor esperado de la información perfecta para parámetros, el cual determina el costo de la incertidumbre respecto a uno o varios parámetros; ello permite saber qué tipo de investigación futura sería más valiosa que otra. El VEIPP sigue la misma lógica que el VEIP, pero ahora se está interesado en determinar el valor de la información perfecta para una parte de todas las variables inciertas.
Siguiendo con el modelo presentado por Briggs20, si se está interesado en uno o varios parámetros ϕ (parte de todos los θ inciertos), se debe mantener el resto (Ψ) con la incertidumbre actual. Así, el VEIPP se calcularía como la diferencia en el BN con información actual y con información perfecta solo para ϕ:
Con información perfecta se sabría qué valores tomarían ϕ antes de tomar la decisión, manteniendo la incertidumbre para Ψ. Lo anterior implica realizar una simulación interna (inner loop) en donde para cada realización de ϕ, se calcula el valor esperado del BN con Ψ parámetros inciertos. Sin embargo, dado que no se conoce a priori ϕ, se debe hacer una simulación externa (outer loop) para determinar cuáles valores esperados tomará cada realización de estos parámetros.
Con base en algunas recomendaciones de la literatura23, para las probabilidades de transición se realizaron 10.000 simulaciones externas y 5.000 internas, mientras que para los costos y las utilidades se asumieron 5.000 externas y 10.000 internas. El cálculo del VEIPP para toda la población sigue la misma lógica que para el VEIP y se usó el mismo multiplicador por persona. Todos los cálculos del análisis de costo-efectividad y del valor esperado de la información perfecta fueron realizados en el software TreeAge Pro 2009®.
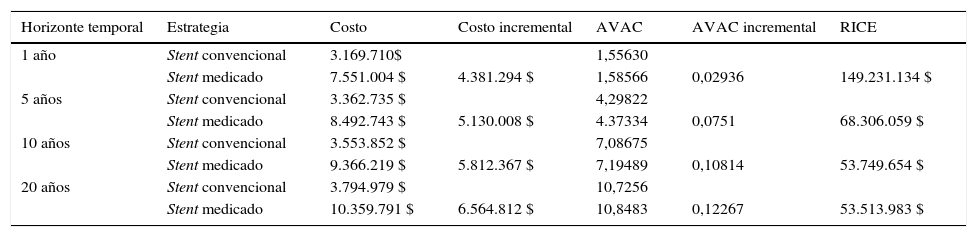
ResultadosPara el horizonte temporal base de diez años, el stent medicado genera un costo adicional de 5.812.367 $ y un incremento de 0,10814 años de vida ajustados por calidad por paciente, lo cual implica una RICE 53.749.654 $. Lo anterior indica que el stent medicado no es costo-efectivo, ya que la RICE es superior al umbral, el cual se definió en 40.117.212 $. Este resultado no es sensible ante modificaciones en el horizonte temporal (tabla 5).
Análisis de sensibilidad: horizonte temporal
| Horizonte temporal | Estrategia | Costo | Costo incremental | AVAC | AVAC incremental | RICE |
|---|---|---|---|---|---|---|
| 1 año | Stent convencional | 3.169.710$ | 1,55630 | |||
| Stent medicado | 7.551.004 $ | 4.381.294 $ | 1,58566 | 0,02936 | 149.231.134 $ | |
| 5 años | Stent convencional | 3.362.735 $ | 4,29822 | |||
| Stent medicado | 8.492.743 $ | 5.130.008 $ | 4.37334 | 0,0751 | 68.306.059 $ | |
| 10 años | Stent convencional | 3.553.852 $ | 7,08675 | |||
| Stent medicado | 9.366.219 $ | 5.812.367 $ | 7,19489 | 0,10814 | 53.749.654 $ | |
| 20 años | Stent convencional | 3.794.979 $ | 10,7256 | |||
| Stent medicado | 10.359.791 $ | 6.564.812 $ | 10,8483 | 0,12267 | 53.513.983 $ |
AVAC: años de vida ajustados por calidad; RICE: relación incremental de costo-efectividad.
La RICE no varía significativamente con la modificación de la tasa de descuento (datos no mostrados), pero sí con el precio del stent medicado. En la figura 2 la línea horizontal punteada indica el umbral, por lo que si la RICE se ubica por encima de esta, el stent medicado no es costo-efectivo. En la figura se observa que para que el stent medicado sea costo efectivo, su precio debe ser igual o menor a 3.580.000 $.
Los resultados del análisis de sensibilidad probabilístico se presentan en la figura 3, en donde se observa que para el umbral considerado (representado por la línea vertical), la probabilidad de que el stent medicado sea costo-efectivo es del 29%. A partir de un umbral de 54.000.000 $, el stent medicado obtiene una probabilidad mayor de ser costo efectivo respecto al convencional.
Para el umbral considerado, el VEIP para toda la población de pacientes con IAMST se ubica en 83.789 $ millones de pesos, alcanzado un valor máximo de 231.330 $ millones de pesos a una disposición a pagar de 54.000.000 $ (fig. 4). Adicionalmente, para un umbral de tres veces el PIB per cápita, se encontró un VEIPP cercano a cero para las variables de costos, mientras que para las utilidades se ubicó en 9.679 $ millones de pesos, para las probabilidades conjuntas de TVR, IM y ST de 15.775 $ millones de pesos y para la probabilidad de trombosis muy tardía del stent de 19.476 $ millones de pesos. El VEIPP más elevado se relacionó con la probabilidad de muerte, que ascendió a 71.114 $ millones de pesos (fig. 5).
Los valores más altos del VEIPP se ubicaron en un umbral de 54.000.000 $, alcanzando valores de 512 $ millones de pesos para costos, de 45.644 $ millones de pesos para las probabilidades conjuntas de TVR, IM y ST, de 21.477 $ millones de pesos para las utilidades, de 60.060 $ millones de pesos para la probabilidad de trombosis muy tardía del stent y de 219.770 $ millones de pesos para la probabilidad de muerte.
DiscusiónLos resultados de este análisis económico sugieren que en Colombia el stent medicado no es costo-efectivo para pacientes con IAMST, incluso en un horizonte temporal de largo plazo. Lo anterior se debe al alto diferencial de precios, y el hecho de que los beneficios clínicos que genera el stent medicado en la reducción de la tasa de revascularización del vaso tratado en el primer año y siguientes, se ven compensados por el aumento en la probabilidad de sufrir una trombosis muy tardía del stent a largo plazo.
En el análisis de sensibilidad se evidencia que el precio del stent medicado es una variable que influye significativamente en los resultados. El diferencial de precios entre los dos tipos de stent es una variable clave que el decisor debe tener en cuenta, y las políticas regulatorias podrían ayudarle a determinar la deseabilidad de uno u otro tipo de stent para el sistema de salud.
Por otro lado, se encuentra un VEIP relativamente alto, lo cual indica que el costo de la incertidumbre en la decisión es significativo. La fuente de dicha incertidumbre puede deberse a que la RICE está relativamente cerca del umbral. Adicionalmente, el VEIPP resultó más elevado para la probabilidad de muerte y de trombosis muy tardía del stent, lo que sugiere que podría ser costo-efectiva, si bien se requiere mayor investigación futura alrededor de estos desenlaces. Sin embargo, es importante notar que lo anterior depende de los costos esperados de la realización de mayor investigación, los cuales no fueron calculados en este trabajo.
Los hallazgos de esta investigación van en la misma línea que lo hallado en otras evaluaciones económicas para pacientes con IAMST, las cuales han encontrado resultados poco favorables para el stent medicado, y mucha incertidumbre alrededor de la estimación y la decisión, recomendando, por tanto, mayor investigación respecto al tema24,25. No obstante, es importante notar que hacer una comparación directa entre los resultados de la literatura internacional puede no ser adecuado debido a que las diferencias en aspectos metodológicos y en los modelos tarifarios y de contratación pueden ser muy variables, e impactar de manera significativa los resultados encontrados según el contexto de salud26.
En este trabajo se realizó una evaluación económica de novo con base en la mejor evidencia disponible para el país, e incluyendo un análisis del VEIP, el cual no ha sido incorporado con frecuencia en las evaluaciones económicas hechas en Colombia. El VEIP se ha perfilado como un elemento fundamental para la elaboración de un marco de toma de decisiones racional en los sistemas de salud27, y es un insumo adicional al análisis de costo-efectividad que enriquece el alcance de la evaluación económica.
El trabajo tuvo algunas limitaciones. En primer lugar, aunque el estudio que calculó las ponderaciones de utilidad incluyó pacientes colombianos, estas se calcularon con base en valoraciones de la población del Reino Unido, las cuales pueden no ser aplicables a nuestro medio. En este sentido es necesario que en el país se avance en la estimación de ponderaciones de utilidad propias. En segundo lugar, la revisión de Cochrane utilizó datos no publicados, y hace hincapié en cierta falta de estandarización de los diseños y definiciones por parte de los ensayos clínicos aleatorios incluidos. En tercer lugar, en el modelo se excluyó la posibilidad de tratar a los pacientes con bypass o trombólisis en sucesivas intervenciones. Por último, en el análisis no se incluyeron subgrupos de pacientes específicos con IAMST (diabéticos, con un tamaño de vaso pequeño, entre otros) debido a que no se encontró suficiente evidencia clínica para construir el modelo diferenciado para cada subgrupo. Además, tampoco se consideraron dentro del modelo los posibles costos y efectividad de los stent medicados de segunda generación (everolimus y zotarolimus), los cuales han aumentado progresivamente su participación en la práctica clínica actual. Los dos puntos anteriores se identifican como posibles focos de investigación futura en el tema, que permitirían generar un mayor flujo de información basado en evidencia científica para los tomadores de decisiones del país.
ConclusionesLos resultados obtenidos en este trabajo indican que el stent medicado con sirolimus no es costo-efectivo para pacientes con IAMST en Colombia. Lo anterior se debe a que la reducción en la probabilidad de la tasa de revascularización del vaso tratado con el stent medicado se ve compensada por un aumento en la probabilidad de sufrir una trombosis muy tardía del stent. Variables como el diferencial de precios entre los dos tipos de stent, y la probabilidad de muerte y de trombosis muy tardía del stent, determinan su deseabilidad para el sistema de salud colombiano. Se recomienda mayor investigación alrededor de estos desenlaces clave, así como en subgrupos específicos de pacientes con IAMST. También se identifica la necesidad de realizar estudios económicos adicionales que consideren los costos y efectividad de los stents de segunda generación (everolimus y zotarolimus), los cuales están usándose cada vez más en la práctica clínica.
NotaLos resultados de esta investigación son parte del trabajo de grado llevado a cabo por el autor para optar por el título de Economista en la Universidad de Antioquia. Parte de la información empleada en el trabajo fue extraída de la Guía de Atención Integral basada en la evidencia, para la detección temprana, atención integral, seguimiento y rehabilitación de pacientes con diagnóstico de un evento coronario agudo, realizada por la Universidad de Antioquia en el marco de la Alianza Cinets, y financiada por Colciencias y el Ministerio de Salud y Protección Social, a partir de la convocatoria 500 de 2009.
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.
A los doctores Aurelio Mejía y Juan David Ramírez por su acompañamiento y dedicación. A los Drs. Juan Manuel Senior, Natalia Acosta y a los demás autores de la guía por los aportes hechos a esta investigación.