La fibrilación auricular es la arritmia más frecuente en los pacientes ancianos. La decisión de la anticoagulación en este grupo puede ser difícil. Quisimos estudiar el manejo de la anticoagulación oral en pacientes muy mayores con fibrilación auricular en la práctica clínica real y los factores asociados con la decisión de anticoagular.
MétodosEstudiamos todos los pacientes mayores de 80 años de edad, con fibrilación auricular conocida atendidos en la consulta de geriatría de junio a diciembre de 2013.
ResultadosEstudiamos 90 pacientes, con edad media de 85,6 años. La media de la puntuación de CHA2DS2-VASc fue de 4,7 y la media de HAS-BLED fue de 2. El 53% estaban anticoagulados. De los pacientes anticoagulados, el 96% tomaban acenocumarol y un 4% los nuevos anticoagulantes. En el análisis multivariante, la edad y el antecedente de demencia se asoció a la decisión de no anticoagulación.
ConclusionesSegún nuestros resultados, un alto porcentaje de pacientes muy mayores con fibrilación auricular están sin anticoagular. El antecedente de demencia y la edad pesan más que la puntuación CHAD2DS2-Vasc y HAS-BLED a la hora de decidir la anticoagulación.
Atrial fibrillation is the most common arrhythmia in elderly patients. Anticoagulation decision in this group can be difficult. We wanted to study the management of oral anticoagulation in very elderly patients with atrial fibrillation in clinical practice and the factors associated with the decision to anticoagulation.
MethodsWe studied all patients older than 80 years with known atrial fibrillation treated at the geriatric consultation from June to December 2013.
ResultsWe studied 90 patients with a mean age of 85.6 years. The mean score of CHA2DS2-VASc was 4.7 and the mean of HAS-BLED was 2. 53% were anticoagulated. Out of anticoagulated patients, 96% were taking Acenocumarol and 4% new anticoagulants. In multivariate analysis, age and history of dementia was associated with the decision not to use anticoagulants.
ConclusionsOur results suggest that a high percentage of very elderly patients with atrial fibrillation are without anticoagulation. The history of dementia and age outweigh the CHAD2DS2-Vasc and HAS-BLED score on deciding to anticoagulate.
La fibrilación auricular (FA) es la arritmia más frecuente en los pacientes ancianos, y su prevalencia aumenta con la edad, afectando al 5% de los pacientes mayores de 65 años de edad, y al 10% de los mayores de 80 años1. La población anciana tiene un alto riesgo de ictus y de embolias sistémicas por lo que estaría indicada en la mayoría de ellos la anticoagulación oral2. No obstante, la anticoagulación oral está infrautilizada en este grupo etario. Según algunos estudios hasta un 50% de los pacientes con indicación de anticoagulación no la reciben. Las principales razones para no prescribir anticoagulación en estos pacientes son: el alto riesgo de sangrado, la comorbilidad asociada, la polifarmacia y el elevado riesgo de caídas3. Las guías clínicas actuales consideran la edad como un factor de riesgo tanto de ictus como de sangrado lo que puede generar incertidumbre. Además, los pacientes octogenarios no están incluidos en la mayoría de los ensayos clínicos aleatorizados4.
De acuerdo con esto, quisimos estudiar la utilización en un entorno clínico real de la anticoagulación oral en pacientes de la tercera edad con FA ya conocida, atendidos en la consulta de geriatría y analizar qué factores influían en la no prescripción de la anticoagulación.
MétodosEstudiamos de forma retrospectiva todos los pacientes mayores de 80 años de edad con FA ya conocida atendidos en la consulta de geriatría desde junio de 2013 a diciembre del mismo año. Recogimos datos epidemiológicos, clínicos y analíticos así como el tratamiento que recibían (tabla 1). Valoramos el estado funcional de los pacientes con la escala Barthel que va de 0 a 100 (puntuación 100: capacidad funcional normal)5. Calculamos el riesgo embólico según la escala CHA2DS2-VASC6 y el riesgo hemorrágico según la escala HAS-BLED7.
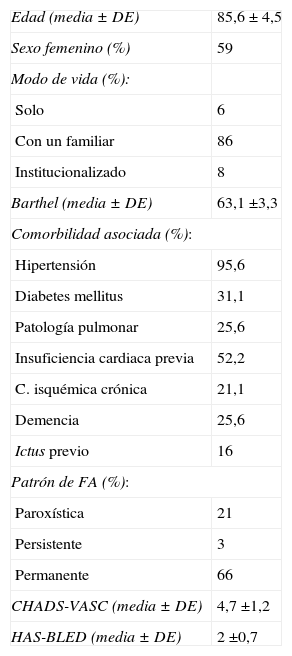
Características de los pacientes
| Edad (media±DE) | 85,6±4,5 |
| Sexo femenino (%) | 59 |
| Modo de vida (%): | |
| Solo | 6 |
| Con un familiar | 86 |
| Institucionalizado | 8 |
| Barthel (media±DE) | 63,1 ±3,3 |
| Comorbilidad asociada (%): | |
| Hipertensión | 95,6 |
| Diabetes mellitus | 31,1 |
| Patología pulmonar | 25,6 |
| Insuficiencia cardiaca previa | 52,2 |
| C. isquémica crónica | 21,1 |
| Demencia | 25,6 |
| Ictus previo | 16 |
| Patrón de FA (%): | |
| Paroxística | 21 |
| Persistente | 3 |
| Permanente | 66 |
| CHADS-VASC (media±DE) | 4,7 ±1,2 |
| HAS-BLED (media±DE) | 2 ±0,7 |
DE: desviación estándar; FA: fibrilación auricular.
Para el análisis de datos se utilizó el paquete estadístico Stata versión 12.1 (Stata Corp, 4905 Lake Way, Texas, Estados Unidos). Las variables continuas se expresaron como media y desviación estándar (DS) y las variables categóricas en valor absoluto y porcentaje. Para comparar las proporciones se utilizó la prueba de Chi Cuadrado (χ2) y para comparar variables cuantitativas se utilizó la t de Student. Se comprobó el supuesto de normalidad con el test de Shapiro-Wilk. Se realizó un análisis univariante y multivariante mediante regresión logística para identificar las variables asociadas a la decisión de anticoagular. Para todas las pruebas estadísticas se consideró un resultado estadísticamente significativo un valor p<0,05 y se calcularon los intervalos de confianza al 95%.
ResultadosSe estudiaron un total de 90 pacientes con una media de edad de 85,6 años (DE 4,5). Las características de los pacientes quedan recogidas en la tabla 1. La media de la puntuación de la escala CHA2DS2-VASC fue de 4,7 (DE 1,2) y la media de la escala HAS-BLED fue de 2 (DE 0,7). El 53% de los pacientes estaban anticoagulados, de ellos el 96% recibían acenocumorol y el 4% los nuevos anticoagulantes. El 94% de los sujetos no anticoagulados recibían algún antiagregante.
En el análisis univariante no hubo diferencias estadísticamente significativas en la prescripción de la anticoagulación según el patrón de FA, el modo de vida de los pacientes, el sexo, la presencia de déficit visual o auditivo ni del estado funcional valorado por la escala Barthel. No encontramos diferencias estadísticamente significativas en la puntuación de las escalas de CHA2DS2-VASC y HAS-BLED entre los pacientes anticoagulados y los no anticoagulados.
Encontramos que los factores que sí se asociaban con la decisión de no anticoagulación eran una edad más avanzada, el antecedente de demencia y no tener antecedente de insuficiencia cardiaca. En el análisis multivariante, solo la edad y el antecedente de demencia se asociaron de forma significativa con la decisión de no anticoagulación (tabla 2).
Análisis univariante y multivariante de los factores asociados a la decisión de no anticoagulación
| Univariante (odds ratio, IC al 95%; p) | Multivariante (odds ratio, IC al 95%; p) | |
|---|---|---|
| Edad | 0,9; IC: 0,81-0,95; p=0,04 | 0,89, IC: 0,8-0,98; p=0,03 |
| Demencia | 0,27, IC: 0,1-0,77; p=0,01 | 0,25, IC: 0,08-0,73; p=0,01 |
| Antecedente de insuficiencia cardiaca | 2,45, IC: 1,05-5,71; p=0,04 | 2,3, IC: 0,93-5,81; p=0,06 |
IC: intervalo de confianza.
Los pacientes ancianos con FA, tienen un riesgo elevado de ictus ya que solamente considerando la edad, la puntuación en la escala CHA2DS2-VASC es de dos y de acuerdo con las guías clínicas actuales deberían estar anticoagulados6. No obstante, la edad también es un factor de riesgo de sangrado por lo que la decisión de anticoagular a un paciente anciano puede resultar complicada para el médico. Los datos disponibles sobre la anticoagulación oral en los ancianos son limitados y este tipo de pacientes no suelen estar incluidos en los ensayos clínicos.
En nuestro estudio, los pacientes a pesar de tener un alto riesgo embólico y un riesgo moderado de hemorragia solamente el 53% de los casos estaban anticoagulados. Este porcentaje es similar a otros trabajos ya publicados1. En el trabajo publicado por Lotze et al. en el que se incluyeron pacientes ingresados de≥80 años con FA, solamente el 26% fueron dados de alta con anticoagulantes orales8. En el estudio de Denoël et al. en el que se incluyeron pacientes con FA algo más jóvenes (≥ 75 años), el 61% de ellos recibieron anticoagulación oral9.
Observamos, además, la baja proporción en la prescripción que suponen los nuevos anticoagulantes orales. Estos nuevos fármacos han demostrado no ser inferiores en la prevención del ictus respecto a los antagonistas de la vitamina K, con un riesgo de sangrado similar o menor10, evitando las fluctuaciones del INR y la necesidad de una estrecha monitorización de INR por lo que varios ensayos clínicos consideran que los nuevos anticoagulantes deben ser considerados en los pacientes ancianos con indicación de anticoagulación11.
Comprobamos que en la práctica diaria real, en la decisión de anticoagular al paciente anciano, valoramos más otros factores como la edad y el antecedente de la demencia que hacen referencia a la fragilidad, al estado funcional y al mental y se tiene menos en cuenta la puntuación de la escala CHA2DS2-VASC. Sería interesante añadir en las guías nuevos modelos para una mejor estratificación del riesgo de sangrado e ictus en los pacientes de edad avanzada.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.