El síndrome de repolarización precoz el cual está determinado por el punto J y el segmento S-T en el electrocardiograma, anteriormente se creía que era un patrón benigno. En las últimas décadas se ha demostrado su carácter maligno cuando se presenta en las derivaciones inferiores y/o las laterales dado su potencial para desencadenar arritmias letales (ocurre en un 1-13% de la población general y en un 15-70% de los casos de fibrilación ventricular idiopática), como es el caso de la taquicardia ventricular polimórfica idiopática que puede degenerar en la fibrilación ventricular y la muerte súbita. Se presenta el caso de una paciente de 41 años de edad, quien presenta inicialmente episodios de palpitaciones, síncope y muerte súbita en quien posteriormente se evidencia un trastorno de repolarización precoz tipo 2.
It used to be believed that the syndrome of early repolarization, which is determined by the point J and ST segment on the electrocardiogram, was a benign pattern. In recent decades its malign character has been shown when presented in the inferior leads and/or side given its potential to trigger lethal arrhythmias (occurs 1-13% of the general population and in 15-70% of cases of idiopathic ventricular fibrillation), as in the case of idiopathic polymorphic ventricular tachycardia that can degenerate into ventricular fibrillation and sudden death. A case of a 41 year-old patient who initially presented episodes of palpitations, syncope and sudden death is presented, in whom subsequently early repolarization type 2 disorder is evidenced.
El síndrome de repolarización precoz es una patología que se presenta entre el 2-10% de la población general, se define por la presencia de onda J (onda con deflexión positiva que une la parte final del complejo QRS con el inicio del segmento S-T) y la forma del segmento S-T1–8, los cuales se presentan en cualquier derivación, siendo las derivaciones inferiores y/o las laterales del electrocardiograma de 12 derivaciones las que conllevan riesgo de arritmogénesis ventricular. Se clasifican en tres patrones por Antzelevitch, siendo el patrón 3 el de mayor riesgo para presentar muerte súbita por eventos arritmogénicos3,8–10.
En corazones normales, el proceso de despolarización a repolarización es relativamente corto, siendo la sobreposición entre la despolarización tardía y la temprana repolarización de apenas 10 milisegundos; en este caso si la deflexión de la J toma la forma de domo o del inglés «slurring» es referida como onda J. Esta constituye una manifestación en el potencial de acción de una muesca del epicardio ventricular mediado por una transitoria corriente de salida Ito. Se ha logrado demostrar que existen componentes tanto genéticos como hormonales que hacen que esta patología se presente desde la adolescencia en personas sin alteración estructural cardiaca de base, tiene una mayor prevalencia en hombres pero disminuye con el paso de los años1, su manejo principal está constituido por el implante de cardiodesfibriladores y antiarrítmicos siendo la quinidina el medicamento de elección1, se presenta el caso de una paciente que comienza con síncope precedido por palpitaciones, en el electrocardiograma se evidenció un trastorno de repolarización inferolateral que explicaba la sintomatología de la paciente.
Reporte de casoPaciente de sexo femenino de 41 años de edad, ama de casa, quien consulta por cuadro de cuatro horas de evolución, caracterizado por palpitaciones rápidas, de inicio súbito, asociadas a dolor precordial opresivo no irradiado y disnea de pequeños esfuerzos, que desencadena cuadro de síncope con posterior parada cardiaca, sin episodios previos. Su historia clínica personal revela antecedentes médicos de migraña, osteocondritis, hemorroides externas grado I, tabaquismo pasivo durante cinco años, tres gestaciones a término, uso de medicamentos tales como: el propranolol 40mg por noche, el naproxeno 250mg cada 12 horas y el acetaminofen ocasional.
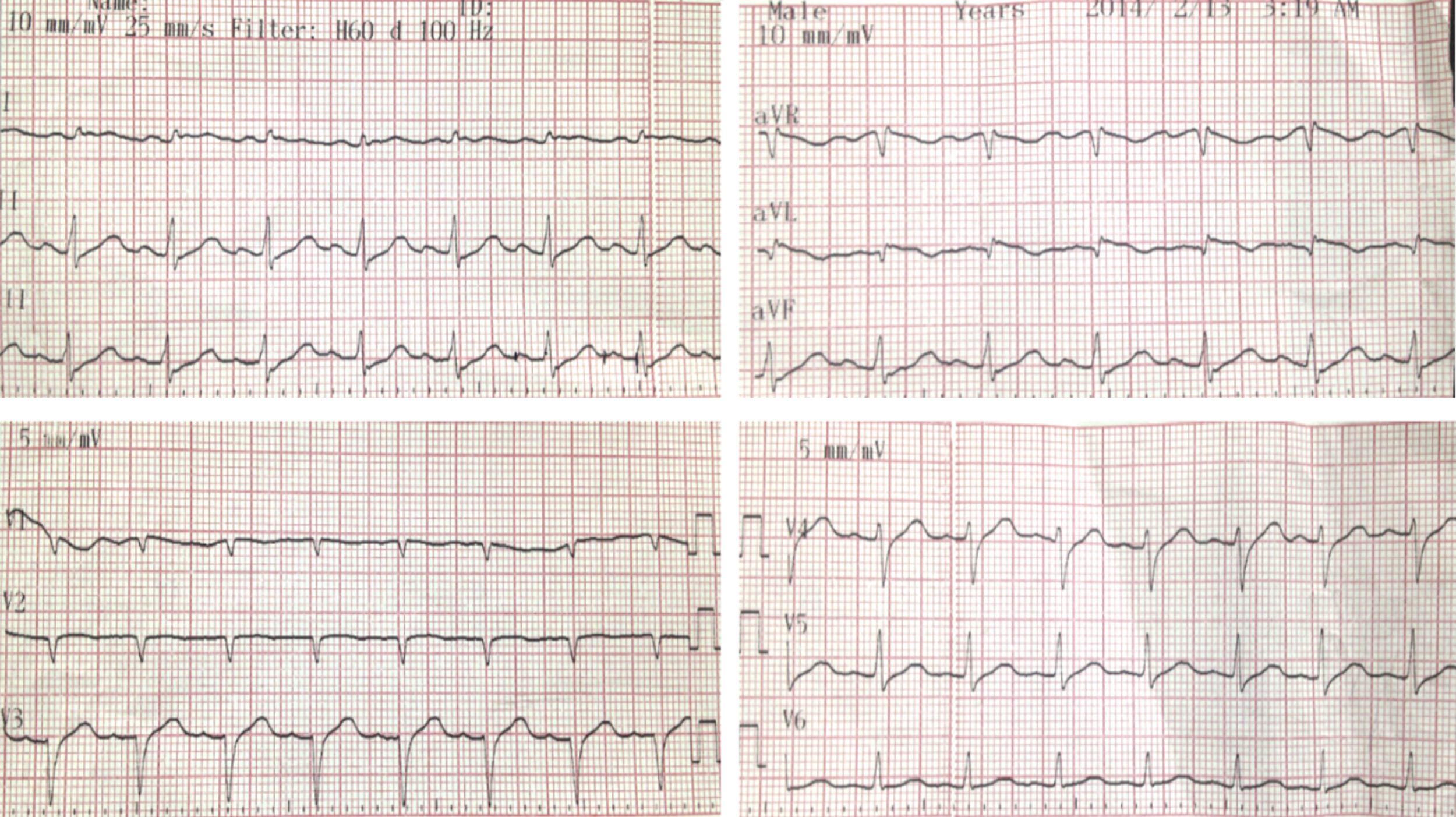
En la evaluación inicial en el servicio de urgencias se encontró al visoscopio ritmo de fibrilación auricular rápida, dando inicio a manejo con amiodarona, pero posteriormente presenta ritmo de fibrilación ventricular, que requiere de maniobras de reanimación cardiopulmonar avanzadas y desfibrilación en tres oportunidades con 360 julios, con retorno a ritmo sinusal, requiere soporte ventilatorio. El electrocardiograma (fig. 1), tomado posterior a la cardioversión, revela elevación del segmento ST de 0,2mV en aVL y de 0,1mV en DI con descenso de este en las derivadas de la pared inferior. El ecocardiograma transtorácico mostró, como único hallazgo anormal, un defecto de la contractilidad segmentaria del ventrículo izquierdo en su segmento basal y medial de la pared inferior y posterior y del segmento basal de la pared lateral, con función sistólica del 48%. Con el fin de evaluar la etiología isquémica se realizó una angiografía coronaria, donde se observó unas arterias epicárdicas sin lesiones angiográficamente significativas y una función sistólica del ventrículo izquierdo normal.
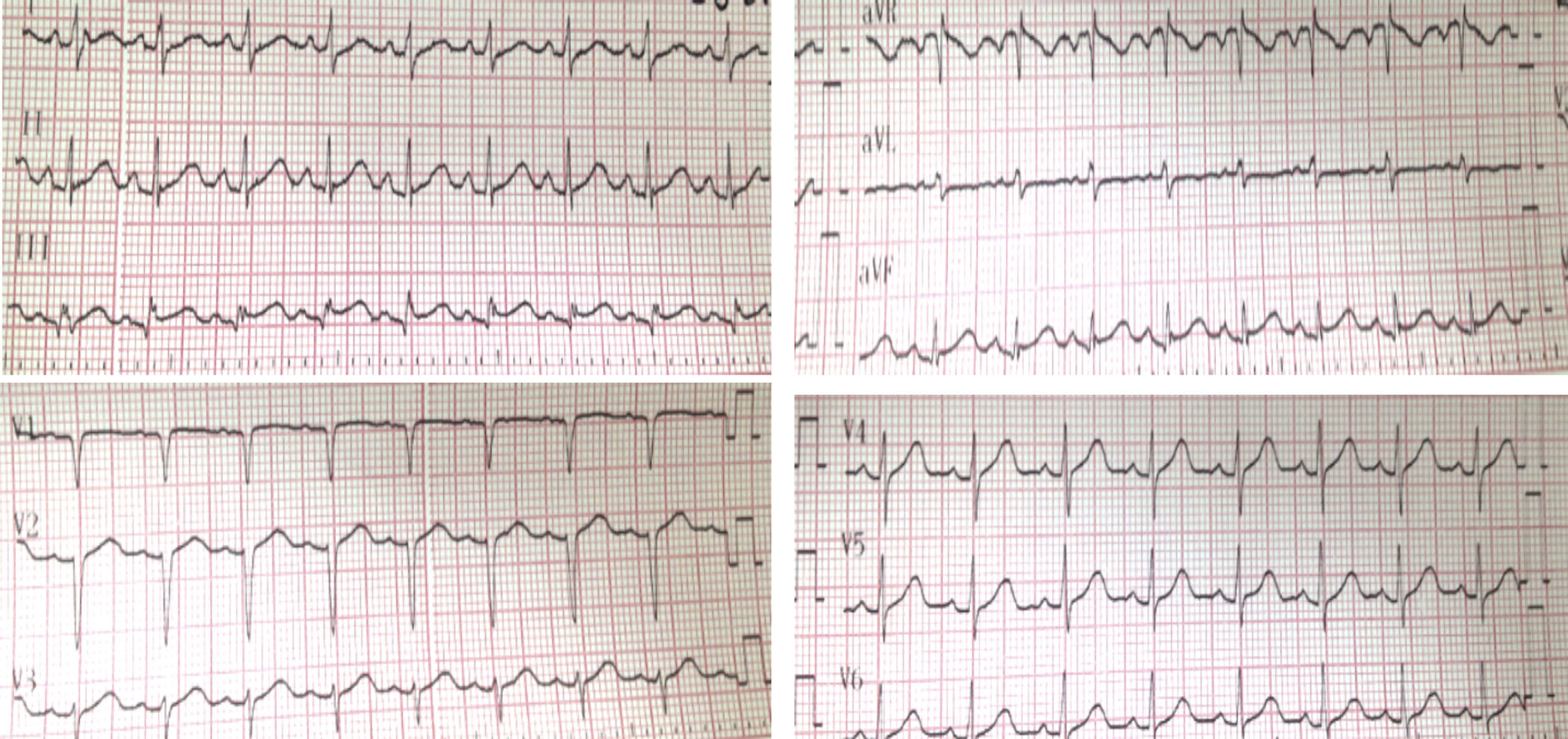
En el electrocardiograma previo a la salida (fig. 2) se puede observar un patrón de repolarización precoz en DII, DIII, aVF, llamando la atención la forma de elevación del segmento ST en forma de vela, compatible con el síndrome de Brugada atípico vs. el síndrome de repolarización precoz, con una localización electrocardiográfica atípica. Dado lo anterior se considera que la paciente cursa con un cuadro de muerte súbita secundario a canalopatía de tipo repolarización precoz, con una presentación de electrocardiografía muy típica, por lo que se considera necesario y urgente el implante de dispositivo tipo cardiodesfibrilador bicameral para prevención secundaria de muerte súbita.
DiscusiónEl síndrome de repolarización precoz fue descrito en la década de los años 60 por Wasserburguer et al., y en su momento se consideró que afectaba al 2% de la población general, siendo un hallazgo benigno4. En aproximadamente el 30% de los electrocardiogramas tomados, se observaba la onda J11, esta onda básicamente se presentaba en las derivaciones precordiales V2-V4 con una altura de hasta 4mm y un ascenso del segmento S-T.12 A finales del siglo pasado y principios de este Haïssaguerre et al.12, Haïssaguerre et al.13, y Nam14, evidenciaron que los pacientes con FV idiopática presentaban repolarización temprana en el electrocardiograma del 31% para Haissaguerre y 60% para Nam. De igual forma se evidenció que hasta en el 70% de los pacientes que sobrevivían a un episodio de taquicardia ventricular polimórfica era debido a un trastorno de repolarización precoz sobre todo tipo 2 que se presentaba en las derivaciones inferiores y/o laterales en el electrocardiograma de 12 derivaciones.
La onda J es una deflexión positiva vista al final del complejo QRS e inicio del segmento S-T. Si la deflexión del punto J toma la forma de domo o joroba es usualmente referido como onda J15,16. Una onda J en el electrocardiograma es la manifestación en el potencial de acción de una muesca del epicardio ventricular mediado por una transitoria corriente de salida (Ito 1). En la fisiopatología de la repolarización precoz vamos a ver que el músculo ventricular se divide en tres capas: la epicárdica, las células M y el endocardio, en los cuales el potencial de acción presenta diferentes velocidades para así disminuir la dispersión de heterogeneidad que conllevaría a reentradas en la fase dos, que es el mecanismo por el cual este trastorno termina produciendo fibrilación ventricular polimórfica3,4,11.
Las corrientes de Ito y las corrientes de potasio en la fase uno del potencial de acción son las encargadas de producir la onda J que se evidencia en el electrocardiograma, y se puede evidenciar que estas corrientes predominan básicamente en el epicardio con respecto al endocardio donde son mínimas, por lo cual se crea un gradiente de voltaje transmural que va a producir la onda J. Igualmente hay mayor densidad en el ventrículo derecho, sobre todo a nivel del tracto de salida del mismo en comparación con el ventrículo izquierdo, también hay mayor densidad de corriente Ito en la pared inferior en comparación con la anterior. Varias fases del potencial de acción ventricular involucran movimientos hacia el interior del sodio y calcio y movimientos hacia el exterior del potasio. Esta corriente Ito es independiente del calcio, es codificado por el K.V 4.3 y puede ser específicamente inhibido por 4 aminopiridinas, como se mencionó previamente, estos juegan un relevante papel en la fase uno del potencial de acción ventricular2–5,11.
El trastorno de repolarización precoz es dividido por Antzelevitch en tres subtipos:
- 1.
Predomina en las precordiales derechas, esta forma es muy prevalente entre hombres atletas sanos y es raramente visto en sobrevivientes de episodios de fibrilación ventricular.
- 2.
Predomina en las derivaciones inferiores o las inferolaterales, la mayoría de los casos de FV idiopática tiene este patrón, predomina en hombres jóvenes sanos.
- 3.
Compromiso global de las derivaciones, asociado con mayor riesgo para el desarrollo de arritmias malignas. Este es el que más se asoció con tormenta arrítmica. A menudo puede ser similar al tipo 2, exhibiendo un patrón de repolarización inferolateral antes de desarrollar la TV/FV cuando pronunciadas ondas J son también observadas en precordiales derechas3–10.
Tikkanen propone otra clasificación en la cual la repolarización precoz es el punto J y la elevación del segmento S-T>1mm en dos o más derivaciones contiguas:
- a.
Punto J con rápido ascenso del segmento S-T considerado como una forma benigna.
- b.
Punto J con horizontal o descendente segmento S-T considerado como la forma maligna9,11.
La magnitud de la elevación del punto J puede tener significación pronóstica, siendo cualquiera de los dos, «slurring» o muesca, con una elevación>0,2 mv, que es relativamente raro en la población3,17. Tiene mayor prevalencia en hombres jóvenes, aunque a medida que pasan los años el riesgo se disminuye evidenciándose que hay un componente hormonal en esta patología, igualmente, este síndrome de onda J se divide en congénito y adquirido, siendo el síndrome de brugada y la repolarización precoz de causa genética y la hipotermia con la elevación del S-T en la isquemia de causa adquirida5.
En cuanto a las manifestaciones clínicas podemos evidenciar: las palpitaciones, el síncope y la muerte súbita, como las principales características clínicas, en general, los episodios se presentan de noche o en la mañana dado que el tono parasimpático es mayor; aproximadamente 6 genes han sido asociados al síndrome de repolarización precoz (ERS 1-6)3.
Como se puede observar, la paciente mostraba un cuadro compatible con el síndrome de repolarización tipo 2, el cual era de alto riesgo por haber presentado síncope y muerte súbita, inicialmente manejada con amiodarona pero como se conoce la amiodarona no actúa sobre canales Ito llegando incluso a ser perjudicial. Para este tipo de pacientes, en el episodio agudo, es de elección el isoproterenol el cual debe aumentar la FC un 20% o mayor a 90 lat/min. Para el manejo crónico se debe implantar un CDI y en caso de persistir con descargas, lo cual es muy frecuente, se debe iniciar quinidina que actúa sobre las corrientes de Ito.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de los pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.