Los resultados del tratamiento quirúrgico de los aneurismas de aorta abdominal dependen de múltiples factores asociados al paciente y a la experiencia del grupo tratante.
ObjetivosDescribir los resultados obtenidos en el tratamiento quirúrgico de aneurismas de aorta abdominal por un grupo multidisciplinario y evaluar el impacto del volumen de casos año y de la experiencia adquirida.
MétodosCohorte histórica de pacientes con diagnóstico de aneurisma de aorta abdominal sometidos a tratamiento quirúrgico desde junio de 1994 a junio de 2013, en la que se establecieron tres grupos: Grupo 1, aneurisma roto reparo abierto; Grupo 2, pacientes electivos reparo abierto; Grupo 3, pacientes electivos reparo endovascular. El desenlace primario a evaluar fue mortalidad hospitalaria, y el secundario, morbilidad asociada con el procedimiento. Para el análisis, la cohorte se dividió en dos: casos intervenidos de 1994 a 2002 y casos de 2002 a 2013, fundamentado en la implementación del programa endovascular en la institución en 2002.
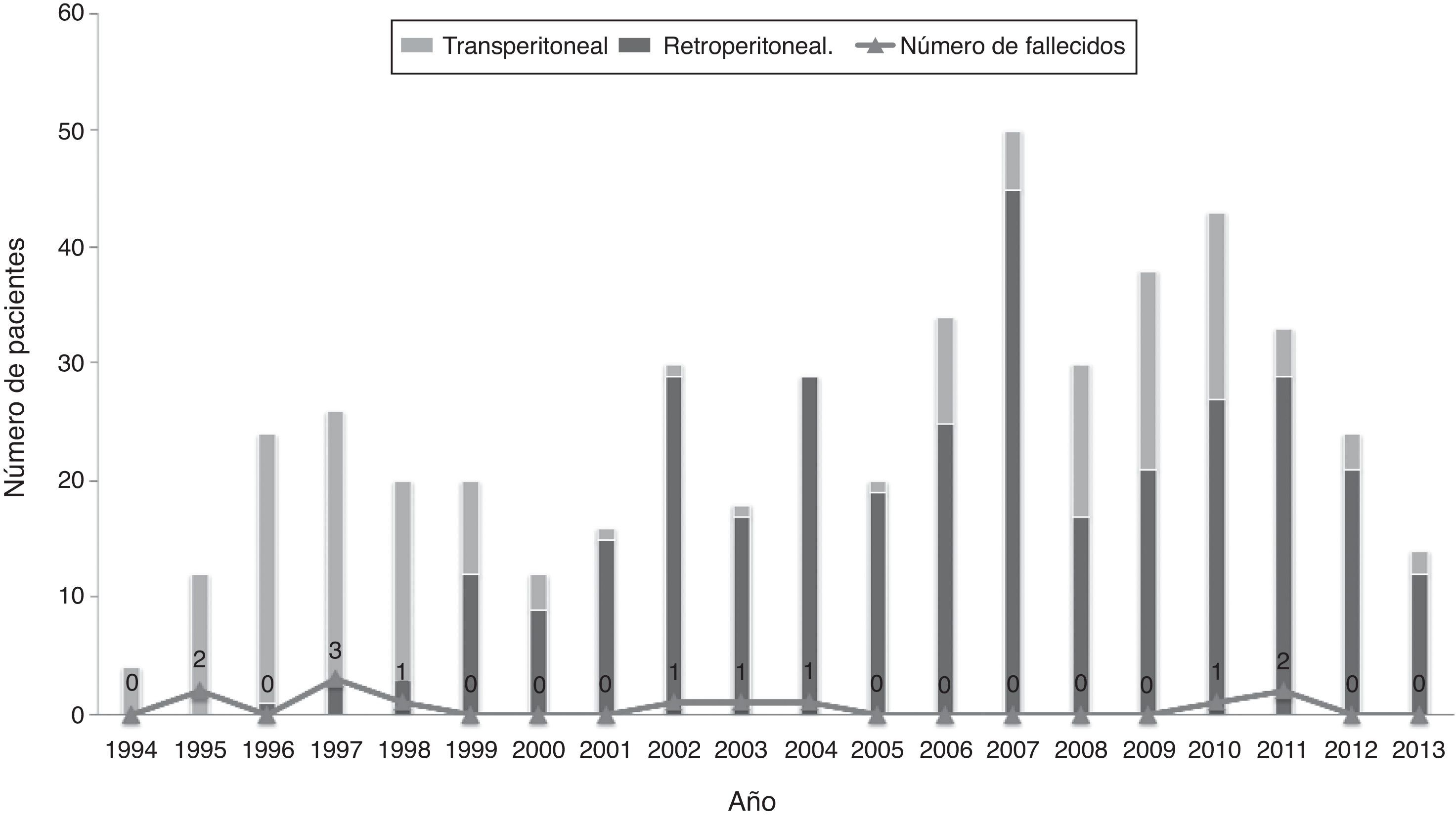
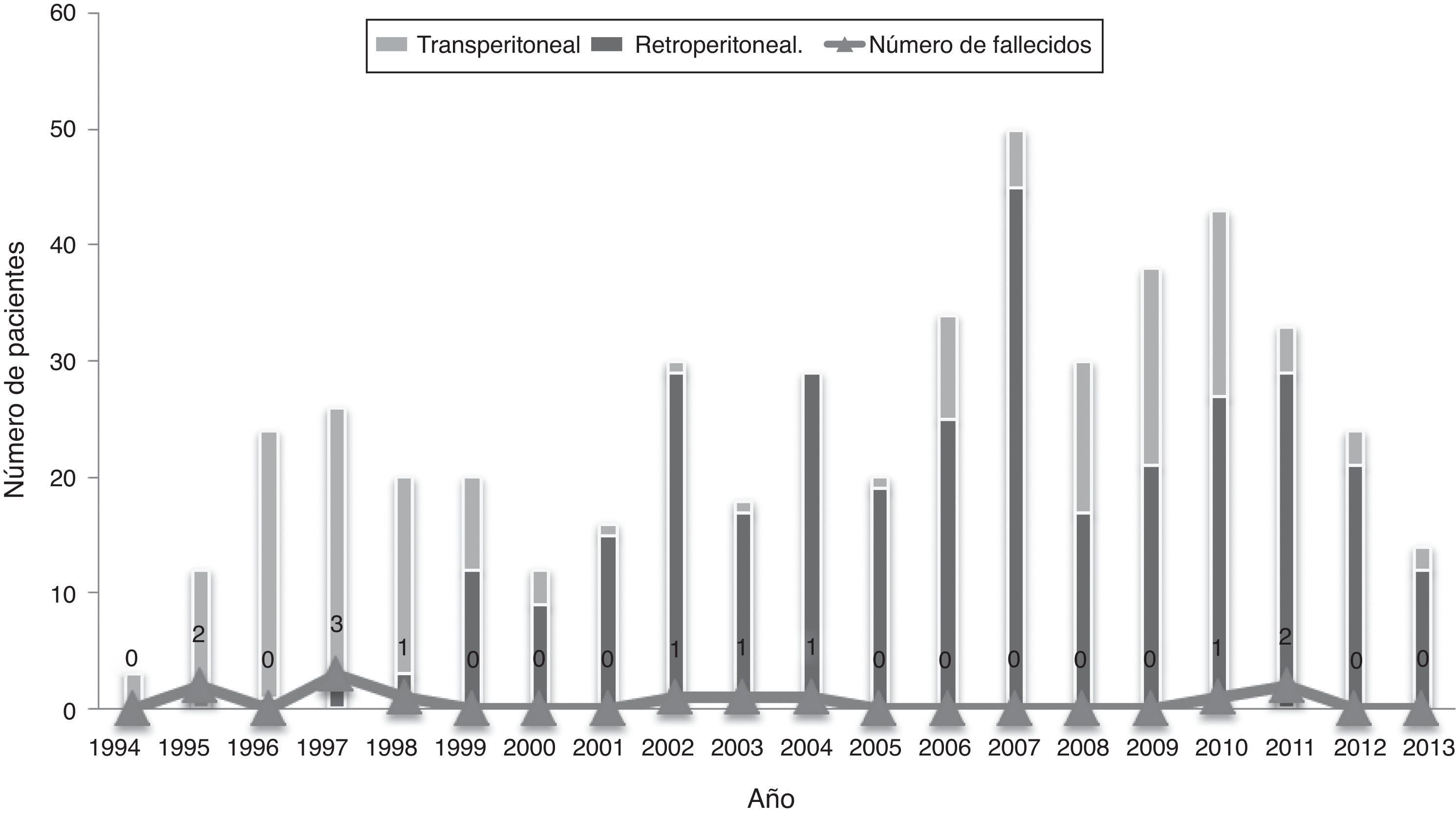
ResultadosSe intervinieron 573 pacientes en total. En el Grupo 1, 65; en el 2, 433, y en el 3, 75. La mortalidad global fue de 28,6, 2,8 y 1,3% respectivamente. Se demostró un incremento significativo en el volumen de casos (233%) y una reducción importante en la mortalidad de los casos abiertos después de 2002 (4,8 vs. 2,0%, p=0,19).
ConclusionesLa implemetación de la terapia endovascular ha contribuido a aumentar el número de pacientes tratados con aneurisma de aorta abdominal en nuestra institución. El aumento del volumen se tradujo en disminución efectiva de la mortalidad.
Surgical treatment outcomes for infrarenal abdominal aortic aneurysm repair depend on patient factors and attending vascular team expertise.
ObjetivesTo describe the outcomes of surgical treatment of abdominal aortic aneurysm performed by an interdisciplinary team and to evaluate the effects of annual caseload and acquired expertise.
MethodsHistoric cohort of patients with abdominal aortic aneurysm diagnosis surgically treated from January 1994 to June 2013. Three groups were established: Group 1 was for open ruptured abdominal aortic aneurysm repair, Group 2 was for open elective repair and Group 3 was for elective endovascular aneurysm repairs. Primary outcome was in-hospital mortality, and secondary outcomes were peri-procedural morbidity. For analysis the cohort was divided in two: cases repaired from 1994 to 2002 and from 2002 to 2013. This was based in the implementation of endovascular therapy from 2002 at the institution.
Results573 patients were treated; Group 1: 65 patients; Group 2: 433 patients; Group 3: 75 patients. Mortality was 28.6%, 2.8% and 1.3% respectively. A significant rise in annual caseload (233%) was demonstrated and a trend toward lowering in surgical mortality (4.8 vs. 2.0%, p=0.19) after 2002.
ConclusionsImplementation of endovascular repair has contributed to rising annual caseload of patients with abdominal aortic aneurysm at our institution. This rising in volume correlates with effective lowering in mortality.
Los aneurismas de la aorta abdominal infrarrenal son una patología que afecta principalmente a pacientes de sexo masculino, mayores de 50 años, con antecedente familiar de aneurismas y fumadores. Los estudios mundiales reportan una incidencia del 1,3% en hombres de 45 a 54 años y del 12,5% en mayores de 75 años. La incidencia reportada para las mujeres es menor, del 0 al 5%, en esos mismos grupos etáreos1–3.
La historia natural de la enfermedad es el crecimiento progresivo hasta la rotura, con potencial devastador, tanto en términos de mortalidad, como en complicaciones relacionadas con el tratamiento y los costos de atención4.
Los resultados del tratamiento quirúrgico dependen de múltiples variables, entre ellas la circunstancia de realización (electivo vs. urgencia), los factores de riesgo del paciente, la experiencia y el volumen de casos del grupo tratante, así como las técnicas de reparación (corrección abierta vs. endovascular)5–13. Estos resultados se reportan generalmente en términos de mortalidad a treinta días, estancia hospitalaria y aparición de complicaciones periopeatorias; la literatura muestra tasas de mortalidad para los casos electivos abiertos entre un 3,8 a 8% en estudios poblacionales7 pero los reportes de centros de alto volumen muestran resultados aún mejores, con una mortalidad inferior al 2%, estancia hospitalaria promedio de 8 días e incidencia de complicaciones postoperatorias alrededor del 17%8–11.
En los casos de rotura, la mortalidad postoperatoria del reparo abierto continúa siendo alta, con tasas que oscilan entre el 30 al 50%14,15.
En la última década se difundió el reparo endovascular como una alternativa de tratamiento para los pacientes de alto riesgo inicialmente, pero en la actualidad cerca del 70% de los casos electivos son tratados de esta forma en países desarrollados.
Este artículo describe los resultados del tratamiento de los aneurismas de aorta abdominal infrarrenal tratados por un equipo multidisciplinario en la Fundación Cardioinfantil – Instituto de Cardiología, entre el 1 de enero de 1994 y el 30 de junio de 2013.
Materiales y métodosSe revisó una cohorte histórica de todos los pacientes con diagnóstico de aneurisma de aorta abdominal infrarrenal, sometidos a tratamiento quirúrgico o endovascular de forma electiva o urgente, desde enero de 1994 hasta junio de 2013. La recolección fue retrospectiva hasta junio de 2008 y concurrente desde julio de 2008. Los pacientes estuvieron en seguimiento para evaluación de desenlaces durante todo el postoperatorio por miembros del servicio de Cirugía vascular periférica y a los treinta días en consulta externa por el cirujano tratante.
Se establecieron tres grupos de pacientes para análisis general:
- •
Grupo 1: pacientes con aneurismas rotos con reparo abierto.
- •
Grupo 2: pacientes electivos con reparo abierto.
- •
Grupo 3: pacientes electivos con reparo endovascular.
El desenlace principal fue la mortalidad intrahospitalaria y a treinta días. Los desenlaces secundarios fueron: estancia hospitalaria y complicaciones infecciosas, quirúrgicas, renales, cardiacas y pulmonares. Se excluyeron pacientes sometidos a corrección de su aneurisma combinado con otro procedimiento quirúrgico, cardiovascular o no cardiovascular, dentro de la misma hospitalización.
Se realizó un subanálisis para el cual se dividió la cohorte en dos periodos: de enero de 1994 a diciembre 2001 y de enero de 2002 a junio de 2013. Esto permitió evaluar la implementación del programa de tratamiento endovascular que se inició en enero de 2002, ya que con esta técnica menos invasiva fue posible tratar pacientes de alto riesgo que en el pasado probablemente no hubieran sido intervenidos.
Todos los pacientes del Grupo 1 fueron tratados mediante reparo abierto. Tanto en el Grupo 1 como en el 2, la decisión del abordaje (retroperitoneal vs. transperitoneal) dependió del criterio del cirujano. En cuanto al Grupo 3, la técnica siempre se realizó de manera conjunta con Radiología intervencionista en sala de hemodinamia, bajo anestesia general y monitoría invasiva. La decisión de ofrecer el reparo endovascular se basó en criterios como: alto riesgo para cirugía abierta, anatomía favorable para el implante de la endoprótesis, solicitud expresa del paciente y compromiso de este a adherirse al seguimiento periódico postoperatorio. Para evaluar la anatomía del paciente y los desenlaces del estudio se tomaron como referencia las recomendaciones de las guías de la Asociación Colombiana de Angiología y Cirugía Vascular3 y la Society for Vascular Surgery16.
Todos los pacientes de la cohorte fueron manejados por un equipo multidisciplinario de Cirugía vascular, Anestesiología cardiovascular, Cuidado intensivo quirúrgico cardiovascular y Radiología intervencionista para los casos endovasculares.
La información de las variables se obtuvo de las historias clínicas y de la base de datos del servicio de Cirugía vascular. Se analizaron las variables de los pacientes, las relacionadas con el procedimiento y los desenlaces postoperatorios en cada uno de estos subanálisis, así: variables continuas mediante medidas de resumen como media o mediana y su respectiva medida de dispersión según la distribución evaluada por la prueba de Shapiro-Wilk. Las variables categóricas se describen en frecuencias relativas y absolutas. Variables como mortalidad y tipo de abordaje se compararon entre los grupos o entre los periodos de tiempo propuestos en el subanálisis mediante la prueba exacta de Fisher. Las estancias en la unidad de cuidado intensivo y piso entre los grupos se compararon con la prueba de Mann-Whitney. Se aceptó como significativo un valor menor a 0,05. Para el análisis de sobrevida se utilizó la técnica de Kaplan-Meier. Los análisis se procesaron en Stata 10.0. Las variables con pérdidas mayores al 10% fueron retiradas del análisis.
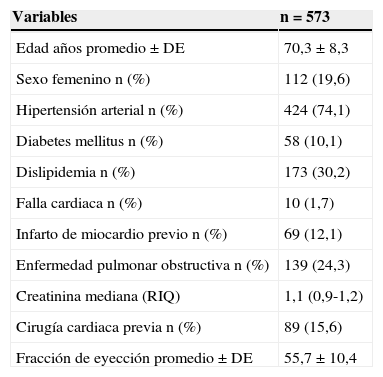
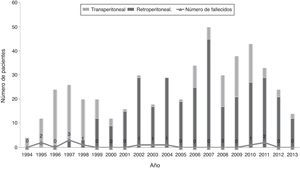
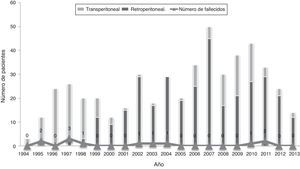
ResultadosEn los últimos dieciocho años en la Fundación Cardioinfantil – Instituto de Cardiología, se han sometido 573 pacientes a la corrección de aneurismas de aorta abdominal infrarrenal. En la figura 1 se observa el número de procedimientos por año de acuerdo con la distribución de los grupos especificados para el análisis; por su parte, en la tabla 1 se describen las características de la cohorte de pacientes atendidos.
Características de los pacientes operados en enero 1994-junio 2013
| Variables | n=573 |
|---|---|
| Edad años promedio±DE | 70,3±8,3 |
| Sexo femenino n (%) | 112 (19,6) |
| Hipertensión arterial n (%) | 424 (74,1) |
| Diabetes mellitus n (%) | 58 (10,1) |
| Dislipidemia n (%) | 173 (30,2) |
| Falla cardiaca n (%) | 10 (1,7) |
| Infarto de miocardio previo n (%) | 69 (12,1) |
| Enfermedad pulmonar obstructiva n (%) | 139 (24,3) |
| Creatinina mediana (RIQ) | 1,1 (0,9-1,2) |
| Cirugía cardiaca previa n (%) | 89 (15,6) |
| Fracción de eyección promedio±DE | 55,7±10,4 |
DE: desviación estándar.
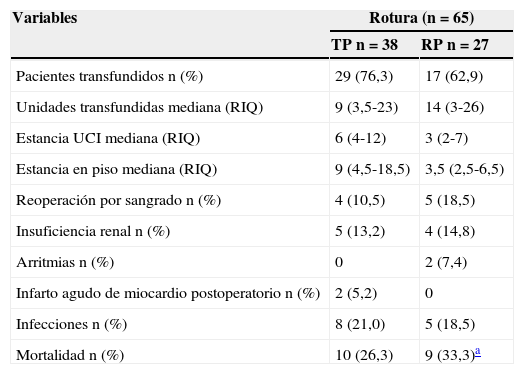
En el Grupo 1 se analizaron 65 pacientes, cuya edad fue de 70,5±8,7 años y género masculino del 80% (52/65). El abordaje transperitoneal se usó en un 58,5% (38/65) de los casos y el retroperitoneal en un 41,5% (27/65). La mortalidad global fue del 29,2% (19/65). La mortalidad en el grupo de transperitoneales fue de 26,3% (10/38) vs. 33,3% (9/27) en el grupo de retroperitonales (p=0,56). En la tabla 2 se observan los desenlaces de este grupo por tipo de abordaje. Las estancias en piso y en la unidad de cuidado intensivo fueron menores en el grupo de pacientes retroperitoneales; sin embargo, la proporción de complicaciones fue similar en los grupos. Después de enero de 2002 se intervinieron 56 pacientes, cifra que corresponde al 86,2% del total de aneurismas rotos. La mortalidad de los pacientes intervenidos antes de 2002 fue de 22,2% (2/9) y en el segundo periodo de 30,4% (17/56), diferencia que no fue estadísticamente significativa (p=0,62).
Desenlaces postoperatorios de pacientes con aneurisma de aorta abdominal roto
| Variables | Rotura (n=65) | |
|---|---|---|
| TP n=38 | RP n=27 | |
| Pacientes transfundidos n (%) | 29 (76,3) | 17 (62,9) |
| Unidades transfundidas mediana (RIQ) | 9 (3,5-23) | 14 (3-26) |
| Estancia UCI mediana (RIQ) | 6 (4-12) | 3 (2-7) |
| Estancia en piso mediana (RIQ) | 9 (4,5-18,5) | 3,5 (2,5-6,5) |
| Reoperación por sangrado n (%) | 4 (10,5) | 5 (18,5) |
| Insuficiencia renal n (%) | 5 (13,2) | 4 (14,8) |
| Arritmias n (%) | 0 | 2 (7,4) |
| Infarto agudo de miocardio postoperatorio n (%) | 2 (5,2) | 0 |
| Infecciones n (%) | 8 (21,0) | 5 (18,5) |
| Mortalidad n (%) | 10 (26,3) | 9 (33,3)a |
RP: retroperitoneal; TP: transperitoneal.
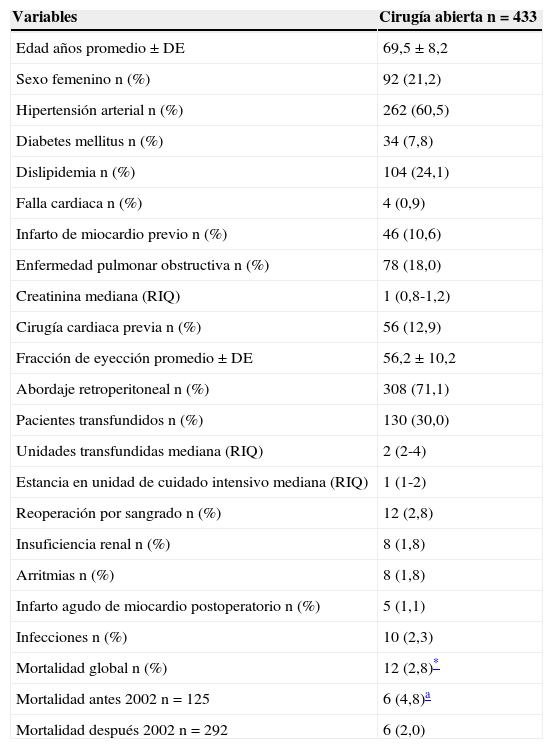
En el grupo 2 se intervinieron 433 pacientes; se analizaron 417 pacientes después de excluir 16 en quienes se realizaron procedimientos concomitantes con la corrección de su aneurisma de aorta abdominal. En la tabla 3 se observan las características de los pacientes y sus desenlaces. La edad promedio fue 69,5±8,2 años, y el 21,2% correspondió a mujeres. El abordaje retroperitoneal fue escogido en el 71,1% de los pacientes. Ciento treinta (30,0%) requirieron transfusiones sanguíneas con una mediana de dos unidades. La mediana de estancia en la unidad de cuidado intensivo fue de un día y la estancia en pisos de tres. En cuanto a complicaciones, 12 (2,8%) pacientes requirieron reoperación por sangrado y 8 (1,8%) presentaron insuficiencia renal transitoria; ninguno de ellos requirió diálisis. Se registraron arritmias en 8 pacientes (1,8%) e infarto agudo de miocardio en 5 (1,1%). No hubo infecciones del injerto vascular y en 10 pacientes (2,3%) ocurrieron infecciones no vasculares. Se registró una mortalidad total del 2,8% (12 pacientes). La tasa global de complicaciones mayores y menores fue de 4,07 y 6,23%, respectivamente. Al analizar los dos períodos de la cohorte, en el primero (1994-2001) se intervinieron 125 pacientes (29,97%) y en el segundo (2002-2013) 292 (70,03%), valores que representan un aumento del 233% en el número de casos. La mortalidad registrada en el primero y segundo período fue del 4,8 y del 2,0%, respectivamente. La diferencia en la mortalidad entre los dos períodos de tiempo no fue estadísticamente significativa (p=0,19). En el grupo 3 se intervinieron 75 pacientes, cifra que corresponde al 25,69% (75/292) de los casos electivos intervenidos desde 2002. La edad promedio fue 74,6±7,2 años y el 9,3% fueron mujeres (7/75). La mortalidad registrada fue del 1,3% (1/75), 7 pacientes (9,3%) requirieron transfusiones sanguíneas con una mediana de tres unidades. La mediana de estancia en unidad de cuidado intensivo y piso fue de uno y dos días, para cada uno; este tiempo de estancia fue menor que en los reparos abiertos y la diferencia fue estadísticamente significativa (p=0,0001). No se presentaron arritmias, infarto agudo de miocardio, conversiones inmediatas a cirugía abierta o accidentes vasculares durante el procedimiento. Se reportó falla renal transitoria en el 1,3% (1/75) de los pacientes. Las complicaciones mayores registradas fueron: infección vascular de la endoprótesis en dos casos (2,7%); en uno se realizó explante del dispositivo con derivación extraanatómica axilo-femoral, y en el otro se hizo tratamiento médico, no obstante, el paciente falleció un año después. Dos pacientes desarrollaron oclusión de la rama del injerto y por tanto se les realizó un injerto femoro-femoral cruzado. A uno de ellos se le ocluyó el injerto y requirió amputación del miembro inferior por isquemia irreversible. Un paciente presentó embolia visceral múltiple intraoperatoria y falleció. Se reportaron tres casos de endofuga: dos tipo I al sexto día postoperatorio y al tercer año postoperatorio, que requirieron corrección abierta y explante de la endoprótesis, y uno tipo II después de tres años del procedimiento, que fue tratado mediante inyección translumbar de trombina. En un caso se detectó migración distal del cuerpo principal de la endoprótesis sin endofuga, la cual ocasionó acodadura extrema de una de las ramas, solucionada mediante el implante de un stent de Palmaz por vía percutánea.
Características y resultados de los pacientes electivos por grupo
| Variables | Cirugía abierta n=433 |
|---|---|
| Edad años promedio±DE | 69,5±8,2 |
| Sexo femenino n (%) | 92 (21,2) |
| Hipertensión arterial n (%) | 262 (60,5) |
| Diabetes mellitus n (%) | 34 (7,8) |
| Dislipidemia n (%) | 104 (24,1) |
| Falla cardiaca n (%) | 4 (0,9) |
| Infarto de miocardio previo n (%) | 46 (10,6) |
| Enfermedad pulmonar obstructiva n (%) | 78 (18,0) |
| Creatinina mediana (RIQ) | 1 (0,8-1,2) |
| Cirugía cardiaca previa n (%) | 56 (12,9) |
| Fracción de eyección promedio±DE | 56,2±10,2 |
| Abordaje retroperitoneal n (%) | 308 (71,1) |
| Pacientes transfundidos n (%) | 130 (30,0) |
| Unidades transfundidas mediana (RIQ) | 2 (2-4) |
| Estancia en unidad de cuidado intensivo mediana (RIQ) | 1 (1-2) |
| Reoperación por sangrado n (%) | 12 (2,8) |
| Insuficiencia renal n (%) | 8 (1,8) |
| Arritmias n (%) | 8 (1,8) |
| Infarto agudo de miocardio postoperatorio n (%) | 5 (1,1) |
| Infecciones n (%) | 10 (2,3) |
| Mortalidad global n (%) | 12 (2,8)* |
| Mortalidad antes 2002 n=125 | 6 (4,8)a |
| Mortalidad después 2002 n=292 | 6 (2,0) |
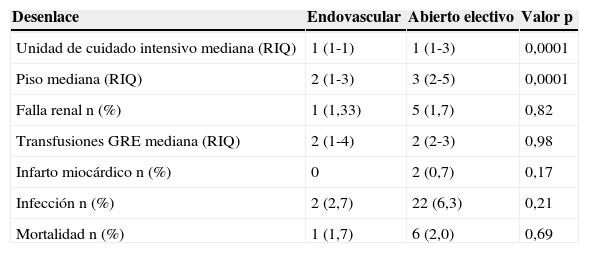
En la tabla 4 se observan los desenlaces de estancias en la unidad de cuidado intensivo y piso, y la mortalidad en la cohorte de pacientes operados después del año 2002, en donde se comparan los Grupos 2 y 3.
Comparación de desenlaces de los Grupos 2 y 3 en la cohorte de pacientes intervenidos desde enero de 2002
| Desenlace | Endovascular | Abierto electivo | Valor p |
|---|---|---|---|
| Unidad de cuidado intensivo mediana (RIQ) | 1 (1-1) | 1 (1-3) | 0,0001 |
| Piso mediana (RIQ) | 2 (1-3) | 3 (2-5) | 0,0001 |
| Falla renal n (%) | 1 (1,33) | 5 (1,7) | 0,82 |
| Transfusiones GRE mediana (RIQ) | 2 (1-4) | 2 (2-3) | 0,98 |
| Infarto miocárdico n (%) | 0 | 2 (0,7) | 0,17 |
| Infección n (%) | 2 (2,7) | 22 (6,3) | 0,21 |
| Mortalidad n (%) | 1 (1,7) | 6 (2,0) | 0,69 |
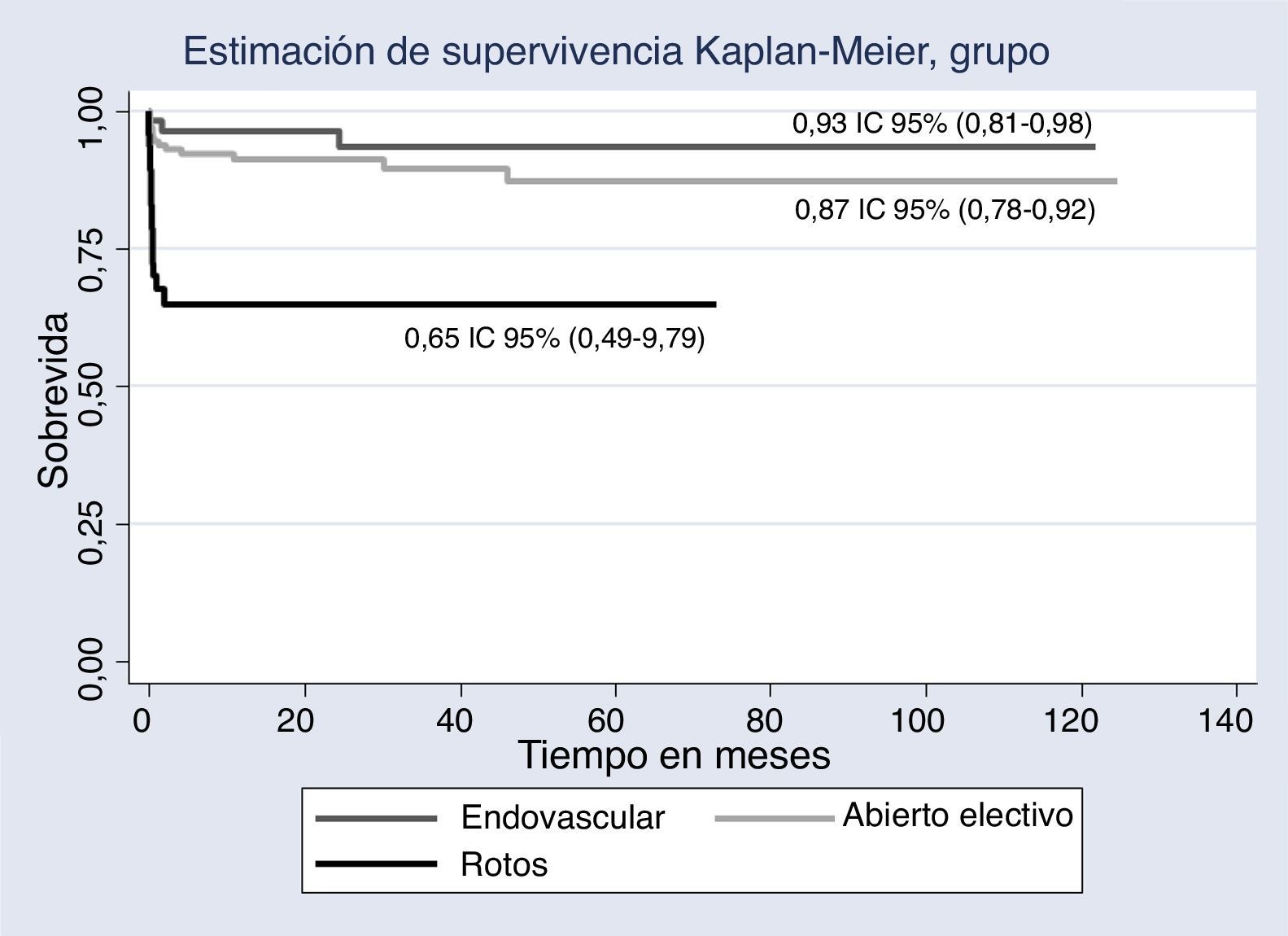
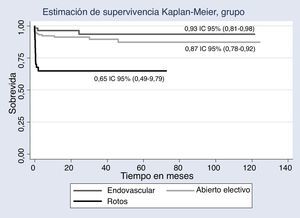
El seguimiento global fue exitoso en el 51,1% de los pacientes, mientras que en el grupo de endovasculares el seguimiento fue exitoso en un 79,4%. La mediana general de seguimiento fue de 10,9 meses (RIQ 1,8-43,7); en la figura 2 se observa la sobrevida por grupo. La sobrevida en el grupo de aneurismas rotos fue menor que en los demás grupos, diferencia estadísticamente significativa (p = 0,001).
DiscusiónLa concentración de un gran número de pacientes con aneurismas de aorta abdominal en una misma institución ha demostrado un beneficio en términos de reducción de la mortalidad y complicaciones. McPhee17 describe cómo el número de casos atendidos por año de reparo abierto y endovascular clasifica a las instituciones y a los cirujanos en volumen bajo, intermedio y alto. Este estudio demostró que la característica más influyente para la disminución de la mortalidad en reparo abierto es el volumen de casos anuales por cirujano, contrario al reparo endovascular, en el que no se demostró influencia entre el volumen y el resultado17. De acuerdo con el promedio de casos por año, la institución donde se llevó a cabo el estudio es de volumen intermedio para reparo abierto y de volumen bajo para reparo endovascular; no obstante, la mayoría de los casos ha sido intervenido por el mismo equipo quirúrgico y tiene un volumen alto de casos por año en cirugía abierta y uno intermedio en reparo endovascular.
En la serie reportada se evidencia una distribución variable en el volumen de casos por año; sin embargo, fue muy evidente el aumento significativo del volumen de casos (233%) a partir de 2002, hecho que obedece a la implementación de la terapia endovascular, la cual permitió intervenir pacientes de mayor riesgo, y al reconocimiento de la Institución como un centro especializado en patología aórtica.
Entre los factores descritos para alto riesgo de mortalidad en cirugía abierta electiva en aneurismas de aorta abdominal, figuran: edad mayor a 75 años, creatinina mayor a 1,8mg/dL, sexo femenino, infarto reciente, presencia de síndromes coronarios inestables y falla cardíaca10,17,18. La mortalidad reportada dentro de los primeros treinta días en estudios clínicos controlados como el DREAM19, el EVAR112,20 y el SwedVasc21 para el grupo de pacientes de cirugía abierta, osciló entre el 3,38 y el 9,6%; en estudios poblacionales como el del Medicare22, el cual recopiló la información de los hospitales de Veteranos en los Estados Unidos, incluyendo una muestra de 19.449 pacientes en 17 años, la mortalidad fue del 4,8%. Los mejores resultados en términos de mortalidad a treinta días en cirugía abierta electiva corresponden a los reportados por Hertzer et al., con un 1,2%10. En la serie que se reporta en este artículo, la mortalidad fue de 4,8% para el período 1994-2001 y de 2,0% para el período 2002-2013; así, la mortalidad global fue del 2,8%. No se halló una diferencia estadísticamente significativa en la mortalidad al comparar los dos períodos de tiempo de la cohorte, pero sí se observó una tendencia a la disminución, pues pasó de 4,8% antes de 2002 a 2,0% después de ese mismo año. La discrepancia tan marcada en los reportes de mortalidad hospitalaria de los estudios mencionados se explica por la inclusión en sus registros de centros con bajo volumen y poca experiencia para el reparo abierto.
De otro lado, el análisis del comportamiento de la tendencia en mortalidad a través del tiempo es una herramienta útil en el control de calidad, soportada por estudios de series grandes como la del Veterans Health Administration Facilities (fig. 3)23.
La mortalidad reportada para los pacientes con aneurisma roto continúa siendo alta (30-50%)14 y depende de factores como la estabilidad hemodinámica al ingreso a urgencias, la edad del paciente, la experiencia del cirujano tratante en casos electivos15, y la técnica de reparo empleada (abierto vs. endovascular)14. En la cohorte reportada, si bien el volumen de casos no es alto, los resultados obtenidos han sido comparables con los de Metha et al.14. El número bajo de casos de aneurismas rotos a pesar de un volumen considerable de casos electivos obedece a que los pacientes más graves son atendidos en hospitales generales en lugar de ser direccionados a centros de referencia. Entre tanto, la baja mortalidad observada en el grupo de nuestra serie se debe a diferentes factores: la remisión al servicio de urgencias con estabilidad hemodinámica (dato no analizado), la organización del servicio (equipo quirúrgico de cirugía vascular y anestesia cardiovascular disponible 24 horas) y la experiencia obtenida en la institución con el manejo de pacientes electivos.
En el análisis de los desenlaces secundarios, es importante hacer énfasis en la incidencia baja de complicaciones mayores y la corta estancia hospitalaria en comparación con la mayoría de las series publicadas. Los beneficios en términos de estancia y menor incidencia de complicaciones respiratorias y gastrointestinales han sido plenamente documentados cuando se emplea el abordaje extraperitoneal24–31, observación que se refleja en que el 70% de los casos intervenidos por nosotros se realizó de esta manera.
La proporción de reparos endovasculares electivos frente al total de casos es baja (25,69%) cuando se compara con series internacionales, lo cual se debe a que en la institución solo se ofrece esta terapia a quienes se consideran de alto riesgo (según criterio del cirujano tratante) y cuya anatomía es adecuada para ello. Adicionalmente, es indispensable que se pueda garantizar el seguimiento a largo plazo ya que la necesidad de intervenciones adicionales durante el seguimiento está documentada por otros autores32,33. De otro lado, el porcentaje de endofugas fue del 5% (3/60) entre los pacientes que han sido seguidos y genera incertidumbre saber qué habrá ocurrido en los 15 pacientes a quienes no fue posible seguir adecuadamente por diversas causas. Aunque no es el objetivo de este estudio, se observó que el beneficio de la terapia endovascular no es muy contundente; en la serie solo se encontró beneficio en disminuir el tiempo de estancia en la unidad de cuidado intensivo y la hospitalización (tabla 4).
Los investigadores son conscientes de las limitaciones de un estudio retrospectivo que colecciona una serie de pacientes en un largo periodo de tiempo (18 años), pues las condiciones en las cuales los pacientes del primer periodo analizado fueron atendidos difieren del estándar de cuidado actual. Esta es la serie de pacientes más grande reportada en Colombia tratados por aneurismas de aorta abdominal y muestra cómo los resultados obtenidos por el grupo son comparables a los de centros de muy alto volumen en el ámbito internacional10.
ConclusionesLa conformación de grupos de trabajo orientados al manejo de patologías específicas lleva a la estandarización de los procesos de atención y garantiza los resultados. La buena selección de los pacientes, el manejo por parte de un equipo experto y una infraestructura adecuada, logran resultados óptimos en el manejo quirúrgico de los pacientes con aneurismas de aorta abdominal infrarrenal. La terapia endovascular ha contribuido al incremento del número de casos atendidos, y por tanto ha permitido tratar, con buenos resultados, pacientes de alto riesgo. El seguimiento y análisis estricto de las curvas de mortalidad son fundamentales para la evaluación de los resultados del tratamiento de los pacientes con aneurismas de aorta abdominal.
Conflicto de interesesEl Dr. Jaime Camacho recibe remuneración económica por consultorías y desarrollo de ponencias por parte de Medtronic y participa en el estudio ENGAGE, financiado por dicha empresa.