El síndrome de descompresión pericárdica es una complicación poco frecuente, que puede presentarse posterior al drenaje del pericardio y llevar a un desenlace fatal.
Se describe el caso de un paciente de 60 años de edad, con antecedente de cáncer de recto, manejado con quimioterapia y radioterapia e intervenido quirúrgicamente, se descartó embolia pulmonar por gammagrafía de ventilación perfusión y se documentó derrame pericárdico de aproximadamente 700 cc y quien posterior a este drenaje presentó disfunción ventricular sistólica requiriendo de soporte inotrópico y manejo en cuidados intensivos.
Es necesario tener en mente esta entidad y especial cuidado al realizar este procedimiento reconociendo las manifestaciones clínicas de esta entidad, además, de las estrategias de manejo.
Pericardial decompression syndrome is a rare complication that can develop following pericardial drainage and can lead to a fatal outcome.
The case of a 60 year-old patient with a history of rectal cancer treated with chemotherapy and radiation therapy who had undergone surgery. Pulmonary embolism was ruled out with a ventilation/perfusion scan and pericardial effusion of approximately 700 cc was documented; following its drainage the patient showed ventricular systolic dysfunction, thus requiring inotropic support and management in the ICU.
This entity must be considered and enough care taken when performing this procedure. Clinical manifestations and management strategies must be identified.
El síndrome de descompresión pericárdica es una complicación poco frecuente, que puede presentarse posterior al drenaje del pericardio con desenlace fatal. Se debe tener especial cuidado al realizar este procedimiento y reconocer las manifestaciones clínicas de esta entidad, además, de las estrategias de manejo1.
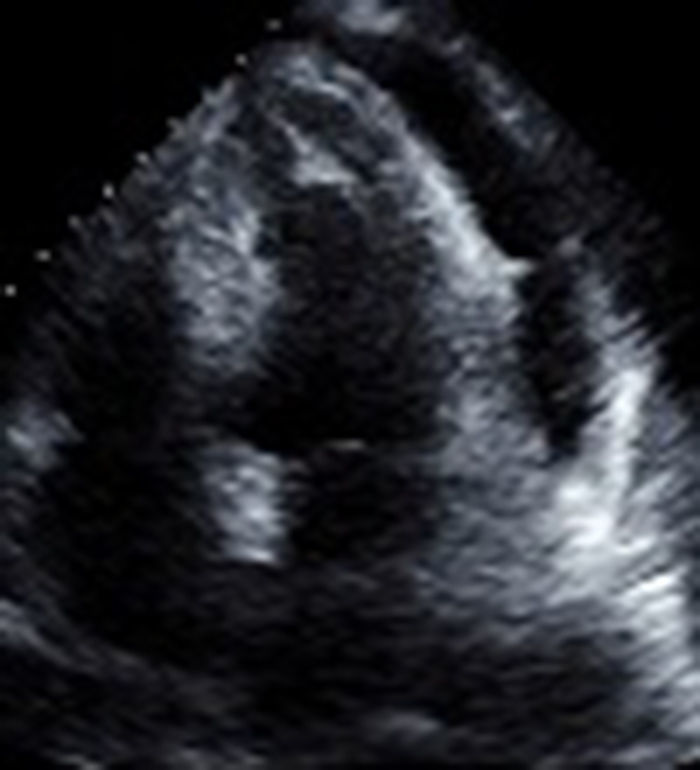
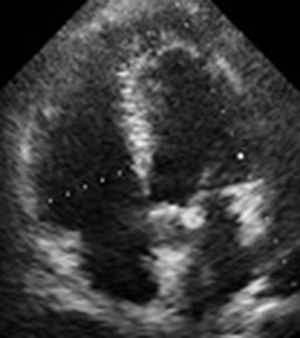
Descripción del casoSe describe el caso de un paciente de 60 años de edad, con antecedente de cáncer de recto, tratado con quimioterapia y radioterapia e intervenido quirúrgicamente; consultó por cuadro clínico de dos semanas de evolución consistente en dolor torácico opresivo, asociado a tos húmeda y fiebre. A su ingreso se descartó embolia pulmonar por gammagrafía de ventilación perfusión. Se le realizó, además, un electrocardiograma que mostraba flutter auricular y un ecocardiograma transtorácico que documentaba derrame pericárdico de aproximadamente 700 cc, con función sistodiastólica biventricular dentro de los límites normales para la edad (fig. 1). Se le realizó cardioversión eléctrica con paso a ritmo sinusal sin complicaciones y por pericardiocentesis fallida fue llevado a ventana pericárdica donde se realizó drenaje más biopsia.
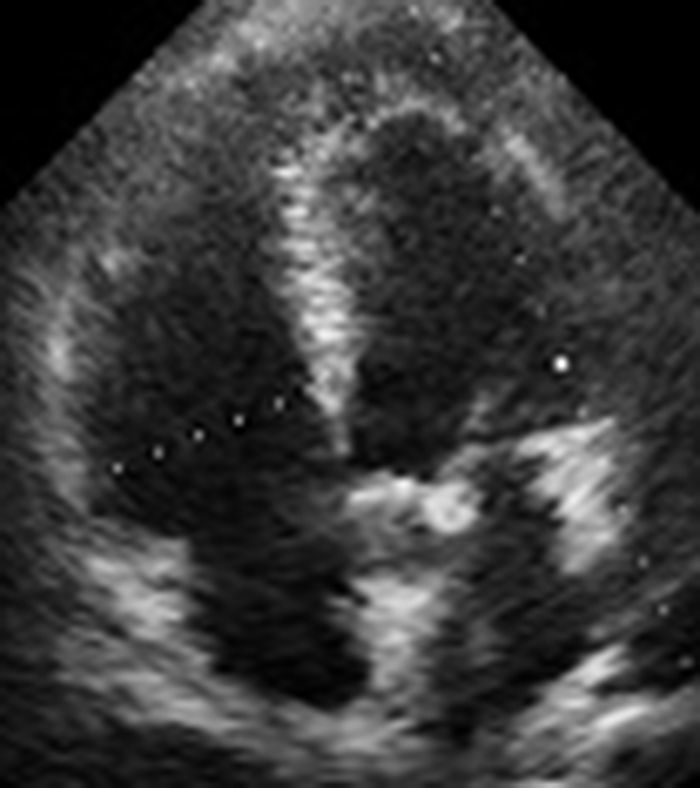
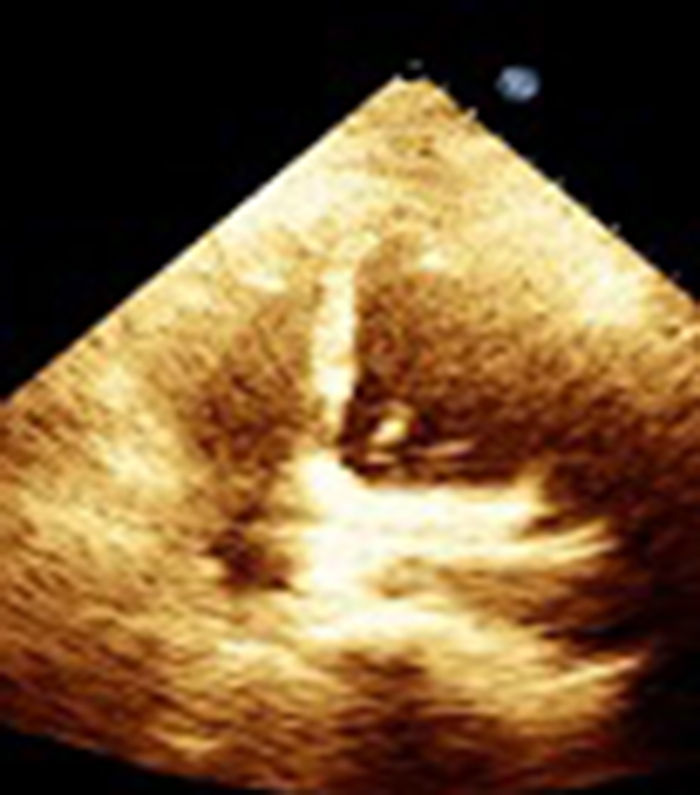
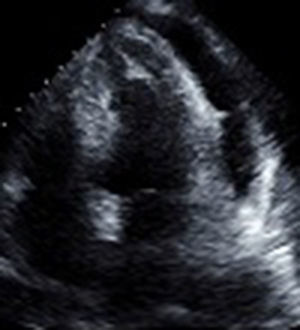
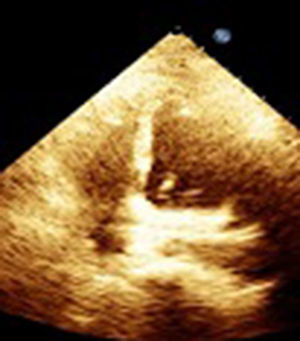
En el postoperatorio requirió alto soporte vasopresor, además, de difícil retiro del soporte ventilatorio. Se le realizó ecocardiograma de control que mostró disfunción sistólica, del ventrículo derecho con TAPSE de 13mm (fig. 2). Se inició soporte inotrópico logrando 24 horas después mejoría del cuadro clínico, tolerando retiro de soportes y evolucionando satisfactoriamente (fig. 3).
La disfunción ventricular izquierda transitoria posterior a pericardiocentesis es una complicación rara, cuya incidencia exacta se desconoce. Su cronología es variable y puede aparecer desde horas1,2, hasta varios días después del procedimiento, con desarrollo de edema agudo de pulmón e incluso shock cardiogénico.
Si bien la recuperación de la función ventricular se normaliza de manera paulatina como se describe en algunos casos1–3 su pronóstico sigue siendo bueno a mediano plazo. Los primeros que lo describieron fueron Vandyke et al.4, en el año 1983 y atribuían el cuadro al aumento súbito del retorno venoso cuando aún las resistencias vasculares permanecen altas, produciendo esto una discrepancia entre precarga y postcarga.
El término de «síndrome de descompresión pericárdica» fue descrito por Angouras et al.5, en el año 2010, comentando un caso3, reportado de insuficiencia cardiaca aguda desarrollada después de drenaje pericárdico por taponamiento cardiaco en un intento de estandarizar la definición y mejorar el reconocimiento del síndrome. También Pradhan et al.2, reportó la aparición del síndrome hasta 48 horas después y hasta en un tercio de los casos el desarrollo del edema pulmonar cardiogénico sin choque, alrededor del 80% de los casos mostraron elevación de biomarcadores cardiacos (troponina); y la mortalidad fue de hasta 30% de los pacientes reportados.
Otras hipótesis, principalmente hemodinámicas se describieron, basada en una mayor sobrecarga de volumen en el ventrículo derecho respecto al izquierdo tras la descompresión del pericardio6; y neuroendocrinas, por sobrestimulación del sistema nervioso simpático7. El flujo en las arterias coronarias epicárdicas puede verse comprometido y la cardiopatía isquémica ser un factor facilitador para la aparición de dicho síndrome8.
En los casos publicados hasta ahora, se observa una mayor prevalencia de derrames severos neoplásicos, lo que indica que también este podría ser un factor favorecedor1,7, como es nuestro caso sumado a la pericardiocentesis previa.
ConclusionesEl síndrome de descompresión pericárdica es raro, su diagnóstico se basa en una alta sospecha clínica y se confirma por la ecocardiografía. En general, se resuelve en las primeras 24 a 48 horas luego del drenaje de líquido pericárdico.
Tener en cuenta factores como: la etiología, principalmente neoplásicas; la cardiopatía isquemia asociada, el procedimiento combinado (pericardiocentesis, ventana pericárdica) permite tener en cuenta la posibilidad de disfunción ventricular, en ocasiones logrando la detección temprana y el manejo de la disfunción ventricular derecha o izquierda con inotrópicos, mejorando el estado hemodinámico del paciente y aumentando sus posibilidades de sobrevida.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.