El tratamiento quirúrgico de la inestabilidad anterior del hombro presenta diferentes técnicas quirúrgicas aunque la reparación artroscópica de Bankart es el tratamiento más utilizado. El objetivo de este estudio es describir las características clínicas y quirúrgicas de pacientes en quienes se practicó cirugía de Latarjet por luxación de hombro.
Materiales y métodosSe realizó un estudio de serie de casos, en el cual se incluyó a pacientes con diagnóstico de luxación de hombro, a quienes se les aplicó la escala The Instability Severity Index Score (ISIS), con resultados iguales o mayores a 6, como criterio quirúrgico, por el cual se les intervino con cirugía de Latarjet. El instrumento de recolección fue diseñado por los autores y se digitalizó en una base de datos en Excel creada por los autores. Este trabajo fue aprobado por el comité de ética en investigación con seres humanos.
ResultadosSe practicó cirugía de Latarjet a 18 pacientes entre marzo de 2010 y marzo de 2012; 14 (77%) eran hombres. El promedio de edad fue 34,5 años, el individuo de mayor edad tenía 51 años y el menor, 21 años. Se presentó una complicación postoperatoria; dos pacientes consultaron posteriormente por nuevo traumatismo, uno de ellos por accidente de tránsito y otro por caída de altura. En cuanto a satisfacción del procedimiento, se encontraron resultados entre excelentes y buenos (94,4%) y malos (5,5%).
ConclusiónSe puede observar la satisfacción postoperatoria dada la falta de recidiva y, además, los promedios de dolor para antes y después mejoraron notoriamente. La indicación de cirugía de Latarjet puede tener relación con un aspecto cultural. La elección entre cirugía de tipo Bankart y cirugía de tipo Latarjet principalmente tiene relación con el tipo de escuela del cirujano.
Nivel de evidencia clínicaNivel IV.
Surgical treatment for anterior shoulder instability presents different surgical techniques although arthroscopic Bankart repair is the preferred treatment. The aim of the study is to describe the clinical and surgical features of patients who were taken to Latarjet surgery for dislocated shoulder.
MethodsA case series was performed, including patients with a diagnosis of shoulder dislocation. The Instability Severity Index Score (ISIS) was applied to all patients. Those with results equal to or greater than 6 were determined as to have a surgical approach with Latarjet Surgery. The data collecting instrument was designed by the authors and was included in an Excel database also constructed by them. This work was approved by the Ethics Committee on Human Research.
ResultsLatarjet surgery was performed in 18 patients between March 2010 and March 2012; 14 (77%) were men. The average age was 34.5 years (range 21 to 51 years old). A postsurgical complication was presented; two patients subsequently consulted for new trauma, one of them by car accident, and another one by height falling. Regarding of the procedure satisfaction results between excellent and good were 94.4% and bad results accomplished 5.5%.
ConclusionIt can be observed postoperative satisfaction given the non-recurrence and also averages of pain improved markedly before and after the surgery. The indication for Latarjet surgery may lie in a cultural aspect. The choice between Latarjet surgery and Bankart procedure is mainly related to the type of school the surgeon has had as a fellowship.
Evidence LevelIV.
La cirugía de Latarjet con técnica mini-open se convierte en una buena elección en pacientes que corren mayor riesgo de recidiva. En las reparaciones de tipo Bankart, Burkhart y De Beer se reportó el 4% de recurrencias sin defecto óseo, el 67% con defecto óseo y hasta el 89% en atletas de contacto1. Además de los factores mencionados para recidiva, el sexo masculino, una edad inferior a 20 años en el momento de la luxación inicial, el tiempo de luxación hasta la cirugía, la hiperlaxitud y la calidad ligamentaria desempeñan un papel importante para determinar nuevos episodios2,3. En 1993 en las Journées Lyonnaises de l’épaule se publicó una serie de casos con 160 pacientes a quienes se les practicó cirugía de Latarjet y se les realizó seguimiento durante 4 años, y se observaron recidivas en el 1,2%, con resultados medidos por la escala de Duplay-Rowe (el 79%, excelente-bueno; el 15%, mediano, y el 6%, malo). Respecto a la satisfacción, el 97% refirió satisfacción completa y el 87% tuvo retorno deportivo3–6.
En el tratamiento quirúrgico de la inestabilidad anterior del hombro se describen diferentes técnicas quirúrgicas y, aunque la reparación artroscópica de Bankart constituye el tratamiento más utilizado, la cirugía de Latarjet, realizada inicialmente por Bristow y descrita por Helfet en 19587,8, donde la coracoides se transfería al músculo subescapular sin fijarla, complementada posteriormente por Latarjet9,10 con un tornillo para fijar la parte posterior plana de la coracoides al cuello glenoideo con una incisión longitudinal completa del subescapular y modificada por Patte-Walsh, con el efecto denominado del «triple bloqueo»11, es una buena elección en pacientes con mayor riesgo de recidiva. El triple bloqueo consiste en la transposición de la coracoides, que produce un bloqueo óseo mecánico en el borde anteroinferior glenoideo. Esto le da ventaja en caso de defecto óseo humeral o glenoideo. El segundo y considerado el principal efecto estabilizador se produce por la tira o cinturón que forma el tendón conjunto interactuando con la porción inferior del subescapular con contribución importante del ligamento coracoacromial, el cual, al ser transferido, refuerza la cápsula anteroinferior. La estabilización depende realmente de la posición de la extremidad12 y son, con abducción y rotación externa, el subescapular y el tendón conjunto los principales estabilizadores por tomar una posición más horizontal. En el tercer mecanismo de estabilización interviene la cápsula con su reforzamiento anterior. Esto adquiere importancia en los procedimientos artroscópicos, donde no se realiza el refuerzo capsular con el coracoacromial y el refuerzo capsular con reparación del ligamento glenohumeral inferior a la coracoides a través del ligamento coracoacromial13,14.
En 2007, Boileau y Balg diseñaron un test de evaluación para ser efectuado en el momento de la primera consulta, basado en criterios clínicos y radiológicos simples denominado The Instability Severity Index Score (ISIS) para permitir la toma de decisiones en cuanto al tipo de cirugía de una forma más objetiva, y consiste en evaluar la edad, el tipo de deporte, la hiperlaxitud y la asociación a lesiones óseas.
A pesar de que Thomazeau et al.15 presentaron seguimiento a corto plazo (18 meses) con uso de estos criterios, sugirieron que con la escala de ISIS se pueden seleccionar como candidatos para una cirugía de tipo Bankart a aquellos en quienes la suma de factores de riesgo sea de 4 puntos o menos (Boileau, quien describió el test, refiere la puntuación límite en 3). Entonces se sugiere como indicación quirúrgica una puntuación superior a 4 para la realización de la cirugía de Latarjet.
Por esta razón, en este artículo se pretenden describir las características clínicas y quirúrgicas de 18 pacientes a quienes se intervino con cirugía de Latarjet por luxación de hombro recidivante en una institución de cuarto nivel en Bogotá entre los años 2010 y 2012.
Materiales y métodosSe realizó un estudio de serie de casos, de 18 pacientes con diagnóstico de luxación de hombro, a quienes se les aplicó la escala The Instability Severity Index Score (ISIS), con resultados iguales o mayores a 6, como criterio quirúrgico, por lo cual se les practicó cirugía de Latarjet. Las variables medidas fueron: edad, sexo, reintervención, tipo de deporte, estabilidad, hiperlaxitud, lesión ósea y complicaciones quirúrgicas. La variable dolor se recolectó de acuerdo con la Escala Análoga del Dolor (EAD) referida por los pacientes antes del procedimiento y 6 meses después de éste. Posteriormente se analizaron con medidas de tendencia central y de dispersión de acuerdo con la naturaleza de cada variable. El instrumento de recolección fue diseñado por los autores y se digitalizó en una base de datos en Excel creada por los autores. Este trabajo fue aprobado por un comité de ética en investigación con seres humanos.
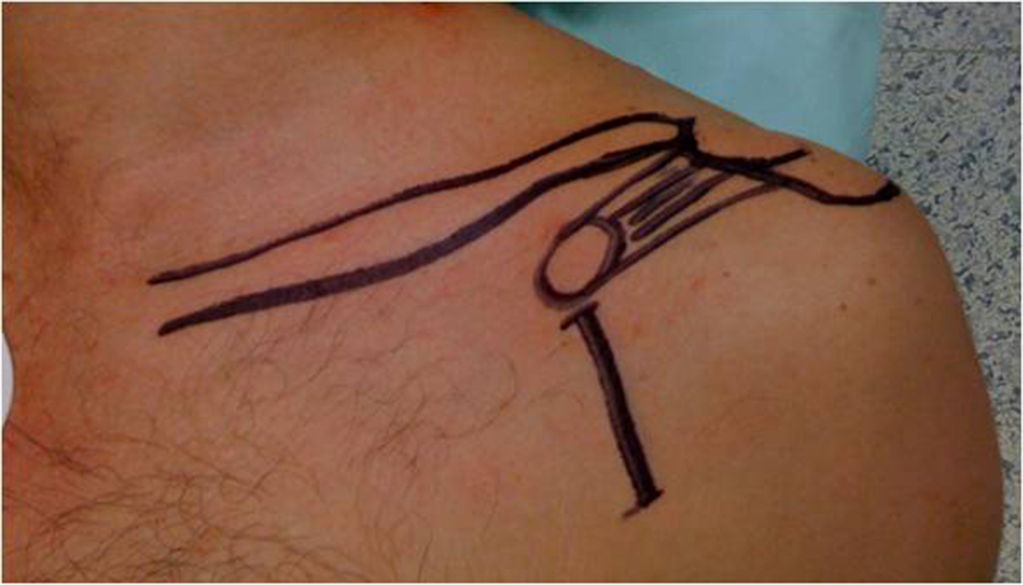
Técnica quirúrgicaEsta se inicia colocando al paciente en posición de silla de playa; de manera adicional a la anestesia general, se sugiere el bloqueo interescalénico para mejor manejo del dolor. Algunos autores recomiendan la colocación de una lámina de tela de 1 cm de espesor debajo de la escápula para hacer más palpable el proceso coracoideo. Se inicia el procedimiento con una incisión de 5 cm que comienza sobre la punta de la coracoides y se extiende inferiormente hacia el pliegue axilar (esta incisión puede tener hasta 3 cm) con mínimo incremento en la dificultad del procedimiento (fig. 1).
El espacio deltopectoral se ubica en sentido superior y medial, y se localiza identificando el área pequeña triangular desprovista de músculo. Se identifica la vena cefálica en el intervalo deltopectoral y el plano intermuscular se desarrolla y se despega con separadores rectos que llevan la vena lateralmente. Con frecuencia, una rama de la vena cruza el campo quirúrgico y se liga. Se coloca un separador ortoestático entre el pectoral mayor y el deltoides. En este momento se lleva el brazo en abducción y rotación externa. Posteriormente se limpia la coracoides en su aspecto superior, se coloca un retractor de Hohmann en la parte superior de esta, luego se identifica el borde anterior del ligamento coracoacromial y el aspecto lateral del tendón conjunto. A continuación, se secciona 1 cm del ligamento coracoacromial en sentido lateral a su inserción coracoidea. Se coloca la extremidad en rotación interna sobre el abdomen, se identifica el pectoral menor y se eleva su inserción coracoidea sin dañar el aporte sanguíneo que ingresa en sentido medial al tendón conjunto (fig. 2).
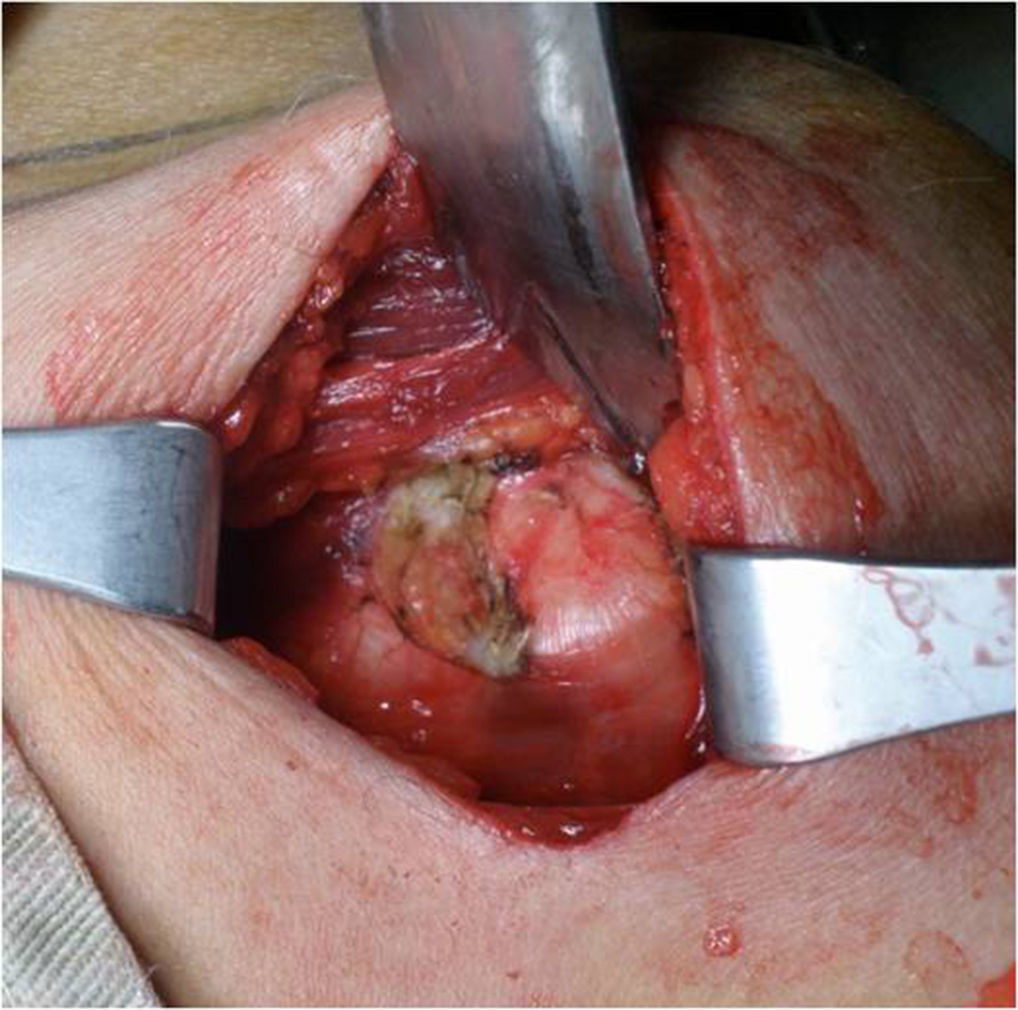
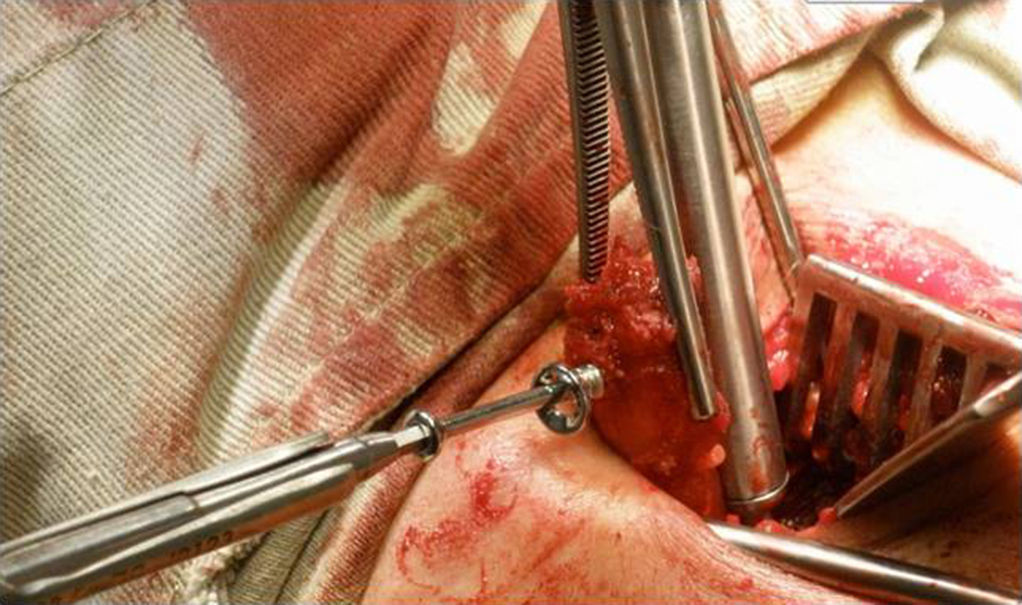
El corte de la coracoides se realiza con sierra, mientras se sostiene la coracoides, se abduce y rota externamente la extremidad, y se libera el ligamento coracohumeral. Al voltearse, se deja en sentido superficial la cara profunda y, con ayuda de la sierra, se decortica. En este momento se realizan los orificios con broca de 3,2 en sentido perpendicular al eje longitudinal y centrados en cuanto a su espesor, y se limpian los bordes. Se lleva el brazo en rotación neutra y se deja la coracoides debajo del separador que sostiene el pectoral mayor. Una vez que se han identificado los márgenes superior e inferior, se divide el músculo subescapular en línea con las fibras en la unión del tercio medio e inferior con ayuda de unas tijeras de Mayo. Si el paciente es laxo, puede efectuarse en la unión de la mitad superior y la mitad inferior. Se separan los bordes y se deja el inferior en sentido medial y se expone la cápsula, lo que disminuye la rotación externa para mejorar la visibilidad. Se realiza una incisión de 1 cm en sentido vertical en la cápsula a la altura de la articulación, se visualiza el cartílago y se coloca un retractor de la cabeza humeral dentro de la articulación; se coloca un retractor de Hohmann en el borde inferior del cuello glenoideo y se expone la glenoides. Se secciona el rodete con electrocauterio, que se inicia desde la posición lateral, se extiende 2 cm en sentido medial y luego 3 cm en sentido superior, y de nuevo en sentido lateral, con lo cual se configura una «U», se extrae el rodete y se expone la lesión de Bankart. Con un osteótomo o una gubia se retira el rodete, la lesión de Bankart y el periostio, y se raspa dejando sangrante el hueso para estimular la incorporación de la coracoides. Se realizan los orificios con broca a las 5 horas de reloj en el hombro derecho a 7 mm en sentido medial al borde articular glenoideo. Ello varía de acuerdo con el tamaño de la coracoides. Se mide la profundidad del orificio y se le suma la del proceso coracoideo que normalmente debe dar un total entre 30 y 40 mm. Se lleva la coracoides a su posición, que debe quedar de 2 a 4 mm en sentido medial al borde glenoideo y se fija con uno o dos tornillos (fig. 3).
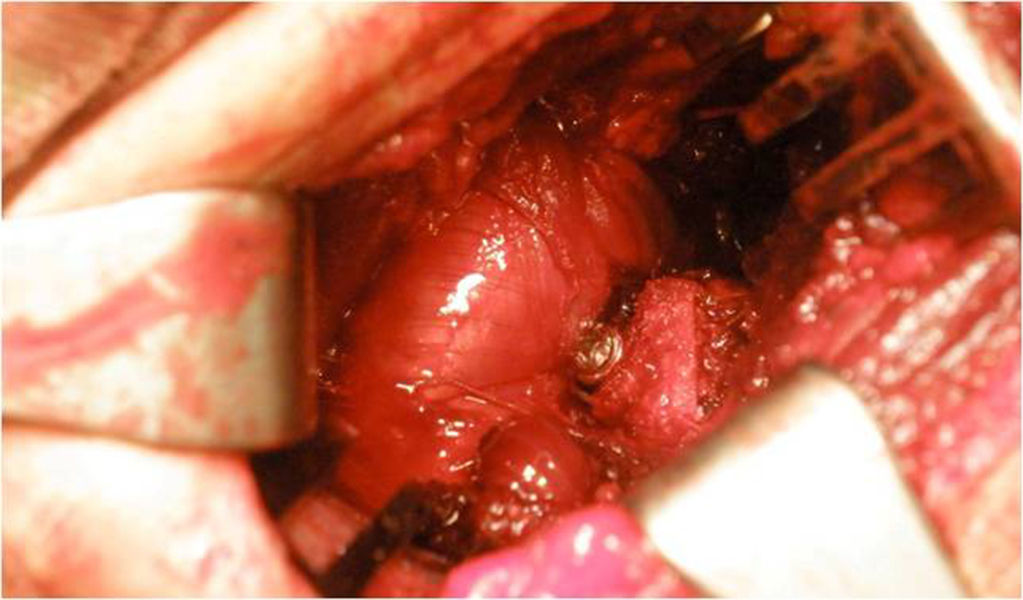
Estos pueden ser maleolares de rosca parcial paralelos o máximo a 15° divergentes de la glenoides, mientras que debe ajustarse de forma adecuada la orientación y dejar la coracoides en continuidad con la superficie articular o en sentido muy ligeramente medial, nunca lateral (fig. 4).
Se lleva el brazo en aducción y rotación externa, y se sutura el remanente del ligamento coracohumeral con la cápsula y el ligamento glenohumeral inferior con uso de 2 suturas no absorbibles. Estudios biomecánicos recomiendan el reparo capsular o capsulolabral de esta forma cuando sea necesario con la realización de la cirugía. Posteriormente se cierra por planos la herida y se deja inmovilizado con cabestrillo.
ResultadosSe procedió a intervenir a 18 pacientes mediante cirugía de Latarjet entre marzo de 2010 y marzo de 2012; 14 (77%) eran hombres. El promedio de edad fue 34,5 años, el individuo con mayor edad tenía 51 años y el menor, 21 años. Todos los pacientes practicaban algún deporte, de acuerdo con la entrevista realizada. Sin embargo, solamente el 50% lo hacía de forma competitiva; asociado con esta frecuencia de práctica, 11 (61,1%) realizaban deportes que implicaban contacto físico, el cual aumentaba en su intensidad dependiendo del deporte (tabla 1). Todos los individuos presentaron lesión ósea; 8 (44,4%), lesión humeral (Hill-Sachs) y 10 (55,4%), lesión del reborde glenoideo y lesión de Hill-Sachs. De los 18 pacientes, 4 (22,2%) refirieron episodios quirúrgicos previos, que iban desde lesión de Bankart artroscópica hasta cirugía abierta, los cuales se confirmaron por revisión de historias clínicas. En cuanto a la hiperlaxitud, 13 pacientes (72,2%) la presentaban, lo cual se tuvo en cuenta para los criterios de acuerdo con la puntuación del ISIS (fig. 5).
Características generales de los casos
| Edad prom (DE) | 34,5 (8,2) |
| n (%) | |
|---|---|
| Sexo | |
| Hombres | 14 (77,7) |
| Mujeres | 4 (22,2) |
| Lateralidad | |
| Derecha | 8 (44,4) |
| Izquierda | 10 (55,5) |
| Actividad deportiva | |
| Competición | 9 (50) |
| Ocasional | 9 (50) |
| Tipo de deporte | |
| Impacto | 11 (61,1) |
| Sin impacto | 7 (38,8) |
| Hiperlaxitud | 13 (72,2) |
| Lesión ósea | |
| Humeral | 8 (44,4) |
| Humeral y glenoidea | 10 (55,5) |
| Complicaciones | 1 (5,5) |
| Reintervención | 4 (22,2) |
DE: desviación estándar.
Se presentó una complicación postoperatoria (lesión del nervio axilar. Dos pacientes consultaron posteriormente por nuevo traumatismo; uno de ellos consultó por accidente de tránsito, el cual persistía con luxaciones recidivantes. El otro presentó una caída de altura con dolor residual y en las radiografías se podía apreciar seudoartrosis. Este paciente, en el momento de la evaluación, se encontraba asintomático; el tercer paciente presentó una lesión parcial del nervio axilar con reinervación.
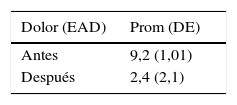
Con el fin de evaluar la efectividad de la intervención directamente con el paciente, se realizaron dos mediciones. En la primera se valoró el dolor de acuerdo con la Escala Análoga del Dolor (EAD) preoperatoriamente y en el postoperatorio, asociado con el nivel de satisfacción (control postoperatorio de rutina; tabla 2).
El segundo control funcional de los pacientes (postoperatorio) se realizó con la escala de Duplay-Rowe y se encontró que 14 pacientes (77,7%) volvieron a realizar deporte. En cuanto al grupo de deporte competitivo, 8 (88,8%) regresaron sin dificultad. En cuanto a la satisfacción del procedimiento se encontraron resultados entre excelentes y buenos en el 94,4%, y malos en el 5,5% (apreciación subjetiva); en cuanto a la movilidad, todos los pacientes la recuperaron con discreta disminución de la rotación externa.
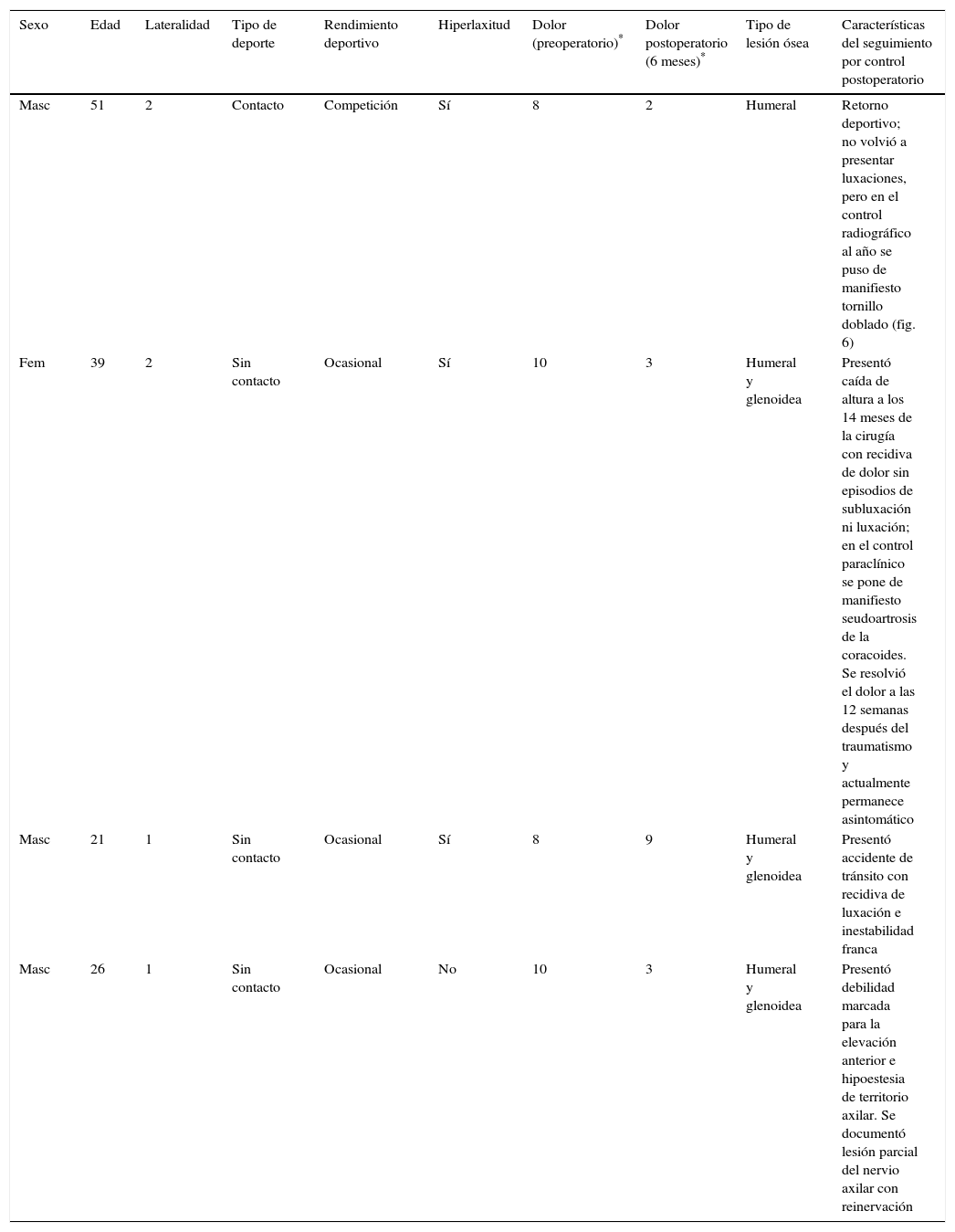
De los 18 pacientes descritos, 4 presentaron características que vale la pena mencionar (tabla 3) (fig. 6).
Detalle de los pacientes con características clínicas/quirúrgicas
| Sexo | Edad | Lateralidad | Tipo de deporte | Rendimiento deportivo | Hiperlaxitud | Dolor (preoperatorio)* | Dolor postoperatorio (6 meses)* | Tipo de lesión ósea | Características del seguimiento por control postoperatorio |
|---|---|---|---|---|---|---|---|---|---|
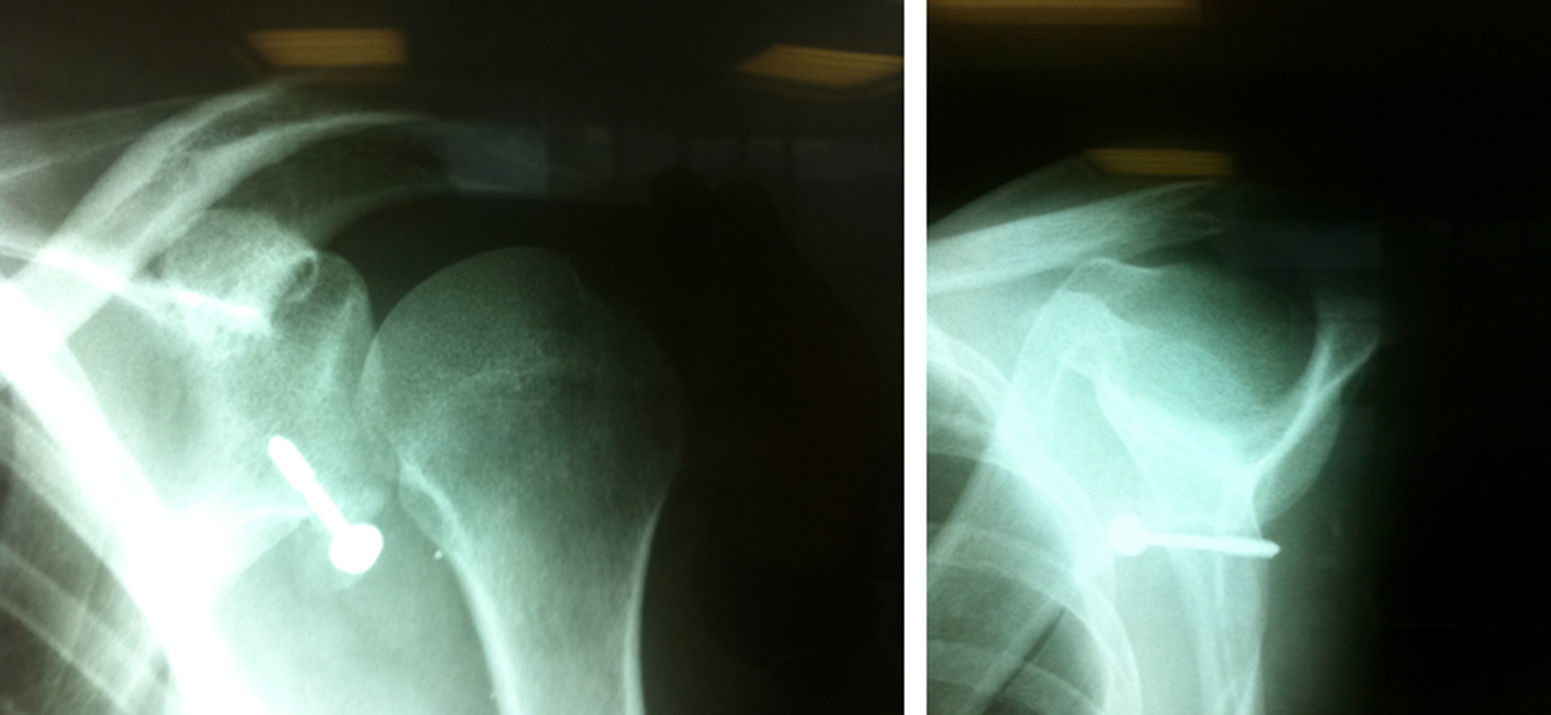
| Masc | 51 | 2 | Contacto | Competición | Sí | 8 | 2 | Humeral | Retorno deportivo; no volvió a presentar luxaciones, pero en el control radiográfico al año se puso de manifiesto tornillo doblado (fig. 6) |
| Fem | 39 | 2 | Sin contacto | Ocasional | Sí | 10 | 3 | Humeral y glenoidea | Presentó caída de altura a los 14 meses de la cirugía con recidiva de dolor sin episodios de subluxación ni luxación; en el control paraclínico se pone de manifiesto seudoartrosis de la coracoides. Se resolvió el dolor a las 12 semanas después del traumatismo y actualmente permanece asintomático |
| Masc | 21 | 1 | Sin contacto | Ocasional | Sí | 8 | 9 | Humeral y glenoidea | Presentó accidente de tránsito con recidiva de luxación e inestabilidad franca |
| Masc | 26 | 1 | Sin contacto | Ocasional | No | 10 | 3 | Humeral y glenoidea | Presentó debilidad marcada para la elevación anterior e hipoestesia de territorio axilar. Se documentó lesión parcial del nervio axilar con reinervación |
Se ha reportado defecto glenoideo anterior en el 22% de las luxaciones anteriores iniciales y en cerca del 90% de los casos de inestabilidad anterior recurrente del hombro. Con la pérdida ósea, la glenoides cambia su forma por la de una «pera invertida», donde la mitad superior es más ancha que la inferior. Burkhart y DeBeer concluyeron que el 67% de las reparaciones de tipo Bankart presentaba recurrencia con defectos óseos glenoideos, en las cuales no estaban indicadas las cirugías de partes blandas para su manejo16. Itoi et al. demostraron que defectos óseos con un espesor del 21% de la longitud de la glenoides, por lo menos, causan inestabilidad y limitan el rango de movimiento después de la reparación de Bankart. Bigliani et al.17 encontraron que defectos óseos superiores al 25% en la glenoides requerían tratamientos como la transferencia de la coracoides18. Gerber y Nyffeler sugieren que, si la longitud del defecto glenoideo excede el radio máximo anteroposterior de la glenoides, la resistencia a luxación (en la zona más ancha) disminuye al 70% del valor de un hombro normal. Estudios recientes con tomografía computarizada localizan la lesión ósea anterior19 (a las 3:30 horas del reloj) y no anteroinferior, como se ha mencionado en otros estudios. Además, ponen en duda la veracidad de la medición del defecto óseo glenoideo20 sin importar la técnica empleada y principalmente con el uso de la proyección axial con la consecuente errada toma de decisión quirúrgica.
Se han descrito diferentes técnicas para la corrección de inestabilidad por defectos óseos con colocación de injertos intraarticulares y extraarticulares tomados de cresta ilíaca y otros procedimientos, como la transferencia del subescapular y la coracoides. Sin embargo, surge la duda de cuándo un método es superior a otro respecto a estabilidad, función y satisfacción del paciente.
En Colombia, definitivamente encontramos la tendencia a realizar más cirugía de Bankart y por ello nos interesa describir la experiencia con la aplicación de la escala ISIS y el procedimiento de Latarjet, con el fin de continuar el seguimiento de los pacientes a largo plazo. Esta descripción es la base para iniciar estudios analíticos que permitan poner de manifiesto resultados significantes y recomendar nuevas técnicas para la mejoría del paciente.
En los resultados que se obtuvieron se puede observar que los pacientes presentaron estabilidad articular, sin síntomas de subluxación o luxación, con promedios de dolor para el antes y el después con mejoría notoria. De esta misma forma, la satisfacción subjetiva tuvo una relación con la reducción del dolor postoperatorio (tabla 2), lo que muestra que para estos 18 pacientes la cirugía de Latarjet fue efectiva.
La indicación de cirugía de Latarjet puede tener relación con un aspecto cultural y la elección entre cirugía de tipo Bankart y Latarjet demuestra una tendencia marcada hacia la primera opción en cirujanos de habla inglesa, mientras que la segunda opción es de elección entre los cirujanos de formación francesa.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.