El traumatismo pélvico inveterado ocasiona graves secuelas ortopédicas en las extremidades, como dolor crónico, discrepancia de longitud, rotación anormal, pseudoartrosis, consolidación viciosa, además de otras neurológicas, como síndrome de cauda equina y plexopatías. Su tratamiento representa un reto por tratarse de una patología infrecuente, lo cual genera poca experiencia profesional y la información en la bibliografía es, además, escasa. El objetivo del estudio es analizar la experiencia del manejo por estadios quirúrgicos para los pacientes con traumatismo pélvico inveterado.
Materiales y métodosSe realizó una serie de casos en que se incluyeron 15 pacientes que se trataron quirúrgicamente en diferentes estadios quirúrgicos (2004-2015), se analizaron variables sociodemográficas, clínicas y quirúrgicas. El análisis de datos se realizó de forma uni y bivariada mediante Excel y se calcularon promedios o proporciones en función de la naturaleza de las variables.
ResultadosSe obtuvieron mejores resultados en los casos menos inveterados y/o con pseudoartrosis. En cambio, fueron peores los resultados y mayores las complicaciones en los casos más inveterados o consolidados en posición viciosa.
DiscusiónSe recomienda la estrategia de tres estadios «prono-supino-prono» basados en la evidencia aunque la casuística debe ser mucho mayor para definir una conducta con un nivel de evidencia adecuado.
Nivel de evidencia clínicaNivel IV.
The inveterate pelvic trauma causes severe limb orthopedic sequelae such as chronic pain, length discrepancy, abnormal rotation, nonunion, malunion, as well as neurological and plexopathies and cauda equina syndrome. His treatment represents a challenge to be uncommon condition which generates little professional experience and information in the literature is also scarce. The objective of the study is to analyze the experience of management by surgical stages for patients with inveterate pelvic trauma.
Materials and methodsA series of cases in which fifteen patients who were treated surgically at different surgical stages (2004-2015) was conducted including sociodemographic variables, clinical and surgical analyzed. Data analysis was performed using bi- and univariate form and Excel, calculating averages or proportions depending on the nature of the variables.
ResultsBetter results are obtained in less inveterate and/or pseudoarthrosis, however the results were worse and greater complications in cases most inveterate vicious position or consolidated cases.
Discussionthe strategy of three “prone-supine-prone” stages is recommended evidence-based, although the casuistry must be much higher to define behavior with an adequate standard of evidence.
Level of evidenceIV.
En el Servicio de Ortopedia y Traumatología (Clínica de Pelvis y Acetábulo) del Hospital Militar Central, Bogotá, D.C., Colombia, se ha desarrollado desde 1994 una línea de investigación para el manejo del traumatismo del anillo pélvico1 (articulaciones sacroilíacas–sínfisis púbica, sacro y acetábulo–) con énfasis en su estabilización quirúrgica2–4.
La anatomía de la pelvis es bastante compleja, no solo por la anfractuosidad de sus componentes óseos y articulares sino también por las estructuras neurovasculares que discurren en su vecindad hacia las extremidades inferiores, así como también por los órganos genitourinarios y digestivos que contiene5.
Desde el punto de vista biomecánico, el anillo pélvico se subdivide en dos componentes: el anterior, que comprende la sínfisis púbica con sus ramas, y el posterior, que comprende el sacro con sus articulaciones sacroilíacas; el eje de carga corporal se trasmite en mayor grado por este último componente. El desequilibrio de la cintura pélvica en los planos coronal o sagital ocasiona en la columna vertebral escoliosis o alteración de la lordosis-cifosis de forma respectiva; su cinemática se relaciona, desde el aspecto cefálico, con la columna lumbar (charnela lumbosacra) y, desde el aspecto caudal, con la articulación de la cadera.
La incidencia epidemiológica de las fracturas de pelvis y acetábulo es baja, aproximadamente del 3 al 8% de todas las fracturas; por lo general son el resultado de traumatismo de alta energía y en pacientes con politraumatismo se detecta compromiso del anillo pélvico en el 25-42% de los casos. Entre el 1 y el 4% de estas fracturas cursan con inestabilidad hemodinámica, factor pronóstico que se relaciona directamente con el riesgo de mortalidad6.
La cirugía de pelvis y acetábulo es relativamente nueva en la especialidad ortopédica. Robert Judet y Emile Letournel la desarrollaron en la década de 1970 en Francia. Con anterioridad a ellos, la gran mayoría de pacientes traumatizados se manejaba de manera no quirúrgica con pobres resultados funcionales, grandes deformidades y dolor crónico7. Los pacientes que se encuentran inestables desde el punto de vista hemodinámico o con lesiones que atentan contra la vida deben ser estabilizados de forma temporal con fijador externo y/o tracciones esqueléticas, y postergar la estabilización definitiva mediante fijación interna hasta que los pacientes se encuentren fuera de peligro para su vida8. La lesión coexistente de tejidos blandos debe ser reconocida y tratada previamente a la cirugía abierta para disminuir el riesgo de complicaciones, como infección o problemas en la curación de la herida.
El tiempo ideal para realizar la fijación interna definitiva tiene gran variabilidad en la bibliografía en relación a su realización de forma temprana o tardía, y varía según las condiciones clínicas del paciente9. Sin embargo, lo más indicado es efectuarla al quinto o séptimo día tras el traumatismo y esperar que se organicen los hematomas y mejoren las condiciones de las partes blandas. La utilización del fijador externo como tratamiento temporal está apoyado en la bibliografía como un procedimiento seguro con baja tasa de complicaciones (21%). Cuando se emplea como tratamiento definitivo, se usa durante 8-12 semanas, con mayor tasa de complicaciones (62%), como procesos infecciosos y aflojamientos asépticos de los clavos10,11.
Las principales complicaciones que presenta un traumatismo pélvico inveterado son la pseudoartrosis (falta de unión) y la consolidación viciosa (mala unión), causadas por una serie de factores, como mala toma de decisiones en el manejo inicial del traumatismo, reducción no satisfactoria de la lesión o estabilización quirúrgica insuficiente. Puede ser difícil diagnosticar pseudoartrosis con radiografías debido a la interposición de diferentes estructuras anatómicas. Se debe sospechar clínicamente cuando el paciente aqueja dolor crónico (incidencia del 97% aproximadamente) o por hallazgos de inestabilidad radiográfica. En cuanto a la consolidación viciosa se define como desplazamiento de la hemipelvis mayor de 10 mm en cualquiera de los planos y/o rotación anormal entre 15 y 20°12; clínicamente se puede manifestar por cojera antálgica o secundaria a discrepancia de longitud de miembros inferiores13.
La reconstrucción de un traumatismo pélvico inveterado es una decisión difícil tanto para el cirujano como para el paciente. «Un paciente que sobrevive a estas lesiones potencialmente mortales no desea usualmente una cirugía reconstructiva de pelvis, a menos que sus síntomas sean lo suficientemente incapacitantes»14. Aunque la mayoría de las deformidades sean corregidas parcialmente y se disminuyan significativamente los síntomas/signos preoperatorios, el paciente debe tener claro que la corrección puede no ser perfectamente anatómica y que las complicaciones son mayores comparadas con el tratamiento quirúrgico temprano y pueden requerirse múltiples revisiones posteriores. Estos riesgos y posibles complicaciones deben ser explicados, consignados en la historia clínica y aceptados por el paciente antes de la reconstrucción pélvica15.
La técnica quirúrgica en estadios para la corrección de la deformidad o inestabilidad del traumatismo pélvico inveterado fue descrita inicialmente por Letournel quien la presentó en el Ninth AFOR Course and Workshop, en 1993 en París16. Comprende la ejecución de procedimientos por etapas quirúrgicas, cada etapa se efectúa por un abordaje quirúrgico diferente y en diferentes posiciones (prono-supino) del paciente sobre la mesa operatoria. En general, la primera etapa consiste en liberar las lesiones anteriores o posteriores; en la segunda se complementa la liberación y se efectúa estabilización de uno de los componentes del anillo, y en la tercera etapa se estabiliza el otro componente del anillo pélvico17. Varias tendencias han sido propuestas por diversos autores. Matta JM et al. en 1996 propusieron tres etapas en secuencia supino-prono-supino con tasas de reducción del 89%. Mears DC et al. en 2003 propusieron las etapas prono-supino-prono con tasas de reducción del 85%. Otros autores han propuesto dos etapas con menores tasas de sangrado y menor tiempo quirúrgico, pero con menor tasa de reducción (75%)18,19. El objetivo de estos procedimientos reconstructivos tan complejos es la restauración de la anatomía y simetría del anillo pélvico, reubicación y reorientación del acetábulo, además de la restauración de la altura de la tuberosidad isquiática con el objetivo final de reducir los síntomas y signos clínicos para la bipedestación, sedestación y marcha.
La escaza experiencia publicada en la bibliografía y el difícil manejo del traumatismo pélvico inveterado motivaron la realización del presente trabajo científico en nuestra línea de investigación del Servicio de Ortopedia y Traumatología (Clínica de Pelvis y Acetábulo) del Hospital Militar Central, Bogotá, D.C., Colombia.
Materiales y métodosSe diseñó un estudio descriptivo, del tipo serie de casos, con el objeto de analizar la experiencia en el manejo por estadios de los pacientes con traumatismo pélvico inveterado.
MuestraSe incluyó de forma secuencial a 15 pacientes con diagnóstico de fractura inveterada de pelvis, que habían sido intervenidos quirúrgicamente en un período comprendido entre los años 2004 y 2015. A todos los pacientes se les realizaron en el período pre y posquirúrgico radiografías simples del anillo pélvico (anteroposterior, entrada y salida) y tomografía computarizada de pelvis; de forma habitual se les practicaron, además, exámenes de laboratorio, valoración preanestésica y firma de consentimiento informado de los procedimientos quirúrgicos indicados.
Criterios de inclusiónPacientes con fracturas inveteradas de pelvis (evolución posterior al traumatismo mayor de 3 semanas antes de ser tratadas de forma quirúrgica), intervención quirúrgica practicada por el primer autor como cirujano principal, tratamiento operatorio desarrollado en estadios o etapas quirúrgicas y consentimiento informado por parte del paciente.
El estudio fue aprobado por el comité de ética institucional y se cumplió así con lo establecido en la Resolución 8430 de 1993 del Ministerio de Salud de la República de Colombia en cuanto a normas técnicas, científicas y administrativas para la investigación en salud.
Criterios de exclusiónPacientes que no cumplieron con todos los criterios de inclusión.
Recolección de datosSe realizó en un formato previamente diseñado que incluía las siguientes variables:
- -
Sociodemográficas: identificación, sexo y edad.
- -
Clínico-quirúrgicas preoperatorias: fecha del traumatismo, mecanismo del traumatismo, clasificación diagnóstica (AO), evaluación ortopédica clínica e imagenológica (consolidación viciosa, pseudoartrosis, discrepancia de longitud en milímetros y deformidad rotacional en grados) y evaluación. Neurológica (normal, síndrome de cauda equina y plexopatía lumbosacra): fecha de tratamiento quirúrgico, intervalo de tiempo transcurrido entre el traumatismo y el tratamiento quirúrgico.
- -
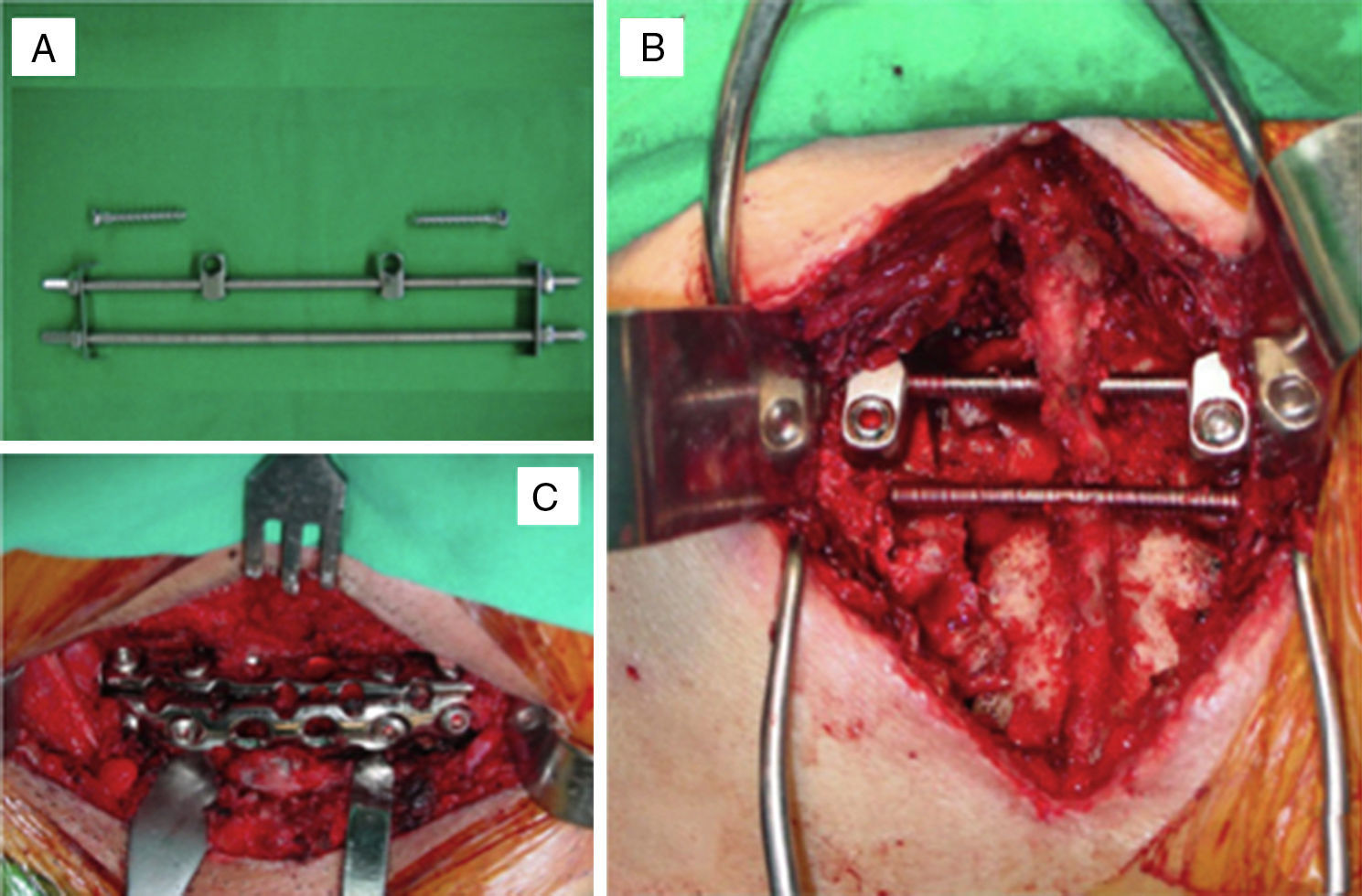
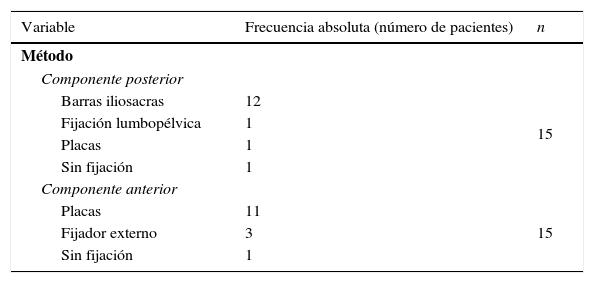
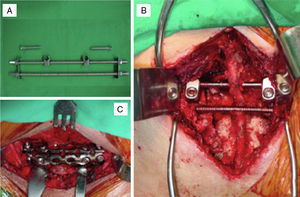
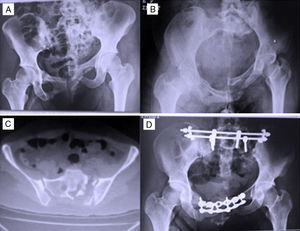
Quirúrgicas intraoperatorias: métodos de estabilización quirúrgica para el componente posterior del sistema de fijación iliosacro (modificado por el primer autor del presente trabajo; fig. 1A y B) y para el componente anterior, placas o fijador externo (fig. 1 C). Los estados del tratamiento quirúrgico son uno, dos o tres (supino-prono-supino o prono-supino-prono), tiempo quirúrgico en minutos y complicaciones.
- -
Clínico-quirúrgicas postoperatorias: evaluación ortopédica clínica e imagenológica (discrepancia de longitud en milímetros y deformidad rotacional en grados);
- -
reducción de las deformidades (anatómica, satisfactoria [discrepancia de longitud o desplaza- miento anteroposterior menor a 1 cm, y/o deformidad rotacional menor a 15°] y no satisfactoria [discrepancia de longitud o desplazamiento anteroposterior mayor a 1 cm, o deformidad rotacional mayor a 15°); evaluación neurológica y complicaciones (infección, falla del material y deterioro neurológico) y seguimiento en meses.
- -
Análisis de datos: se realizó un análisis univariado y bivariado en función de la naturaleza de la variable en Excel.
En el período comprendido entre los años 2004 y 2015 se intervino quirúrgicamente a 15 pacientes con traumatismo pélvico inveterado, 11 de sexo masculino y 4 de sexo femenino, con un promedio de edad de 34 años (rango: 20-55 años) y un promedio de 5 años (rango: 4 meses-11 años).
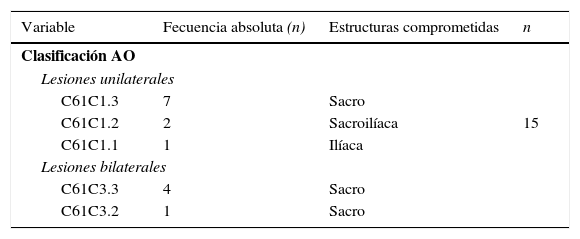
Entre los mecanismos de traumatismo se encontró accidente de vehículo motorizado como el más frecuente con 11 casos; caídas de altura, 3 casos, y onda explosiva, 1 caso, todos ellos causados por alta energía. En la tabla 1 se clasifica a los pacientes según la Clasificación AO del traumatismo pélvico y destacan las lesiones unilaterales de tipo C1 como las más frecuentes.
Se encontraron lesiones asociadas en 12 pacientes, 11 de los cuales fueron politraumatizados; en 4 casos se presentó disociación lumbopélvica y en 4 pacientes se diagnosticó fractura de acetábulo concomitante.
En cuanto a las deformidades ortopédicas o alteraciones de la consolidación prequirúrgicas, se encontraron 10 casos de discrepancia de longitud en extremidades inferiores con un promedio de 3,3 cm (rango: 0-5 cm), 8 casos de pseudoartrosis (falta de unión), 7 casos de consolidación viciosa (mala unión) y 5 casos de rotación anormal.
Respecto al estado neurológico del sistema nervioso periférico prequirúrgico, 7 pacientes se encontraban normales, 5 presentaron síndrome de cauda equina y 3 plexopatía lumbosacra.
El período de tiempo medio transcurrido entre el traumatismo y la práctica del tratamiento quirúrgico fue de 17,6 semanas (rango: 3-78).
El tiempo quirúrgico utilizado para efectuar en total todos los estadios quirúrgicos fue, por término medio, de 328 minutos (rango: 255-375). De forma detallada, la liberación del componente posterior del anillo pélvico sin fijación tomó, por término medio, 45 minutos (rango: 30-60), la liberación y fijación del componente anterior, por término medio, 145 minutos (rango: 60-210) y la fijación del componente posterior tomó, por término medio, 201 minutos (rango: 180-240).
En la tabla 2 se encuentran consignados los resultados referentes a los estadios quirúrgicos realizados en los pacientes, teniendo en cuenta las diferentes posiciones intraoperatorias, como son prono o supino.
La tabla 3 presenta los resultados relacionados con los métodos de fijación utilizados para la estabilización de los componentes anterior y posterior del anillo pélvico.
En cuanto a la reducción quirúrgica obtenida, en 7 casos fue anatómica, en 5 satisfactoria y en 3 no satisfactoria; de forma detallada, la discrepancia residual de longitud en las extremidades inferiores fue, por término medio, de 1 cm y, en cuanto a la rotación anormal del anillo se refiere, se logró una corrección adecuada.
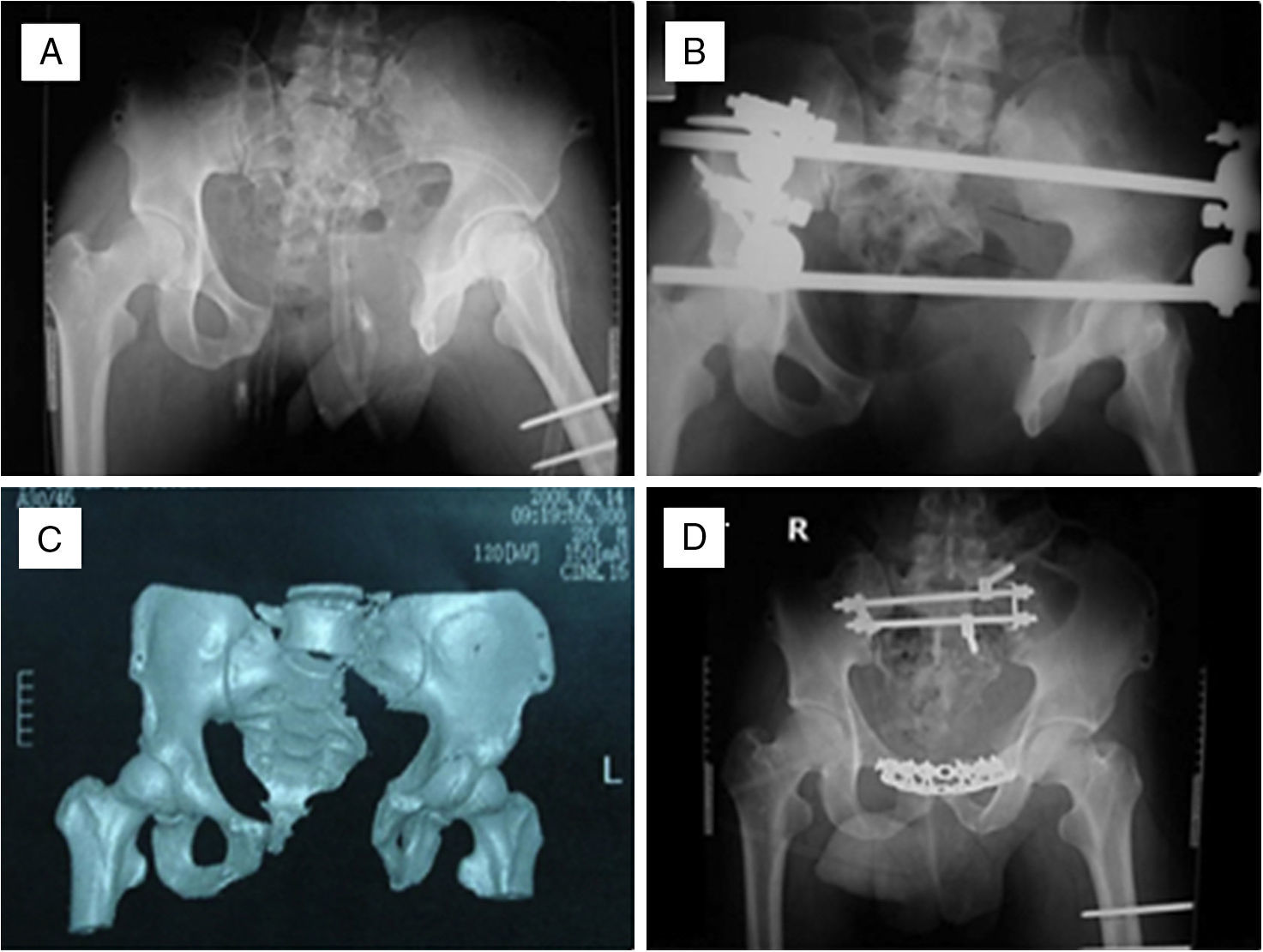
La figura 2A-D corresponde a un caso por lesión rotacional predominante con grave diástasis de la sínfisis púbica, secundaria a un accidente en motocicleta. Presentaba, además, fractura de fémur-acetábulo, rotura de la vejiga, síndrome de cauda equina y lesión alta de nervio radial. Se manejó inicialmente en otra institución con fijador externo sin lograr reducción adecuada antes de su tratamiento definitivo en estadios.
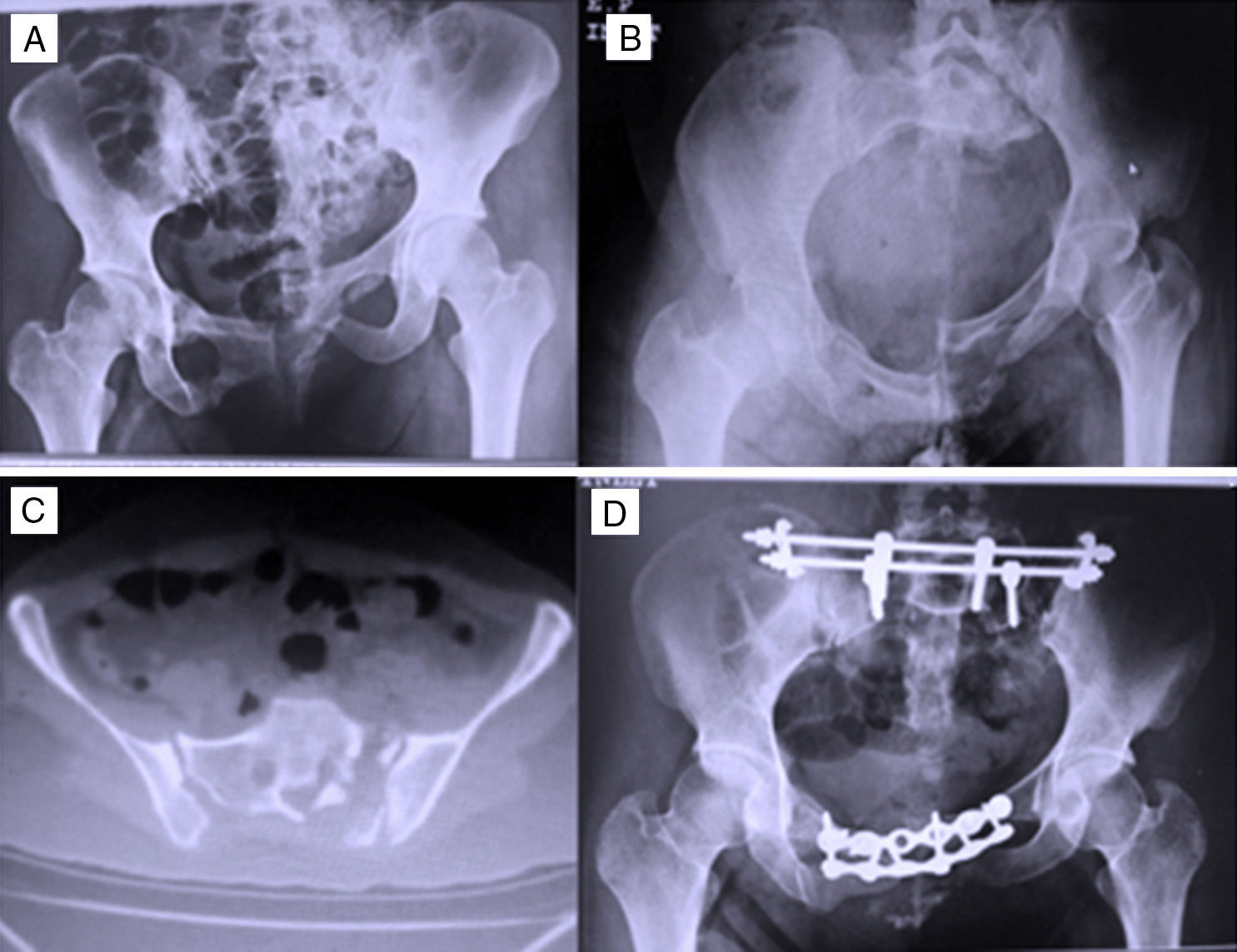
En la figura 3A-B se presenta un ejemplo de lesión unilateral por cizallamiento con grave discrepancia de longitud: La paciente involucrada en un accidente en motocicleta presentaba asociado traumatismo cerebral-cerebeloso, síndrome de cauda equina, hemoneumotórax bilateral, rotura hepático-vesical y fracturas de húmero y tibia.
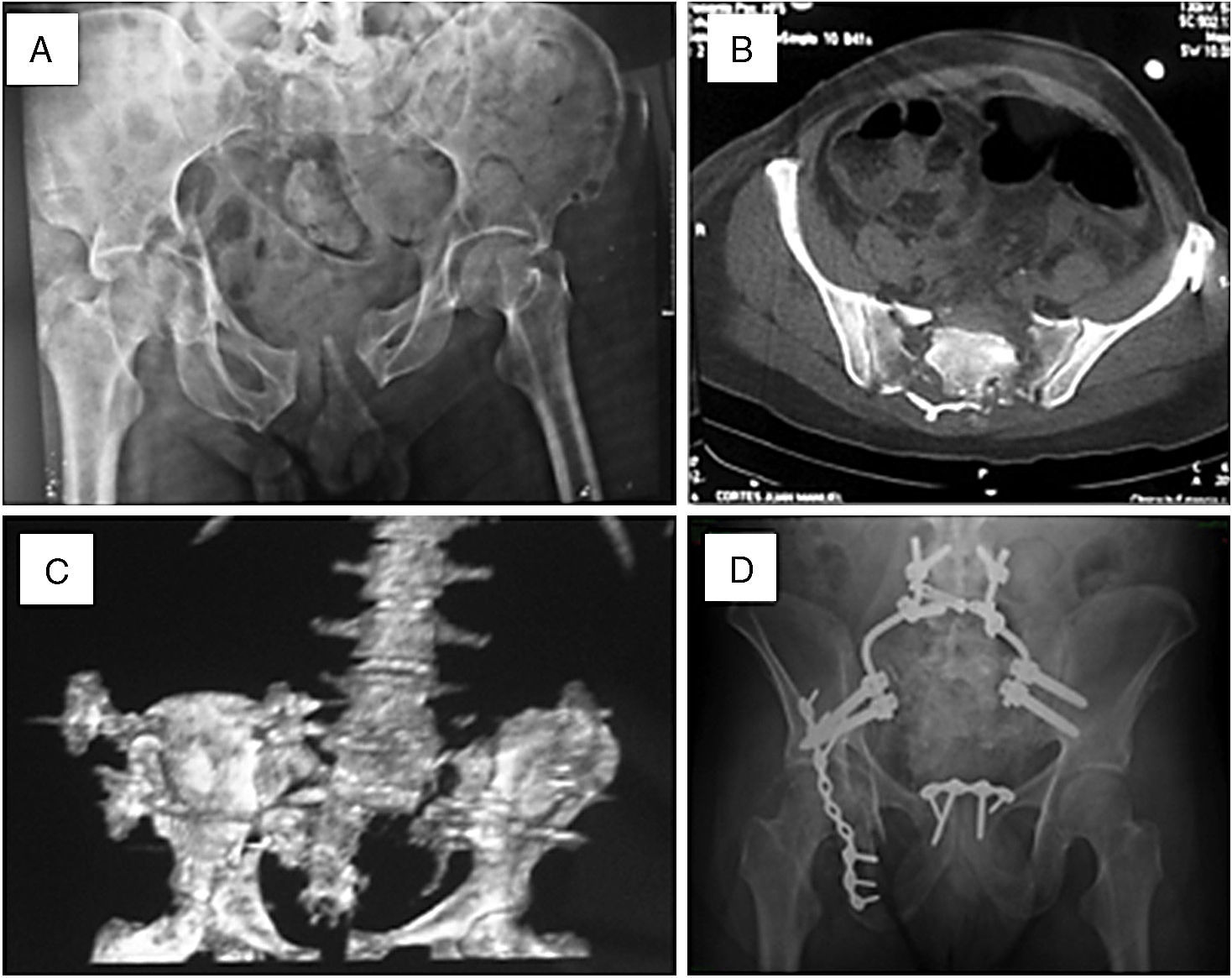
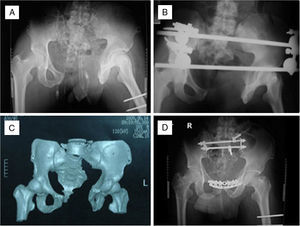
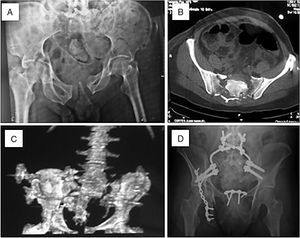
La figura 4A-D corresponde a un caso de lesión bilateral asociado con disociación lumbopélvica, secundario a caída de altura desde un parapente. Presentaba, además, síndrome de cauda equina, fractura de acetábulo, luxofractura abierta de tobillo y, debido a su estado de shock hemodinámico inicial, entró en falla renal aguda que posteriormente se compensó. Fue manejado con anterioridad a su tratamiento quirúrgico en estadios con fijador externo sin lograr reducción satisfactoria.
A-B. Compromiso foraminal bilateral del sacro con disociación lumbopélvica y fractura de acetábulo derecho. C. Reconstrucción tridimensional donde se aprecia la severa conminución y dispersión de fragmentos. D. Resultado final de las fijaciones lumbosacra, acetábulo y sínfisis púbica.
No se presentaron complicaciones intraoperatorias, en el posquirúrgico se detectaron 4 casos de infección profunda por Staphylococcus aureus, Enterobacter cloacae, Streptococcus y Serratia; 2 casos de falla del material (rotura de barra, rotura de tornillos y aflojamiento distal del sistema en un caso de fijación lumbopélvica), y 1 caso de deterioro neurológico en un paciente con progresión de una paresia distal (S1) a plejia que por fortuna revirtió con manejo médico y rehabilitación.
DiscusiónDe forma similar a lo reportado en la bibliografía revisada, en nuestra casuística encontramos que la mayoría de este tipo de lesiones son ocasionadas por traumatismos de alta energía en vehículos motorizados y usualmente los pacientes son politraumatizados; en consecuencia, el manejo inicial se enfoca a salvar la vida del paciente, manejar las lesiones vitales y se difiere el tratamiento reconstructivo del anillo pélvico para etapas posteriores una vez que se está fuera de peligro11. Acorde también con la bibliografía, en nuestros casos predominó el sexo masculino, situación que era de esperar puesto que este grupo poblacional de pacientes en edad productiva con mayor frecuencia se ven involucrados en accidentes de alta energía20.
Respecto a la clasificación de las lesiones con los criterios de Tile11 y AO21, nuestra casuística correspondió a lesiones de tipo «C» inestables por cizallamiento vertical, hallazgo comparable con la bibliografía; del total de pacientes, en dos terceras partes la lesión fue unilateral y en un tercio bilateral (C3.3 y C3.2).
En 4 casos se detectó «disociación lumbopélvica» asociada, hallazgo no reportado en la bibliografía revisada; esta patología con frecuencia pasa subdiagnosticada dado que su reconocimiento en la traumatología es reciente y los ortopedistas generales no están familiarizados con ella en contraposición con los ortopedistas-cirujanos de columna.
En cuanto a las deformidades ortopédicas analizadas que constituyen la consulta primordial de estos pacientes, la magnitud de la discrepancia de longitud y rotación anormal fueron similares a la bibliografía revisada. Respecto a las alteraciones de la consolidación, 7 de nuestros casos presentaban consolidación viciosa, resultado que contrasta con los reportes de la bibliografía, donde es más frecuente la pseudoartrosis. Esta diferencia se podría explicar puesto que en nuestra serie se trataron pacientes más inveterados que terminaron consolidando en el tiempo en posición anormal.
Los resultados desde el punto de vista del estado neurológico periférico prequirúrgico, con déficit en 8 pacientes (5 síndromes de cauda equina, 3 plexopatías lumbosacras), son comparables con los reportes de la bibliografía.
El período de tiempo medio transcurrido entre el traumatismo y la práctica del tratamiento quirúrgico en nuestra casuística es 17,6 semanas (3-78) fue menor que lo reportado en la bibliografía (22-117 semanas).
En cuanto al tiempo quirúrgico empleado para el tratamiento en estadios, nuestros resultados (promedio de 5-6 horas) fueron un tanto mejores que la bibliografía consultada, donde se reporta un promedio mayor de 6 horas. Sin embargo, hay variaciones dependiendo de la práctica de uno, dos o tres estadios.
En relación con el tratamiento por estadios quirúrgicos, solamente en 2 casos, en los cuales primaba la alteración en la consolidación sobre la deformidad ortopédica, se practicó un solo estadio; para los casos restantes y acorde con la bibliografía en la medida en que se desarrolló la curva de aprendizaje se practicaron dos estadios (9 casos) o tres estadios (4 casos), en esta última modalidad se obtuvieron los mejores resultados de reducción para la deformidad del anillo pélvico como era de esperarse puesto que las liberaciones del componente posterior y anterior del anillo facilitan las maniobras de reducción.
En los pacientes con pseudoartrosis y con menor tiempo de evolución postraumática se obtuvieron mejores resultados de reducción para la deformidad del anillo, así como también fueron menores el tiempo quirúrgico utilizado y las complicaciones posquirúrgicas, en contraposición con los pacientes consolidados de forma viciosa u operados tardíamente, resultados comparables con la bibliografía.
De los 4 casos con disociación lumbopélvica solamente se practicó fijación de la columna lumbar a la pelvis en uno de ellos puesto que los otros 3 casos eran más inveterados en el tiempo y ya habían consolidado sin discrepancia de longitud significativa en las extremidades inferiores. En estos últimos pacientes, la secuela ortopédica era deformidad en rotación externa, que se manejó con liberación y fijación del componente anterior del anillo pélvico.
Respecto a las complicaciones posquirúrgicas en nuestra serie y acorde con la bibliografía, se reporta gran variedad de ellas y las más frecuentes son consolidación viciosa (desplazamiento final mayor a 10 mm), pérdida de la reducción, procesos infecciosos, falla del material de osteosíntesis y casos puntuales de lesiones neurológicas, principalmente lesión de la raíz S1 al liberarse y/o estabilizarse la articulación sacroilíaca por abordaje anterior.
RecomendacionesDebe instruirse a médicos de urgencias sobre el tratamiento adecuado de los pacientes politraumatizados, lo que facilitará el manejo agudo del traumatismo pélvico y evitar así su progresión a lesiones inveteradas.
Hay que fomentar la alta sospecha clínica de lesiones pélvicas en pacientes involucrados en accidentes de alta energía.
Se debe prescribir, además de las radiografías simples (anteroposterior, entrada y salida del anillo pélvico), tomografía computarizada multiplanar en los pacientes expuestos a cualquiera de las dos situaciones anteriores (accidentes de alta energía y/o politraumatismo), para evitar el subdiagnóstico de la inestabilidad, en especial la disociación lumbopélvica.
Hay que programar la atención de estos pacientes con lesiones inveteradas de pelvis en instituciones de cuarto nivel, donde se cuente con profesionales capacitados y adecuados recursos de tecnología e instrumentación.
Debe planificarse el tratamiento quirúrgico de estos casos por etapas o estadios en un solo acto operatorio, con un equipo de cirujanos familiarizados con los procedimientos descritos.
Debe recomendarse la estrategia de tres estadios «prono-supino-prono» basados en la evidencia.
Hay que ampliar al futuro la casuística de esta línea de investigación para alcanzar resultados más sólidos y con mayor respaldo científico.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesNinguno de los autores presenta conflicto de intereses.